Что такое спайки при онкологии
Несмотря на длительный период изучения спаечных процессов в брюшной полости, в частности, в малом тазу, единых взглядов на механизм их возникновения и профилактику до настоящего времени не выработано. Смертность от кишечной непроходимости, причиной которых явились спайки, по данным исследователей США составляет в 1 год около 2000 человек. У женщин спаечный процесс в малом тазу встречается в 2,6 раза чаще, чем у мужчин, а спаечная непроходимость кишечника — в 1,6 раза. В то же время смертность в результате этой патологии среди женщин ниже на 10-15%.
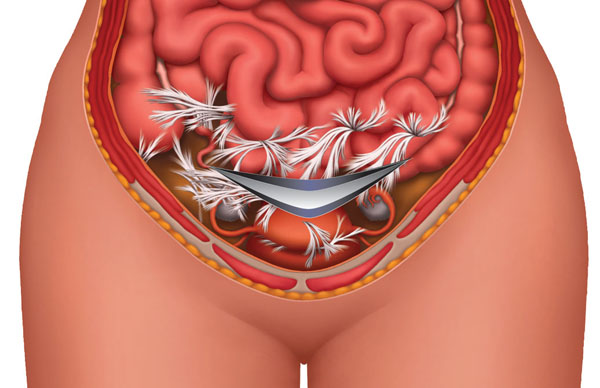
Что такое спаечный процесс в малом тазу
Брюшная полость выстлана брюшиной, представляющей собой замкнутую серозную оболочку. Она состоит из 2-х листков, переходящих один в другой. Один из них, париетальный, выстилает внутреннюю поверхность всей брюшной полости и полости малого таза, второй, висцеральный — покрывает внутренние органы.
Главные функции брюшины — это обеспечение свободной подвижности органов, уменьшение трения их между собой, защита от инфекции и локализация последней при проникновении ее в брюшную полость, сохранение жировой ткани полости живота. В результате воздействия повреждающих факторов возникает нарушение снабжения кислородом поврежденной зоны (гипоксия). В дальнейшем возможны 2 варианта развития:
- физиологическое восстановление брюшины;
- развитие спаек.
- Реактивная, протекающая в течение первых 12 часов после воспалительного или механического повреждения брюшины.
- Экссудативная — на 1-3 сутки повышается проницаемость сосудов, что приводит к выходу в полость малого таза недифференцированных клеток, клеток воспаления и жидкой фракции крови, в которой содержится белок фибриноген.
- Адгезивная — на третьи сутки фибриноген трансформируется в фибрин, который выпадает на поверхности брюшины в виде нитей. Недифференцированные клетки развиваются в фибробласты. Последние синтезируют коллаген, который является основным веществом соединительной ткани.
- Фаза молодых спаек, длящаяся от 1 до 2 недель. Они рыхлые из-за недостаточного количества коллагена. В спайках происходит рост новых сосудов, нервных окончаний, в них мигрируют клетки гладкой мускулатуры.
- Формирования плотных фиброзных соединительнотканных зрелых спаек — длится от двух недель до 1 месяца. Они уплотняются за счет повышения плотности коллагена и превращения капилляров в сосуды более крупного калибра.
Причины и факторы риска
Весь многофазный спаечный процесс органов малого таза универсален для любого повреждения — воспалительного или механического характера (при травме, воспалении, операциях). Он является адаптационным механизмом, который направлен на отграничение участка воспаленияот здоровых отделов. Само по себе образование спаек является защитной реакцией организма в ответ на повреждение тканей и уменьшение снабжения их кислородом. Однако склонность к спаечному процессу, степень его выраженности и распространенность у всех людей разные, что зависит от генотипических и фенотипических (связанных с генотипом) признаков и особенностей.
Таким образом, главной причиной спаечного процесса в настоящее время считается генетически обусловленная избыточная реактивность соединительной ткани, сниженная иммунологическая защита и предрасположенность брюшины к соответствующему типу реакции. В связи с этим факторы риска возникновения спаечной болезни подразделяют на:
- эндогенные, или внутренние, представляющие собой генетические обусловленные особенности организма, которые снижают его адаптационную способность к возникновению гипоксии;
- экзогенные, или внешние — это такие, которые находятся вне организма и по своей площади и силе воздействия превышают степень адаптационных его возможностей;
- комбинация эндогенных и экзогенных факторов, что во много раз повышает вероятность формированияи степень распространенности спаек.
Спаечный процесс малого таза по своей выраженности взаимосвязан с выраженностью спаечного процесса всей брюшной полости. Клинически наиболее частыми причинами являются:
- Хирургические вмешательства. На выраженность и частоту спаек влияют срочность оперативного лечения (у 73%), вид доступа, объем операции, введение дренажей в малый таз для оттока крови и воспалительной жидкости (у 82%). Так, например, лапароскопический доступ менее травматичный, чем лапаротомический (с разрезом передней брюшной стенки); удаление маточной трубы, яичника, миомы, надвлагалищная ампутация матки без придатков или ее экстирпацияи т. д. также различаются по степени повреждения брюшины. Значительно увеличивается частота спаечной болезни после повторных операций на различных отделах полости живота: после первой операции она составляет в среднем 16%, а после третьей — 96%.
- Процессы воспалительного характера матки и придатков, бактериальный вагиноз (кольпит). Наиболее часто спаечный процесс провоцируют воспаления, вызванные хламидиями, гонококками, а также сочетанием инфекционных возбудителей, передаваемых половым путем.
- Осложнения течения беременности и родов, диагностическое выскабливание полости матки, искусственное прерывание беременности, особенно повторные инструментальные аборты, контрацепция с применением внутриматочной спирали. Все это способствует развитию восходящей инфекции.
- Наружный эндометриоз органов малого таза (разрастание клеток внутренней оболочки матки за ее пределы). Повреждение эндометриозом во многих случаях стимулирует иммунные механизмы, ведущие к формированию фибринозных соединительных тяжей между соседними структурами.
- Системные иммунные заболевания соединительной ткани (склеродермия, дерматомиозит, ревматизм, системная красная волчанка и др.).
В проводимых исследованиях одна причина образования спаек была установлена лишь в 48%, в остальных случаях — это было сочетание двух и более факторов.
Клиническое течение спаечной болезни и ее диагностика
Спайки становятся клинической проблемой только в том случае, если они приводят к конкретным осложнениям, от чего зависят и симптомы спаечного процесса органов малого таза. К основным осложнениям относятся:
- Кишечная непроходимость
- Синдром хронической тазовой боли
- Нарушение вынашивания плода, бесплодие
Этот упрощенный механизм острой кишечной непроходимости объясняет:
- появление в животе болей схваткообразного, а затем и постоянного характера;
- сухость во рту;
- вздутие живота;
- тошноту и рвоту;
- отсутствие акта дефекации и отхождения газов.
При оказании своевременной хирургической помощи прогноз благоприятный. В противном случае наступает некроз (омертвение) стенки или определенного участка кишки, что требует уже не просто рассечения спаек и освобождения участка кишечника, а его резекции (частичное удаление). При более длительном течении заболевания наступают обезвоживание организма, электролитные нарушения, гиповолемический шок, сосудистая, сердечная и дыхательная недостаточность и т. д. с последующим вероятным неблагоприятным исходом.
Хроническая кишечная непроходимость иногда может длиться годами и не приводить к более тяжелым последствиям. Она проявляется периодически возникающими различной интенсивности кратковременными схваткообразными болями, запорами, иногда поносами, умеренным вздутием живота преходящего характера, тошнотой, редко — рвотой. Такая симптоматика иногда может быть спровоцирована физической нагрузкой, употреблением продуктов, способствующих газообразованию (чеснок, бобовые, продукты, богатые клетчаткой).
Боли связаны с натяжением спаек при смещении органов малого таза. При этом происходит раздражение болевых рецепторов и кратковременная ишемия (нарушение питания кровью) в результате как механического воздействия самих тяжей, так и рефлекторного спазма сосудов.
Для хронической тазовой боли характерны:
- Длительные, почти постоянные, с периодическим увеличением интенсивности боли в нижних отделах живота, паховых и поясничной областях. Эти боли могут носить острый, ноющий или тупой характер. Часто их тенденция к усилению связана с психоэмоциональной и физической нагрузкой, переохлаждением, определенным положением тела в течение длительного времени.
- Болезненные менструации и периоды овуляции.
- Боли во время чрезмерно активного полового акта, подъема тяжестей или занятий физкультурой, при акте дефекации, переполнении мочевого пузыря или его опорожнении.
Наличие хотя бы одного из этой группы симптомов свидетельствует в пользу диагноза синдрома хронической тазовой боли.
Спаечный процесс малого таза при беременности способен в некоторой степени ограничивать подвижность матки и ее увеличение. Растяжение фиброзных спаек при этом может сопровождаться частыми, а иногда и почти постоянными болями в нижних отделах живота, позывами на частое мочеиспускание, запорами, дискомфортом при дефекации, вздутием живота и вынужденными ограничениями в полноценном питании женщины. Симптоматика зависит от локализации и выраженности спаечного процесса.
Опасность состоит в том, что тяжи могут приводить к нарушению иннервации и кровообращения в различных отделах матки и связанной с этим ее гиперактивности. Последнее может стать причиной самопроизвольного аборта или преждевременных родов.
Но еще большее влияние оказывает спаечный процесс на возможность оплодотворения. Деформация маточных труб, изменение положения по отношению к другим органам, уменьшение их просвета, окклюзия (закрытие) фимбриального или ампулярного отделов с развитием гидросальпинкса (скопление жидкости в маточной трубе), нарушение подвижности фимбрий — все это может стать причиной ухудшения транспорта по этим отделам яйцеклетки или/и сперматозоидов, отсутствия оплодотворения или возникновения последнего, но с последующим развитием внематочной беременности. Кроме того, наличие спаек подавляет рост фолликулов, что связано со снижением адекватности кровоснабжения яичников.
Спайки являются причиной непроходимости маточных труб и, как следствие, бесплодия
Диагностика заболевания
- симптоматике и уточнении данных анамнеза (опроса): наличие в прошлом воспалительных процессов в малом тазу, абортов, оперативных вмешательств, эндометриоза, внутриматочной спирали;
- данных влагалищного осмотра гинекологом, во время которого определяется расположение матки и ее подвижность, наличие болезненности, размеры, степень подвижности и смещения придатков и других органов;
- данных УЗИ органов малого таза, гистеросальпингографии или ультразвуковой гистеросальпингоскопии, позволяющих оценить проходимость маточных труб, и, при необходимости, лапроскопического осмотра.
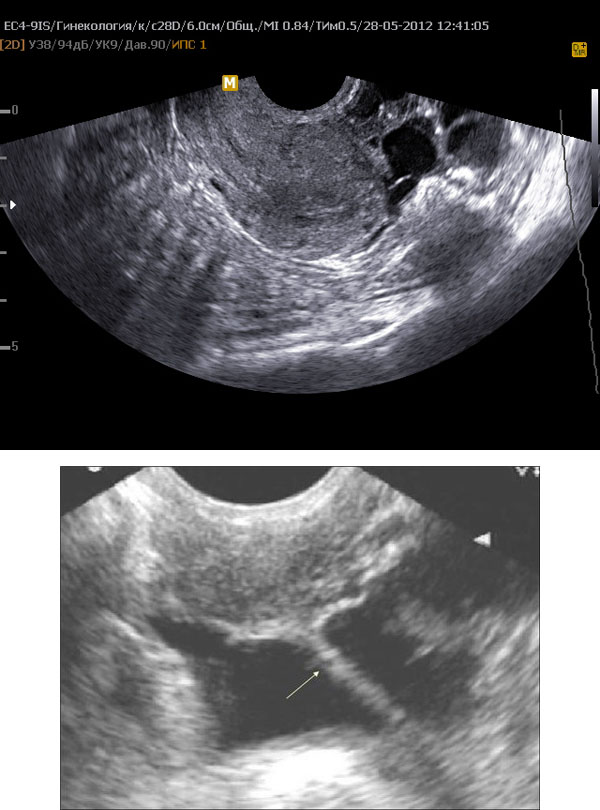
Так выглядит спаечный процесс на снимке УЗИ
Принципы лечения
Лечение спаечного процесса в малом тазу осуществляется такими консервативными методами, как диетотерапия, применение ультразвука, токов высокой частоты, ионофореза с ферментными препаратами, магнитотерапии, грязелечения и других. Однако любая консервативная терапия в целях ликвидации спаек неэффективна. В некоторой степени она помогает в устранении симптомов спаечного процесса при хронической кишечной непроходимости, синдроме хронической тазовой боли и, еще меньше — при бесплодии.
При возникновении острой непроходимости показано только хирургическое рассечение спаек и восстановление функции кишечника, при необходимости — его резекция.
Для лечения бесплодия возможны попытки восстановления расположения маточных труб путем рассечения спаек лапороскопическим методом и их последующей гидротубацией (промывание труб растворами), что также малоэффективно.
Чаще всего при бесплодии приходится использовать современные вспомогательные репродуктивные технологии (ВРТ), в том числе стимуляцию яичников с целью получения единичных зрелых фолликулов (индукция овуляции), методы искусственного введения в полость матки отобранной и обработанной спермы (искусственная инсеминация) и экстракорпорального оплодотворения (ЭКО).
Человеческий организм – очень отлаженная система, поэтому органы максимально стараются защитить себя иммунными функциями. Органы в брюшной полости также работают по принципу самозащиты, для этого брюшина в случаях любого воспалительного процесса, прилипает к данному месту, чтобы не дать развиться этому процессу. Но временами данная функция может привести к серьезным нарушения, поскольку процесс адгезии происходит слишком интенсивно. Спайки кишечника появляются именно в результате таких изменений.
Понять, что такое спайки поможет представление о том, что они представляют собой совмещение клеток брюшины с петлями кишечника. Если данный процесс происходит слишком интенсивно, то это может привести к деформации внутренних органов и нарушению функций этих органов. Спайки в кишечнике имеют много опасностей, поэтому нужно уметь отличить симптомы появления этого недуга и правильно с ним побороться. Спайки в брюшной полости должны контролироваться врачами.
Причины
Причинами спаечной болезни могут быть внешние и внутренние факторы. Следует рассматривать именно провоцирующие факторы, так как влияние одного и того же действия у одного человека проходит незамеченным, а у другого – провоцирует развитие спаечного процесса.
Среди возможных причин спаечной болезни следует рассматривать:
Генетическая предрасположенность – один из основополагающих моментов спаечной болезни. Также повышается вероятность формирования спаечного процесса, если у родственников по прямой линии были случаи этой болезни.
Что такое спаечная болезнь
Заболевание характеризуется возникновением фиброзных соединений, нарастающих между внутренними органами и листками брюшины.
Код по МКБ-10 – К66.0 – брюшинные спайки.
Более узкие классификации:
- N73.6 – тазовые перитонеальные спайки у женщин;
- N99.4 – послеоперационные спайки в малом тазу;
- Q43.3 – врожденные аномалии фиксации кишечника.
Спайки опасны тем, что могут образоваться в большом количестве и вызвать склеивание внутренностей. Часто заболевание приводит к бесплодию у женщин: перекрывается просвет фаллопиевых труб или матки, что существенно затрудняет движение сперматозоидов к яйцеклетке.
Возможное грозное осложнение – развитие частичной или полной кишечной непроходимости из-за разросшихся сращений в прямой и тонкой кишке.
Чаще всего болезнь возникаетпосле полостной операции: происходит сильное механическое повреждение, что приводит к подобной защитной реакции организма.
Сращение может возникнуть и в ответ на воспалительный процесс. Данный механизм также связан с защитной реакцией тела.
Симптомы
Клиническая симптоматика спаечной болезни определяется выраженностью и распространенностью патологического процесса: 2-3 спайки между петлями толстого и тонкого кишечника могут никак не ощущаться, в то время как при множественных патологиях имеются определенные симптомы.
Кроме того, спаечная болезнь, согласно классификации подразделяется на хроническую, острую и интермиттирующая (периодически возникающая). Соответственно, при острой форме этого заболевания клинические признаки появляются и нарастают быстро, в течение короткого периода времени; а при хронической – появляется медленно и сопровождает человека долгие годы.
Среди возможных клинических признаков спаечной болезни отмечают:
- болевые ощущения без четкой локализации;
- интенсивность боли варьирует от умеренной до сильной, боль нарастает при усилении перистальтики (после еды);
- тошнота (редко);
- рвота и срыгивание (особенно после употребления большого количества пищи);
- метеоризм и вздутие живота.
Если спаечная болезнь осложняется непроходимостью кишечника, то наблюдается классическая клиническая симптоматика:
- выраженная боль в животе спастического характера; стихание боли свидетельствует о некрозе участков кишечника;
- повторные эпизоды рвоты даже после выпитой воды;
- живот становится вздутым и асимметричным;
- вздутие сочетается с отсутствием отхождения газов;
- стул отсутствует или очень скудный;
- достаточно быстро ухудшается общее состояние: появляется высокая температура с ознобом, выраженная слабость.
Клиническая симптоматика острой и хронической спаечной болезни сходна со многими другими заболеваниями брюшной полости, поэтому без помощи специалиста не обойтись.
Устранение патологии препаратами
Лечение спаек кишечника без операции может основываться на приеме медикаментозных препаратов. Пациенту могут порекомендовать:
- прием спазмолитических медикаментозных средств;
- ввод инъекций для восстановления водного и электролитного баланса организма;
- использование клизм со специальными растворами для усиления функционирования кишечника.
Гимнастика при спаечной болезни кишечника также играет немаловажную роль. Ее обязательно комбинируют с приемом медикаментозных препаратов. Сама по себе ЛФК не принесет положительного результата.
Рекомендуемые к выполнению упражнения:
При наличии патологии пациенту могут рекомендоваться для приема антибактериальные препараты. Это необходимо, если отклонение спровоцировано мочеполовой инфекцией. Медикамент выбирается в индивидуальном порядке. Важно сообщить об имеющихся заболеваниях и аллергии.
Лечение спаек брюшной полости может включать прием гормональных лекарственных средств. Такое лечение может нарушить функционирование организма. Именно по этой причине заболевшему назначают сопутствующие препараты для снижения негативного воздействия.
Диагностика
Диагностика патологии предполагает использование инструментальных методов исследования, которые позволяют визуализировать спайки и оценить распространенность заболевания. Для этого используются:
- ультразвуковое исследование органов, располагающихся внутри брюшной полости и малого таза (высокоточным датчиком);
- томография с использованием контрастного вещества (лучше магнитно-резонансная или позитронно-эмиссионная);
- обзорная рентгенография (наиболее информативна и целесообразна при подозрении на кишечную непроходимость);
- колоноскопия;
- в крайнем случае – диагностическая лапароскопия;
- общеклинические и биохимические тесты для оценки метаболических нарушений всего организма.
Применение инструментальных методов необходимо при хронической спаечной болезни и при возникновении кишечной непроходимости, так как это позволяет спланировать дальнейший ход оперативного вмешательства.
Большое значение имеет опрос больного, так как указание на травмы живота, оперативные вмешательства (особенно повторные) на органах брюшной полости имеют первостепенное значение в развитии обширного спаечного процесса.
Возможные осложнения и прогноз
К возможным осложнениям спаек кишечника относятся:
- спаечная кишечная непроходимость;
- перитонит;
- сепсис;
- некроз петель кишечника.
В большинстве случаев прогноз для пациентов со спайками кишечника благоприятный. Осложнения возникают только в запущенных случаях, когда развивается кишечная непроходимость. Однако при отсутствии лечения данного заболевания состояние пациента может резко ухудшиться, при тяжелом течении возможен летальный исход.
Лечение
Терапия спаечного процесса подразделяется на оперативную и консервативную. Без хирургического вмешательства можно обойтись, если образовавшихся спаек немного, они незначительно сказываются на моторно-эвакуаторной функции кишечника, кишечной непроходимости нет.
Вылечить спаечную болезнь, особенно распространенную, без хирургического вмешательства невозможно. Медикаменты могут уменьшить выраженность клинической симптоматики, но не ликвидировать соединительнотканные образования. Хирургическое иссечение спаек также не всегда успешно, так как возможен рецидив болезни – повторное образование спаечных тяжей.
Диетическое питание подразумевает отказ от продуктов, провоцирующих усиленное газообразование. Это уменьшает напряженность кишечника, снижает интенсивность болевых ощущений.
Полный переход к диетическому питанию позволяет уменьшить выраженность клинической симптоматики спаечной болезни.
В комплексной терапии спаечной болезни практикуется использование симптоматических средств, которые улучшают качество жизни пациента. Врачом могут быть назначены:
- НПВС и глюкокортикостероиды как средства, препятствующие воспалению спаек;
- лидаза и другие рассасывающие ферменты;
- ФИБС, алоэ, спленин для рассасывания спаек (часто в сочетании с физиопроцедурами);
- панкреатические ферменты для улучшения процессов переваривания (панкреатин);
- средства для уменьшения содержания образовавшихся газов (симетикон);
- спазмолитики для снижения интенсивности боли (дротаверин).
Еще могут назначаться средства для очищения кишечника, если нет возможности поставить очистительную клизму.
Применяется в случае развития кишечной непроходимости или значительного снижения качества жизни пациента, низкой эффективности консервативного лечения. Проводится полостная операция, образовавшиеся спайки иссекаются обычным скальпелем, с помощью лазера или электрического тока.
Для профилактики повторного образования спаек применяются:
- ферменты протеолитические (химотрипсин, трипсин) и фибринолитические (урокиназа, стрептокиназа);
- антикоагулянты (низкомолекулярный гепарин);
- гиалуронидаза;
- барьерные специализированные мембраны и пленки (вводятся интраоперационно).
Целесообразность применения той или иной методики оценивает врач.
Восстановительный период протекает без каких-либо особенностей, практикуется раннее вставание, постепенное расширение строгой диеты.
Оперативное вмешательство
Операция по удалению спаек кишечника – единственный эффективный метод устранения патологии. Перед хирургическими процедурами обязательно пациент должен пропить курс медикаментов. Заболевшему могут назначить:
- операцию лапароскопию;
- лапаротомию.
Лечение спаечной болезни брюшной полости при помощи лапаротомии осуществляется через достаточно большой разрез, длина которого более 10 см. Патологические соединения рассекают. Процедура считается менее востребованной, поскольку заключается в существенном повреждении кожного покрова.
Общие рекомендации по питанию
Особой диеты при спаечном процессе в кишечнике не существует, однако есть некоторые ограничения в приеме пищи составлении ежедневного меню. Питание отличается в ранний и поздний реабилитационный период после удаления, может варьировать в зависимости от возраста пациента. После назначения лечебного питания, специалисты рекомендуют пациентам соблюдать следующие нехитрые правила:
- последний прием пищи не позднее, чем за 2 часа до сна;
- пища должна быть хорошо обработана термически (варка, тушение, паровая обработка);
- суточный объем калорий не менее 2000 Ккал;
- соблюдение обильного питьевого режима;
- исключение алкогольных напитков, курения;
- отсутствие перекусов;
- соблюдение режима питания;
- по возможности переход на дробное питание по 4-5 раз в сутки.
При соблюдении всех врачебных рекомендаций неприятные симптомы проходят уже через несколько суток. Важно сохранять режим сна и бодрствования для нормализации моторики кишечного тракта, восстановления психоэмоционального состояния и устранения неприятной симптоматики.
Обратите внимание! Важно понимать, что диетическое питание направлено не на похудение и лишение организма питательных веществ. Напротив, питание должно быть максимально сбалансированным, а пациенты не должны испытывать чувство голода.
Гомеопатия
Лечение спаек без операции с помощью гомеопатических средств может применяться только в качестве вспомогательного элемента комплексной консервативной терапии. Дозировка и схема применения рассчитывается индивидуально для каждого клинического случая. Специалисты-гомеопаты рекомендуют использовать следующие препараты на основе растительных компонентов:
- Aconitum Napellus С6 (производится из экстракта реповидного борца);
- капли Staphysagria или гранулы Arnica Montana (активный компонент – семена живокоста);
- капли Bellis Perennis (действующее вещество – экстракт маргариток).
- Как дубленку почистить в домашних условиях
- Как сделать ноги худыми и стройными: упражнения и диета
- Схема лечения грибка ногтей Флуконазолом, отзывы
Спайки, образовавшиеся в малом тазу, это тяжи, состоящие из соединительной ткани, которые формируются в области брюшины, затрагивая внутренние органы.

Врачи долгое время изучают причины образования патологии в области малого таза. Единого мнения по поводу механизма появления и профилактических мер не выработано до сих пор. Выявлено, что данный процесс у женской половины населения встречается почти в три раза чаще, чем у мужской. Однако летальные исходы, связанные со спайками, у женщин происходят на 15% реже.
Брюшную полость и малый таз человека изнутри покрывает париетальная ткань, а находящиеся в этой области органы — мышечная, гладкая ткань (висцеральная). Эти ткани представлены двумя листками брюшины, благодаря которым вырабатывается перитониальная жидкость, позволяющая внутренним органам производить свободное перемещение при необходимости.
Эта функция брюшины крайне важна во многих случаях. Например, во время вынашивания плода матка способна сдвигаться так, чтобы не задевать кишечник, или подвижка матки мочевым пузырем в случае наполненности последнего.
Если в области малого таза начинаются воспалительные процессы, в них начинают участвовать и ткани, покрывающие органы. Помимо появления отеков, на них образуется белок фибрин. Он не позволяет воспалительным процессам перейти на здоровые органы. Его клейкая структура соединяет близко расположенные ткани. Такой защитный механизм может принести не только пользу, но и вред. Если воспалительные процессы вовремя не ликвидировать, на местах склейки и образуются спайки.
Спаечная болезнь имеет много факторов, способствующих ее развитию. Причины формирования спаек в малом тазу можно разделить на 5 групп:
- Заболевания близлежащих органов. Различные воспаления способствуют развитию спаечных процессов. Провокаторами воспаления могут выступать половая инфекция в виде хламидиоза, гонореи и пр. Туберкулез, чьи бактерии локализуются преимущественно на придатках матки. Операции, проводимые на матке (аборты, выскабливания). Внутриматочная спираль.
- Эндометриоз — образование клеток внутренней части матки в тех местах, где этого быть не должно. Данное заболевание запускает защитные функции организма, которые и вызывают образование тяжей.
- Перенесенные операции. Соединительная ткань часто начинает образовываться после хирургического вмешательства в области брюшины. Во время оперативного лечения происходят обильные кровоизлияния, которые могут привести к появлению воспаления и как следствие — патологии. Вероятность появления спаечной болезни увеличивается с количеством перенесенных операций. У пациента, перенесшего одно хирургическое вмешательство на полости живота, вероятность появления тяжей — 16%, при проведении третьей операции, эта вероятность вырастает до 96%.
- Внематочная беременность или заброс крови во время менструации через маточную трубу, эти патологии приводят к попаданию крови в брюшину.
- Аппендицит. Считается одним из самых распространенных заболеваний, которые требуют срочной операции.
Отдельной причиной возникновения патологии является кесарево сечение, спайки после этой операции образовываются крайне часто, это связано со следующими факторами:
- высокотравматичный вид хирургического вмешательства;
- значительный объем потерянной крови, который может достигать одного литра;
- частая необходимость в экстренном проведении операции, что также повышает риск возникновении тяжей.
Любая из вышеперечисленных причин не гарантирует наличие спаечной болезни. Своевременная терапия и правильные методы лечения значительно понижают риск возникновения патологии.
Отвечая на вопрос: могут ли у человека болеть спайки в области малого таза, результат будет зависеть от формы данной патологии. Чем больше в тазовой полости соединительных тяжей, тем больше занимаемая ими площадь, тем более выраженной будет симптоматика:
- Острый тип патологии — для этой стадии характерны ярко выраженные болевые ощущения. Пациент жалуется на усиление болей, а также частую рвоту, тошноту. Повышение температуры тела и ускоренный ритм сердца. Пальпация пациента вызывает болезненные ощущения в животе. Довольно часто наблюдается острая непроходимость кишечника. Такое состояние приводит к упадку сил, уменьшению количества выводимой мочи и кала из организма. Это требует срочной врачебной помощи.
- При спайках в малом тазу интермиттирующей формы симптомы заключаются в периодичных болях и кишечных расстройствах во время обострений. И минимальными болями или их полным отсутствием в период ремиссии патологии.
- Хроническая патология — при этой стадии протекания заболевания симптоматика может отсутствовать полностью или выражаться в слабой форме. Человек временами чувствует боль в низу живота и страдает запорами. Причиной этого типа патологии в основном является эндометриоз или не выявленные половые заболевания. Из-за крайне низкой интенсивности протекания болезни пациенты редко подозревают у себя наличие патологии, и обращаются к врачу, в основном, с проблемой зачатия ребенка.
Боли, беспокоящие людей при наличии спаек в малом тазу, связаны с напряжением тяжей при движении органов таза. Это приводит к раздражению болевых рецепторов и короткой ишемии. В нарушении кровяного снабжения виноват рефлекторный спазм сосудов и механические воздействия самих тяжей.
- Болевой синдром выражен в виде острой или ноющей боли, которые отличаются длительностью и постепенным увеличением интенсивности. Частыми причинами усиления болей являются эмоциональная и физическая нагрузка, переохлаждение, длительное положение тела в одной позе.
- Менструальный период, как и овуляция, также вызывают крайне болезненные ощущения.
- Боль возникает при слишком активном половом акте, посещении спортзала или активной работе, процессе дефекации, большой наполненности мочевого пузыря и при процессе его опорожнения.
Очень часто развившиеся спайки начинают сдавливать участок кишки, уменьшая ее просвет. В результате этого ущемления происходит нарушение пассажа каловых масс и отвод газов по кишечному тракту, это приводит к слишком большому растяжению верхней части кишечника.
Появление этого процесса объясняют такие симптомы при спайках как тошноту, вздутие, невозможность дефекации. Своевременная хирургическая помощь устранит эту проблему. Если игнорировать непроходимость, наступает омертвение части кишечника. В этом случае необходимо частичное удаление (резекция). При продолжительном игнорировании начинается обезвоживание, электролитные патологии, недостаточность сердечной и дыхательной систем организма, которые приводят к летальному исходу.
Кишечная непроходимость может наблюдаться годами, не приводя к тяжелым осложнениям. При хроническом протекании допустимо возникновение кратковременных, схваткообразных болей, поноса. Большая физическая нагрузка и продукты, которые способствуют образованию газов (бобы, продукты с высоким содержанием клетчатки т.д.), также могут привести к появлению симптоматики.

Специалисты различают три стадии патологического процесса образования тяжей:
- Тонкие спайки, представленные в единичном сращении, находятся в области яичника и маточных труб, либо других репродуктивных органов. Не препятствуют двигательной функции яйцеклетки.
- Маточная труба соединена с яичником или другими органами плотными сращениями. Половина всей поверхности яичника свободна. Тяжи мешают фибриям осуществить захват яйцеклетки.
- Практически весь яичник покрыт плотными сращениями. Проходимость маточных труб нарушена деформацией или перекрытием просвета.
Выявление данной патологии имеет свои трудности. Специалист не может с точностью определить наличие тяжей при стандартном осмотре, он способен лишь предположить спаечные процессы исходя из анамнестических данных и симптоматики. Гинекологический осмотр способен обнаружить, что матка или ее придатки слабо подвижны, либо вовсе не способны двигаться. При наличии большого количества спаек пациент может испытывать боли при пальпации.
Более точная диагностика, выявляющая наличие спаек в малом тазу, это гинекологические ультразвуковые исследования, гистеросальпингография. Также патологию выявляют при помощи магниторезонансной томографии. Самым эффективным методом обнаружения является эндоскопическая диагностика, обеспечивающая визуализацию тяжей, однако она подразумевает вмешательство в органы, пусть и незначительное. Именно этот метод позволяет обнаружить любую стадию заболевания с абсолютной вероятностью.
Многих пациентов интересует, видны ли соединительные спайки на УЗИ органов малого таза. При проведении этого вида исследования будут хорошо видны наиболее старые и хорошо разросшиеся спаечные образования. Если процесс образования патологии находится в начальной стадии, то его выявление этим методом не представляется возможным.
Причины возникновения спаечных процессов можно определить при помощи мазка на флору и ПЦР-диагностики. Эти методы применимы с острой и хронической стадией воспалений, различными видами новообразований.
При МРТ в области малого таза наличие спаек органов малого таза будет хорошо видно в виде анэхогенных белых тяжей. МРТ способна показать не только наличие данной патологии, она также покажет развитие воспалений, которые приводят к развитию спаечной болезни и патологии кишечника, которые являются ее симптомами.
Если диагностика выявила у женщины спайки в малом тазу, ее будет интересовать, можно ли забеременеть, и не будет ли нарушений в вынашивании плода. Это зависит от протекания патологии. Сама возможность зачатия и успешного рождения ребенка вполне допустима. Однако спаечный процесс способен деформировать маточные трубы и изменить их положение к остальным органам. Также тяжи могут уменьшить просвет или полностью закрыть маточные трубы. Все это может значительно ухудшить транспортную способность этих отделов для сперматозоидов или яйцеклетки. Допускается и развитие внематочной беременности.
По статистике, в четверти случаев спаечной болезни с участием маточных труб наблюдается развитие бесплодия. Но, если поражение этой части репродуктивного органа не критичны, проводится лапароскопия, после которой успешное зачатие наблюдается в 60% случаев. Если операция не помогла, врачи предлагают задуматься об экстракорпоральном оплодотворении.
При успешном зачатии спаечный процесс способен ограничить способность матки к движению и увеличить ее размеры. При этом наблюдается растяжение спаек, в некоторых случаях их разрыв, которые часто вызывают болезненные ощущения, частые позывы к мочеиспусканию, вздутие живота и запоры. Беременность при наличии спаечной болезни должна проходить под строгим надзором врачей.
При выявлении патологии врачи определяют, как лечить спайки в области малого таза. Во многом выбор зависит от формы спаечного процесса. При начальной стадии пациент ограничивается в количестве поднимаемого веса и физических нагрузках, ему назначается комплекс консервативного лечения:
- Антибактериальные медицинские препараты — назначаются в том случае, если причиной образования соединительных тяжей являются инфекционные заболевания.
- Противовоспалительные препараты без стероидов — помогают устранить болевой синдром. Способствуют снятию отечности и рассасыванию недавно образовавшихся тяжей.
- Гормонотерапия — применяется, если спайки возникли на фоне одного из видов эндометриоза.
- Витамины — принимаются для улучшения самочувствия пациента и коррекции иммунитета.
- Физиотерапия — назначаются при хроническом течении заболевания.
Основным лекарством, помогающим от спаек в малом тазу, являются фибринолитические препараты: Стрептокиназа, Химотрипсин, Лонгидаза. Их действие направлено на расщепление связок соединительных тканей, что приводит к рассасыванию тяжей.
Если возникает острая необходимость в ликвидации спаек или при наличии остропротекающего варианта патологии, назначается оперативная терапия. Одним из вариантов хирургического вмешательства является лапароскопия. В некоторых случаях тяжи рассекают непосредственно при обследовании пациента. В зависимости от решения хирурга, удаление спаек в области малого таза может быть осуществлено посредством лазерной хирургии, электрохирургии или аквадиссекцией. В последнем методе образования разрушаются при помощи воды под высоким давлением. При большой обширности патологии допустимы альтернативные методы эндоскопических операций.
В наше время рассечение соединительной ткани при помощи обычного скальпеля практически не проводится.
Пациент должен своевременно проходить осмотры у гинеколога, который поможет обнаружить начало воспаления и назначит рассасывающую терапию. Отказ от ненужного инвазивного вмешательства, грамотное планирование и наблюдение за беременностью, использование контрацепции при половых контактах с непостоянными партнерами — все это значительно понижает риск возникновения тяжей.
Если человеку необходима операция в области брюшины, хирурги вводят специальную жидкость, которая исполняет роль преграды, не давая образоваться спайкам. Также очень важно вернуться к активному движению, как можно раньше после перенесенной операции (если нет врачебных противопоказаний). Умеренные физические упражнения хорошо препятствуют появлению тяжей.
Если брюшина человека подверглась травматическому повреждению или ее листки подверглись хроническим и острым воспалительным процессам, защитный механизм человека начинает выделять медиаторы, которые значительно стимулируют регенерацию. Одним из ступеней этого механизма является синтез фибрина. При долгом отсутствии лечения или массивности поражений нарушается процесс естественного рассасывания соединительной ткани, что и приводит к образованию спаек между органами.
Читайте также:

