Что такое синхронный рак молочной железы
И. Ю. Филюшкина, В. М. Иванов, Ю. В. Буйденок.
ГУ РОНЦ им. Н. Н. Блохина РАМН
Рак молочной железы – в настоящее время одно из самых распространенных злокачественных опухолей у женщин. В структуре онкологической заболеваемости в России рак молочной железы занимает первое место и частота его неуклонно растет. Число заболевших в 2004 году составило 49,2 тыс., а умерших - 23 тыс. Заболеваемость раком молочной железы в Москве и Санкт-Петербурге в 2004году составила 51,4 и 48,3 на 100000 населения, соответственно (М. И. Давыдов, Е.М.Аксель) [2] .
Первично-множественные злокачественные опухоли - одновременное или поочередное возникновение злокачественных опухолей. Они развиваются самостоятельно и независимо друг от друга в пределах одного или нескольких органов. Синхронный рак молочных желез - один из вариантов первично-множественного рака, и по мнению ряда авторов, является проявлением мультицентричности заболевания в парном органе. Наиболее важным признаком синхронного рака молочных желез является одновременность возникновения опухолей в обеих молочных железах, однако ряд авторов допускает возможность интервала между первой и второй опухолью в пределах 6-12 месяцев. Синхронные опухоли молочных желез выявляются достоверно реже (22,7%), чем метахронные опухоли (69,6%) [6] .
На долю рака молочной железы среди всех первично-множественных опухолей приходится от 8% до 21,9%. По данным ОНЦ РАМН, первично-множественный мультицентрический рак молочной железы составил 5,7%, синхронный рак – 0,9%, метахронный рак – 1,0%, метастатический рак молочной железы – 0,98%.
Несмотря на высокую чувствительность маммографии (92,5%), в некоторых случаях она бывает малоинформативной. Магнитно-резонансная маммография (МР-маммография) желез является дополнительным эффективным методом комплексной диагностики патологии молочных желез и реализуется при неэффективности других методов визуализации (чувствительность 99,2%, специфичность 97,9%, точность 98,9%).
МР- маммографию целесообразно использовать при:
- отчетливо определяемых (на маммограммах) изменениях не вполне ясной клинически значимости;
- неотчетливо определяемых (на маммограммах) изменениях, в частности, при подозрении на наличие опухоли у молодых женщин, имеющих плотную структуру ткани;
- уточнение причин локальной симптоматики в молочной железе;
- выявлении участков микрокальцинатов;
- дифференциальной диагностике узловых форм рака и ФКБ при категорическом отказе пациентки от пункционной биопсии;
- поиске скрытых форм рака молочной железы у пациенток с множественными метастазами из неустановленного первичного очага;
- уточнении местной распространенности процесса;
- при дифференциальной диагностике злокачественной опухоли и жирового некроза.
В последнее время в литературе все чаще появляются сообщения о достаточно высокой значимости сцинтимаммографии в диагностике синхронного рака молочных желез. Имеются сообщения об использовании 99mTc-MIBI в диагностике двухсторонних опухолей молочных желез. E.Derebek и соавт. сообщают о том, что ранняя и отсроченная сцинтиграфия предоставляет важную дополнительную информацию при синхронном поражении молочных желез, даже в случаях, когда маммография и динамическая МРТ не эффективны [10] .
Генетические факторы играют важную роль в возможной предрасположенности к возникновению синхронного рака молочных желез. Положительный семейный анамнез рака молочной железы в 2 раза чаще имеет место у больных синхронным раком молочных желез по сравнению с общей популяцией. Anderson D.E. установил, что синхронные раки, возникающие у женщин до менопаузы, являются строго наследственными и почти у 30% дочерей данной группы велика вероятность возникновения рака молочной железы в возрасте до 40 лет [8] . Данные литературы, касающиеся этой проблемы, немногочисленны, и анализируют небольшое число наблюдений. Kinoshita T. И соавт. пришли к выводу, что генетические изменения и механизм канцерогенеза при одностороннем и двухстороннем раке молочных желез различны [13] . A. E. Ozer и соавт., исследовав прогностическую значимость мутаций гена р53 при синхронном раке молочных желез, пришли к выводу, что выраженная степень мутаций р53, особенно в сочетании с экспрессией Ki-67 (маркером опухолевой клеточной пролиферации), является неблагоприятным фактором прогноза при синхронном раке и может служить предсказателем развития метахронного рака в контрлатеральной молочной железе [15] . Е.М. Бит-Савва выявила, что синхронный рак молочных желез в 50% случаях ассоциирован с мутациями в генах BRCA1, BRCA2, а при сочетании этого признака наследственного заболевания с раком яичников у кровных родственников больной, герминальные мутации в генах репарации ДНК выявляются в 100% случаев [1] .
Общая и безрецидивная выживаемость больных синхронным раком молочных желез зависит от прогностических факторов. По данным Р. А. Керимова, средний возраст больных синхронным раком молочных желез составляет 49,98 ± 2,9 года [3] . По J.Kelmendi de Ustrann и соавт., роль других прогностических факторов (возраст; менархе; овариально- менструальная функция, время лактации, время рождения первого ребенка, соотношение между числом инвазивных и неинвазивных опухолей) одинакова при синхронном и одностороннем поражении молочных желез [12] .
Существенное влияние на прогноз оказывает рецепторный статус опухоли. Высокий уровень рецепторов эстрогенов свидетельствует о более благоприятном прогнозе у молодых женщин, а рецепторов прогестерона – у пожилых больных.
По данным Hong Wen-shan показатели 5- и 8-летней выживаемости у больных с отсутствием поражения метастазами лимфатических узлов, односторонним поражением лимфатических узлов и двухсторонним поражением лимфатических узлов – 75,6 и 65,5%; 43,8 и 32,9%; 28,9 и 0% соответственно [11] .
Лечение синхронного рака молочных желез весьма разнообразно и зависит от прогностических факторов. Длительное время основным методом лечения оставался хирургический – двухсторонняя радикальная мастэктомия. Однако, с усовершенствованием методов химио- и лучевой терапии, стало возможным проведение органосохраняющих операций [5] .
При первично-неоперабельных формах рака с одной или обеих сторон комплексное лечение дает достоверно лучшие результаты, чем все прочие виды терапии. Проведение неоадъювантной терапии при местно- распространенном процессе с одной или с обеих сторон достоверно увеличивает и общую, и безрецидивную выживаемость, в то же время проведение неоадъювантного лечения при первично- операбельных стадиях не приводит к достоверному улучшению выживаемости [4] .
До сих пор вопрос о возможности выполнения органосохраняющих операций при синхронном раке молочных желез является противоречивым. Поиском ответа на этот вопрос посвящено множество исследований последних лет. Большинство авторов считают возможным выполнение этих операций при соблюдении определенных показаний. Так, T.Arimura и соавт. показаниями к выполнению органосохраняющих операций считают опухоль менее 3-х см, отсутствие мультицентрического роста, отсутствие значительной инвазии протоков. Авторами были выполнены органосохраняющие операции при синхронном раке молочных желез у 44% больных с одной стороны и у 38% больных с обеих сторон. Показатели выживаемости в этих группах и в группе больных с мастэктомиями практически не различались [9] . Сходные данные были получены и многими другими авторами. Во всех этих исследованиях не было получено различий в общей и безрецидивной выживаемости, частоте рецидивов. Однако, остаются еще отдельные публикации, в которых авторы являются строгими приверженцами выполнения операций большего объема при синхронном раке молочных желез.
Резюмируя проведенный выше анализ литературных данных о синхронном раке молочных желез, можно заключить, что эта проблема остается сложной и далеко не полностью изученной. Существует множество спорных вопросов, касаемых эпидемиологии, диагностики и лечения синхронного рака молочных желез.
Множественный опухолевый рост может возникнуть одновременно или поочередно в парных или разных органах. Синхронный рак молочных желез – это обнаружение злокачественной опухоли в обеих железах: в большинстве случаев новообразования появляются синхронно, но вполне реально диагностировать злокачественные узлы в груди с разницей в 6-12 месяцев.

Генетическая предрасположенность при синхронном поражении молочных желез – одна из основных причин заболевания
Синхронный рак молочных желез
Множественная локализация опухоли всегда прогностически неблагоприятна. Синхронный рак молочных желез встречается в 3 раза реже, чем одностороннее злокачественное новообразование в груди (23% – двусторонний рак, 67% – опухоль с одной стороны). Но среди множественных новообразований опухоль в обеих молочных железах может достигать 20% от всех случаев, и что самое неприятное – в 25% случаев при первом обследовании второй очаг сразу не находят. Из причин важнейшая роль отводится наследственно-генетическим факторам – синхронный рак молочных желез практически всегда возникает на фоне хромосомных мутаций, а дополнительные факторы риска, связанные с гормональными и детородными особенностями, не отличаются от рака с односторонней локализацией.
Клинические особенности опухолевого роста
Парное поражение опухолью важного для женщины органа в большинстве случаев становится полной неожиданностью для пациентки. Типичными особенностями обнаружения новообразований в груди являются:
При профилактическом обследовании необходимо всегда осматривать грудь с обязательной пальпацией обеих молочных желез. Диагностика с применением УЗИ, маммографии или МРТ предполагает двустороннее обследование в обязательном порядке.
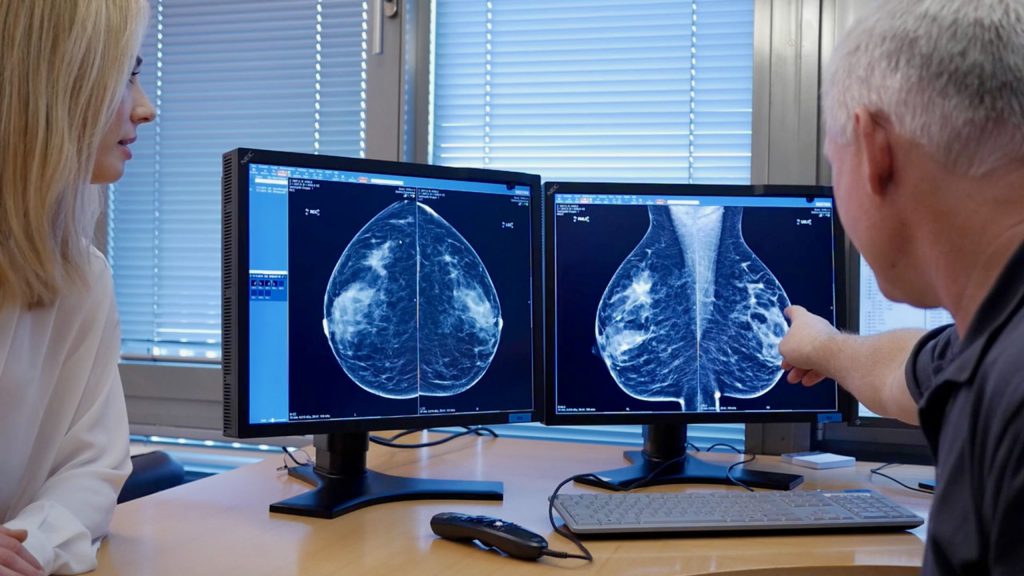
Во всех случаях надо делать парные снимки молочных желез для выявления опухолей
Диагностические исследования
Далеко не всегда первичное обнаружение опухолей с двух сторон возможно при обычном осмотре. Чаще всего синхронный рак молочных желез выявляется при маммографии или томографии. При малейшем подозрении на множественный характер опухолевого роста необходимо делать магнитно-резонансную томографию, с помощью которой можно поставить точный диагноз и максимально рано начать терапию. МРТ молочных желез проводится в следующих случаях:
- При наличии на маммографических рентгеновских снимках двусторонних опухолевых очагов неясной структуры;
- Подозрительные узлы у молодых женщин до 35 лет;
- При отказе женщины выполнить биопсию из опухолей;
- Для уточнения степени прорастания тканей;
- Для выявления скрытых форм онкологии;
- При необходимости исключить доброкачественные болезни (кальцинаты, жировой некроз, фиброаденома), которые выглядят, как новообразование;
- На фоне обнаружения в груди отдаленных метастазов неясного происхождения.
Синхронный рак молочных желез – это показание для углубленного обследования в специализированной клинике у врача-онколога: нельзя ограничиться проведением УЗИ – чем полнее и быстрее будут сделаны все исследования, тем раньше доктор назначит эффективное лечение.
Лечебная тактика и прогноз
Основа успешного избавления от двусторонних опухолей – радикальная операция по удалению обеих молочных желез. Но при ранней диагностике (внимательная оценка первых симптомов опухоли в груди) и при малых размерах новообразований (менее 3 см) вполне реальным и эффективным будут органосохраняющие операции, когда врач постарается максимально сохранить внешнюю красоту женщины. В дополнении к хирургическому лечению рака груди используются:
- Длительные курсы гормональных препаратов, подавляющие выработку гормонов-эстрогенов;
- Химиотерапия препаратами, подавляющими опухолевый рост и метастатическое распространение раковых клеток;
- Лучевая терапия на любых этапах комбинированного воздействия.
Прогноз для выживания при множественных новообразованиях всегда хуже. Синхронный рак молочных желез, в сравнении с односторонним поражением груди, снижает шансы прожить 5 и более лет после обнаружения болезни. При двустороннем поражении и 1 стадии 5-летняя выживаемость достигает 90%, при 2 – 75%, при 3 – 40%, при 4 – 5%.
Похожие темы научных работ по клинической медицине , автор научной работы — Филюшкина И. Ю., Иванов В. М., Буйденок Ю. В.
СИНХРОННЫЙ РАК МОЛОЧНЫХ ЖЕЛЕЗ: КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ, ПРОГНОЗ
И.Ю. Филюшкина, В.М. Иванов, Ю.В. Буйденок
ГУ РОНЦ им. Н.Н. Блохина РАМН, Москва
Рак молочной железы (РМЖ) является в настоящее время одной из самых распространенных злокачественных опухолей у женщин. В структуре онкологической заболеваемости в России РМЖ занимает 1-е место и частота его неуклонно растет. Число заболевших в 2004 г. составило 49,2 тыс., а умерших — 23 тыс. Заболеваемость РМЖ в Москве и Санкт-Петербурге в 2004 г. составила 51,4 и 48,3 на 100 000 населения соответственно [1].
Первично-множественные злокачественные опухоли — это новообразования, возникающие одновременно или поочередно. Они развиваются самостоятельно и независимо друг от друга в пределах одного или нескольких органов. Синхронный РМЖ — один из вариантов первично-множественного рака; по мнению ряда авторов, он представляет собой проявление мультицентричности заболевания в парном органе. Наиболее важным признаком синхронного РМЖ является одновременность возникновения опухолей в обеих молочных железах, однако ряд авторов допускают возможность интервала между первой и второй опухолью в пределах 6—12 мес. Синхронные опухоли молочных желез выявляются достоверно реже (22,7%), чем метахронные опухоли (69,6%) [2].
На долю РМЖ среди всех первично-множественных опухолей приходится от 8 до 21,9%. По данным ГУ РОНЦ им. Н.Н. Блохина РАМН, первично-множественный мультицентрический РМЖ составил 5,7%, синхронный — 0,9%, мета-хронный — 1,0%, метастатический — 0,98%.
При первично-множественных синхронных злокачественных новообразованиях вторая опухоль при обследовании не диагностируется у 25,3% женщин [3]. Совершенствование методов своевременной диагностики, выявление особенностей или закономерностей возникновения и клинического течения синхронного РМЖ, совершенствование методов комплексного лечения способствуют улучшению результатов лечения и, как следствие, увеличению продолжительности жизни больных. Основным методом диагностики РМЖ на сегодняшний день остается маммография. T. Murphy и соавт. [4] на основании изучения маммограмм 35 больных синхронным РМЖ пришли к выводу, что маммографические проявления синхронного рака не отличаются от таковых при одностороннем раке. Двусторонние синхронные опухоли очень часто имеют одинаковые внешние проявления и расположены
Несмотря на высокую чувствительность маммографии (92,5%), в некоторых случаях она бывает малоинформативной. Магнитно-резонансная маммография (МРМ) желез является дополнительным эффективным методом комплексной диагностики патологии молочных желез и выполняется при неэффективности других методов визуализации (чувствительность 99,2%, специфичность 97,9%, точность 98,9%).
МРМ целесообразно использовать:
— при отчетливо определяемых (на маммо-граммах) изменениях не вполне ясной клинически значимости;
— при неотчетливо определяемых (на мам-мограммах) изменениях, в частности, при подозрении на наличие опухоли у молодых женщин, имеющих плотную структуру ткани;
— для уточнения причин локальной симптоматики в молочной железе;
— для выявления участков микрокальцинатов;
— в дифференциальной диагностике узловых форм рака и фиброзно-кистозной болезни при категорическом отказе пациентки от пункци-онной биопсии;
— для поиска скрытых форм РМЖ у пациенток с множественными метастазами из неустановленного первичного очага;
— для уточнения местной распространенности процесса;
— при дифференциальной диагностике злокачественной опухоли и жирового некроза.
В последнее время в литературе все чаще появляются сообщения о достаточно высокой значимости сцинтимаммографии в диагностике синхронного РМЖ. Имеются сообщения об использовании 99mTc-MIBI в диагностике двусторонних опухолей молочных желез. E. Derebek и соавт. [5] сообщают, что ранняя и отсроченная сцинтигра-фия предоставляют важную дополнительную информацию при синхронном поражении молочных желез даже в случаях, когда маммография и динамическая МРТ неэффективны.
Генетические факторы играют важную роль в возможной предрасположенности к возникновению синхронного РМЖ. Положительный семейный анамнез РМЖ в 2 раза чаще имеет место
у больных синхронным РМЖ по сравнению с общей популяцией. D. Anderson [6] установил, что синхронные раки, возникающие у женщин до менопаузы, являются строго наследственными и почти у 30% дочерей данной группы велика вероятность возникновения РМЖ в возрасте до 40 лет. Данные литературы, касающиеся этой проблемы, немногочисленны и ограничены небольшим числом наблюдений. T. Kinoshita и соавт. [7] пришли к выводу, что генетические изменения и механизм канцерогенеза при одно- и двустороннем РМЖ различны. E. Ozer и соавт. [8], исследовав прогностическую значимость мутаций гена р53 при синхронном РМЖ, пришли к выводу, что выраженная степень мутаций Tр53, особенно в сочетании с экспрессией Ki-67 (маркером опухолевой клеточной пролиферации), является неблагоприятным фактором прогноза при синхронном раке и может служить предсказателем развития метахронного рака в контралатеральной молочной железе. Е.М. Бит-Сава [9] выявила, что синхронный РМЖ в 50% случаях ассоциирован с мутациями в генах BRCA1, BRCA2, а при сочетании этого признака наследственного заболевания с раком яичников у кровных родственников больной герминальные мутации в генах репарации ДНК выявляются в 100% случаев.
Общая и безрецидивная выживаемость больных синхронным РМЖ зависит от прогностических факторов. По данным Р.А. Керимова [10], средний возраст больных синхронным РМЖ составляет 49,98±2,9 года. Роль других прогностических факторов (возраст менархе, овариально-менструальная функция, время лактации, время рождения первого ребенка, соотношение между числом инвазивных и неинвазивных опухолей) одинакова при синхронном и одностороннем поражении молочных желез [11].
Р.А. Керимов [10], анализируя клинические проявления при двустороннем РМЖ, показал, что у 39,5% больных синхронным раком стадийность поражения была одинаковой с обеих сторон, у 60,5% — разной. В 59,3% случаев отмечены локализованные формы рака. Симметричное расположение опухолей выявлено в 22,9% случаев. Опухоли локализовались в наружных и верхних квадрантах молочных желез у 86% больных. Метастазы в регионарных лимфоузлах были обнаружены с обеих сторон у 50% больных, с одной — у 27,9%. При синхронном поражении наиболее часто с обеих сторон отмечался инфильтративный рак: протоковый — у 46,4% больных, дольковый — у 26,2%. У 11,9% больных установлено сочетание инфильтративного протокового или долькового рака с одной стороны и редких форм — с другой. У 73,8% больных опухоли с обеих сторон были одинакового гистологического строения,
у 26,2% — разного. Исследование окружающей ткани молочной железы при синхронном раке выявило различной степени выраженности фиброзно-кистозную болезнь, в 67,3% случаев представленную пролиферативной формой, проявляющейся развитием внутрипротоковых и внутри-дольковых пролифератов, внутрипротоковых папиллом, участков атипии эпителия. У 17,3% больных выявлены очаги неинвазивного рака.
Существенное влияние на прогноз оказывает рецепторный статус опухоли. Высокий уровень рецепторов эстрогенов свидетельствует о более благоприятном прогнозе у молодых женщин, а рецепторов прогестерона — у пожилых больных.
Распределение больных синхронным РМЖ по стадиям с каждой стороны выглядит следующим образом [10]: T1—2N0M0 и T1—2N0M0 — 18,6%; T1—2N1M0 и T1—2N1M0 — 9,3%; T3—4N0—2M0 и T3—4N0—2M0 — 24,4%; T1—2N0M0 и T1— 2N1M0 — 18,6%; T1—2N0M0 и T3—4N0—2M0 — 9,3%; T1—2N1M0 и T3—4N0—2M0 — 19,8%.
По данным Wen-shan Hong и соавт. [12], 5- и 8-летняя выживаемость больных с отсутствием поражения метастазами лимфоузлов, их односторонним и двусторонним поражением составляет 75,6 и 65,5%; 43,8 и 32,9%; 28,9 и 0% соответственно.
По данным Р.А. Керимова [10], 5-летняя общая выживаемость больных с I—Па стадией с каждой стороны составила 90,0±5,6%, безрецидив-ная — 82,2±4,8%, при Пб стадии — 75,6±8,7 и 67,4±9,5% соответственно, при Ша—б стадии — 50,4±3,2 и 40,2±3,6%; при I—На стадии с одной стороны и Пб с другой — 79, 1 ±5,3 и 69,5±5,5%; при I—Па и Ша—б — 73,2±8,8 и 65,3±9,2%; при Пб и Ша—б — 51,3±4,7 и 40,4±4,9%. Ранние стадии опухолей с одной стороны при наличии местно-распространенного процесса с другой очень незначительно влияют на выживаемость.
Методы лечения синхронного РМЖ весьма разнообразны, и их выбор зависит от прогностических факторов. Длительное время основным методом лечения оставался хирургический — двусторонняя радикальная мастэктомия. Однако с усовершенствованием методов химио- и лучевой терапии стало возможным проведение органосохраняющих операций [13].
При первично-неоперабельных формах рака с одной или обеих сторон комплексное лечение дает достоверно лучшие результаты, чем все прочие виды терапии. Неоадъювантная терапия при местно- распространенном процессе с одной или обеих сторон достоверно увеличивает и общую, и безрецидивную выживаемость, в то же время не-оадъювантное лечение при первично-операбельных стадиях не приводит к достоверному улучшению выживаемости [14].
Результаты исследований, посвященных применению ингибиторов ароматазы третьего поколения в адъювантном режиме, показали достоверно более высокую эффективность и лучшую переносимость по сравнению с тамоксифеном. В исследовании АТАС было установлено, что 5-летний курс инициальной адъювантной терапии Арими-дексом значительно эффективнее 5-летнего курса лечения тамоксифеном и позволяет снизить риск рецидива заболевания в группе пациентов с гормоноположительным РМЖ на 26 % (^=0,0002).
Согласно клиническим исследованиям и рекомендациям по терапии операбельного гормоноположительного РМЖ (EUSOMA 2002, St Gallen 2005) больным репродуктивного возраста должно быть предложено 2-летнее лечение ЛГРГ-a (Золадекс) ± тамоксифен в течение 5 лет как альтернатива химиотерапии. Данная схема лечения рекомендуется всем больным молодого возраста, у которых не достигнуты аменорея или кастрационный уровень эст-радиола и ФСГ после проведения химиотерапии.
ской активности. Связывание Фазлодекса с рецепторами ведет к быстрому разрушению и потере рецепторами белков, тем самым вызывая деградацию и разрушение стероидных рецепторов к эстрогену. В клинических исследованиях была показана высокая эффективность Фазлодекса при использовании во всех линиях гормонотерапии диссеминированного РМЖ.
До сих пор вопрос о возможности выполнения органосохраняющих операций при синхронном РМЖ вызывает дискуссии. Поискам ответа на него посвящено множество исследований последних лет. Большинство авторов считают возможным выполнение этих операций при соблюдении определенных показаний. Так, Т. Агтига и соавт. [15] показаниями к выполнению органосохраняющих операций считают опухоль менее 3 см, отсутствие мультицентрического роста, отсутствие значительной инвазии протоков. Авторами были выполнены органосохраняющие операции при синхронном РМЖ у 44% больных с одной стороны и у 38% больных с обеих сторон. Показатели выживаемости в этих группах и в группе больных с мастэкто-миями практически не различались. Сходные данные были получены и многими другими авторами. Во всех этих исследованиях не было получено различий в общей и безрецидивной выживаемости, частоте рецидивов. Однако до сих пор появляются отдельные публикации, авторы которых являются строгими приверженцами выполнения операций большего объема при синхронном РМЖ.
Резюмируя проведенный выше анализ литературных данных о синхронном РМЖ, можно заключить, что эта проблема остается сложной и далеко не полностью изученной. Существует множество спорных вопросов, касающихся эпидемиологии, диагностики и лечения синхронного РМЖ.
1. Давыдов М.И., Аксель Е.М. Вестн РОНЦ им. Н. Н. Блохина РАМН 2006;17(3 Прил 1):47, 82, 108, 113.
2. Сельчук В.Ю. Первично-множественные опухоли (клиника, лечение
и закономерности развития). Авто-реф. дис. . докт. мед. наук. М.; 1994.
3. Сельчук В. Ю. Первично-множественные синхронные злокачественные новообразования репродуктивной системы у женщин. Рос онкол журн 2001;(3):18—21.
4. Murphy T.J., Conant E.F., Hanau CA. et al. Bilateral breast carcinoma: mammographie and histologic correlation. Radiology 1995;195(3):617— 21.
5. Derebek E., Balci P., Alanyali H. et al. Detection of bilateral multifokal breast cancer using Tc-99m sestamibi imaging: the role of delayed imaging. Clin Nucl Med 1999;24(8):590— 3.
6. Anderson D.E. Genetic study of breast cancer: identification of high risk group. Cancer 1974;34:1090— 7.
7. Kinoshita T., Ueda M., Enomoto K. et al. Comparison of p53 gene abnormalities in bilateral and unilateral breast cancer. Cancer 1995;76(12):2504— 9.
8. Ozer E., Canda T., Kuyucuolu F. p53 mutations in bilateral breast carcinoma. Correlation with Ki-67 expression and the mean nuclear volume. Cancer Lett 1998;122(1-2):101— 6.
9. Бит-Сава Е.М. Клинические и генетические аспекты наследственного рака молочной железы. Автореф. дис. . канд. мед. наук. С.-Пб.; 2005.
10. Керимов Р.А. Двусторонний рак молочных желез: особенности течения и результаты терапии. Маммология 2005;(1):36—41.
11. Kelmendi de Ustaran J.,
Meiss Roberto P. Cancer bilateral sin-cronico de mama (aspectos epidemio-logicos). Bol Acad Nac Med Buenos Aires 1986;64(2):492— 502.
12. Hong Wen-shan, Yang Ming-tian, Wang Si-yu et al. Zhongliu fangzhi zazhi 2005;12(4):297— 300.
13. Летягин В.П. Первичные опухоли молочной железы. Практическое руководство по лечению. М.; 2004. с. 205—33.
14. Летягин В.П., Высоцкая И.В. Лечение двустороненного синхронного рака молочных желез стадий Т0— 2N0—1M0. Вестн РОНЦ 2004;(4): 23—7.
15. Arimura T., Fukuda M., Ohtuka T. et al. Evaluation of possibility of breast conserving for patients with synchronous bilateral breast cancer. J Jpn Soc Cancer Ther 1994;29(2):513.
Каждый человек знает о том, что рак представляет собой весьма опасное заболевание, особенно если оно диагностируются на поздней стадии. Одной из разновидностей данного недуга является метахронный рак. Но что же он собой представляет? Метахронный рак - это одна из трех форм так называемого двустороннего рака желез или органов, которые в человеческом организме располагаются попарно, например с правой и левой стороны одной системы, или же опухоли, которые обладают одинаковой гистологической структурой. Ниже вы более подробно сможете ознакомиться с данным понятием, возможными причинами развития заболевания, а также с симптомами.
Общее описание
Говоря о том, что такое метахронный рак, следует обратить внимание на то, что изначально новообразование появляется на каком-то отдельном органе, а спустя небольшое время оно образуется и на втором органе, если имеется парный. Вторичные узелки заболевания обладают значительно меньшим размером по сравнению с первичным. Весьма часто метахронный рак диагностируют в молочных железах, в легких, а также в желудочно-кишечном тракте. Также на практике встречаются случаи лимфопролиферативных болезней.
Что такое метахронное течение рака, откуда берется болезнь?
Продолжаем рассматривать особенности данного онкологического заболевания. Что это - множественный метахронный рак? Это такая форма онкологии, которая обладает 2-6 первичными узлами опухоли. Первичное новообразование при этом может сформироваться в одном органе, а другая опухоль образуется в другом органе. Третий узел может вновь образоваться на первом органе. Таких комбинаций первично-множественного метахронного рака существует множество.
Вообще под данным понятием понимается процесс, во время которого поражаются обе молочные железы. Однако часто встречаются на практике случаи, когда вторая молочная железа поражается только лишь через год после диагностирования опухоли на первой.
В области медицины встречались различные случаи первично-множественного метахронного рака. Например, у пациентов было 6 разных злокачественных процессов, которые протекали с неодинаковой продолжительностью ремиссии. Среди специалистов имеется предположение, что подобная ситуация начинает развиваться при раннем обнаружении изначального очага и использовании преимущественно паллиативных или щадящих методов терапии, то есть без иссечения самой опухоли.
Кроме того, ученые проводили исследования, благодаря которым удалось выявить, что наличие отдельных показателей активности ферментов предоставляет возможность определения групп риска. Новообразования при первичном метахронном раке появляются с немалым интервалом. Если данное заболевание будет выявлено на ранней стадии развития, а среди методов терапии будет подобран наиболее радикальный, то прогноз выживаемости является весьма благоприятным для человека.

Статистика говорит о том, что при первично-множественном метахронном раке (по МКБ-10 его код - C97) чаще всего вторая опухоль образуется в течение 5-10 лет после первой. Огромную роль также играет длительность интервала между появлением этих новообразований. Ученые полагают, что если через 5 лет наблюдений и при условии нормального самочувствия пациента образовался новый очаг, то имеет место первично-множественный метахронный рак молочной железы или другого органа.
Причины
Что же является причиной развития данного заболевания? Конкретных причин развития метахронного рака до сих пор не выявлено. Медики до сих пор осуществляют исследования о возможности влияния химиотерапии и лучевого облучения. Также имеются доводы о негативном воздействии дооперационного лечения, тогда как послеоперационная химиотерапия, а также облучение не способны оказать такого эффекта.
Метахронный рак молочной железы или других органов может возникнуть по причине курения, так как это является провоцирующим фактором развития любых онкологических процессов. Именно поэтому в целях профилактики онкологи пациентам рекомендуют отказаться от данной пагубной привычки.
Вообще причиной возникновения первично-множественной опухоли принято считать генетическую мутацию, которая возникает из-за некоторых факторов. Всего принято выделять три разновидности неоплазии:
- Опухоли, которые возникли по причине внезапной соматической мутации.
- Новообразования, сформировавшиеся вследствие индуцированной соматической мутации.
- Опухоли, которые являются результатом генетических мутаций, передающихся по наследству.
Весьма часто эти разновидности мутаций между собой могут сочетаться, а также вероятны их различные комбинации. Главными причинами возникновения таких мутаций являются:
- Проживание в неблагоприятных экологических условиях, например при сильной задымленности воздуха, при большом количестве химических отходов в водоемах и др.
- Вредная работа, например на химическом заводе, на атомном предприятии.
- Частые исследования человеческого организма при помощи рентгеновских лучей.
- Нарушение в питании, в частности чрезмерное употребление генно-модифицированной продукции, а также полуфабрикатов.
- Разные методы терапии, например химиотерапия и лучевая терапия.
- Ряд различных иммунодефицитных заболеваний.
- Ряд эндемических болезней.
- Неправильная работа гормональной системы.
Методы диагностики
К появлению онкологического заболевания необходимо относиться серьезно. Онкологи никогда не исключают возможности развития первично-множественного вида рака. Именно поэтому они проводят дополнительные диагностические меры. Например, если у представительницы прекрасного пола был диагностирован рак левой или правой молочной железы, то врачи регулярно будут проверять состояние и другой. Кроме того, особое внимание уделяется состоянию органов всей мочеполовой системы.
Те пациенты, которые страдают онкологическими недугами, регулярно должны посещать лечащего специалиста, сдавать требуемые анализы и проходить назначенную специалистом диагностику. Что касается диагностических процедур, то определить онкологическое заболевание можно при помощи следующих методов:
- Анализ мочи.
- Регулярная сдача крови.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Рентген.

Параллельно с этим немаловажную роль также играет и устный сбор анамнеза. Онколог расспрашивает пациента о длительности симптомов, интенсивной болезненности, возможных причинах развития такой симптоматики, а также о генетической предрасположенности к целому ряду болезней. Специалист должен также узнать информацию о повседневной жизни больного, условиях его трудовой деятельности и об условиях окружающей среды того места, где он проживает. Также следует расспросить больного о наличии иммунодефицитных болезней и состоянии иммунной системы.
К большому сожалению, диагностика злокачественных онкологических заболеваний до сих пор часто производится лишь на поздней стадии болезни. В большинстве случаев это происходит по причине того, что пациенты очень поздно обращаются к специалисту за помощью. Иногда заболевание никак себя не проявляет, поэтому на ранних стадиях человек почти не ощущает никаких сильных изменений в собственном организме.
Лишь на поздней стадии больной начинает ощущать плохое самочувствие, жалуется на болезненность, а также на резкое ухудшение всего состояния. Иногда при наличии определенных симптомов пациенты не обращаются к онкологу, надеясь на то, что эти признаки пройдут самостоятельно в скором времени. Однако таким образом они лишь усложняют и без того плачевную ситуацию, а заболевание начинает прогрессировать дальше.
Синхронный и метахронный
Если у пациента были обнаружены две или более опухоли или же второе новообразование было диагностировано в течение полугода после первого, то в данном случае речь идет о синхронном раке. Если после диагностики вторая и последующие опухоли появились через 6-12 месяцев после выявления первой, то это говорит о метахронной форме рака. Кроме того, у одного пациента множественные опухоли могут быть диагностированы последовательно неоднократно, иногда после синхронного сочетания. В этом случае говорят о синхронно-метахронном раке или метахронно-синхронном.
Первично-множественные опухоли также подразделяются на следующие разновидности:
- Злокачественные множественные новообразования, которые возникли на одном органе.
- Злокачественные опухоли, которые появились в симметричных или парных органах, например грудные железы или почки.
- Злокачественные опухоли разных органов без конкретной систематизации.
- Сочетания системных и солидных злокачественных опухолей.
- Сочетание злокачественных новообразований с доброкачественными.
Особенности терапии
Терапия первично-множественной опухоли всегда должна назначаться индивидуально, учитывать некоторые факторы, например:
- Характер опухоли.
- Локализация новообразований.
- Возраст пациента.
- Стадия онкологического заболевания.
- Непереносимость определенных лекарственных препаратов.

Хирургическое вмешательство
Следует обратить внимание на то, что к хирургическому вмешательству специалисты прибегают только лишь в тех случаях, если другие консервативные способы терапии не способны принести положительной динамики, а также если стадия болезни настолько запущена, что не удается добиться положительного результата с использованием только консервативных способов терапии.
Под хирургическим вмешательством подразумевается удаление метастаз и опухоли. Оперативное лечение множественных опухолей может осуществляться одновременно, то есть во время операции удаляются сразу все новообразования и метастазы. Такая терапия также может осуществляться поэтапно, в данном случае проводится лишь несколько вмешательств по удалению новообразования.
Терапевтическое лечение
Что касается стратегии терапевтического курса терапии, то она во многом будет зависеть от состояния пациента, ведь главной целью является сохранение органа. Синхронный и метахронный рак можно вылечить при помощи медикаментозных препаратов, которые направлены на терапию онкологических болезней. Данные медикаменты должны назначаться сугубо индивидуально, в зависимости от локализации опухоли.
Кроме того, специалисты прописывают пациентам иммуностимулирующие препараты, а также витаминные комплексы, чтобы повысить иммунитет. Параллельно также назначаются обезболивающие средства, включая и на наркотической основе.
Химиотерапия
В большинстве случаев пациентам, которые страдают от онкологических заболеваний, назначается химиотерапия. Данная процедура представляет собой лечение при помощи токсинов или ядов, которые губительно воздействует на имеющиеся злокачественные опухоли.

Паллиативное лечение
О данном типе лечения принято говорить лишь в тех случаях, если удаление новообразований не привело к положительному результату. С помощью данного метода можно снизить болевую симптоматику болезни, а также оказать психологическую помощь пациенту и его семье. Основная цель такого вида терапии заключается в улучшении качества жизни больных, которые страдают смертельными, тяжелыми, неизлечимыми болезнями.
Заключение
На основе всего вышесказанного можно сделать вывод, что пациент должен следовать всем рекомендациям специалистов, принимать назначенные лекарства и витаминные комплексы, укреплять иммунную систему, сбалансированно питаться, больше времени находиться на свежем воздухе. Также следует положительно настроиться на терапию.
Читайте также:

