Что такое рентгеновское облучение это рак
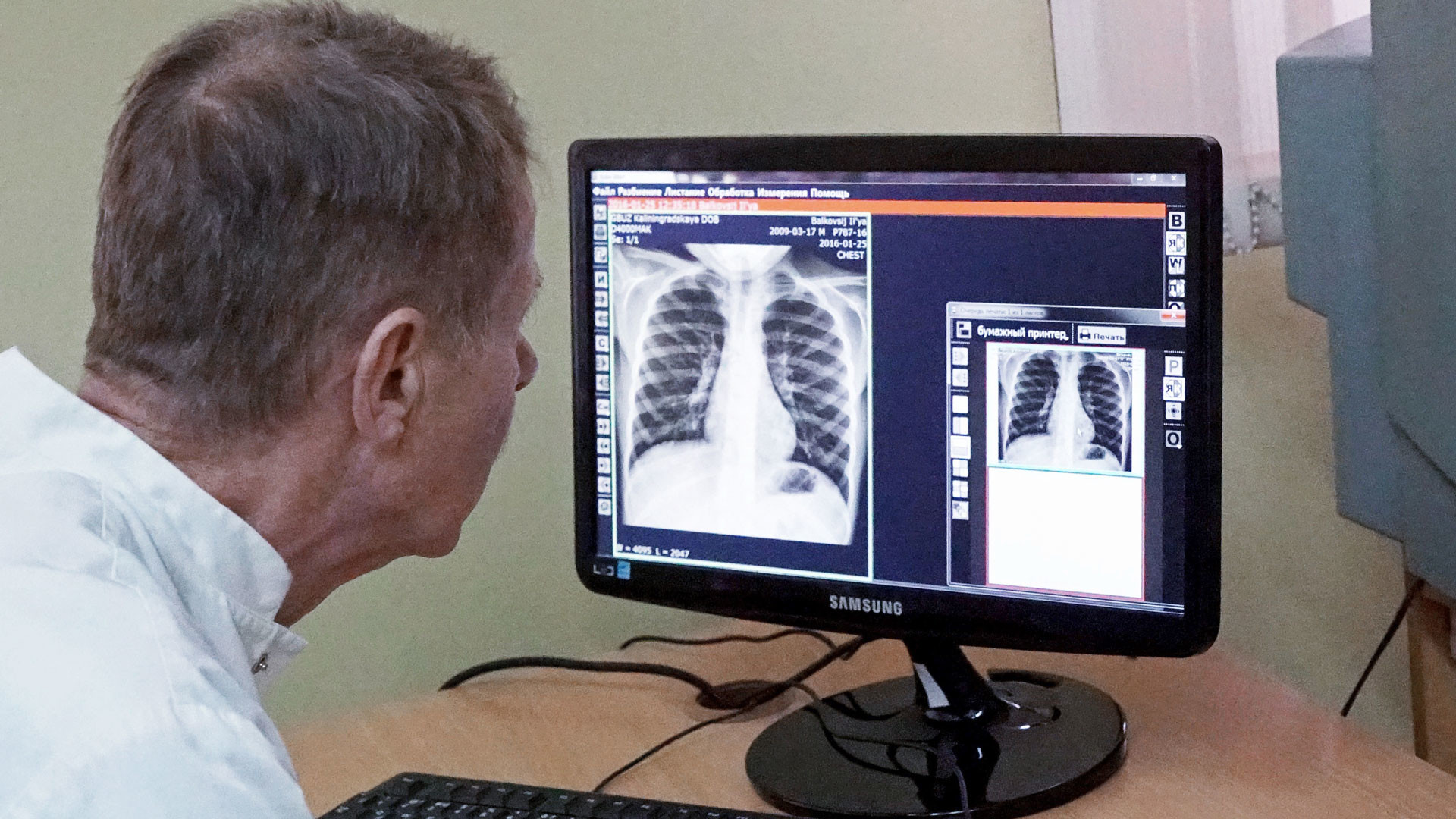
Каждый из нас хотя бы раз в жизни делал рентгеновское исследование. И наверняка вам будет знаком хотя бы один из таких терминов, как флюорография лёгких (снимок органов грудной клетки), маммография (снимок молочных желёз) или компьютерная томография (КТ, исследование разных органов). Всё это связано с рентгеновским излучением. А чаще всего пациентам назначают обычный рентген (например, при серьёзных травмах, чтобы понять, есть ли переломы).
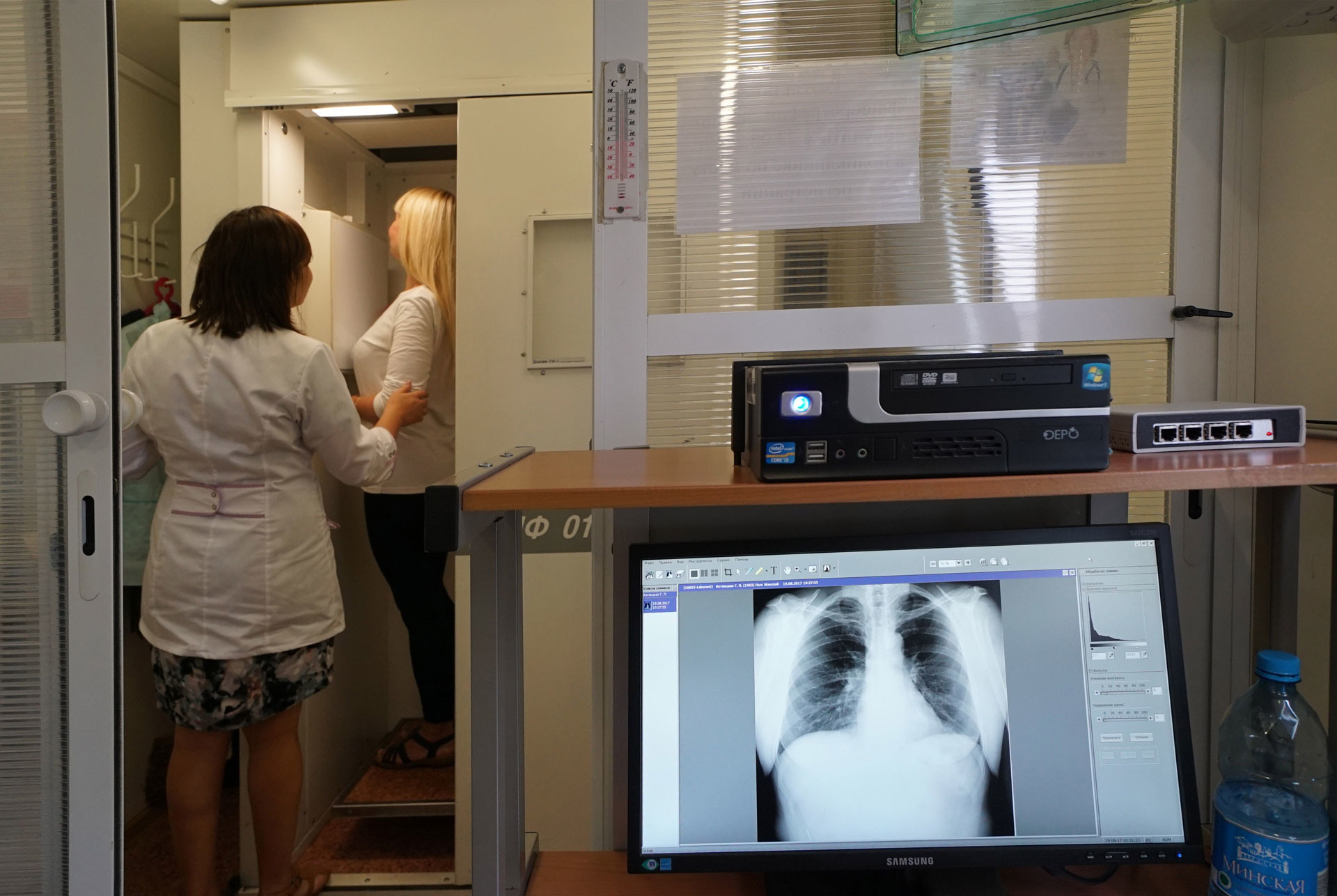
При этом, для того чтобы получить назначение на такую диагностику, необязательно сломать какую-нибудь конечность или подхватить опасную болезнь. Некоторые рентген-исследования проводятся и в профилактических целях. Например, флюорографию для профилактики туберкулёза рекомендуется делать раз в год.
Не вдаваясь в сложные подробности, рентгеновское излучение можно описать так. Это поток электромагнитных волн, который способен проникать через ткани организма. Благодаря специальным аппаратам появляется снимок "просвеченных" внутренностей. Так врачи получают возможность оценить характер внутренних повреждений. Безусловно, этот метод помогает медикам быстрее и достовернее ставить диагнозы и спасать жизнь пациента.
Но есть и минусы — излучение от рентген-аппарата способно негативно влиять на организм человека. Первое и самое страшное последствие, о котором стоит вспомнить, — это рак.
Как сказано в докладе московского управления Роспотребнадзора за 2017 год, "средняя годовая эффективная доза" облучения на жителя Москвы — 3,95 мЗв (миллизиверта). Как уже выяснил Лайф, это совсем немного: максимально допустимое значение — в пять раз больше.
При этом пятая часть от годовой дозы облучения — это медицинские исследования. В целом — не самая ужасающая цифра.
Но это "средняя температура по больнице". Ведь один человек может делать два-три рентген-исследования в год, а второй — вообще ни одного. Разумеется, в первом случае доза облучения будет в разы больше.
КТ против детей
Флюорография и рентгенография наносят ущерб организму менее чем на 1 мЗв за раз (это довольно маленькая доза). А КТ всего тела — 25–30 мЗв (это больше допустимого годового значения). В некоторых случаях опасения, что онкологические заболевания могут развиваться после частых рентген-исследований, обоснованны.
Недавно учёные из Уральского института биофизики опубликовали исследование по этому вопросу. 10 лет под наблюдением специалистов находились 890 детей и подростков. Все они прошли через компьютерный томограф, в среднем доза облучения была около 2 мЗв за раз. Так вот — у 12 из них к моменту окончания научного исследования обнаружили онкологическое заболевание.
Учёные уточнили, что достоверных доказательств того, что дети заболели именно из-за дозы облучения на КТ, у них нет и поэтому планируют продолжать исследования в этой области.
Пользы больше, чем вреда

По словам токсиколога-радиолога Александра Гребенюка, паниковать всё же не стоит — облучение при большинстве рентген-исследований в целом "укладывается" в естественный радиационный фон. А что касается КТ, то здесь эксперт подчеркнул — без назначения врача эту процедуру делать ни в коем случае нельзя. В целом это касается и рентгена, и флюорографии — без надобности рисковать не стоит.
— Излучение не приводит к болезням мгновенно. Опасность представляет длительное воздействие, — сказал он. — Под влиянием электромагнитных волн организм человека теряет свои защитные свойства, его иммунитет становится не таким устойчивым к заболеваниям (в том числе болезням сердечно-сосудистой системы, онкологии и т. д.). Но доказать, что именно излучение вызвало заболевание, сложно. Чётких научных доказательств нет.
Александр Гребенюк отметил, что исследования на эту тему проводились и продолжают проводиться.
— Проблемы со здоровьем могут возникнуть и при большой, и при маленькой дозе радиации. Чем больше радиации, тем выше риск. Но это не означает, что при маленькой дозе этот эффект не возникнет никогда. Может быть, что когда-нибудь разовьётся какой-нибудь негативный эффект. Всё зависит от иммунитета конкретного человека, — сказал эксперт. — Если сопоставить пользу от подобных диагностических исследований и вред от радиационной нагрузки на организм, которая неизбежно возникает, то очевидно, что польза будет перевешивать.
Вскоре после открытия радия супругами Кюри Рентген сконструировал свой первый аппарат для получения рентгеновского излучения. Устройство представляло собой запаянную вакуумную трубку, содержащую на своих концах два электрода. Нагрев одного из электродов вызывал эмиссию электронов, которые пролетали через вакуум и бомбардировали второй электрод.
В процессе этого испускались особые лучи, которые, подобно лучам радия, могли засвечивать фотографическую пленку. Поначалу природа лучей была неизвестна, но постепенно становилось ясно, что рентгеновские лучи и у-излучение вомногом сходны по своим фундаментальным характеристикам, хотя происходят из совершенно разных источников.
В отличие от у-излучения, параметры которого зависят лишь от типа и степени чистоты радиоактивного материала, параметры рентгеновского излучения можно менять, просто изменяя напряжение на катоде рентгеновской трубки.
В диагностической радиологии используется рентгеновское излучение, получаемое от низковольтных аппаратов (около 50 кВ). Оно обладает довольно большой длиной волны и низкой проникающей способностью. В терапии, наоборот, используются более высокоэнергетические рентгеновские лучи, получаемые на установках, дающих напряжения от 50 кВ до 30 МэВ, т. е. в 600 раз больше.
По мере роста питающего напряжения уменьшается длина волны испускаемого рентгеновского излучения и повышается его способность проникновения в человеческие ткани.
При терапевтическом использовании основным критерием эффективности лечения является способность рентгеновских лучей проникать в биологические ткани (концепция так называемой поглощаемой в зависимости от глубины дозы) и воздействовать на глубоко залегающие опухоли.
По этой причине любое отделение радиотерапии обычно укомплектовано оборудованием широкого спектра действия, способного облучать как поверхностно расположенные опухоли, так и глубоко залегающие новообразования, такие как опухоли средостения или тазовой области. При работе с классическим или ортовольтажным рентгеновским оборудованием, основная доза излучения поглощается в поверхностных тканях, а по мере увеличения глубины проникновения эффективная доза поглощенного облучения постоянно снижается.
Таким образом, доза, поглощенная опухолью на глубине 10 см и более под поверхностью кожи, будет незначительна, а общая доза излучения лимитируется неизбежными кожными реакциями. Также необходимо решать и целый ряд проблем, связанных с физической и электромагнитной безопасностью применения высоковольтного оборудования.
К счастью множество технических проблем удалось разрешить еще в 1960-х годах с внедрением принципиально нового подхода в генерировании высокоэнергетических мегаво-льтных пучков, а именно с изобретением и внедрением в практику линейных ускорителей. В основе таких установок лежит ускорение электронов в цилиндрическом волноводе, в результате чего происходит бомбардировка мишени пучком разогнанных почти до скорости света электронов.
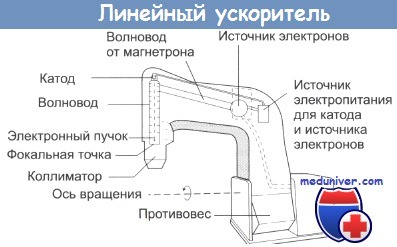
Еще одним существенным преимуществом этой техники является то, что такие установки могут изменять энергию потока электронов вплоть до 30 МэВ и более, что может найти разнообразное клиническое применение.
С точки зрения клинической практики, основное различие между рентгеновским излучением и электронными пучками состоит в том, что они обладают принципиально разными характеристиками поглощаемой в зависимости от глубины дозы. При проведении рентгенотерапии или у-терапии количество поглощенной тканями дозы радиации по мере продвижения излучения вглубь ткани падает экспоненциально. Это означает, что все ткани, в том числе и здоровые, на пути движения пучка будут получать определенную дозу облучения, величина которой будет зависеть от мощности источника и расстояния до него.
Таким образом, при облучении опухоли параллельно облучаются ткани, расположенные как перед, так и после опухоли по ходу действия пучка излучения. Необходимость избежания нежелательных эффектов такого облучения накладывает определенные ограничения на проводимое лечение. В электронной терапии такие побочные эффекты практически отсутствуют, так как пучок электронов в основном поглощается на вполне определенной глубине, в зависимости от его энергии.
Степень поглощения тканями рентгеновского излучения, генерируемого установками низкого и промежуточного напряжения, в значительной мере зависит от плотности облучаемых тканей. Поглощение тканями высоковольтного рентгеновского излучения, у-излучения и электронов в значительно меньшей степени зависит от плотности тканей, что снижает риск поглощения основной дозы облучения костной тканью (при которой возникают две проблемы: неравномерность облучения и радионекрозы).
Таким образом, радиотерапевты всегда с большой осторожностью подходят к облучению низковольтными пучками опухолей, расположенных рядом с костями или хрящевой тканью. В этих случаях предпочтительнее проводить облучение электронами, особенно кожных опухолей, расположенных рядом с хрящами. Типичным примером могут служить базально-клеточные карциномы в области носа или ушных раковин.
Еще одним перспективным направлением, которое сейчас активно разрабатывается, являются попытки клинического использования тяжелых заряженных и нейтральных частиц, к которым относятся нейтроны, протоны и пи-мезоны. Теоретически, пучки таких частиц могут обладать целым рядом преимуществ, но капитальные вложения, необходимые для разработки и внедрения в медицину генераторов протонов, нейтронов и заряженных частиц, могут значительно превышать стоимость обычного оборудования.
Поэтому в настоящее время клинические испытания нейтронной терапии могут позволить себе только некоторые крупнейшие исследовательские центры.
Рентгенотерапия — это медицинская дисциплина, изучающая теорию и практику применения рентгеновского излучения с лечебной целью.
Является частным разделом лучевой терапии, при котором с лечебной целью используется рентгеновское излучение с энергией от 10 до 250 кВ. С увеличением напряжения на рентгеновской трубке увеличивается энергия излучения и вместе с этим его проникающая способность в тканях возрастает от нескольких миллиметров до 8—10 см.
Использование рентгенотерапии началось в 1897 г., однако научные основы рентгенотерапия получила только с развитием физики, дозиметрии, радиобиологии и накоплением клинического опыта. Рентгенотерапия при напряжении от 160 до 250 кв до 50-х годов нашего столетия была единственным методом дистанционного облучения глубоко расположенных патологических процессов как воспалительного и дистрофического характера, так и злокачественных опухолей. Однако, при раке внутренних органов, характеризующемся малой радиочувствительностью и требующем для своего разрушения больших доз излучения (в пределах 60—70 Гр), рентгенотерапия оказалась малоэффективной.

Различают рентгенотерапию глубокую или ортовольтную (расстояние фокус — кожа 30 см и больше) и близкофокусную (расстояние фокус — кожа 7,5-20 см).
Рентгеновское излучение, генерируемое в рентгеновских трубках при помощи высоковольтных электрических аппаратов, при воздействии на ткани и органы тела человека вызывает подавление функций отдельных клеток, угнетение их роста, а в ряде случаев и их деструкцию. Эти явления оказываются следствием поглощения и рассеяния— первичных физических процессов взаимодействия рентгеновского излучения с биологической средой. За первичными физическими следуют физико-химические и биохимические процессы, определяющие развитие терапевтического эффекта. Особенностью рентгеновского излучения является его непрерывный энергетический спектр, в котором присутствуют кванты излучения с любыми энергиями, вплоть до максимального значения, соответствующего наибольшему напряжению генерирования. Последнее в настоящее время в рентгенотерапии обычно не превышает 250 кВ.

Для получения однородного пучка используют фильтры, поглощающие мягкие лучи. Для излучений малой энергии применяют фильтры из легких металлов (алюминий, латунь толщиной 0,5—6 мм). Для излучений больших энергий (180—200 кВ) однородность излучения достигается применением фильтров из тяжелых металлов (цинк, медь толщиной 0,5—2 мм).
Для ограничения поля облучения и удобства центрации при рентгенотерапии применяют цилиндрические или прямоугольные тубусы, обеспечивающие необходимое для каждого конкретного больного кожно-фокусное расстояние. Выходное окно тубусов аппаратов для короткофокусной рентгенотерапии имеет диаметр до 10 см и для глубокой площадь 16—400 см2.
Лечебный эффект рентгенотерапии связан с поглощенной дозой излучения в области патологического очага. Величина оптимальной поглощенной дозы, ее дробление, ритм облучения обусловлены в каждом случае характером патологического процесса. На степень сопутствующих реакций окружающих патологический очаг здоровых тканей и органов, а также реакций всего организма влияет величина интегральных доз в этих отдельных анатомических структурах и во всем теле больного.
Эффекты воздействия рентгенотерапии не однозначны для разных гистологических структур, что связано с различной чувствительностью последних к ионизирующему излучению.
Однако чувствительность облучаемых тканей в организме человека зависит и от ряда других многочисленных факторов — возраста, пола, температуры тела и облучаемого участка, локализации последнего, его гидрофильности, кровоснабжения, кислородного насыщения, его функциональной активности, интенсивности обменных процессов и мн. др., в том числе и от исходного состояния, а также реактивности организма. На биологические эффекты рентгенотерапии влияет характер распределения дозы облучения во времени. Дробное облучение по сравнению с однократным оказывается менее повреждающим. В этом случае лучше выявляется дифференциальная чувствительность тканей и так называемый терапевтический интервал — разница в чувствительности нормальных и патологических гистоструктур.
Рентгенотерапия может вызывать различные эффекты. В зависимости от величины поглощенной дозы излучения, ритма облучения, объекта воздействия, характера и стадии заболевания и, наконец, реактивности организма больного могут иметь место противовоспалительные, десенсибилизирующие, деструктивные, анальгезирующие и другие эффекты. В связи с расширением возможностей использования высокоэнергетических источников излучения рентгенотерапии применяется преимущественно при сравнительно неглубоком расположении патологического очага и при возможности применения небольших доз излучения.
Рентгенотерапия является эффективным методом лучевого лечения в различных областях медицины: онкологии, дерматологии и косметологии, травматологии и ортопедии.
Для лечения поверхностных злокачественных новообразований базальноклеточного и плоскоклеточного рака кожи, начальных стадий рака губы и рака вульвы близкофокусная рентгенотерапия является методом выбора и имеет ряд преимуществ перед хирургическими методами лечения. При большем распространении процесса ренгенотерапия сочетается с дистанционными методами лучевой терапии.
Близкофокусная рентгенотерапия является самостоятельным радикальным методом лечения предраковых заболеваний (старческая кератома, болезнь Боуэна, кожный рог, лейкоплакия и т.д.), ряда дегенеративных воспалительных и гипертрофических заболеваний кожи (синдром Дюпюитрена, подошвенный фиброматоз, келоидные рубцы, бородавки и кондиломы, дерматологические заболевания, в том числе псориаз, грибовидные микозы, экземы, нейродермиты).
Рентгенотерапия применяется при лечении гинекомастии, послеоперационной лимфореи, является высокоэффективным методом лечения дегенеративных и воспалительных заболеваний (невралгии и невриты лицевого нерва, плечевого сплетения, пояснично-крестцовый радикулит, артрозы).
Рентгенотерапия может применяться также при некоторых неспецифических дегенеративно-дистрофических и воспалительных процессах костно-суставного аппарата, сопровождающиеся реактивным воспалением мягких тканей и выраженным болевым синдромом.
Хороший результат получают при рентгенотерапии острых воспалительных процессов, при использовании малых разовых доз порядка 0,1—0,15 Гр и суммарной дозы не превышающей 1 Гр - рекомендуется только в ранних стадиях острых воспалительных заболеваний и в случаях отсутствия других равноценных способов лечения или при неэффективности последних у лиц старше 40 лет. При неопухолевых заболеваниях у детей рентгенотерапию применять не следует.

Рентгенотерапия должна применяться только при наличии научно обоснованных показаний к такому лечению и только у больных с безупречно доказанным заболеванием.
Возможность применения различных режимов фракцирования дозы облучения делает этот метод применимым для лечения даже очень пожилых пациентов.
Возможно применение 1-2 сеансов облучения с интервалом в несколько недель или 5-10 сеансов через день в течение 3 недель, а также иные варианты.
В радиотерапевтическом отделении ГБУЗ ТОКОД с 2 июня 2015 года рентгенотерапия проводится на современной рентгено-терапевтической установке XTRAHL 200 (Великобритания).
Система XTRAHL 200 идеально подходит как для близкофокусной рентгенотерапии поверхностных кожных новообразований, так и для ортовольтной терапии вторичных поражений, в том числе и костных метастазов.
Показания для рентгенотерапии:
- плоскоклеточный или базально-клеточный рак кожи I-II стадии либо 2 этапом после ДГТ
- рак вульвы в составе сочетанно-лучевой терапии
- рак нижней губы I-II стадии либо 2 этапом после ДГТ
- рецидивы рака молочной железы (в рубце, мягких тканях, коже)
- внутрикостные МТС в ребра (единичные очаги)
- неопухолевые заболевания (пяточные шпоры, остеоартрозы коленных суставов, келоидные рубцы, послеоперационная лимфорея)
Противопоказания к рентгенотерапии могут быть абсолютными и относительными.
- общее тяжелое состояние больного
- выраженная кахексия
- наличие сопутствующих заболеваний других органов (сердца, легких, печени, почек) в стадии декомпенсации.
- лейкопения и тромбоцитопения, анемия.
- лучевая болезнь или лучевые повреждения, даже перенесенные в прошлом.
- острые септические и инфекционные заболевания
- генерализованное поражение кожи .
- сформировавшиеся абсцессы и флегмоны до вскрытия
- беременность.
- детский возраст
 |  |
| Массивная базалиома до облучения у 90 летней женщины, которой было отказано в оперативном лечении. | Та же базалиома через несколько недель после облучения. Опухоль ликвидирована, оставшаяся рана превратится в белый рубец в течение полугода. |
В большинстве случаев рентгенотерапия не вызывает системных последствий. Большая часть побочных эффектов обусловлена реакцией кожи, которая проявляется в виде эпидермита. Сначала во время каждого сеанса возникает отек, покраснение, зуд. По мере продолжения лечения симптомы становятся более выраженными и достигают максимума к третьей неделе терапии и проходят через 1 – 1,5 месяца после ее окончания.
На пораженном участке кожи образуются пузырьки, заполненные экссудатом. Они лопаются, открывая воспаленный эпидермис ярко-красного цвета. Это служит воротами для патогенной флоры, и при несоблюдении рекомендаций врача присутствует развития бактериальной инфекции. Также отмечают появление ранок, покрытых корками.
Чувствительность кожи к излучению зависит от множества факторов.
Это: локализация опухоли, передняя поверхность шеи более восприимчива к радиационному воздействию, чем кожа крыльев носа и других участков лица, затылка; температура воздуха, в жаркую погоду кровоснабжение эпидермиса улучшается, что повышает риск развития последствий лечения, в холода такая вероятность снижается; лишний вес, было доказано, что кожа тучных людей в большей степени восприимчива к действию излучения; трещины, царапины увеличивают проницаемость эпидермиса; возрастные изменения.
Опасным последствием такого лечения служит лучевая язва. Под воздействием радиоактивных изотопов нарушается микроциркуляция в кровеносных сосудах, расположенных под кожей. Риск осложнений возрастает пропорционально глубине проникновения патологического процесса и силе облучения.
Если опухоль расположена возле слизистых оболочек носа или рта, может возникнуть их воспаление – мукозит. Для него характерны сухость эпителия, появление жжения и болезненности при касании. Однако такие последствия встречаются нечасто. При лучевом лечении опухоли в области глаз отмечают рецидивирующий конъюнктивит.
Долгосрочные осложнения лучевой терапии
Со временем кожа, попавшая под воздействие излучения, становится тоньше, под ней заметна сосудистая сетка. Через год – полтора после окончания лечения возможно появление более светлых или, наоборот, темных участков эпидермиса. Выраженность этих признаков зависит от продолжительности лечения, полученной в итоге терапии дозы облучения, площади воздействия. Стоит отметить, что лучевая язва, о которой шла речь выше, может также появиться спустя несколько месяцев после окончания курса лечения.
Самым опасным последствием является высокий риск развития более тяжелой, злокачественной формы рака кожи – плоскоклеточного. По этой причине облучение нежелательно для пациентов моложе 50 лет. Также из-за риска возникновения осложнений подобный метод лечения не применяется при рецидивах базалиомы. После воздействия радиационного излучения на волосистую область отмечают выпадение волос. Со временем они отрастают, но становятся ломкими, тусклыми, их окраска более блеклая.
При лечении опухолей, расположенных на коже лица вблизи глаз, может возникнуть катаракта. Насколько высок риск подобного заболевания неизвестно, так как на сегодняшний день пороговая доза облучения хрусталика не установлена. Из-за рубцевания тканей после разрушения клеток новообразования ограничивается их подвижность, что оказывает влияние на мимику. Также происходят изменения в работе сальных и потовых желез в области воздействия излучения.
Профилактика осложнений
Больного предупреждают, что перед началом курса лечения (также и во время него) следует беречь кожу от повреждений. Кроме того, рекомендуется придерживаться таких правил:
защищаться от прямых солнечных лучей, не посещать солярий, выходить на улицу в одежде с длинным рукавом, лицо закрывать широкополой шляпой, открытые участки кожи мазать специальным кремом;
нельзя растирать кожу, попавшую под облучение, массировать, ставить банки, прикладывать горчичники, обрабатывать антисептиками и спиртовыми растворами (йодом, зеленкой, перекисью) без назначения доктора;
гигиенические процедуры следует проводить с осторожностью, чтобы не смыть нанесенные врачом отметки, определяющие область лучевого воздействия;
запрещено делать компрессы, ставить грелку;
перед применением ароматизированного мыла или геля для душа, пены для ванн, дезодоранта, крема следует в обязательном порядке проконсультироваться с врачом, средства декоративной косметики (если они разрешены) необходимо смывать за 4 часа до сеанса лучевого лечения базалиомы;
для профилактики бактериальной инфекции стоит ограничить посещение таких общественных мест, как бассейны или бани.
Лучевая терапия – это серьезная нагрузка на организм. Поэтому при появлении любых беспокоящих симптомах необходимо обратиться за консультацией к своему лечащему врачу или медсестре. Также лучше согласовывать с ними изменения в питании, климате. Стоит помнить, что опасность последствий лучевого лечения и рентгенотерапии сохраняется всю оставшуюся жизнь.
Страх перед радиацией крепко поселился в наших умах, особенно после чернобыльской катастрофы. Немало людей даже отказываются проходить рентгеновское и флюорографическое обследование из-за боязни облучения. А ведь при некоторых заболеваниях и травмах подобную диагностику нужно пройти по несколько раз в году. Насколько опасна медицинская радиация на самом деле?

Безусловно, ионизирующее излучение для человеческого организма вещь малополезная. С этим не спорят и сами врачи-рентгенологи. Запрещено проводить рентгенорадиологические исследования детям до 15 лет, беременным женщинам и кормящим матерям, если для этого нет прямых медицинских показаний.
У детей организм растущий, а значит, клетки его делятся намного чаще, чем у взрослых. А чем больше количество делений – митозов, - тем больше процент их мутаций под воздействием ионизирующего излучения и тем выше вероятность, что эти мутации могут спровоцировать ту или иную болезнь.
Вот только подходить к проблеме нужно взвешенно. Рентгеновское исследование одной лишь грудной клетки позволяет вовремя выявить и туберкулез, и периферический рак легких, когда еще не затронуты лимфоузлы и человека стопроцентно можно спасти.
Ежегодное исследование молочных желез (маммография) вообще должно стать обязательным для женщин после 40 лет. Японцы – нация радиофобов – все как штык проходят рнтгенологическое исследование желудочно-кишечного тракта, потому что рак желудка у них основной фактор риска. А у нас, судя по статистике заболеваемости туберкулезом и раком, рентгеновских осмотров проводится откровенно мало.
- Но бывает, что человека по три раза в течение месяца заставляют проходить флюорографию (то в аппарате неполадки, то пленка бракованная). Разве это не вредно?
- Какую дозу облучения в год может получить человек без вреда для своего здоровья?
Все люди делятся на три группы. Первая – профилактическая, то есть практически здоровый контингент. Вторая – те, кому рентгеновские исследования назначают п поводу заболеваний внутренних органов, не относящихся к раку. И третья – это онкологические больные и пострадавшие от множественных травм.
Так вот, для первой группы установлена годовая доза – один миллизиверт. Это примерно одно исследование в год. Но увеличение дозы даже до пяти миллизиверт также не несет прямой опасности для здоровья.
- Вы работаете внутри рентгенкабинета, а разговариваем мы с вами прямо за его стеной в ординаторской. Вам самому не страшно постоянно находиться в облучаемой зоне?
Нас раз в год проверяет санэпидслужба. Проводится дозиметрия всех стен, пола, потолка, окон, дверей. Проверяют средства защиты. Я при этом присутствую, и когда сижу на своем месте, то уверен, что тут доза нулевая. Для читателей же скажу, что без необходимости рентген не нужно делать никому, но флюорографию раз в год нужно пройти, чтобы исключить более серьезные заболевания и более серьезное облучение, скажем, по поводу онкологии.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.

Лучевая терапия — это один из ведущих методов противоопухолевого лечения, основанный на использовании ионизирующего излучения. Может применяться как самостоятельный вид терапии, так и в рамках комбинированного/комплексного лечения (совместно с другими методами), в качестве радикальной, нео- и адъювантной, консолидирующей, профилактической и паллиативной терапии.
- Виды лучевой терапии
- Этапы лучевой терапии
- Побочные эффекты лучевой терапии
- Химиолучевая терапия

Виды лучевой терапии
Уже несколько десятилетий человечество изучает воздействие ионизирующего излучение на организм человека. При этом акцентируется внимание как на положительном, так и отрицательном эффекте, возникающем при его применении. Разрабатываются новые методы, которые позволяют добиваться максимального лечебного эффекта при снижении отрицательного действия на организм. Улучшается оборудование для проведения лучевой терапии, появляются новые технологии облучения.
Сейчас классификация методов лучевой терапии довольно обширна. Мы остановимся только на самых распространенных методиках.
При контактной лучевой терапии источник излучения вводится непосредственно в опухоль или прилегает к ее поверхности. Это позволяет прицельно облучать новообразование с минимумом воздействия на окружающие его ткани.
К контактным видам лучевой терапии относятся:
- Аппликационная лучевая терапия. Применяется при лечении поверхностно расположенных опухолей, например, новообразований кожи, слизистых оболочек гениталий. В этом случае используются индивидуально изготовленные аппликаторы, которые накладываются непосредственно на поверхность новообразования.
- Внутриполостная лучевая терапия. Источник ионизирующего излучения вводится в просвет полого органа, например, в пищевод, мочевой пузырь, прямую кишку, полость матки или влагалища. Для облучения используются специальные аппликаторы (их называют эндостатами), которые заполняются радионуклидами.
- Внутритканевое облучение. Источник ионизирующего излучения вводится непосредственно в ткань опухоли. Для этого используются интростаты, которые могут иметь вид игл, шариков, трубочек, заполненных источником излучения.
Кроме того, существует такой вид лечения, как радионуклидная терапия. В этом случае используются открытые источники излучения в виде растворов радионуклидов (радиофармацевтический препарат — РФП), которые при попадании в организм прицельно накапливаются в опухолевых очагах и уничтожают их. Чаще всего РФП вводится внутривенно. Наибольшее распространение получили следующие виды радионуклидной терапии:
- Терапия радиоактивным йодом. Используется для лечения ряда видов рака щитовидной железы, поскольку йод избирательно накапливается в тиреоидной ткани.
- Применение остеотропных РФП используется для лечения метастазов в костях или костных опухолей.
- Радиоиммунотерапия — радионуклиды присоединяют на моноклональные антитела, чтобы добиться прицельного воздействия на опухолевую ткань.
При дистанционной лучевой терапии источник излучения находится на расстоянии от тела пациента, при этом на пути его прохождения могут лежать здоровые ткани, которые в процессе проведения терапии также подвергаются облучению, что приводит к развитию осложнений разной степени выраженности. Чтобы их минимизировать, разрабатываются различные технологии, позволяющие сконцентрировать максимальную дозу ионизирующего излучения непосредственно на в мишени (опухоли). С данной целью используются:
- Короткофокусная рентгенотерапия. При облучении используется рентгеновское излучение малой и средней мощности, которое способно проникать в ткани на глубину до 12 мм. Метод назван так из-за того, что источник располагается на коротком расстоянии от облучаемой поверхности. Таким способом лечат неглубокие опухоли кожи, вульвы, конъюнктивы и век, ротовой полости.
- Гамма-терапия. Этот вид излучения имеет большую проникающую способность, поэтому может использоваться для лечения более глубоко расположенных опухолей, нежели рентген-терапия. Однако сохраняющаяся большая нагрузка на окружающие органы и ткани приводят к ограничению возможности использования данного метода в современной онкологии.
- Фотонная терапия. Именно этим видом излучения проводится лучевое лечение большинства онкологических пациентов в современном мире. Достаточно высокая проникающая способность в сочетании с высокотехнологичными способами подведения дозы (IMRT и VMAT), достаточно совершенные системы планирования позволяют очень эффективно использовать этот вид излучения для лечения пациентов с приемлемыми показателями токсичности.
- Применение корпускулярного излучения (электроны, протоны, нейтроны). Эти элементарные ядерные частицы получают на циклотронах или линейных ускорителях. Электронное излучение используют для лечения неглубоких опухолей. Большие надежды возлагаются на протонную терапию, с помощью которой можно максимально прицельно подводить высокие дозы излучения к глубоко расположенным опухолям при минимальном повреждении здоровых тканей за счет выделения радиационной дозы на определённом отрезке пробега частиц, однако пока эти виды излучения играют сравнительно небольшую роль в лечении онкологических заболевания из-за своей высокой стоимости и ряда не до конца решённых технологических аспектов реализации метода.
Этапы лучевой терапии
Весь процесс проведения лучевой терапии делят на три этапа:
- Предлучевая подготовка (КТ-симуляция), этап выбора объёмов облучения и критических структур, этап дозиметрического планирования, верификации плана лучевой терапии.
- Этап облучения.
- Постлучевой этап.
Как правило, этап планирования занимает несколько дней. В это время проводятся дополнительные исследования, которые призваны дать возможность врачу более точно оценить границы опухоли, а также состояние окружающих ее тканей. Это может повлиять на выбор вида лучевой терапии, режима фракционирования, разовой и суммарной очаговых доз. Основой же данного этапа является выполнение так называемой КТ-симуляции, то есть компьютерной томографии необходимого объёма с определёнными параметрами и в определённом положении тела пациента. Во время КТ-симуляции на кожу пациента и/или его индивидуальные фиксирующие устройства наносятся специальные метки, призванные помочь правильно укладывать пациента в дальнейшем, а также облегчить задачу навигации по время проведения сеансов облучения.
Затем врач-радиотерапевт рисует объёмы облучения и критических структур (тех, на которые будет предписано ограничение дозы) на полученных срезах КТ с учётом данных других диагностических модальностей (МРТ, ПЭТ). Далее формируется задача для медицинского физика, включающая определение доз, которые должны быть подведены к мишени, мишеням или отдельным её частям, а также тех, которые не должны быть превышены в объёмах здоровых органов и тканей. Медицинский физик разрабатывает дозиметрический план в соответствии с заданными параметрами, при соблюдении которых и успешной верификации данного плана на фантоме, можно считать пациента готовым к лучевой терапии.
На этапе подготовки к лучевой терапии пациенту рекомендуется придерживаться нескольких правил:
- Отказаться от средств, раздражающих кожу.
- Если на коже в месте воздействия имеются повреждения или элементы сыпи, следует проконсультироваться с врачом.
- Если предполагается лучевая терапия в челюстно-лицевой области, требуется санация полости рта.
- Воздержаться от загара.
- Главное правило на любом этапе: обсудить все нюансы предстоящих подготовки и лечения с лечащим врачом-радиотерапевтом и строго придерживаться полученных рекомендаций!
Проведение этапа облучения будет зависеть от выбранного метода лучевой терапии.
Проведение дистанционной лучевой терапии
Продолжительность курса дистанционной лучевой терапии зависит от выбранного режима фракционирования, а также цели лечения. Паллиативные курсы, как правило, короче неоадъювантных и адъювантных, а те, в свою очередь, менее продолжительны, чем радикальные. Однако подведение радикальной дозы возможно и за один-несколько сеансов в зависимости от клинической ситуации. В таком случае курс дистанционной лучевой терапии называется стереотаксической радиотерапией или радиохирургией. Варьирует и кратность сеансов в день и в неделю: чаще всего используются схемы с пятью сеансами в неделю, однако могут быть предложены и 2-3 сеанса в день (гиперфракционирование) и схемы с 1-4 и 6 сеансами в неделю.
Во время облучения пациент в подавляющем большинстве случаев располагается лежа на столе специальной установки. Крайне необходимо соблюдать полную неподвижность во время сеанса облучения. Для достижения этого могут использоваться специальные фиксирующие устройства и системы иммобилизации.
Перед тем как включить установку, медперсонал покидает помещение, и дальнейшее наблюдение осуществляется через мониторы или окно. Общение с пациентом осуществляется по громкой связи. Во время выполнения сеанса, части аппарата и стол с пациентом совершают движения по заданной траектории. Это может создавать шум и беспокойство у больного. Однако бояться этого не стоит, поскольку вся процедура контролируется.
Сам сеанс лучевой терапии может длиться как 5-10, так и 60-120 минут, чаще — 15-30 минут. Само воздействие ионизирующего излучения не вызывает никаких физических ощущений. Однако в случае ухудшения самочувствия пациента во время сеанса (выраженной боли, судороги, приступа тошноты, паники), следует позвать медицинский персонал заранее оговоренным способом; установку сразу отключат и окажут необходимую помощь.
Контактная лучевая терапия (брахитерапия)
Брахитерапия проводится в несколько этапов:
- Введение в облучаемую зону неактивных проводников — устройств, в которые затем имплантируют источник ионизирующего излучения. При внутриполостной лучевой терапии используются приспособления, называемые эндостатами. Их устанавливают непосредственно в полость облучаемого органа и рядом с ним. При внутритканевой лучевой терапии используются интростаты, которые устанавливаются непосредственно в ткань опухоли по заранее просчитанной схеме. Для контроля их установки, как правило, используются рентгенологические снимки.
- Перемещение источника излучения из хранилища в интро- и эндостаты, которые будут облучать опухолевую ткань. Время облучения и особенности поведения пациента будут зависеть от вида брахитерапии и используемого оборудования. Например, при внутритканевой терапии, после установки источника ионизирующего излучения пациент может покинуть клинику и прийти на повторную процедуру через рекомендуемый промежуток времени. Весь этот период в его организме будет находиться интростат с радионуклидами, которые будут облучать опухоль.
Проведение внутриполостной брахитерапии будет зависеть от используемых установок, которые бывают двух типов:
- Установки низкой мощности дозы. В этом случае один сеанс облучения длится около 2-х суток. Под наркозом имплантируются эндостаты. После контроля правильности их установки и введения радионуклидов, пациент переводится в специальное помещение, где должен будет находиться все время, пока длится процедура, соблюдая строгий постельный режим. Разрешается только немного поворачиваться на бок. Вставать категорически запрещено.
- Установки высокой мощности дозы. Время облучения составляет несколько минут. Для установки эндостатов наркоза не требуется. Но во время процедуры все равно необходимо лежать абсолютно неподвижно. Внутриполостная лучевая терапия установкой высокой мощности проводится несколькими сеансами с интервалами от одного дня до одной недели.
При радионуклидной терапии пациент принимает радиофармпрепараты внутрь в виде жидкого раствора, капсул или инъекций. После этого он помещается в специальную палату, имеющую изолированную канализацию и вентиляцию. По истечении определенного срока, когда мощность дозы снизится до приемлемого уровня, проводится радиологический контроль, пациент принимает душ и переодевается в чистую одежду. Для контроля результатов лечения проводится сцинтиграфия, после чего можно покинуть клинику.
Лучевая терапия является серьезным стрессом для организма. У многих пациентов в этот период ухудшается самочувствие. Чтобы его минимизировать рекомендуется придерживаться следующих правил:
- Больше отдыхать. Минимизируйте физическую и интеллектуальную нагрузку. Ложитесь спать, когда почувствуете в этом необходимость, даже если она возникла в течение дня.
- Постарайтесь сбалансировано и полноценно питаться.
- Откажитесь на время проведения терапии от вредных привычек.
- Избегайте плотной обтягивающей одежды, которая бы могла травмировать кожу.
- Следите за состоянием кожи в месте облучения. Не трите и не расчесывайте ее, используйте средства гигиены, которые вам порекомендует врач.
- Защищайте кожу от воздействия солнечных лучей — используйте одежду и головные уборы с широкими полями.

Побочные эффекты лучевой терапии
Лучевая терапия, как и другие методы противоопухолевого лечения, вызывает ряд осложнений. Они могут быть общими или местными, острыми или хроническими.
Острые (ранние) побочные эффекты развиваются во время проведения радиотерапии и в ближайшие недели после неё, а поздние (хронические) лучевые повреждения — через несколько месяцев и даже лет после ее окончания.
Угнетенное эмоциональное состояние
Подавляющее большинство пациентов, проходящих лечение по поводу злокачественного новообразования, испытывают тревожность, страх, эмоциональное напряжение, тоску и даже депрессию. По мере улучшения общего состояния, эти симптомы стихают. Чтобы облегчить их, рекомендуется чаще общаться с близкими людьми, принимать участие в жизни окружающих. При необходимости рекомендуется обратиться к психологу.
Чувство усталости
Чувство усталости начинает нарастать через 2-3 недели от начала терапии. На это время рекомендуется оптимизировать свой режим дня, чтобы не подвергаться ненужным нагрузкам. В то же время нельзя полностью отстраняться от дел, чтобы не впасть в депрессию.
Изменение крови
При необходимости облучения больших зон, под воздействие радиации попадает костный мозг. Это в свою очередь приводит к снижению уровня форменных элементов крови и развитию анемии, повышению риска кровотечения и развития инфекций. Если изменения выражены сильно, может потребоваться перерыв в облучении. В ряде случаев могут назначать препараты, стимулирующие гемопоэз (кроветворение).
Снижение аппетита
Обычно лучевая терапия не приводит к развитию тошноты или рвоты, но снижение аппетита наблюдается довольно часто. Вместе с тем, для скорейшего выздоровления требуется полноценное высококалорийное питание с высоким содержанием белка.
Побочные реакции со стороны кожи
Вероятность развития кожных реакций и их интенсивность зависят от индивидуальных особенностей пациента. В большинстве случаев через 2-3 недели в области воздействия возникает покраснение. После окончания лечения оно сменяется пигментированием, напоминающим загар. Чтобы предотвратить чрезмерные реакции, могут назначаться специальные кремы и мази, которые наносятся после окончания сеанса. Перед началом следующего их необходимо смыть теплой водой. Если реакция выражена сильно, делают перерыв в лечении.
Реакции со стороны полости рта и горла
Если облучают область головы и шеи, могут развиться лучевой стоматит, который сопровождается болью, сухостью во рту, воспалением слизистых, а также ксеростомия вследствие нарушения функции слюнных желез. В норме эти реакции проходят самостоятельно в течение месяца после окончания лучевой терапии. Ксеростомия может беспокоить пациента в течение года и более.
Осложнения со стороны молочной железы
При прохождении лучевой терапии по поводу рака молочной железы могут возникать следующие реакции и осложнения:
- Покраснение кожи груди.
- Отек груди.
- Боль.
- Изменение размера и формы железы из-за фиброза (в некоторых случаях эти изменения остаются на всю жизнь).
- Уменьшение объема движения в плечевом суставе.
- Отек руки на стороне поражения (лимфедема).
Побочное действие на органы грудной клетки
- Воспаление слизистой пищевода, которое приводит к нарушению глотания.
- Кашель.
- Образование мокроты.
- Одышка.
Последние симптомы могут свидетельствовать о развитии лучевого пневмонита, поэтому при их возникновении следует немедленно обратиться к вашему врачу.
Побочные реакции со стороны прямой кишки/петель кишечника
- Расстройство стула — диарея или наоборот, запоры.
- Боли.
- Кровянистые выделения из заднего прохода.
Побочные действия со стороны мочевого пузыря
- Учащенное болезненное мочеиспускание.
- Наличие примеси крови в моче иногда может быть настолько выраженным, что моча приобретает кроваво-красный цвет.
- Наличие патологических примесей в моче — кристаллы, хлопья, гнойное отделяемое, слизь.
- Уменьшение емкости мочевого пузыря.
- Недержание мочи.
- Развитие везиковагинальных или везикоректальных свищей.
Побочные эффекты при облучении опухолей забрюшинного пространства, печени, поджелудочной железы
- Тошнота и рвота.
- Ознобы после сеансов.
- Боли в эпигастрии.
Химиолучевая терапия
Лучевая терапия довольно редко проводится в качестве самостоятельного лечения. Чаще всего она сочетается с каким-либо другим видом лечения: хирургическим, а чаще всего — с лекарственным. Это может быть как вариант одновременной химиолучевой терапии, так и последовательной, а также варианты сочетания лучевой терапии с иммунотерапией, таргетной и гормональной терапии. Такие виды лечения могут иметь ощутимо более высокую противоопухолевую эффективность, однако необходимо тщательно оценить риски совместных побочных эффектов, поэтому принятие решения о любом объёме лечения с онкологической патологией должен принимать мультидисциплинарный онкологический консилиум.
Читайте также:

