Что такое ремиссия при лейкозе у детей
Ремиссия - это состояние, при котором отсутствуют клинические и гематологические признаки острого лейкоза. Однако ремиссию нельзя отождествлять с выздоровлением. Изучение лейкоконцентратов, трепанатов костного мозга и биоптатов различных органов, цитогенетические исследования, данные культивирования гемопоэтических клеток в агаровой среде и др., а также результаты вскрытий лиц, умерших в состоянии ремиссии, свидетельствуют, что в этот период в организме почти всегда удается обнаружить очаги лейкозных клеток. У больных, находящихся в полной ремиссии, в пунктате костного мозга обнаруживаются клетки анеуплоидного клона, присущие прогредиентной стадии процесса. Таким образом, и в периоде полной ремиссии прогрессирование процесса происходит, но оно протекает субклинически, ограничено в пространстве и глубине и носит не столько количественный, сколько качественный характер. Вместе с тем, сам факт достижения ремиссии доказывает принципиальную возможность выздоровления от острого лейкоза. Это обстоятельство является не только поводом для оптимизма, но и диктует необходимость тщательного и всестороннего изучения особенностей и механизма возникновения ремиссий. В настоящее время в гематологической практике используются критерии ремиссии, которые позволяют оценить эффективность схем проводимого лечения, применяемых для индукции ремиссии.
H. Bisel предложил стандартизировать ремиссии лейкоза по следующим признакам:
1. Отсутствие анаплазированных бластов, содержание последних менее 5%, а суммарно с лимфоцитами - менее 20%. Приближение к нормальному соотношению клеток гранулоцитарного, эритроидного и мегакариоцитарного ростков, нормальная морфология этих клеток.
2. Определенное улучшение с увеличением клеток нормального кроветворения до 30% и более с уменьшением содержания бластных клеток (в сумме с лимфоцитами они составляют менее 70%).
3. Без перемен или изменения менее выраженные, чем указано в п. 2.
В. Периферическая кровь:
1. Отсутствие анаплазированных бластных клеток, уровень гемоглобина более 110 г/л, количество гранулоцитов более 1,5*(10*9)/л, тромбоцитов - более 100*(10*9)л. Сохранение этих показателей более 1 мес.
2. Улучшение периферической крови за счет уменьшения бластных форм; гемоглобин, 90 г/л или выше в течение 1 мес.
С. Физикальные данные:
1. Признаки лейкозной инфильтрации печени, селезенки, лимфатических узлов и других органов не определяются.
2. Уменьшение размеров органов с лейкозной инфильтрацией на 50% и более.
D. Клинические данные:
1. Отсутствие симптомов, относимых к лейкозу.
2. Симптомы определяются, но при явной регрессии.
Мы в своей практической деятельности придерживались этой градации, но с небольшой поправкой: ремиссию полной мы считали в том случае, если она сохранялась у ребенка более 3 мес. Наличие у ребенка клинических (стоматит, неврит и др.) и гематологических признаков токсичности антилейкозных средств (умеренная гипоплазия костного мозга, наличие мегалобластного эритропоэза) не являлось основанием для исключения ремиссии.
Синдром Кушинга в период становления ремиссии наблюдался у 79,67% больных. Наличие синдрома Кушинга и степень его выраженности не всегда коррелировали с общей дозой глюкокортикоидов, что, вероятнее всего, обусловлено индивидуальной чувствительностью организма. Обычно после отмены кортикостероидных препаратов синдром Кушинга исчезал в течение 2-3 мес. При проведении курсов реиндукции, при которых всегда одним из компонентов полихимиотерапии являлся преднизолон, никогда не наблюдалось развитие синдрома Кушинга. Прогрессирующее увеличение массы тела в период ремиссии, появление некоторых внешних признаков, напоминающих синдром Кушинга, должно насторожить врача относительно возможного возникновения нейролейкоза с появлением лейкозной инфильтрации в мезэнцефально-диэнцефальной области.
Длительное использование антилейкозных средств приводит к иммунодепрессии, и это является одной из главных причин повышения частоты интеркуррентных заболеваний в периоде ремиссии. Течение этих болезней может приводить к летальному исходу.
Наши данные не подтверждают мнения ряда исследователей о том, что при остром лейкозе (при любых форме и варианте) резко увеличен риск присоединения вторичных заболеваний. Однако, хотя частота интеркуррентных вирусных и бактериальных заболеваний у детей с лейкозами не увеличена по сравнению с таковой у детей без лейкоза, тем не менее, течение этих болезней протекает тяжелее, летальных исходов, больше.
Из 423 детей с острым лейкозом в период полной ремиссии умер 31 ребенок (7,34%), из них 5,21% - от интеркуррентных заболеваний бактериальной и (или) вирусной этиологии; 9 детей (2,13%) - от аппендицита, кишечной непроходимости, сердечно-сосудистой заболеваний наблюдались у детей на фоне развития гипопластического состояния кроветворения.
При ветряной оспе у 1 девочки в период ремиссии возникла генерализованная форма болезни с поражением внутренних органов и развитием синдрома ДВС. Вирусный гепатит наблюдался у 39 детей в возрасте 4-14 лет, у всех из них он расценен как гепатит В. У большинства больных (36) была среднетяжелая форма заболевания. У 34 детей заболевание протекало с нарушением пигментного обмена (билирубинемией). У половины детей наблюдалось острое начало в виде повышения температуры тела, нарастающей анорексии, тошноты, рвоты. Мы считаем, что при вирусном гепатите следует с осторожностью назначать антилейкозную терапию. У 3 детей болезнь протекала тяжело и, несмотря на лечение, они умерли.
Пневмонии в период ремиссии отмечались у 116 больных и у большинства из них (97) протекали в среднетяжелой форме с благоприятным исходом. У 13 детей пневмонии возникли на фоне гипопластического состояния кроветворения, протекали тяжело, с выраженной легочно-сердечной недостаточностью, и, несмотря на проведенную терапию, наступил летальный исход.
2 детей умерли от гнойного менингита, при этом у 1 наблюдался абсцесс головного мозга. Эти осложнения были следствием инфицирования при проведении эндолюмбальных пункций.
Таким образом, период полной ремиссии характеризуется отсутствием клинических и гематологических проявлений острого лейкоза, наличием менее 5% бластных клеток в пунктате костного мозга. По мнению A. Spiers, если состояние полной ремиссии сохраняется более 5 лет, то следует говорить о выздоровлении, и лечение должно быть отменено. Вместе с тем, и собственный опыт, и наблюдения других авторов показали, что рецидив острого лейкоза может возникнуть через 6-7 лет и даже через 16-20 лет. Поэтому при наличии у ребенка 5-летней безрецидивной полной ремиссии говорить о выздоровлении следует с осторожностью. Однако, как правило, у большинства детей в периоде полной ремиссии сохраняются пролифераты бластных клеток в различных органах и системах, и у больных имеется определенная потенциальная возможность к рецидиву опухолевого процесса. Механизмы, сдерживающие развитие процесса, не ясны. Имеется прямая зависимость между длительностью ремиссии и проводимой антилейкозной терапией. Цитостатические препараты, а возможно, и эндогенные регуляторы сдерживают развитие очагов бластных клеток на низком уровне, препятствуя их интенсивному размножению. Тем не менее у большинства больных наступает рецидив с появлением лейкозных клеток, иногда устойчивых к предшествующему лечению.
Лейкоз у детей характеризуется раковым разрастанием незрелых патогенов – предшественников лейкоцитов. Патология носит злокачественный характер. Симптомы при лейкозе ярко выражены – боли в суставах, нарушения в работе центральной нервной системы, увеличение лимфатических узлов и другие. Для подтверждения диагноза у ребёнка рекомендуется взять кровь на анализ основных гематогенных показателей и пункцию костного мозга. Лечение проводится с применением новейших методик современной медицины с использованием основных – химиотерапии и лучевой терапии. Пострадавшему требуется находиться в стационаре под наблюдением врача весь курс терапии.
Характеристика заболевания у детей
Лейкемия, или белокровие, у детей представляет собой злокачественное заболевание крови, которое вызывает сбой в формировании клетки. Клетка-зародыш не проходит весь цикл развития и остаётся в стадии бласта. Здоровые лейкоциты в процессе деления замещаются атипичными патогенами. Бластный слой постепенно полностью вытесняет нормальный лейкоцитарный ряд.
Замещение аномальными клетками здоровых называется лейкозом. Опухоль при образовании в определённом участке начинает активно увеличиваться. Болезнь имеет выраженный злокачественный характер. Опухолевый процесс отличается быстрым распространением по организму с кровотоком. Метастазирование тканей происходит быстро, особенно у детей.
Прекратить разрастание раковых клеток поможет воздействие специальных лекарственных препаратов и другие лечебные методики. Самостоятельное прекращение аномального процесса невозможно.
Детский лейкоз отличается агрессивным характером. Метастазы распространяются по крови очень быстро, поражая ткани, и возникают вторичные очаги, патологии. Лечение лейкоза на ранней стадии всегда заканчивается положительно. На более поздних сроках развития также можно вылечить болезнь, но процесс затягивается. Ребёнок легче переносит лечебные процедуры и выполняет клинические рекомендации врача беспрекословно, что значительно повышает шанс на выздоровление.
Дети от 2 до 5 лет страдают лейкозом чаще. Но есть примеры в медицинской практике возникновения болезни у грудных детей до года и у подростков. В основном диагностируется острый лейкоз со стремительно проявляющимися признаками. Педиатрия ищет варианты предотвращения детской заболеваемости раком крови и раннего выявления болезни.
Причины развития болезни у детей
Риск появления болезни в детском возрасте врачи связывают с клеточной мутацией лейкоцитарного ряда. Наряду с этим выделяют следующие причины, провоцирующие развитие патологии:
- Наследственная предрасположенность.
- Этиология воздействия радиационного излучения.
- Присутствие вируса, способного вызвать онкологию.
- Приём специфичных лекарственных препаратов.
- Эндогенное нарушение в хромосомном ряду клеток – синдром Дауна, синдром Ли-Фраумени и другие.
- Лучевая терапия с химиотерапией, назначенные для лечения онкологического заболевания другого органа, могут вызвать лейкоз.
- Отсутствие растительной клетчатки в рационе ребёнка.
- Воздействие токсичных и канцерогенных веществ.
- Проживание в неблагоприятной экологической местности.
Спровоцировать заболевание может любой фактор или совокупность нескольких одновременно.
Классификация болезни
Классификация болезни проходит в зависимости от времени протекания онкологического процесса, клеточного состава опухоли и структурных характеристик.
Согласно скорости развития патологии выделяют два вида – острый лейкоз (развивается до 2 лет) и хронический тип (развитие болезни идет свыше 2 лет). Иногда врачи используют ещё один термин в медицинской практике – врождённая лейкемия.
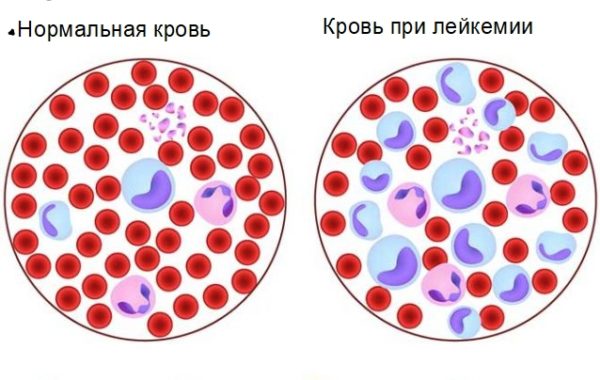
Острая форма лейкемии делится согласно структурной характеристике на лимфобластный и нелимфобластный тип. Лимфобластный рак проявляется стремительным делением аномальных лимфоцитов. Выделяют три типа заболевания:
- С малыми лимфобластами (L1);
- Содержащих крупные полиморфные лимфобласты (L2);
- С крупными полиморфными лимфобластами, способными отделять цитоплазму внутри клеточного тела (L3).
В зависимости от наличия антигенных маркеров есть такие виды – О-клеточный, Т-клеточный и В-клеточный. У детей чаще диагностируют О-клеточный тип лейкоза с клетками типа L1 – до 80% всех случаев.
Нелимфобластный лейкоз отличается клеточным составом нескольких типов. В этой группе выделяют следующие типы:
- Миелобластный малодифференцированный (М1), недифференцированный (М0) и высокодифференцированный (М2) виды.
- Промиелоцитарный тип (М3).
- Миеломонобластный (М4) и монобластный (М5) лейкозы.
- Эритромиелоз (М6).
- Мегакариоцитарный (М7) лейкоз.
- Эозинофильная (М8) форма.
Учёные выделяют ещё две формы лейкоза:
- Лимфоцитарный лейкоз характеризуется активным размножением лимфоцитов.
- Миелоидная форма отличается активным делением гранулоцитов.
Острый бифенотипический лейкоз отличается от остальных наличием маркеров, характерных для лимфоидной и миелоидной формы.

Клиника развития болезни проходит определённые этапы развития:
- Первая стадия считается острой фазой, определяемой выражением признаков заболевания до начала симптомов улучшений после проведения курсов терапии.
- Вторая стадия определяет наличие частичной или полной ремиссии лечения болезни.
- Третий этап – стадия рецидива.
Признаки болезни у детей
Лейкоз развивается в детском организме за короткий промежуток времени. Основной симптом наличия болезни – нарушение гематогенной структуры крови. Проявляется на начальной стадии мутации клеток. Выявить этот признак, к сожалению, удаётся только при проведении лабораторной диагностики.
Симптомы у детей не всегда характеризуют болезнь, часто напоминают другие заболевания:
- Больной становится вялым, быстро устаёт после физической нагрузки.
- Нарушается режим сна или наступает бессонница.
- Снижение либо полное отсутствие аппетита.
- Появляется боль в области костей и суставов.
- Температура тела повышается до термальных показателей.
Возникают признаки интоксикационного или геморрагического синдрома:
- Слизистая с кожными покровами принимают бледный или желтушный цвет.
- В полости рта развиваются инфекционные болезни – гингивит, тонзиллит или стоматит.
- Начинается увеличение лимфатических узлов, печени с селезёнкой и слюнных желёз.
- Возможна нехарактерная сыпь на кожных покровах.
- Возникает капиллярное кровоизлияние в верхние слои дермы.
- Кровяные выделения из носовой полости.

- Кровоизлияния внутренних органов.
- Хроническая анемия крови.
- Первые признаки нарушения ритма сердца.
- Лихорадочное состояние.
- Повышенное потоотделение.
- Потеря веса.
- Приступы тошноты с рвотными позывами.
- Задержки в физическом и умственном развитии.
- Внутренние воспаления.
- Сильные головные боли, сопровождающиеся головокружением.
- Отсутствие чувствительности в мышцах и нервных окончаниях.
Опасно для жизни ребёнка распространение метастазов в ткани головного мозга, что может привести к смерти.
Диагностика заболевания
Распознать сверхранний признак болезни возможно только при проведении расширенного обследования организма ребёнка. Ранние стадии патологии протекают обычно бессимптомно, что усложняет выявление болезни. Диагностировать первые проявления лейкоза приходится педиатру. При первых сомнениях больной направляется к онкологу на подтверждение диагноза.
Диагностика патологии включает лабораторные и инструментальные процедуры:
- Общий анализ крови позволяет обнаружить анемию, тромбоцитопению, лейкоцитоз, отклонения в показателях СОЭ, базофилов с эозинофилами и ретикулоцитопению.
- Пункция и миелограмма костного мозга может определить уровень бластных клеток – наличие лейкоза определяется при показателях, превышающих 30%.
- Уточнённые данные определяют при помощи трепанобиопсии.
- Также рекомендуется делать цитохимические, цитогенетические и иммунологические обследования.
- Ультразвуковое исследование органов брюшной полости и малого таза позволят выявить нарушения в деятельности органов.
- Компьютерная томография позволяет выявить наличие метастазов в организме.
- Рентгенография черепа выявит нарушения в структуре тканей головного мозга.
- Ребёнок направляется на обследование к узким специалистам – неврологу и офтальмологу.
Лечение детского лейкоза
На ранних сроках болезнь излечима, но присваивается инвалидность после лейкоза. Больные находятся в специализированном онкологическом центре. Ребёнку требуются стерильные условия, которые выполняются в специальном лечебном боксе. Протокол лечения требует индивидуального подхода к каждому маленькому пациенту при назначении лекарственных доз. Пока ребёнок лечится, для него подбирается сбалансированный и полноценный рацион питания.
Лечат рак при помощи полихимиотерапии, которая блокирует разрастание опухолевых клеток. Используются лекарственные препараты из группы цитостатиков. Дозировка подбирается согласно проводимому этапу лечения. На первом этапе перед врачами стоит цель привести болезнь к ремиссии. Затем идет этап закрепления ремиссионного периода. После этого рекомендуется провести поддерживающую терапию с профилактическими мерами для предотвращения рецидива. При выявлении осложнений после лечения назначается соответствующая терапия по купированию симптомов.
Дополнительно проводится профилактика лечения – проведение прививочного режима – БЦЖ, от оспы, ввод лейкозных клеток с лимфоцитами, интерферона и другие.
При осложнениях болезни ребёнку проводится трансплантация костного мозга с пересадкой донорских стволовых клеток.
Также назначается курс терапии железодефицитной анемии и других нарушений в структуре крови, антибактериальные препараты для купирования инфицирования организма. Возможно проведение переливания крови и лимфы.
Чтобы предотвратить рецидив, маленький пациент находится под наблюдением врача до конца жизни после лечения.
Прогноз выживаемости
Прогноз жизни у детей зависит от возраста, стадии выявления болезни, физических показателей организма и самочувствия пациента. Неблагоприятный прогноз присутствует:
- У маленьких детей до 2 лет и у школьников после 10 лет;
- Наличие лимфаденопатии с гепатоспленомегалией;
- Лечение проходит с присутствием нейролейкоза;
- Т- и В-клеточный тип заболевания.
Положительный результат после лечения наблюдается у детей в периоде от 2 до 10 лет и при раннем выявлении патологии. У девочек шанс на выздоровление выше.
Если не лечить болезнь, наступает смерть. Поэтому рекомендуется обязательно обращаться к врачу, не тратить время на сомнительные народные методы.
Отсутствие рецидива на протяжении 7 лет говорит о полном выздоровлении ребёнка, но наблюдение снимать нельзя. Профилактика вакцин составляется индивидуально вакцинологом с учётом истории болезни.
Раковые заболевания крови всегда протекают достаточно сложно, имеют серьезные последствия и тяжело поддаются лечению. Существует такой период, как ремиссия при лейкозе, которому характерно отсутствие клинической картины и симптоматики заболевания. Считать ремиссию окончанием болезни нельзя, но сам факт ее начала – хороший шанс к выздоровлению.
Лейкоз и его опасность
Лейкоз – это злокачественная болезнь кроветворной системы, которая характеризуется неконтролируемым размножением лейкоцитов и накоплением его незрелых форм в костном мозге и крови. Когда он прогрессирует, у человека развивается огромное количество заболеваний, симптомами которых является высокая кровоточивость, внутренние кровоизлияния, слабая иммунная система и различные осложнения инфекционной природы.
Выделяют такие группы лейкоза:
- Спонтанный – природа появления которого не известна до сегодняшнего дня.
- Лучевой – появившийся вследствие воздействия ионизирующих излучений.
- Лейкоз, причиной появления которого является воздействие каких-либо химических веществ.
- Лейкоз, появляющийся после перенесенных человеком вирусных и инфекционных заболеваний.
Все эти группы принято подразделять на два главных вида заболевания: острый и хронический лейкоз. Различие их в том, что острому лейкозу характерна опухолевая трансформация малодифференцированных или недифференцированных клеток крови, а хроническому – зреющих элементов клеток, при которой сохраняется их специализация.
Острый лейкоз очень быстро развивается, поэтому человеку с таким диагнозом нельзя затягивать с лечением, чтобы заболевание не привело к смерти спустя несколько недель или месяцев. Люди с хроническим лейкозом живут без какой-либо терапии несколько месяцев и даже лет. Опасность в том, что хронические лейкозы могут перерастать в неподвластную терапии острую форму.
Можно ли добиться ремиссии при лейкозе и как это сделать?
Комплексное лечение, которое проводится в наши дни, в основном гарантирует увеличение продолжительности жизни человека, полную или частичную ремиссию.
По данным проведенных исследований, большая часть людей с лейкозом, которые достаточно долго живут с острыми гемобластозами – дети. Предполагают, что поддерживающая терапия убирает лейкозные клетки, которые остались, и, скорее всего, не позволяет стать активными скрытым злокачественным элементам.
Что входит в поддерживающую терапию во время ремиссии лейкоза?
Какую применять поддерживающую терапию во время ремиссии до сих пор очень обсуждаемый и спорный вопрос. У врачей, которые проводят данную терапию во всех странах мира, на сегодняшний момент не существует однозначного мнения. Большинство специалистов в период ремиссии применяют антиметаболиты, блокирующие биосинтез нуклеиновых кислот и приостанавливающие клеточное деление. Другие специалисты считают правильным использование гормональных средств – глюкокортикостероидов.
Практика показывает, что комбинируя разные антилейкемические медикаменты получается достигнуть лучшего результата у больных острым лейкозом намного чаще, чем применяя монохимиотерапию (какой-либо один препарат). Детям предпочтительным способом терапии лейкоза считается использование метотрексата и 6-меркаптопурина.
Когда у пациента началась ремиссия острого лейкоза, поддерживающая терапия на протяжении всего этапа способствует значительному увеличению ее длительности и улучшению уровня его жизни. Были даже случаи, когда больным с острой формой лейкоза удавалось достигать ремиссии до пятнадцати лет. Чем длительнее будет первая ремиссия, тем длительнее будут и повторные.
Стационарная терапия больных лейкозом, прошедших курсовое лечение до начала ремиссии, считается немаловажным этапом, который определяет дальнейшие прогнозы их жизни. При поддерживающей терапии людям рекомендовано ограничивать себя в активной физической деятельности, обеспечивать организму полноценный сон и отдых, употреблять пищу с достаточным содержанием белка, витаминов и ограничить жиры. В ежедневный список продуктов необходимо включить много фруктов, овощей, ягод и зелень.
Сколько длиться ремиссия при лейкозе?
У людей с острым лейкозом в 95% и больше наблюдается полная ремиссия. У 70-80% пациентов болезнь не проявляет себя около 5 лет, поэтому их считают вылечившимися. Когда возникает рецидив заболевания в основном удается добиться еще одной полной ремиссии. Такие пациенты – претенденты на пересадку костного мозга с гарантией длительного периода жизни в 35-65% случаев.
У заболевших острым миелобластным лейкозом, прошедших эффективное лечение с применением разработанных схем химиотерапии в 75% наблюдается полная ремиссия, остальные пациенты умирают (продолжительность ремиссии может длиться до 18 месяцев). Молодым пациентам, достигнув первую полную ремиссию, разрешено делать пересадку костного мозга. У половины таких больных, подвергнувшихся пересадке, наблюдается длительный период ремиссии лейкоза.
Длительность жизни людей с хроническим лейкозом иногда достигает двадцати лет.

Критерии ремиссии острого лейкоза
Существуют такие критерии, по которым проводится оценка эффективности терапии лейкоза, применяемой для достижения ремиссии:
- Содержание бластных клеток и лимфоцитов в сумме не превышает двадцати процентов.
- Увеличивается количество клеток нормального кровообразования (от 30 процентов) с параллельным снижением количества бластных клеток.
2) Периферическая кровь:
- Отсутствие бластных клеток, показатель гемоглобина более 110 г/л, гранулоциты – больше 1,5*(10*9)/л, тромбоциты – больше 100*(10*9)/л. Данные показатели неизменны в течение месяца.
- Становится лучше периферическая кровь, благодаря снижению количество бластных клеток, гемоглобин от 90 г/л. Показатели не меняются в течение месяца.
3) Физикальные данные:
- Нет признаков лейкозного поражения печени, селезенки, лимфоузлов.
- Размеры органов, пораженных лейкозом, уменьшаются в два раза.
- Без изменений.
4) Клиническая картина:
- Отсутствие симптоматики заболевания.
- Симптоматика присутствует, но при активном спаде.
Факторы, способные спровоцировать рецидив
Рецидив лейкоза – это возвращение всех клинических и гематологических симптомов болезни. Но обострениям заболевания характерны некоторые особенности, в сравнении с первичной стадией лейкоза. Наблюдение за больными позволяет определить приближение рецидива заранее. Когда у пациента наблюдается ремиссия, при скором рецидиве меняется миелограмма и результаты анализа периферической крови. Также, отмечают характерное поражение нервной системы, легких, кожи и косной системы. Далее клиническая картина становится схожей с первичной стадией лейкоза, но все особенности заболевания при этом выражены не так ярко.
Люди, страдающие иммунодефицитом, имеющие наследственные хромосомные патологии и предрасположенность к лейкозу, должны ответственно проходить все профилактические осмотры.
Предрасположенность к острому лейкозу провоцируют ионизирующее излучение и влияние химических веществ, поэтому чтобы избежать рецидива необходимо на сколько это возможно ограничить контакт с этими опасными факторами.
Если человеку поставили диагноз “лейкоз”, своевременно начатое лечение поможет значительно продлить его жизнь и улучшить самочувствие. Также необходимо помнить, что ремиссия при лейкозе не гарантирует полного излечения от болезни, поэтому необходимо проводить поддерживающую терапию и регулярно посещать врача, который сможет предупредить появление рецидива и вовремя оказать необходимую помощь.
Может быть интересно
Добрый день дорогие мои братья и сестры, синовья и внуки, правнуки. Я Виценко Виктор Петрович г. Киев. Все что пишут в интернете 99,9% обман. Все это находится в одной сцепке. Одни калечат через интернет, а врачи потом годами калечат. Знаете анекдот” Сын врач приходит домой и говорит отцу- врачу- папа я вылечил того больного которого ты лечил 30 лет. Отец ему отвечает, но и дурак же ты сынок, пока я его лечил, я тебя выучил на врача, купил нам и тебе дома, машины, мы стали очень богатыми, а ты дурак все портиш, учись в меня обманывать- зарабатывая так деньги”. Из 10 000 знахарей, народных целителей, только 3-7 имеют знания лечения многих болезней, это им передалось по наследству от дедов, прадедов. Примером моя прапрапрабабушка графиня уроженка Шептицкая лечила простолюдинов безоплатно. за что ее прозывали святой. весь наш род и по ныне этим занимается. За 26 лет по приглашению ветеранских организаций я побывал в 68 государствах на всемирных конгрессах, народные методы лечения неиЗлечимых болезней. А лечение нужно начинать с распорядка дня, питания, физической нагрузки, лишь только потом применять вытяжки растений, грибов и тд. только тогда будет эфект лечения. И основное, лечить нужно не саму болезнь, а причины их возникновения. Пример член корреспондент академии медицинских наук ЧАЗОВ проводил лечение Леонида Иллича Брежнева. Лечил болезнь сердца инфаркт, головы инсульт. Лечить нужно было ХЛАМИДИОЗ. От вам и академик . Примером разного рода опухоли поддаются лечению, рак кожи, крови, щитовидной железы, молочной желез и тд. Опухоли, миомы, кисты, фиброаденомы молочних желез и тд. Все эти болезни поддаются лечению. природными средствами. А лечение суставов нужно начинать с хребта, первое что я написал выше. С уважением ВИКТОР ВИЦЕНКО… Я давал на ФЕЙСБУКЕ методику лечения многих болезней но заблокировали. ПРичина простая, наберите ГУГЛЕ, ИРИНА ЕРМАКОВА, ХИМТРЕЙЛЫ НАД УКРАИНОЙ, РОССИЕЙ. ПРИВИВКИ, ГМО, И ТД. НА сегоднешний день практически все болезни излечимы, но это не выгодно правительствам Украины и России. Стоит вопросс оставить до 2050 года УКРАИНЕ ДО 8 миллионов жителей, в РОССИИ ДО 15 млн жителей. На 2017 декабрь в РОССИИ МЕНЕЕ 100 миллионов населения В УКРАИНЕ МЕНЕЕ 37 милионов населения.
- Лечение рака за границей
- Лечение рака в Израиле
- Лечение рака в Корее
- Лечение рака в России
- Лечение рака в Китае
- Зарубежные клиники
- Диагностика рака в Израиле
- Методы лечения рака
- Лучевая терапия в Израиле
- Абляция в Израиле – возможности метода
- Операции роботом в Израиле: новейшие технологии проведения операций
- Онкология у детей
- Карцинома
- Рак головного мозга
- Глиома
- Рак крови
- Лейкоз
- Рак лимфатической системы
- Раковые заболевания кожи
- Меланома
- Рак горла
- Рак гортани
- Рак молочной железы
- Рак желудка
- Рак легкого
- Рак матки
- Рак шейки матки
- Рак яичников
- Рак мочевого пузыря
- Рак печени
- Рак почки
- Рак простаты
- Рак прямой кишки
- Рак щитовидной железы
- Лечение рака – цены
- Другие онкозаболевания
- Метастазы
- Опухоли костей
- Лимфатический рак
- Опухоли мочеполовой системы
- Опухоли нервной системы
- Опухоль спинного мозга
- Рак заднего прохода
- Рак губы
- Рак носа
- Рак носоглотки
- Рак органов зрения
- Рак полового органа у мужчин
- Рак придатков
- Рак ротоглотки
- Рак селезенки
- Рак сердца
- Рак слепой кишки
- Рак слюнных желез
- Рак трахеи
- Рак уха
- Рак шеи
- Рак эндометрия
- Рак яичка
- Эндопротезирование суставов
- Эндопротезирование за рубежом
- Эндопротезирование в Израиле – минимальные риски, максимальный результат
- Эндопротезирование в Германии возвращает радость движения
- Эндопротезирование тазобедренного сустава в Израиле: проверенные методики, гарантированный результат
- Важно знать
- Жизнь больного раком
- Препараты от рака
- Питание при раке
- Помощь онкобольным
- Рак – осложнения
- Профилактика рака
- Рецидив рака
- Рак и беременность
- Лечение рака народными средствами
- Смерть от рака
- Лечение рака народными средствами
Читайте также:

