Что такое рак толстой кишки т3
Система TNM широко распространена (системы Дюкс и Астлер-Колер не используются): Т = первичная опухоль, N = вовлечение лимфоузлов, М = отдаленные метастазы. Ниже представлена TNM классификация рака толстой кишки.
а) Первичная опухоль
Тx Первичная опухоль не может быть оценена
Т0 Признаки первичной опухоли отсутствуют
Tis Рак in situ: интраэпителиальный или с инвазией в собственную пластинку
Т1 Опухоль прорастает в под слизистый слой
Т2 Опухоль прорастает в собственную мышечную оболочку
Т3 Опухоль прорастает через мышечную оболочку в субсерозный слой или в неперитонизированные параколические/параректальные ткани
Т4 Опухоль прорастает висцеральную брюшину или непосредственно прорастает в соседние органы
б) Регионарные лимфатические узлы (N)
Nx Региональные лимфатические узлы не могут быть оценены
N0 Нет метастазов в региональные лимфатические узлы
N1 Метастазы в 1-3 региональных лимфатических узлах
N2 Метастазы в >4 региональных лимфатических узлах
в) Отдаленные метастазы (М)
Mx Наличие отдаленных метастазов не может быть оценено
M0 Отдаленных метастазов нет
Ml Отдаленные метастазы
г) Протяженность резекции
Rx Наличие резидуальной опухоли не может быть оценено
R0 Резидуальной опухоли нет
R1 Резидуальная опухоль определяется микроскопически
R2 Резидуальная опухоль определяется макроскопически
д) Модификаторы
р Патоморфологическая оценка
с Клиническая оценка
и Ультрасонографическая оценка
у Оценка после химиолучевой терапии
е) Клиническое стадирование, основанное на наиболее значимом компоненте TNM
- Стадия I М0 + N0 =>Т1 или Т2
- Стадия II М0 + N0 => Т3 или Т4
IIА Т3 N0 М0
IIВ Т4 N0 М0
- Стадия III М0 => N+, любая Т
IIIА Т1-Т2 N1 М0
IIIВ Т3-Т4 N1 М0
IIIС любая Т N2 М0
- Стадия IV M1, любая Т, любая N
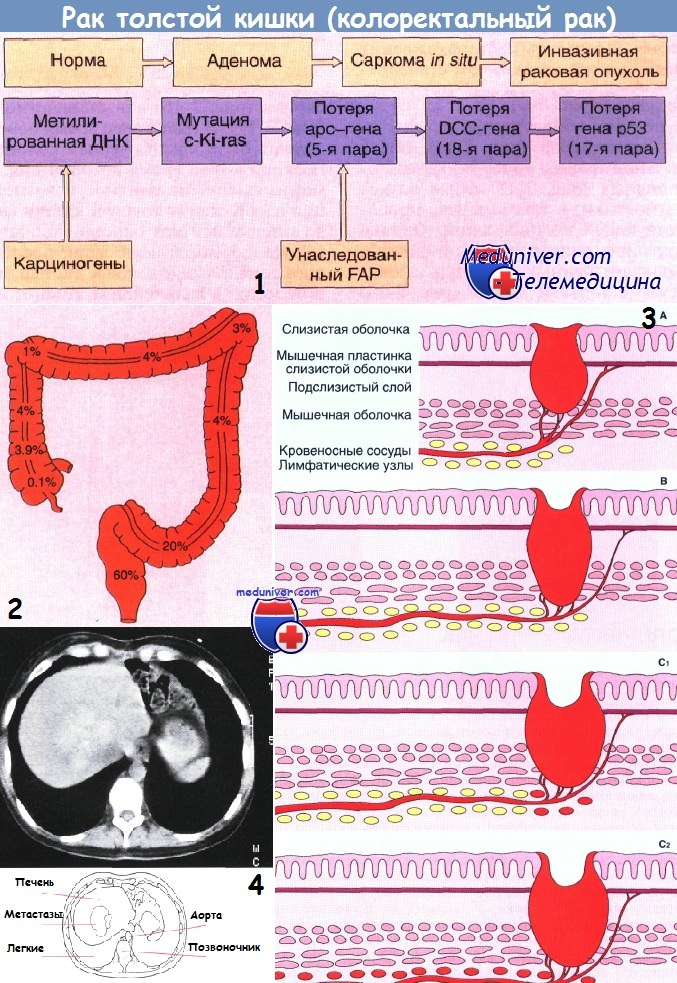
1 - Прогрессирование генетического дефекта, ведущее к развитию колоректального рака. Считают, что такая последовательность событий встречается часто, но необязательно включает все приведенные изменения и не всегда соответствует указанному порядку событий.
2 - Схема, иллюстрирующая частоту встречаемости рака в разных частях толстой кишки.
3 - Стадии развития рака толстой кишки по Дьюку (схема):
А — опухоль ограничена стенкой кишки;
В — прорастание мышечного слоя без вовлечения в процесс лимфатических узлов;
С1 — прорастание всех слоев стенки кишки с вовлечением ближайших лимфатических узлов;
С2 — то же, что и при стадии С1, плюс поражение отдаленных лимфатических узлов.
4 - Метастазы с центральным кальцинозом у больного с желтухой, вызванной диссеминированным колоректальным раком (без клинических симптомов поражения толстой кишки). Компьютерная томография.
Рак прямой кишки – злокачественное новообразование, связанное с повышенным риском местного рецидива. Большая сложность объясняется непростыми анатомическими особенностями прямой кишки:
- Ограничением костными структурами таза;
- Расположением вблизи от мышц тазового дна и других органов;
- Наличием анального сфинктера, нескольких уровней кровоснабжения и оттока лимфы в различных направлениях.
Это ухудшает прогноз после лечения заболевания.
Врачи Юсуповской больницы проводят диагностику рака прямой кишки, ранних метастазов и рецидивов с помощью новейшей аппаратуры ведущих мировых производителей. Онкохирурги выполняют радикальные операции, иссекают опухоль в пределах здоровых тканей.
После операции назначают новейшие химиотерапевтические препараты, которые уничтожают раковые клетки. Первичный очаг и пути метастазирования облучают с помощью современных аппаратов для радиотерапии. Всё это в комплексе позволяет улучшить прогноз выживаемости после операции по поводу рака прямой кишки 2,3 и 4 стадии.
Особенности лечения рака прямой кишки
Врачи Юсуповской больницы проводят мультидисциплинарное лечение рака прямой кишки. Проводится радикальное или местное лечение, выполняются сфинктеросохраняющие операции или брюшно-промежностная экстирпация прямой кишки с открытого доступа или лапароскопическим путём. Для прогноза заболевания имеют значение следующие факторы:
- Опыт хирурга;
- Хирургическая техника;
- Оценка распространённости опухоли на предоперационном этапе.
Хирурги Юсуповской больницы имеют большой опыт выполнения оперативных вмешательств на прямой кишке, виртуозно выполняют все разработанные сегодня операции. До начала хирургического лечения проводится комплексное обследование пациента. Оно включает анализ жалоб и истории развития болезни, пальцевое исследование прямой кишки, ректороманоскопию. Для определение регионарных и отдалённых метастазов выполняют ультразвуковое исследование, компьютерную и магнитно-резонансную томографию.
В соответствии с рекомендациями Национального Института Рака проводят предоперационную или послеоперационную лучевую терапию, в основном в комбинации с химиотерапевтическим лечением. Она улучшает локальный контроль над опухолью, несмотря на то, что не всегда увеличивает общую выживаемость при раке прямой кишки.
Для того чтобы улучшить прогноз выживаемости при раке прямой кишки в Юсуповской больнице во время операции определяют проксимальную границу прямой кишки (место слияния теней). Эндоскопическое определение наиболее важно для назначения неоадъювантной терапии в случае, если опухоль находится на расстоянии 15 см над краем анального канала по отметкам на ригидном ректоскопе.
Классификация рака прямой кишки tnm
В России принята TNM классификация рака прямой кишки. Выделяю 4 стадии рака прямой кишки.
На стадии Т4 новообразование прорастает в окружающие органы и ткани или серозную оболочку при локализации в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной). Т4а обозначает прорастание висцеральной брюшины, Т4б – прорастание в другие органы.
Критерий N – лимфатический узел. Nх говорит о том, что недостаточно данных для оценки регионарных лимфатических узлов. Если нет поражения регионарных лимфатических узлов, состояние обозначают как N0. При N1имеются метастазы в 1-3 регионарных лимфатических узлах:
- N1а – в одном регионарном лимфатическом узле;
- N1б – в двух или трёх лимфатических узлах;
- N1с – имеются диссеминаты в брыжейке без поражения регионарных лимфатических узлов;
- N2 – метастазы в более чем трёх регионарных лимфатических узлах;
- N2а – поражено 4-6 лимфатических узлов;
- N2б – метастазы в семи и более лимфатических узлах.
Критерий M обозначает наличие метастазов:
- МО – отсутствуют признаки отдалённых метастазов;
- М1 – есть отдалённые метастазы;
- М1а – наличие отдалённых метастазов в одном органе;
- М1б – отдалённые метастазы присутствуют более чем в одном органе или по брюшине.
Нулевая стадия рака прямой кишки устанавливается в случае Тis, N0, M0. Первая стадия определяется как T, N0, M0. При IIA стадии ситуация выглядит как Т3, N0, M0, IIB –Т4а, N0, M0, IIC – Т4б, N0, M0. Рак прямой кишки 3 стадия имеет 3 варианта течения:
- IIIA – Т1 – Т2, N1/ N1с M0 или Т1 N2а M0;
- IIIB –Т3 – Т4а N1/ N1с, M0, Т2 – Т3 N2а M0 или Т1 – Т2 N2б M0;
- IIIС – Т4а N2а M0, Т3 - Т4а N2б M0 или Т4б, N1 – N2, M0.
Симптомы рака прямой кишки
На начальной стадии заболевания рак прямой кишки имеет бессимптомное течение. Его выявляют во время рутинного обследования. Наиболее частыми признаками злокачественной опухоли прямой кишки являются следующие симптомы:
- Примесь крови в кале;
- Изменение частоты, консистенции и формы стула;
- Запоры, чередующиеся с поносами;
- Боль в животе;
- Тенезмы (постоянные, режущие, тянущие, жгущие боли в области прямой кишки, без выделения кала).
Боль в прямой кишке полости таза является грозным симптомом. На поздней стадии развития рака прямой кишки возникают осложнения:
- Массивное кровотечение;
- Толстокишечная непроходимость;
- Прободение;
- Прорастание в другие органы;
- Формирование ректовагинального, прямокишечного или ректопузырного свища.
Лимфоваскулярная инвазия, периневральная инвазия, наличие депозитов опухоли вне лимфоузлов относятся к отрицательным прогностическим факторам. При раке прямой кишки 4 стадии продолжительность жизни небольшая.
Прогноз выживаемости при раке прямой кишки
Определение стадии рака прямой кишки имеет первостепенное значение для выработки показаний к оперативному вмешательству, поскольку лучшего способа лечения не существует. Для локализованных опухолей вероятность излечения выше. Вовлечение в патологический процесс регионарных лимфатических узлов резко снижает благоприятный прогноз. Важными показателями являются размер новообразования и глубина его прорастания. Некоторые факторы взаимосвязаны: чем больше размер опухоли, тем более вероятен риск метастазирования в регионарные лимфоузлы.
При выявлении рака прямой кишки первой стадии, или стадии IIA вероятность полного излечения составляет 90%. При стадии II B прогноз пятилетнее выживаемости ухудшается до 70%. Если диагностирован рак прямой кишки 3 стадия, излечиваются 50% больных. Даже при наличии опухоли четвёртой стадии имеют шанс излечиться от 10% до 20% больных. Если вторичные очаги поражения образовались в лёгких или костях, прогноз будет чрезвычайно неблагоприятным. Рак прямой кишки обычно распространяется сначала в лимфатические узлы, а затем – в печень. Если в печени определяется единственный метастаз, его удаляют хирургическим путём. Когда у пациента выявлена высокодифференцированная аденокарцинома прямой кишки, прогноз оптимистичный.
Лечение рака прямой кишки
Когда диагноз и стадия рака прямой кишки не вызывают сомнений, профессора и врачи высшей категории на заседании экспертного совета принимают решение о тактике лечения. Применяют хирургическое лечение, облучение новообразования до и после операции. Химиотерапию проводят в соответствии с международными общепринятыми стандартами.
Пациентам Юсуповской больницы доступны все самые современные методы лечения рака прямой кишки, включая такие, как брюшно-промежностная экстирпация прямой кишки лапаротомическим или лапароскопическим методом, колостомия, хирургическое удаление метастазов в печени.
Брюшно-промежностная экстирпация прямой кишки выполняется под общей анестезией. Сначала хирург-онколог выполняет рассечение передней брюшной стенки и производит отсечение сигмовидной кишки на 10-15 см выше новообразования. Затем нисходящий участок сигмовидной кишки выводит наружу и подшивает к брюшной стенке, формируя колостому для последующего вывода каловых масс.
Затем накладывает швы на рану и выполняет доступ через промежность. Сначала выполняется круговой разрез тканей вокруг заднего прохода, потом удаляет прямую кишку и окружающие её ткани. Промежность наглухо ушивает. После операции прогноз пятилетней выживаемости хороший.
Колостомия – операция, при которой формируется специальное отверстие, которое называется колостома. Через него из организма удаляются каловые массы. Оперативное вмешательство производится после удаления прямой кишки. При необходимости, выполняется пластика прямой кишки. Операции проводят (в абсолютном большинстве случаев) малотравматичным лапароскопическим методом.
Паллиативные резекции выполняются при наличии отдалённых метастазов рака. Они помогают предупредить в послеоперационном периоде такие осложнения, как кровотечения из распадающейся опухоли, выраженный болевой синдром, зловонные, раздражающие ткани кишечные выделения. Тем самым улучшается качество жизни запущенных онкологических больных.
Химиотерапия является одним из методов комбинированного лечения рака прямой кишки. Пациентам проводят адъювантную (дополнительную) химиотерапию после операции при поражении опухолью регионарных лимфатических узлов. Иммуномодулирующая терапия заключается в назначении пациентам после хирургического лечения при отсутствии метастазов в регионарных лимфоузлах цитостатика и иммуномодулятора.
Лучевая терапия используется в качестве предоперационного метода лечения рака прямой кишки (для уменьшения стадийности рака). Облучение проводят после операции для сокращения частоты рецидивов. Радиотерапию используют в качестве основного метода лечения местнораспространённого неоперабельного рака прямой кишки.
Полную информацию о диагностике и лечении этого вида рака Вам предоставят специалисты контакт центра. Звоните по телефону Юсуповской больницы, клиника работает ежедневно и круглосуточно. Вас запишут на консультацию онколога в удобное для вас время.
Рак кишечника (колоректальный рак, КРР) является одной из самых распространенных злокачественных опухолей. К сожалению, его часто диагностируют на поздних стадиях (3-4), поскольку долгое время опухоль себя никак не проявляет.
3 стадия рака кишечника характеризуется наличием метастазов в регионарные лимфатические узлы. При этом степень распространения опухоли может быть любая, от поражения кишечной стенки, в том числе ее мышечного слоя, до выхода за пределы кишки и распространения на окружающие органы и ткани.
- Жалобы и клиническая картина
- Диагностика рака кишечника 3 стадии
- Лечение колоректального рака
- Химиотерапия при раке кишечника 3 стадии
- Прогноз при колоректальном раке
- Профилактика колоректального рака
Жалобы и клиническая картина
Клиническая картина рака толстого кишечника на 3 стадии определяется местом локализации опухоли (правый или левый отдел толстой кишки, прямая кишка) и наличием осложнений. Тем не менее, можно выделить несколько общих симптомов:
- Боль.
- Нарушение моторно-эвакуаторной функции.
- Изменение общего состояния пациента.
- Наличие патологических выделений из заднего прохода.
Боль является одним из ведущих симптомов рака кишечника на 3 стадии. Причин ее возникновения несколько, и, как правило, действуют они одновременно:
- Спазм и нарушение моторики кишечной стенки.
- Перифокальное или внутриопухолевое воспаление.
- Распространение рака на соседние органы: желудок, печень, поджелудочная железа, органы и клетчатка малого таза.
Нарушение моторной функции при раке кишечника обусловлено двумя аспектами:
- При эндофитном росте опухоли (она растет внутри стенки, распространяясь на значительные площади) нарушается сократительная способность кишечника.
- При экзофитном росте, опухоль растет внутрь просвета кишки, частично или полностью перекрывая его.
В начальных отделах толстая кишка имеет широкий просвет, поэтому обтурация возникает относительно редко и только при больших размерах опухоли. А вот при локализации рака в левых отделах, особенно в терминальной части, такая ситуация является частым явлением.

Помимо этого, пациенты при раке кишечника предъявляют жалобы на явления диспепсии — тошнота, вздутие живота, выделение газов.
Общими симптомами колоректального рака являются:
- Снижение массы тела, необъяснимое похудание.
- Общая слабость и повышенная утомляемость.
- Бледность и пастозность кожных покровов — часто опухоли изъязвляются и кровоточат, что приводит к развитию железодефицитной анемии на фоне хронической кровопотери.
Наличие патологических выделений из заднего прохода в большей степени характерной для опухолей, локализующихся в сигмовидной и прямой кишке.
Часто рак такой локализации проявляется выделением слизи, гноя и крови. Кровь может присутствовать в виде прожилок на поверхности кала, могут быть кровянистые выделения во время дефекации, а может развиваться кровотечение на фоне распада опухоли.
3 стадия рака кишечника характеризуется наличием опухоли больших размеров, которая может быть пропальпирована через стенку живота. В ряде случаев, при развитии калостаза, в приводящем отделе кишки скапливаются каловые массы, которые также могут пальпироваться, и их ошибочно принимают за опухоль. В любом случае, обнаружение такого признака требует дальнейшего дообследования.
Диагностика рака кишечника 3 стадии
Золотым стандартом обследования при подозрении на рак кишечника является эндоскопия. В зависимости от объема осматриваемой кишки, выделяют:
- Тотальную колоноскопию — осматривается вся толстая кишка.
- Ректосигмоидоскопию — осмотр прямой и сигмовидной кишки.
- Ректоскопию — осмотр прямой кишки.
Тотальная колоноскопия обладает наибольшей диагностической значимостью, поскольку позволяет обнаружить новообразования на всем протяжении толстого кишечника. Но при локализации опухоли в терминальных отделах достаточно проведения ректо- и сигмоидоскопии.
Эндоскопическое обследование не только позволит обнаружить опухоль как таковую, но и взять биопсию, а при необходимости произвести лечебные манипуляции, например, остановку кровотечения, или установку в просвет кишки стента для профилактики кишечной непроходимости.
Для того чтобы определить стадию рака и разработать план дальнейшего лечения, проводят дополнительное обследование. В первую очередь, необходимо определить взаимодействие опухоли с соседними органами и тканями, а также выявить возможные регионарные и отдаленные метастазы. Для этого назначают УЗИ, КТ и МРТ.
Кроме того, проводятся лабораторные анализы для определения онкомаркеров — специальных веществ, которые начинают усиленно вырабатываться при развитии того или иного вида раковой опухоли. При исходном превышении уровня онкомаркеров, их можно использовать для оценки излеченности, возникновения рецидива и прогрессирования заболевания.
Лечение колоректального рака
Ключевым методом лечения рака кишечника, в том числе и на 3 стадии, является хирургическая операция с радикальным иссечением новообразования в пределах здоровых тканей (R-0). Радикальность операции определяется во время срочного гистологического исследования — в краях отсечения не должно определяться злокачественных клеток. Лечение опухоли 3 стадии обязательно дополняют адъювантной химиотерапией для увеличения безрецидивной и общей выживаемости. При локализации новообразования в прямой кишке, может применяться лучевая терапия.
Если опухоль изначально нерезектабельна, пациента рекомендуют направлять в более крупные онкоцентры для повторной оценки вопроса о радикальной операции. Если такое лечение невозможно, по показаниям проводят паллиативные хирургические вмешательства для предупреждения развития кишечной непроходимости — накладывают обходные кишечные анастомозы, выводят колостому, производят стентирование пораженного отдела кишки и др. Далее пациент переводится на химиотерапевтическое лечение.
Химиотерапия при раке кишечника 3 стадии
Химиотерапия при раке кишечника 3 стадии проводится в рамках комбинированного лечения (адъювантная химиотерапия) и как самостоятельный вид лечения при невозможности проведения хирургических операций (паллиативное лечение).
Адъювантная химиотерапия должна начинаться не позже, чем через 28 дней после операции, при условии отсутствия осложнений, и длится 6 месяцев. Некоторые режимы позволительно применять в течение 3-х месяцев.
При наличии микросателлитной нестабильности (это благоприятный признак) можно ограничиться ХТ фторпиримидинами в монорежиме. В остальных случаях применяются следующие 2-х компонентные схемы:
- XELOX — оксалиплатин и капецитабин.
- FOLFOX — оксалиплатин, 5ФУ и лейковорин.
- FLOX — оксалиплатин со струйным введением фторурацила. При сходной эффективности, эта схема обладает более высокой токсичностью, поэтому применяется с большой осторожностью.
При развитии нейротоксичности, данные схемы отменяются и лечение продолжается монотерапией фторпиримидинами. Таргетные препараты на этапе адъювантной ХТ не используются.
ХТ в рамках самостоятельного лечения носит паллиативный характер и направлена на замедление прогрессирования злокачественного процесса и облегчения симптомов заболевания.

Ослабленным пациентам назначается монотерапия фторпиримидинами. В остальных случаях лечение начинают с комбинации фторпиримидинов и оксалиплатина, терапия длится 3-4 месяца, после чего проводится поддерживающая монотерапия фторурацилом до прогрессирования заболевания. Также применяются схемы с иринотеканом — FOLFIRI.
К данным режимам может добавляться таргетная терапия бевацизумабом, цетуксимабом или панитумумабом. Это позволит увеличить продолжительность жизни. Бевацизумаб используется только в комплексе с химиотерапевтическим лечением, как монопрепарат он малоэффективен при лечении колоректального рака. Наибольшую эффективность он показал в рамках терапии 1-2 линии.
Цетуксимаб и панитумумаб могут использоваться как в монорежимах при терапии 3-4 линии, так и в комбинации с химиотерапией цитостатиками, при условии отсутствия мутаций RAS и BRAF.
Прогноз при колоректальном раке
Продолжительность жизни больных с 3 стадией КРР определяется возможностью проведения радикальной хирургической операции. Если во время вмешательства полностью удалена опухоль, что подтверждается отрицательным результатом исследования краев отсечения, прогноз довольно благоприятный, даже если это 3 стадия заболевания. В этом случае пятилетняя общая выживаемость колеблется в пределах 50%. При невозможности радикального лечения, этот показатель падает до 10%.
Профилактика колоректального рака
Профилактические мероприятия в отношении колоректального рака 3 стадии можно разделить на 2 группы:
- Профилактика образования опухоли.
- Раннее выявление рака и недопущение его распространения до 3 стадии.
К мерам, способствующим снижению риска развития рака толстой кишки, относят:
- Нормализацию питания, достаточное употребление овощей и фруктов, а также продуктов, богатых витаминами, клетчаткой и пищевыми волокнами.
- Уменьшение употребления канцерогенных продуктов — жареное жирное мясо, копчености, маринады, острые блюда.
- Нормализацию физической активности.
- Достаточное употребление жидкости.
- Отказ от курения и злоупотребления алкоголем.
Вторым моментом является своевременное обнаружение опухоли и ее удаление. С этой целью рекомендуют проводить тотальную колоноскопию с одномоментным удалением кишечных полипов (именно из них в подавляющем большинстве случаев развивается рак).
Поскольку проведение колоноскопии затратно, требует тщательной подготовки и наличия специального оборудования, в некоторых странах ввели скрининговое исследование кала на скрытую кровь. Дело в том, что полипы и злокачественные новообразовании при травмировании или изъязвлении могут кровоточить. Следы крови в кале обнаруживают с помощью специального исследования. Если результат положительный, пациента отправляют на колоноскопию.
С каждым годом отмечается неуклонный рост числа людей, заболевших злокачественными болезнями. Смертность от онкологических новообразований уверенно занимает третье место после заболеваний сердечно-сосудистой системы и пульмонологических патологий.
Рак толстой кишки является одним из достаточно распространённых злокачественных заболеваний пищеварительной системы. Часто раком называют все злокачественные заболевания, однако, рак — это опухоль из эпителия, а новообразования, которые происходят из других видов тканей, имеют другие названия. Рак толстой кишки также называют колоректальным.
В толстой кишке есть несколько отделов и развитие в каждом из них онкологического процесса бывает разным. Наиболее распространёнными являются рак слепой, сигмовидной и прямой кишки. Рак сигмовидной кишки встречается приблизительно в половине всех случаев. По статистическим данным выявляемость заболевания в поздних стадиях составляет примерно 70% и только в 20% случаев рак толстой кишки выявляют на ранних (1 или 2) стадиях. Это обусловлено множеством факторов: от скудной клинической картины до диагностических нюансов.
В развитии данной болезни выделяют 4 стадии, однако в статье мы подробнее остановимся на 3 стадии рака толстой кишки и затронем такие вопросы как:
- причины и механизмы возникновения;
- клиническая картина и диагностические мероприятия;
- разновидности лечения и прогноз после операции.
Распространённость
Отмечается заметное увеличение заболеваемости в странах с высоким социально-экономическим положением. Высокая заболеваемость в Соединенных Штатах Америки, относительно низкая — в странах Африканского континента. В РФ и странах СНГ рак толстой кишки находится на 4 месте в структуре онкологических заболеваний. Для сравнения рак желудка занимает 2 место в структуре заболеваемости.
Характерно начало заболевания в 65-70 лет, в более молодом возрасте оно не типично. Представители обоих полов болеют с одинаковой частотой. В городах распространение выше, чем в сельской местности.
Развитие болезни может происходить бессимптомно или при наличии малозначительных жалоб в течение (в среднем) 10-20 лет. С этим связана довольно поздняя диагностика рака толстой кишки. Прогноз напрямую зависит от того, на какой стадии был поставлен диагноз.
Этиология
Причины развития заболевания изучены недостаточно, и по мнению врачей существует множество причин, влияющих на возникновение рака. Рак толстой кишки относится к полиэтиологическим заболеваниям. Выделяют две группы факторов риска: наследственные и внешние. Последние имеют в этиологии большее значение. К ним относят климатические условия, качество воздуха, а также причины, обусловленные материальными благами: погрешности в питании, вредные привычки (курение и алкоголь). По статистике заболеванию подвержены:
- Жители северных регионов;
- Представителей европеоидной расы;
- Городские жители.
К крайне важным факторам в развитии рака толстой кишки относятся пищевые привычки. Частота заболевания увеличивается у людей, предпочитающих мясные продукты, и употребляющих значительное количество жира животного происхождения. Это связано с замедлением эвакуации содержимого кишечника. А при корректировке привычек питания и употреблении достаточного объёма клетчатки и углеводов (малорафинированных), скорость эвакуации увеличивается, и, соответственно, контакт вредных веществ с внутренним слоем стенки кишки сводится к минимуму.
Наследственность также является важным фактором риска в развитии данного онкологического процесса. Существуют исследования, что вероятность заболевания раком толстой кишки повышается в 3 раза у людей, имеющих в родстве больных данной патологией. К группе риска также относятся люди с заболеваниями воспалительной природы.
Патологическая анатомия
Для всех злокачественных опухолей характерен прогрессирующий рост. Существует несколько разновидностей опухолей по виду роста и их несколько морфологических форм. Около 90% случаев занимают аденокарциномы, остальные формы встречаются реже.
Интересен факт, что если опухоль локализована в правых отделах живота, то более вероятна экзофитная форма роста, а в левой половине превалирует эндофитный рост.
Выделяют ещё 2 варианта развития болезни:
а) опухоль распространяется больше, чем на половину диаметра, инфильтрирует все слои стенки, метастазы в лимфоузлы отсутствуют;
б) опухоль различного размера при наличии N1 или N2 (то есть вовлеченность 1-3 или более 4 лимфатических узлов). Отдалённые метастазы при 3 стадии отсутствуют.
Симптомы и клиническая картина
Жалобы могут или полностью отсутствовать долгое время или быть малозначительными. Также проявления рака толстой кишки зависят от расположения и формы роста.
Инфильтративные опухоли чаще являются причиной непроходимости, чем экзофитные опухоли.
Клиническая картина рака ободочной кишки:
- Боль – один из характерных признаков, который отмечают около 90% пациентов;
- Кишечные расстройства (задержка стула, поносы или их чередование);
- Снижение или полное отсутствие аппетита, отрыжка, тошнота;
- Неоднородный стул с примесями патологического характера в виде гноя, крови или слизи;
- Жалобы, связанные с ухудшением общего состояния из-за интоксикации (повышенная утомляемость, потеря веса).
Клиника рака толстой кишки . Одной из первых жалоб является чувство неполного опорожнения кишечника или ощущение инородного тела в заднем проходе. Затем могут присоединиться:
- выделения;
- нарушения функции кишечника;
- боли внизу живота, возможна иррадиация в крестцовый отдел позвоночника;
- ухудшение общего состояния.
Диагностика
Диагностика включает осмотр и инструментальные методы исследования.
Врач собирает жалобы и анамнез, тщательно обращая внимание, в том числе, и на наследственные данные. После разговора производят физикальные методы обследования: осмотр, пальпация, перкуссия, аускультация. При внешнем осмотре обращает на себя:
- бледность кожи пациентов;
- потеря веса;
- возможно увеличение в объёме живота (за счёт наличия жидкости).
При пальпации получают информацию о расположении, размерах, подвижности и болезненности опухоли.
Для выявления свободной жидкости используется перкуссия.
Аускультация живота необходима для обнаружения осложнений (при непроходимости).
Обязательным является пальцевое исследование прямой кишки, при котором в 80-85% случаев может быть выявлена опухоль кишки. В план обследования входят лабораторные анализы. Точный объём обследования назначает лечащий врач после проведения первичного осмотра.
К ирригоскопии, колоно-и ректороманоскопии необходима специальная подготовка, которая заключается в очищении просвета толстой кишки от содержимого. Может производиться с помощью очистительных клизм или приёма слабительных средств (фортранса). Фортранс – средство в виде порошка, применяется из расчёта: 1 пакет на 15-20 кг веса пациента, предварительно содержимое пакета тщательно растворяется в 1 литре воды. Выпить необходимо в среднем 3-4 литра накануне исследования после обеда, равномерно во времени распределив приём препарата. Это необходимо для снижения побочных действий, таких как тошнота, рвота, вздутие живота. Также необходимо соблюдение низкошлаковой диеты. Качественная подготовка к процедуре является залогом получения максимальной и точной информации врачом во время исследования.
Широко доступны и крайне информативны такие методы лучевой диагностики, как компьютерная томография и магнитно-резонансная томография, которые могут дать дополнительную информацию в сомнительных случаях, оценить степень инвазии опухоли в окружающие ткани. Качественное обследование крайне необходимо для определения дальнейшей тактики лечения и прогноза.
Лечение и прогноз
Радикальное оперативное вмешательство – это основной вид лечения при раке толстой кишки 3 стадии. Цель – удаление первичной опухоли с поражёнными тканями и регионарными лимфоузлами. При невозможности произведения радикальной операции показана паллиативная, то есть вспомогательная терапия, цель которой улучшить качество жизни пациента, это к примеру, наложение колостомы.
К лучевой терапии считают хорошо восприимчивыми аденокарциномы. Выделяют дистанционную и контактную лучевую терапию (воздействие непосредственно на опухоль иглой). Может применяться как самостоятельный метод лечения при невозможности оперативного вмешательства. Зачастую целью лучевой терапии является уменьшение объёма опухоли.
Химиотерапия может проводиться до (неоадъювантная) или после (адъювантная) оперативного лечения. Задача – снизить скорость распространения опухолевого и метастатического процессов. В качестве препаратов для химиотерапии используются: 5-фторурацил, иринотекан, капецитабин или фторафур и другие.
Схема и тактика лечения рака толстой кишки 3 стадии подбирается в каждом случае индивидуально, с учётом особенностей течения заболевания и наличия сопутствующей патологии. Зачастую используются комбинированные схемы лечения, включающие несколько видов. После проведенного лечения пациенту рекомендуют систематические осмотры с целью контроля за состоянием здоровья, выявления возобновления или распространения метастатического процесса. Пациента ставят на учёт к онкологу, он назначает регулярность осмотров и виды обследований.
Всех пациентов интересует вопрос, сколько осталось жить, но прогноз выживаемости определяется не одним, а множеством факторов и зависит от:
• объёма проведённого лечения;
• объёма и степени распространения опухоли в окружающие ткани;
• наличия и количества метастазов;
• наличия сопутствующих соматических заболеваний и т.д.
Выживаемость при раке толстой кишки, выявленном на 3 стадии заболевания колеблется от 30 до 70%. В среднем составляет 60%.
Надеемся, что наша статья была полезна для вас. Берегите своё здоровье и помните, что своевременное выявление заболевания – залог последующего успешного лечения.
Читайте также:

