Что такое предраковое состояние прямой кишки
Рак кишечника часто называю колоректальным раком, однако это определение относится лишь к раку толстой кишки. Кроме этого вида рака существует также рак всех сегментов кишечника, в том числе рак двенадцатиперстной, слепой, подвздошной, ободочной кишки и других участков кишечника.
Большинство раковых злокачественных опухолей развиваются из малых доброкачественных скоплений клеток, так называемых аденоматозных полипов. Со временем некоторые из этих полипов становятся злокачественными опухолями, разрастаются, захватывая большую площадь.
Полипы могут быть небольшими, их может быть несколько. Иногда полипы находятся на поверхности слизистого слоя кишечника, не причиняя носителю беспокойства. Именно по этой причине онкологи рекомендуют регулярно проходить скрининговые тесты, чтобы вовремя обнаружить рак или предраковое состояние кишечника. На рисунке 1 можно увидеть, как при увеличении схематически выглядит полип и раковая опухоль.

Как образуется раковая опухоль? Предраковые новообразования в толстой кишке
Рак толстой кишки чаще всего начинается со скопления предраковых клеток (из этой ткани обычно формируются полипы) на внутренней поверхности ободочной кишки. На рисунке 2 можно подробнее ознакомиться со строением толстого кишечника.

Какие факторы риска увеличивают вероятность развития любых форм рака кишечника?
Основной фактор риска – это плохое питание и онкологическая наследственность. Далее в порядке убывания приведены условия, способствующие развитию рака кишечника:
- потребление большого количества красного мяса (жареного, копченого, с различными синтетическими добавками);
- отсутствие физнагрузок;
- употребление алкоголя, газированных напитков в больших количествах;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- хронические заболевания кишечника, сопровождающиеся воспалением;
- возраст старше 50 лет;
- расовая принадлежность к азиатам, афроамериканцам, индийцам;
- большое количество жиров в пище и малое содержание клетчатки;
- малоподвижный образ жизни. Регулярная физическая активность значительно снижает вероятность появления рака кишечника.
- диабет и инсулинорезистентность;
- ожирение;
- курение;
- лучевая терапия для лечения других видов рака. Может способствовать развитию вторичной опухоли в кишечнике.
Симптомы рака кишечника
Несмотря на первичное бессимптомное течение заболевания, со временем появляются довольно неприятные, болезненные симптомы. К ним относятся:
- диарея или запор, измененная консистенция каловых масс;
- постоянный дискомфорт в животе, вздутие, примесь крови в кале;
- ощущение не до конца опорожненного кишечника;
- слабость, быстрая потеря веса, отсутствие аппетита и любого интереса к еде;
- судороги кишечника, выражающиеся в острой боли внизу живота и в области желудка.
В целом первым при подозрении на рак пациента должно насторожить именно потеря веса и длительное (более недели-двух) расстройство пищеварения. Нельзя игнорировать подобные симптомы, лучше всего обратиться к гастроэнтерологу и провести необходимые обследования, сдать анализы. При подозрении на рак, подтвержденном гастроэнтерологом, онколог проведет уточняющую диагностику и назначит схему лечения.
По мнению специалистов, онкологический скрининг с целью обнаружения злокачественной опухоли или первых её признаков в кишечнике рекомендуется проводить на регулярной основе после 50 лет. Возможно проведение скрининга и в более раннем возрасте, в зависимости от наличия проблем с ЖКТ и индивидуальных особенностей.
Диагностика рака кишечника, стадии развития рака толстой кишки
Для диагностики злокачественных опухолей кишечника пользуются методом колоноскопии. В процессе диагностики пациенту вводят в прямую и толстую кишку длинную тонкую и гибкую трубку с микролапмой и микромонитором. Хирург исследует поверхность кишечника и может сразу взять образец подозрительной ткани для проведения анализа.
Стадии развития рака толстой кишки
Стадия I. Опухоль развивается на слизистой оболочке кишечника, не распространяясь за пределы его стенок.
Стадия II. Опухоль вышла за пределы стенок кишечника, но не поразила лимфатические узлы.
Стадия III. Рак поразил близлежащие лимфатические узлы, но пока что не повредил другие внутренние органы.
Стадия IV. Рак поразил отдаленные органы, например, печень и легкие, а также лимфоузлы с обеих сторон.
Лечение рака кишечника и профилактика
- хирургия;
- химиотерапия;
- облучение (лучевая терапия);
- целевая лекарственная терапия.
Если опухоль имеет малые размеры, локализована в виде полипа и только начинает расти, врач может удалить её во время процедуры колоноскопии. Большие полипы обычно удаляют с помощью эндоскопической резекции слизистой оболочки. Если по результатам послеоперационных анализов следов раковых клеток в кишечнике не обнаружено, возможно, дополнительные методы лечения не потребуются.
Полипы, которые нельзя удалить во время колоноскопии, могут быть удалены с помощью лапароскопической хирургии. В ходе процедуры хирург сделает несколько небольших разрезов в брюшной стенке, вставляя инструменты с прикрепленными камерами, которые будут отображать оперируемую область кишечника на мониторе.
Если же опухоль вышла за стенки кишечника, обычно рекомендуется частичная колэктомия, чтобы удалить часть кишечника, пораженную раковой опухолью. Также удаляется небольшое количество здоровой ткани с обеих сторон от опухоли. Близлежащие лимфатические узлы, как правило, также удаляются и проверяются на наличие раковых клеток.
Химиотерапия заключается в приеме препаратов, разрушающих раковые клетки. Обычно при раке кишечника химиотерапия проводится после операции, в том случае, если были поражены лимфатические узлы. Химиотерапия может уменьшить вероятность рецидива.
Лучевая терапия (облучение) - это использование рентгеновских лучей для уничтожения раковых клеток. Она бывает общей и местной. Лучевая терапия помогает уменьшить крупные опухоли до операции, чтобы облегчить их удаление. При раке кишечника этот вид лечения используется, в основном, на ранней стадии и сочетается с химиотерапией, снижая вероятность рецидива.
Целевая лекарственная терапия – прием препаратов, устраняющих специфические раковые симптомы. К числу таких препаратов относится Бевацизумаб (Авастин), Цетуксимаб (Erbitux), Панитумумаба (Vectibix) и Регорафениб (Stivarga). Целевые препараты назначают вместе с химиотерапией или самостоятельно.
Профилактика рака кишечника:
- полноценное питание, употребление растительной клетчатки;
- движение, активность, спорт;
- прекращение курения и употребления алкоголя;
- диагностика всего организма раз в год (особенно после 40 лет);
- регулярные чистки кишечника (раз в полгода-год);
- отказ от красного мяса и мясных продуктов из него.
По материалам:
Mayo Foundation for Medical Education and Research
Cancer Research UK
Egton Medical Information Systems Limited
Предрак. Что это такое? Нужно ли бояться этого состояния или можно его проигнорировать?
- Юлия Николаевна, к сожалению, жизнь изобилует историями о том, как рак был обнаружен в запущенной стадии, когда помочь часто уже нельзя. Если существует рак, значит у него есть стадии развития. Расскажите о том, что такое предраковое состояние?
Предрак - это врождённое или приобретённое изменение ткани, которое способствует появлению злокачественных новообразований, однако трансформируется в них не всегда.
- Предраковое состояние – это начальная стадия рака или это всё же не онкологическая патология?
- Предрак – это отдельный диагноз и он кодируется в Международной классификации болезней?
Да. Поскольку предрак бывает в разных органах, то, соответственно, различны и кодировки.
- Какие заболевания онкологи относят к предраковым состояниям?
Виды предраковых состояний различаются в зависимости от системы органов. Есть предраки кожи, красной каймы губ, ротоглотки, пищевода, желудка, матки и т.д.
ПРЕДРАК - ЭТО НЕ РАК, В ТОМ ЧИСЛЕ
И НЕ НАЧАЛЬНАЯ ЕГО СТАДИЯ
Кроме того, выделяют факультативный и облигатный предрак. К первому относят состояния с низкой вероятностью озлокачествления. Состояния в рамках облигатного предрака имеют более высокую вероятность превращения в рак.
Список конкретных заболеваний достаточно обширен. Это, например, пищевод Барретта, болезнь Педжета, полипы желудка, язвенный колит, пигментные пятна, родинки, отдельные кисты в структуре гинекологической патологии.
Читайте материал по теме: Что такое киста яичника и как её лечить?
- Морально человеку, узнавшему о том, что у него предраковое состояние, нелегко. Тяжело жить с осознанием, что в его организме – мина замедленного действия. Специально для таких пациентов расскажите, при каких условиях предрак может перерасти в рак?
Это неблагоприятные факторы окружающей среды. Сюда, в частности, относится пребывание на солнце. Причём актуально это не только для людей с предраковыми состояниями на коже, но и, например, при мастопатии.
Имеет значение длительное существование воспалительных процессов, происходящие обострения; избыточная масса тела (была обнаружена связь этого фактора с возникновением рака толстой кишки); наличие вредных привычек (курение, злоупотребление алкогольными напитками); стрессовые воздействия.
У женщин дополнительным фактором является частая смена половых партнёров и, как следствие, повышенный риск инфицирования. При наличии предраковых изменений это может привести к развитию рака шейки матки.
Читайте материал по теме: Что такое ТОРЧ-инфекции?
Определённую роль играет наследственность (наличие онкопатологии в семье), а также старение (например, в плане озлокачествления пигментных пятен, невусов).
- Что делать человеку, если врач на приёме говорит о предраковом состоянии? Это повод для паники или дальнейшего обследования и лечения?
Это повод обратить пристальное внимание на своё здоровье, обследоваться, находиться под наблюдением и получать соответствующее лечение. А паниковать не стоит: от стрессов уходим, это фактор риска.
- Юлия Николаевна, какие диагностические исследования необходимо пройти пациентам с предраком?
Диагностика предрака зависит от его локализации. Например, при таком заболевании, как пищевод Барретта, атрофических процессах слизистой оболочки желудка используется эзофагогастродуоденофиброскопия с биопсией (взятием фрагмента слизистой оболочки для последующего микроскопического исследования). Изучение строения полученного образца ткани нужно для того, чтобы понимать, какой именно патологический процесс имеется.
Читайте материал по теме: Как пройти гастроскопию без страха?
Западные доктора, разумеется, занимаются предраком, и придают ему должное значение. Вопрос в том, что может отличаться выраженность морфологических изменений, при которых начинается лечение. Приведу один пример. Известную многим женщинам патологию - эрозию шейки матки - у нас начинают лечить раньше, чем на Западе.
- Предраковые состояния требуют постоянного динамического наблюдения? Как часто они необходимы?
Да, наблюдение необходимо. Частота - 1 раз в 3 месяца на протяжении 1-2-х лет. Однако периодичность обследования больных с предраковыми состояниями может меняться в зависимости от конкретной клинической ситуации.
- Врач какой специальности занимается ведением пациентов с предраковыми состояниями?
Ведение и лечение таких заболеваний - это компетенция врача-онколога (минимум на протяжении двух лет) и узкого специалиста соответственно органу и системе, где имеется нарушение (если кожа - дерматолог/дерматовенеролог; пищевод, желудок - гастроэнтеролог и т.д.). Спустя два года консультации онколога проводятся по согласованию с этим доктором.
Записаться на приём к врачу-онкологу можно здесь
услуга доступна в городах: Воронеж, Курск, Ростов-на-Дону, Смоленск, Тула
Читайте материал по теме:
Оковитая Юлия Николаевна
Выпускница лечебного факультета Смоленской государственной медицинской академии 2004 года.

Предрак – группа врожденных и приобретенных патологических состояний, предшествующих развитию онкологического поражения, но не всегда трансформирующихся в злокачественную опухоль. Может быть факультативным или облигатным. Группа предраков включает в себя большое количество заболеваний воспалительного, невоспалительного и дистрофического характера, пороки развития, возрастные изменения и доброкачественные неоплазии. Диагностируется на основании клинических, лабораторных и инструментальных исследований. Тактика лечения и меры профилактики озлокачествления определяются видом и локализацией патологического процесса.

- Классификация предраков
- Предопухолевые состояния (предраки)
- Предраки кожи
- Предраки ЖКТ
- Предраки женской репродуктивной системы
- Цены на лечение
Общие сведения
Предрак – изменения органов и тканей, сопровождающиеся повышением вероятности развития злокачественных новообразований. Их наличие не означает обязательной трансформации в рак, малигнизация наблюдается всего у 0,5-1% пациентов, страдающих различными формами предрака. Начало исследованию этой группы заболеваний было положено в 1896 году, когда дерматолог Дюбрейль предложил рассматривать кератозы, как патологические состояния, предшествующие раку кожи. В последующем теория предраков стала предметом исследований врачей различных специальностей, что привело к формированию цельной концепции, учитывающей клинические, генетические и морфологические аспекты образования раковых опухолей.
Современная версия этой концепции основывается на идее, что злокачественные неоплазии практически никогда не возникают на фоне здоровых тканей. Для каждого вида рака существует свой предрак. В процессе трансформации от здоровой ткани к злокачественной опухоли клетки проходят определенные промежуточные этапы, и эти этапы можно выделить при изучении морфологической структуры пораженного участка. Ученым удалось определить предраки для многих раков различной локализации. Вместе с тем, предшественники других групп онкологических поражений пока в большинстве случаев остаются не установленными. Лечение предопухолевых процессов осуществляют специалисты в сфере онкологии, дерматологии, гастроэнтерологии, пульмонологии, гинекологии, маммологии и других областей медицины.

Классификация предраков
Различают два типа предраков: факультативные (с низкой вероятностью малигнизации) и облигатные (перерождающиеся в рак при отсутствии лечения). Специалисты рассматривают эти патологические процессы, как две начальные стадии морфогенеза рака. Третьей стадией является неинвазивный рак (carcinoma in situ),четвертой – ранний инвазивный рак. Третья и четвертая стадия рассматриваются, как начальные этапы развития злокачественного новообразования и не включаются в группу предраков.
С учетом локализаций выделяют следующие типы предраков:
- Предраки кожи: болезнь Педжета, дискератоз Боуэна, пигментная ксеродерма, кожный рог, старческий кератоз, лучевой дерматит, длительно существующие свищи, посттравматические и трофические язвы, послеожоговые рубцы, поражения кожи при СКВ, сифилисе и туберкулезе, врожденные пороки развития и приобретенные заболевания кожи.
- Предраки красной каймы губ: дискератоз, папилломы.
- Предраки слизистой полости рта: трещины, язвы, лейкокератоз.
- Предраки носоглотки и гортани: папилломы, дискератозы, базальный фиброид, хондрома, аденома, контактная фиброма.
- Предраки молочной железы: узловатая и диффузная дисгормональная гиперплазия.
- Предраки женских половых органов: гиперкератозы, эрозии и полипы шейки матки, гиперплазия эндометрия, полипы эндометрия, аденоматоз, пузырный занос, некоторые кистомы яичников.
- Предраки ЖКТ: послеожоговые рубцы пищевода, лейкоплакия пищевода, гастрит, язва желудка, аденоматозные полипы пищевода, желудка и кишечника, язвенные колиты, свищи и трещины заднего прохода, рубцы различной локализации.
- Предраки печени и желчевыводящих путей: цирроз, желчнокаменная болезнь, гепатома.
- Предраки мочевыводящих путей, семенников и простаты: лейкоплакия слизистой мочевого пузыря, папилломы, аденомы, крипторхизм, гиперплазия предстательной железы, тератоидные опухоли яичка, специфические поражения придатка яичка при гонорее и туберкулезе.
Факультативными предраками являются хронические заболевания и состояния с относительно низким риском малигнизации. Такие патологические процессы сопровождаются дистрофией и атрофией тканей, а также нарушением процессов клеточной регенерации с образованием участков гиперплазии и метаплазии клеток, которые в последующем могут стать источником злокачественной опухоли. В группу факультативных предраков включают хронические неспецифические и специфические воспалительные процессы, в том числе – эзофагит, атрофический гастрит, язву желудка, язвенный колит, эрозию шейки матки и многие другие заболевания. Кроме того, в эту группу относят некоторые аномалии развития, возрастные изменения и доброкачественные неоплазии.
Облигатные предраки рассматриваются, как патологические состояния, которые при отсутствии лечения рано или поздно трансформируются в рак. Вероятность малигнизации у таких поражений выше, чем у факультативных предраков. Большинство облигатных предраков обусловлено наследственными факторами. К числу таких заболеваний относят аденоматозные полипы желудка, дерматоз Боуэна, пигментную ксеродерму, семейный полипоз толстого кишечника и т. д. Особенностью облигатных предраков является дисплазия, характеризующаяся изменением формы и внешнего вида клеток (клеточной атипией), нарушением процесса дифференцировки клеток (образованием клеток различного уровня зрелости с преобладанием менее специализированных форм) и нарушением архитектоники тканей (изменением нормальной структуры, появлением участков асимметрии, нетипичного взаиморасположения клеток и т. д.).
Специалисты обычно выделяют три степени дисплазии при предраке: слабую, умеренную и выраженную. Основным критерием, определяющим степень дисплазии, является уровень атипии клеток. Прогрессирование дисплазии сопровождается нарастанием клеточного полиморфизма, увеличением ядер, появлением гиперхромности и увеличением количества митозов. Появление участков дисплазии при предраке не обязательно завершается образованием клона злокачественных клеток. Возможны стабилизация процесса, уменьшение или увеличение выраженности патологических изменений. Чем сильнее выражена дисплазия – тем выше вероятность малигнизации.
Предопухолевые состояния (предраки)
Предраковые заболевания кожи являются широко распространенной и хорошо изученной группой предраков. Ведущее место в списке факторов, провоцирующих такие патологические состояния, занимают неблагоприятные метеорологические воздействия, в первую очередь – избыточная инсоляция. Кроме того, имеют значение повышенная влажность, ветер и низкая температура окружающей среды. Предраки кожи могут провоцироваться длительным контактом с химическими канцерогенами, в том числе – дегтем, мышьяком и смазочными материалами. Лучевой дерматит возникает при получении высокой дозы ионизирующего излучения. Причиной возникновения трофических язв становятся нарушения кровоснабжения. Посттравматические язвы могут образовываться на месте обширных гнойных ран. В развитии некоторых заболеваний важную роль играет неблагоприятная наследственность.
Риск малигнизации кератоакантомы составляет около 18%, кожного рога – от 12 до 20%, послеожоговых поражений кожи – 5-6%. Диагноз предрака кожи выставляется с учетом данных анамнеза и внешнего осмотра. При необходимости выполняют забор материала для цитологического исследования. Лечение обычно заключается в иссечении измененных тканей. Возможны оперативное удаление, криодеструкция, лазеротерапия, диатермокоагуляция. При некоторых предраках требуются терапия основного заболевания, перевязки, кожная пластика и т. д. Профилактика заключается в минимизации вредных воздействий, соблюдении правил техники безопасности при работе с химическими канцерогенами, своевременном адекватном лечении травматических повреждений и воспалительных заболеваний кожи. Пациенты из группы риска должны регулярно осматриваться дерматологом.
К предракам ЖКТ относят большое количество хронических заболеваний желудочно-кишечного тракта. Наибольшее значение имеют атрофический гастрит, опухольстимулирующий гастрит (болезнь Монетрие), язвенная болезнь желудка, аденоматозные полипы желудка и кишечника, болезнь Крона и неспецифический язвенный колит. Причины развития предраков могут различаться. Важными факторами являются неблагоприятная наследственность, инфицирование Helicobacter pylori, нарушения пищевого режима (нерегулярный прием пищи, употребление острого, жирного, жареного) и аутоиммунные нарушения.
Вероятность малигнизации предраков ЖКТ существенно различается. При семейном полипозе толстой кишки озлокачествление наблюдается в 100% случаев, при крупных аденоматозных полипах желудка – в 75% случаев, при болезни Монетрие – в 8-40% случаев, при атрофическом гастрите – в 13% случаев. При язвенной болезни желудка прогноз зависит от размера и расположения язвы. Крупные язвы малигнизируются чаще мелких. При поражении большой кривизны (очень редкой локализации язвы) злокачественное перерождение отмечается у 100% больных.
Ведущую роль при постановке диагноза обычно играют эндоскопические методы исследования. При проведении гастроскопии и колоноскопии врач оценивает размер, локализацию и характер предрака и осуществляет эндоскопическую биопсию. Тактика лечения определяется видом патологического процесса. Пациентам назначают специальную диету, проводят консервативную терапию. При высоком риске малигнизации осуществляют хирургическое иссечение предраков. Профилактические меры включают в себя соблюдение режима питания, своевременное лечение обострений, коррекцию иммунных нарушений, раннее выявление лиц с наследственной предрасположенностью, регулярные осмотры гастроэнтеролога в сочетании с инструментальными исследованиями.
В группу предраковых заболеваний женской репродуктивной системы специалисты объединяют предраки женских половых органов и молочных желез. В числе факторов риска развития предраков исследователи указывают неблагоприятную наследственность, возрастные обменные и эндокринные расстройства, раннее начало половой жизни, многочисленные роды и аборты, отсутствие родов, венерические заболевания, некоторые вирусные инфекции (вирус папилломы человека, вирус герпеса 2 типа), курение, использование химических противозачаточных средств и профессиональные вредности.
При диагностировании предрака учитывают данные гинекологического осмотра, кольпоскопии, гистероскопии, УЗИ органов малого таза, Шиллер-теста, исследования соскобов шейки матки, маммографии, гистологического исследования и других методик. Лечение может включать в себя диету, физиопроцедуры, гормональные препараты, противозудные и противомикробные средства и т. д. Для удаления различных видов предрака используются химическая коагуляция, диатермокоагуляция, радиодеструкция, криохирургия и традиционные хирургические методики. Показания к операции и объем вмешательства определяются индивидуально с учетом анамнеза заболевания, риска злокачественной трансформации, возраста пациентки и других факторов.

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
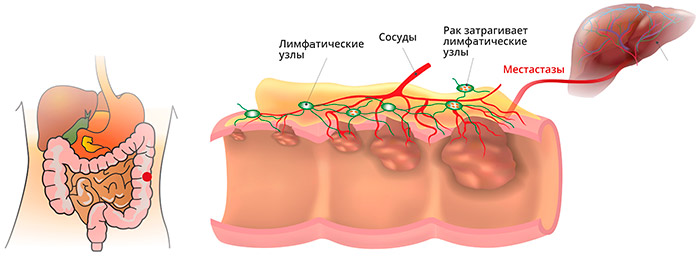
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также:

