Что такое операбельный рак молочной

Понятие операбельности в хирургии злокачественных опухолей имеет чрезвычайно важное значение, ведь от того, можно ли удалить неоплазию подчас зависит жизнь пациента и степень его страданий в терминальной стадии заболевания.
Неоперабельный рак — это такой рак, который невозможно удалить хирургическим путем. Как правило, подобный вердикт касается распространенных форм онкопатологии, активно и широко метастазирующих либо поражающих значительный объем органа и соседних с ним структур.
Заключение о неоперабельности опухоли звучит как приговор, ведь пациент и его родственники считают, что врачи попросту отказались от даже мизерной вероятности спасти или продлить жизнь неизлечимо больному. В этой связи, каждый случай рака, который вероятно не сможет быть прооперирован, подлежит тщательному анализу, а пациент должен быть максимально полно обследован для исключения возможной ошибки.
В вопросах, касающихся операбельности неоплазии, часто возникают противоречия, так как один хирург может посчитать пациента безнадежным, а другой попытается использовать все существующие способы хирургического лечения. Кроме того, не все клиники в достаточной мере оснащены высокотехнологичным оборудованием, позволяющим лечить запущенные формы рака с помощью операции.
В ряде случаев хирурги идут на повторные вмешательства в надежде все же иссечь опухоль или метастаз, поскольку не всегда удается точно диагностировать степень распространенности опухоли неинвазивным путем. Повторные операции могут быть проведены и при рецидивах некоторых потенциально неоперабельных опухолей.
При оценке операбельности рака важно не только не пропустить случай, когда лечение все же возможно, но и не переусердствовать, ведь операция при заведомо бесперспективном варианте течения патологии может значительно ухудшить состояние больного и привести к серьезным осложнениям, тогда как время, необходимое для начала паллиативной помощи, будет упущено.
Особые сложности возникают у пациентов с множественным раком, появляющимся часто ввиду наследственной предрасположенности или генетических мутаций. Так, первичная опухоль может быть признана неоперабельной из-за множества метастатических отсевов, а обнаруженный позднее рак другой локализации, не связанный с первичным, вполне может быть удален.
Иными словами, одна из опухолей будет неоперабельной, а вторая — операбельной у одного и того же больного, и удаление второго очага неопластического роста может продлить жизнь и улучшить ее качество в том случае, если пациент способен перенести наркоз и операционную травму в принципе.
Неоперабельный рак может стать вполне удалимым после предварительной лучевой терапии. Обычно это касается случаев, когда опухоль выходит за пределы органа, но не дает множественных метастазов, а состояние пациента при этом позволяет провести предполагаемое вмешательство.
Какой рак считают неоперабельным?
Показатель операбельности опухоли отражает классификация неоплазий по системе TNM, в которой учтены и особенности местного роста, и метастазирование, и гистологический тип, но в каждом конкретном случае необходим индивидуальный подход. Как не существует одинаковых параметров заболевания у разных больных, так не может быть и стандартизованного подхода ко всем пациентам с одинаковой стадией по TNM.
Сомнительной операбельность опухоли обычно становится начиная с 3-4 стадии.

Операбельная опухоль имеет свои критерии. Это и возраст пациента, и его общее состояние, и сопутствующие заболевания, которые могут стать противопоказанием к операции. Кроме того, всегда учитываются размеры и степень врастания неоплазии в соседние ткани, а для ряда новообразований одним из наиболее достоверных и объективных критериев операбельности служит гистологический вариант и степень дифференцировки клеток.
Неоперабельные стадии рака могут быть локализованными и распространенными, то есть не всегда наличие единственного опухолевого узла без метастазов или отсутствие прорастания в соседние ткани дает возможность хирургического лечения.
Локализованным неоперабельным считают такой рак, который:
- Развивается в пределах одного органа, но поражает большой объем его паренхимы;
- Расположен в труднодоступных для хирургических манипуляций частях органа;
- Вызывает нарушение работы органа;
- Имеет множественный рост, в связи с чем хирургу придется удалить такой объем ткани, который несовместим с функционированием органа.
Локализованные, но неоперабельные раки могут развиваться в печени, головном мозге, то есть непарных жизненно важных органах. Единственным условием операбельности локализованного рака в печени может стать трансплантация органа, а в случае нейробластом и этой возможности нет.
Локализованная неоперабельная опухоль подлежит паллиативному лечению, которое способно продлить жизнь и облегчить симптоматику онкологического заболевания. 
Распространенный неоперабельный рак поражает значительную часть органа, выходит за его границы, дает метастазы. Удалить такую опухоль невозможно либо с технических позиций, либо из-за тяжелого состояния больного, вызванного раковой интоксикацией и органной недостаточностью. Распространенный рак очень часто попадает в разряд неоперабельных опухолей, требующих паллиативного подхода.
Помимо операбельности, в онкологии есть понятие резектабельности, которое означает, сможет хирург удалить опухоль в процессе вмешательства или нет путем резекции или тотального удаления органа. Операбельность относится к конкретному больному, которому планируется операция, но в процессе осмотра зоны роста опухоли хирург может найти такие особенности, которые препятствуют хирургическим манипуляциям. К примеру, рядом расположен крупный сосуд, травма которого может стать фатальной. Пациент изначально был операбельным, а рак оказался нерезектабельным.
На показатели операбельности и резектабельности влияет то, насколько быстро больной попал к врачу-онкологу и был госпитализирован. Чем раньше помощь будет оказана специалистами, тем выше шансы быть прооперированным удачно.
Критериями неоперабельности злокачественной опухоли можно считать:
- Массивное разрастание или множественный рост;
- Наличие отдаленных метастазов;
- Близкое расположение сосудов и нервов крупного калибра, травма которых смертельно опасна;
- Тяжелое состояние больного, связанное как с опухолью, так и с сопутствующей патологией, когда наркоз и операционная травма противопоказаны.
Неоперабельные раки отдельных органов
В разных органах подход относительно операбельности рака отличается ввиду анатомических и функциональных особенностей, но практически всегда неоперабельной оказывается неоплазия, вышедшая за пределы своего первоначального роста и начавшая метастазирование.

Неоперабельный рак желудка, к сожалению, диагностируется очень часто. По некоторым данным, каждый второй пациент приходит к врачу на той стадии опухоли, когда радикальное хирургическое лечение уже невозможно. Критериями неоперабельности при раке желудка выступают:

- Наличие отдаленных метастазов;
- Прорастание неоплазией крупных сосудистых и нервных стволов, всей толщи стенки желудка и рядом расположенных органов;
- Выраженная раковая кахексия и нарушения метаболизма, несовместимые с оперативным вмешательством.
Прогноз при неоперабельном раке желудка неблагоприятный, а продлить жизнь и облегчить страдания больного помогает лишь паллиативное лечение. Экстренные операции по жизненным показаниям проводятся при массивном кровотечении, прободении стенки органа с развитием перитонита.
Неоперабельная опухоль головного мозга может быть не только злокачественной, но и доброкачественной. Невозможность операции на головном мозге связана с особенностями локализации заболевания. Некоторые доброкачественные неоплазии расположены очень глубоко либо затрагивают жизненно важные центры, а операция может привести к опасным осложнениям.

пример различных опухолей мозга, заметно отличающихся по операбельности
К неоперабельным внутричерепным опухолям относят образования крупных размеров, метастазирующие, прорастающие нервные центры жизнеобеспечения. Невозможность операции может быть вызвана общим тяжелым состоянием больного, пожилым возрастом и сопутствующим фоном.
Неоперабельным раком легких считается опухоль, распространяющаяся на органы средостения, магистральные сосуды, активно метастазирующая как в ближайшие, так и отдаленные лимфоузлы и органы. Операция противопоказана пациентам с высоким риском кровотечения, дыхательной и сердечной недостаточностью, которые нередко сопутствуют этой локализации онкопатологии.
Неоперабельный рак молочной железы встречается реже, хотя сама опухоль считается одной из самых распространенных во всем мире. Опухоль может прощупать сама женщина, поэтому большинство пациенток приходят к онкологу в той стадии, когда радикальное лечение еще возможно.
Противопоказанием к операции на молочной железе становятся множественные отдаленные метастазы, большой объем поражения тканей, врастание неоплазии в грудную стенку, крупные сосуды и нервы, а также тяжелая интоксикация и истощение больной.
Рак матки — одна из наиболее частых форм онкологического заболевания у женщин, причем опухоль может поражать как шейку, так и тело органа. Массивное прорастание опухолью органов таза, формирование свищей в прямую кишку или мочевой пузырь, поражение близлежащих и отдаленных лимфоузлов метастатическими отсевами, выраженная анемия и истощение могут сделать опухоль неоперабельной.
Возможности альтернативного лечения неоперабельного рака
Возможность оперативного лечения отражается на прогнозе. Если опухоль не удалить своевременно, продолжительность жизни будет низкой. По статистике, больные с неоперабельным раком умирают на протяжении первого года с момента установления диагноза, если не будут предприняты все возможные попытки облегчить их состояние.

Продлить жизнь и устранить многие из симптомов неоперабельного онкозаболевания позволяет паллиативное лечение, которое включает:
- Химиотерапию и облучение;
- Использование кибер-ножа;
- Применение физической энергии (криодеструкция, радиочастотная абляция и др.);
- Эмболизацию сосудов опухоли цитостатиками.
Важно, чтобы лечение неоперабельных опухолей было начато как можно раньше. У пациента, который не перенесет радикального удаления опухоли, времени на приостановку неопластического роста очень мало, на счету буквально каждый день, поэтому медлить или вовсе игнорировать хоть какой-то шанс на улучшение недопустимо.

химиоэмболизация – метод, который оказывает локальное действие на опухоли и метастазы
Химиоэмболизация — это введение химиотерапевтических средств непосредственно в опухолевые сосуды. Этим методом достигаются сразу две цели: опухоль уменьшается из-за снижения кровотока, а клетки ее гибнут под влиянием химиотерапевтического препарата.
Современные цитостатики помещаются в специальные капсулы, которые позволяют создать максимальную концентрацию действующего вещества именно в опухолевой ткани. Такое прицельное действие дает возможность назначать такие высокие дозы препаратов, которые при системном лечении были бы непереносимы.
Системная полихимиотерапия показана при неоперабельном раке с метастазами. Она направлена на уменьшение размеров опухоли, благодаря чему снижается общая интоксикация, устраняется компрессия рядом расположенных структур, не образуются новые и приостанавливается рост уже существующих метастатических очагов.
При невозможности радикального лечения хирурги прибегают к малоинвазивным вмешательствам, перенести которые многим больным под силу. Если опухоль не может быть удалена полностью, то иссечение хотя бы ее части улучшает прогноз и продолжительность жизни. К малоинвазивным методикам относят:
- Использование системы кибер-нож, позволяющей прицельно облучить опухоль без воздействия на окружающие ткани, а также остановить рост глубоко расположенных неопластических очагов, недоступных скальпелю; кибер-нож применяется для первичных новообразований головного мозга, а также метастазов самых разных локализаций;

- Радиочастотную абляцию — применяется и для первичного узла, и в отношении метастазов, которые уменьшают свою массу под действием радиочастотного излучения; нагревание клеток опухоли вызывает их гибель, но окружающие ткани остаются незатронутыми благодаря контролю аппаратом УЗИ или КТ;
- Криодеструкцию — применение жидкого азота, провоцирующего некроз опухолевых клеток;
- Деструкцию опухоли электрическим током;
- Внутриполостное введение химиотерапевтических препаратов (в плевральную, брюшную полость) при неоперабельном раке с метастазами в брюшину, брыжейку, плевру, забрюшинное пространство.
Хирургическому удалению могут быть подвергнуты метастазы неоперабельного рака, расположенные в печени, легких и даже позвонках. Практика показывает, что иссечение даже большого количества метастазов может значительно продлить жизнь больного, а предупредить рецидив патологии помогает последующая химиотерапия.
Если состояние пациента позволяет, то хирурги идут на паллиативные операции, которые преследуют целью иссечь не весь объем неоплазии целиком, а хотя бы ее часть. Эти вмешательства снижают риск кровотечений, прободения полых органов, развития непроходимости кишечника и других серьезных осложнений.
Помимо перечисленных методов лечения, все пациенты с неоперабельным раком получают симптоматическую терапию, включающую антибактериальные препараты, ненаркотические и/или наркотические анальгетики, витамины, при необходимости налаживается парентеральное питание, введение растворов с целью дезинтоксикации парентеральным путем.
Неоперабельный рак чрезвычайно опасен. Он не оставляет шансов на полное излечение, ограничивает применение многих радикальных способов удаления опухоли, провоцирует опаснейшие осложнения и стремительно ведет к истощению и гибели пациента. Чтобы предотвратить такой сценарий развития событий важно попасть к врачу при первых симптомах, подозрительных в отношении опухоли, когда весь арсенал современных лечебных мероприятий способен спасти жизнь.
Хирургическое вмешательство для выздоровления. Операбельность опухоли – это возможность радикального удаления карциномы без нарушения жизненно важных функций в организме онкопациента.
Хирургическое вмешательство
Основной метод лечения рака
Несмотря на достижения медицинской науки. Как и много лет назад, пока хирургическое удаление злокачественного новообразования является основным методом успешного лечения рака. На этапе подготовки к операции после проведения всех необходимых исследований врач-онкохирург определяет следующие критерии:
- Операбельность опухоли;
- Резектабельность очага злокачественного новообразования.
Первое относится к пациенту, второе – к карциноме. Важно не только удалить раковую опухоль, но сделать это максимально радикально и при этом с минимальным уроном для жизнедеятельности организма онкопациента.
Операбельность опухоли
Не лишь бы отрезать. Операбельность опухоли – это поиск возможности провести хирургическое вмешательство с максимальной пользой для выздоровления и минимальными осложнениями для онкопациента. Перед любой операцией врач-онкохирург должен ответить на следующие основные вопросы:
- Получится ли радикально удалить злокачественное новообразование?
- Перенесет ли больной операцию?
Ответ на первый вопрос можно найти после тщательной и внимательной оценки всех проведенных методов исследования. Карцинома операбельна, если размеры первичного очага невелики, месторасположение позволяет выполнить операцию с учетом принципов абластики, и нет никаких признаков отдаленного метастазирования.
Есть ли смысл удалять первичный очаг злокачественного новообразования, если в костях, печени и легких выявлены множественные метастазы?
Ответ на второй вопрос (перенесет ли пациент операцию?) зависит от исходного состояния здоровья онкопациента. К важным факторам относятся:
- Возраст;
- Наличие хронических болезней;
- Общее тяжелое состояние.
Ни о какой операбельности нет и речи, если онкопациент по состоянию здоровья не перенесет общий наркоз и/или само хирургическое вмешательство. В некоторых случаях необходимо время для подготовки к операции, но порой врачу приходится отказываться от хирургического метода лечения из-за высокого риска для жизни пациента.
Каков смысл от радикальной операции, которая с высокой степенью вероятности убьет пациента?
Резектабельность опухоли
Особенности карциномы. Важно не только радикально удалить, но и по возможности обеспечить продолжение нормальной жизнедеятельности организма онкопациента. Не просто отсечь, резецировать или отрезать, а сохранить здоровую часть органа и/или не нарушить важнейшие функции в организме.
Нерезектабельность – это когда инвазивно растущая опухоль прорастает через крупные сосудистые стволы или нервные центры (если их удалить, то это сразу убьет пациента).
Для каждого вида рака свои критерии резектабельности. В частности, при обнаружении злокачественного новообразования в печени врач-онкохирург обязательно на этапе подготовки к оперативному вмешательству должен определиться:
- Возможно ли оставить не менее 1/5 органа (оставление меньше 20% нормальной ткани печени может стать критичным для выживания пациента);
- Есть ли возможность сохранить приток и отток крови в печень после резекции.
Резектабельность и операбельность опухоли – это важные факторы предоперационной подготовки: необходимо не просто удалить злокачественное новообразование, а сделать это с учетом принципов абластики, максимально радикально и с минимально возможной хирургической травмой для организма онкопациента.

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
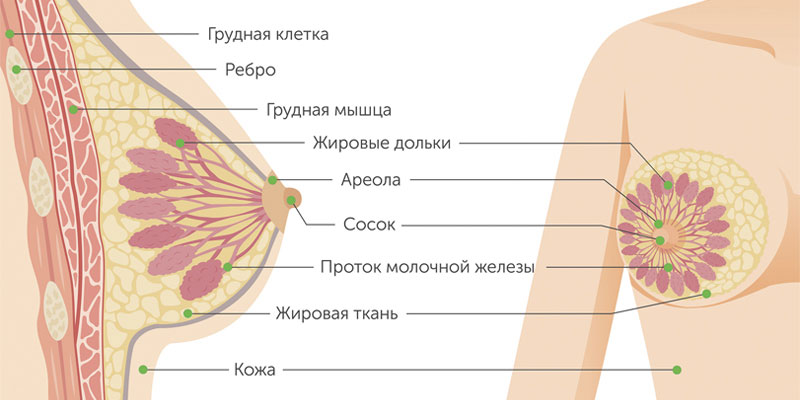
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
Читайте также:

