Что такое низкий риск в онкологии

Онкология не приговор! Своевременно начатое лечение повышает шансы на полное выздоровление.

Лечение онкозаболеваний требует немалых финансовых затрат. Программа онкострахования предоставляет возможность получения своевременной помощи.

Страхование на случай онкозаболевания доступно каждому и решает многие проблемы, с которыми можно столкнуться при организации лечения.


Подавая заявку на страхование, изучите все юридические аспекты договора и его особые условия.
Онкология – не новая болезнь. Согласно археологическим находкам, рак костей встречался у людей около 5 тысяч лет назад. Но настоящей проблемой рак стал в ХХ веке. Испытания ядерного оружия, повсеместное строительство АЭС, курение табака, выхлопные газы и загрязненная атмосфера стали дополнительными факторами, повлиявшими на стремительное распространение онкозаболеваний.
Статистика раковых заболеваний
Сейчас онкозаболевания стоят на одном из первых мест в мире в списке смертельных болезней. По данным статистики 2012 года злокачественные опухоли были обнаружены у 14 миллионов людей (в том числе 480 тысяч жителей России), а для 8,2 миллионов (из которых 288 тысяч наших соотечественников) это заболевание стало смертельным. В 2014 году 287 тысяч больных в России прошли курс лечения, из которых 53% подверглись хирургическому вмешательству.
По данным oncology.ru, наиболее подверженными онкозаболеванию областями организма становятся кожа (14% от всех заболевших в России в 2013 году), молочная железа (11,4%), дыхательная система (10,5%), желудок (7%). Причем мужчины наиболее подвержены раку легких, предстательной железы и кожи, а женщинам, прежде всего, стоит опасаться рака молочной железы, кожи и матки.
По данным ВОЗ, самой распространенной причиной возникновения злокачественных опухолей является курение – это первый фактор риска. В процессе тления листьев табака высвобождается множество канцерогенных веществ, в том числе и яды, которые нарушают работу дыхательной системы, повышая риск образования злокачественных опухолей. Во всем мире около 70% заболеваний раком легких вызваны употреблением табака.
Другой причиной являются вирусы гепатита B и C, а также определенные вирусы папилломы человека. Инфекции, проникая в организм человека, попадают в клетки и нарушают процесс их деления. Согласно статистике (по данным ВОЗ), эти вирусы вызывают возникновение рака в 20% случаев.
Существует немалый процент людей, у которых предрасположенность к раку является наследственной (около 7-10% случаев). Однако чаще речь все-таки идет о спорадическом (или приобретенном) виде рака. Он характеризуется отсутствием у близких родственников заболевшего онкозаболеваний того же органа и чаще всего вызван негативным воздействием внешних факторов, таких как токсины или вирусы, вызывающих мутации клетки.
Итак, к основным факторам, значительно повышающим риск развития заболевания, относятся:
- курение (повышает вероятность рака трахеи, бронхов, легких);
- лишний вес, ожирение (рак пищевода и кишечника);
- алкоголь (полость рта, глотки, гортань, пищевод);
- инфекции (рак печени, рак шейки матки);
- загрязненная атмосфера (рак легких);
- воздействие радиации (лейкемия);
- плохая наследственность.
- работники предприятий, род деятельности которых связан с взаимодействием с канцерогенными веществами и радиацией;
- жители крупных городов с загрязненным воздухом;
- люди, злоупотребляющие алкоголем и курением, а также вредной, жирной пищей;
- получившие чрезмерную дозу облучения;
- население старше 60 лет;
- люди с плохой наследственностью или пережившие сильный стресс.
Данные категории граждан должны особо внимательно относиться к своему здоровью и регулярно посещать онколога.
На основании приведенных выше факторов можно сказать, что если человек ведет нездоровый образ жизни, проживая в крупном мегаполисе с неблагоприятной экологической атмосферой или работая с опасными для здоровья материалами, то вероятность возникновения злокачественных опухолей значительно повышается. Также влияние на развитие болезни оказывают регулярные стрессы, они снижают эффективность защитных систем организма, позволяя клеткам рака развиваться.
Статистические данные по развитию раковых заболеваний складываются из изучения определенных групп людей – с различными привычками, образом жизни, местом проживания и т.д. При этом выявляются характерные особенности человеческого организма на подверженность или наоборот стойкость к развитию раковых клеток. Но статистика не в силах спрогнозировать появление болезни у каждого конкретного человека, ведь в данном случае в расчет должны приниматься абсолютно все показатели условий жизни, наследственности и физических характеристик, а также их сочетания – эти данные настолько индивидуальны, что можно говорить лишь о приблизительной вероятности. Даже полное отсутствие факторов, положительно влияющих на возможность возникновения опухолей, не может гарантировать безопасность.
Одним из самых эффективных методов борьбы с болезнью является ее диагностирование на ранней стадии. В этом случае на лечение нужно затратить гораздо меньше сил и денежных средств. Но проблема в том, что ранние стадии рака часто протекают без симптомов, а жалобы на здоровье возникают уже на последующих этапах развития заболевания. Для того чтобы существенно снизить риск образования опухолей, люди прибегают к таким операциям, как мастектомия (удаление молочной железы) или овариэктомия (удаление яичников). Например, известная актриса Анджелина Джоли решилась на двойную мастектомию, так как результаты обследования показали, что вероятность возникновения рака груди в ее случае равна 87%.
На сегодня существует несколько методов диагностики раковых заболеваний:
- Самообследование. Наиболее применимым этот метод является для определения рака молочных желез. Он основан на выявлении уплотнений с помощью ощупывания органа. Врачи рекомендуют выполнять самообследование молочной железы 1 раз в месяц, в первую неделю после менструации, поскольку в это время грудь не увеличена.
- Тактильный и визуальный осмотр у онколога . Характерен для первичного приема у врача. Специалист производит пальпацию и визуальный осмотр органов, чтобы на основании полученных данных назначить необходимые анализы и дальнейшие исследования.
- Анализы на наличие онкомаркеров . Онкомаркеры – это особые вещества, которые присутствуют в крови и моче больного. Этот метод подходит для определения рака даже на ранних стадиях, так как онкомаркеры попадают в кровь организма с момента возникновения опухоли.
- Проведение генетических исследований . Этот метод основан на исследовании генов, отвечающих за борьбу с подобными заболеваниями. Если гены работают неправильно, не выполняя свои функции, то высока вероятность возникновения опухолей.
- УЗИ. Используя свойства звуковых волн, врач может увидеть изображение опухоли и в некоторых случаях по имеющимся признакам определить злокачественность или доброкачественность новообразования.
- Рентген. Этот способ используется при диагностировании рака легких. Но он не дает 100%-го результата, так как опухоли диаметром меньше 2 мм не видны на снимках.
- Томография.Один из самых эффективных методов диагностики раковых заболеваний. С помощью МРТ врач может получить подробные данные о состоянии мягких тканей организма и найти опухоль, определив ее месторасположение с точностью до миллиметра.
- Изотопное исследование . Этот метод заключается во введении в организм специальных веществ (радиоизотопов) для того, чтобы с помощью гамма-камеры получить изображение органа. Часто используют при подозрении на раковые образования в костях.
- Эндоскопическое исследование . Один из самых эффективных методов диагностики рака желудка. Внутрь пищевода вводится устройство со специальным ультразвуковым датчиком на конце, который транслирует изображение на экран.
- Биопсия. Одна из обязательных процедур диагностики рака – забор клеток для их последующего исследования. Направлена на выявление злокачественности или доброкачественности образования.
- Метод глубинной радиотермометрии . Этот метод позволяет выявлять температурные аномалии в организме пациента. Раковые опухоли отличаются высоким метаболизмом клеток, что влияет на их температуру – с помощью радиотермометрии можно определить очаг заболевания.
- Ро-тест . Метод диагностики рака без получения информации о локализации опухоли. Он заключается в исследовании химической реакции на добавление специального антигена к крови пациента, позволяя судить о наличии или отсутствии в организме злокачественных новообразований.
Возникновение такого заболевания, как рак, зависит от многих факторов. Обеспечить себе полную безопасность не может ни один человек. Но существенно снизить шансы появления злокачественной опухоли может каждый.
Для того чтобы понизить вероятность онкологии, врачи рекомендуют отказаться от вредных привычек – особенно таких, как курение или злоупотребление алкоголем. Регулярные физические нагрузки помогают поддерживать защитные функции организма, препятствуя развитию рака. Правильное питание также может стать немаловажным вкладом в борьбе за здоровье – ешьте побольше овощей и фруктов, отказавшись от тяжелой и жирной пищи. Если вы знаете, что в течение дня вам придется долго находиться на солнце, то лучше воспользоваться солнцезащитным кремом, чтобы избежать вредного воздействия ультрафиолетовых лучей, вызывающих рак кожи.
На основе гистологического заключения. Злокачественность опухоли напрямую влияет на исход болезни: чем выше степень, тем агрессивнее рак, и тем хуже прогноз для выздоровления.
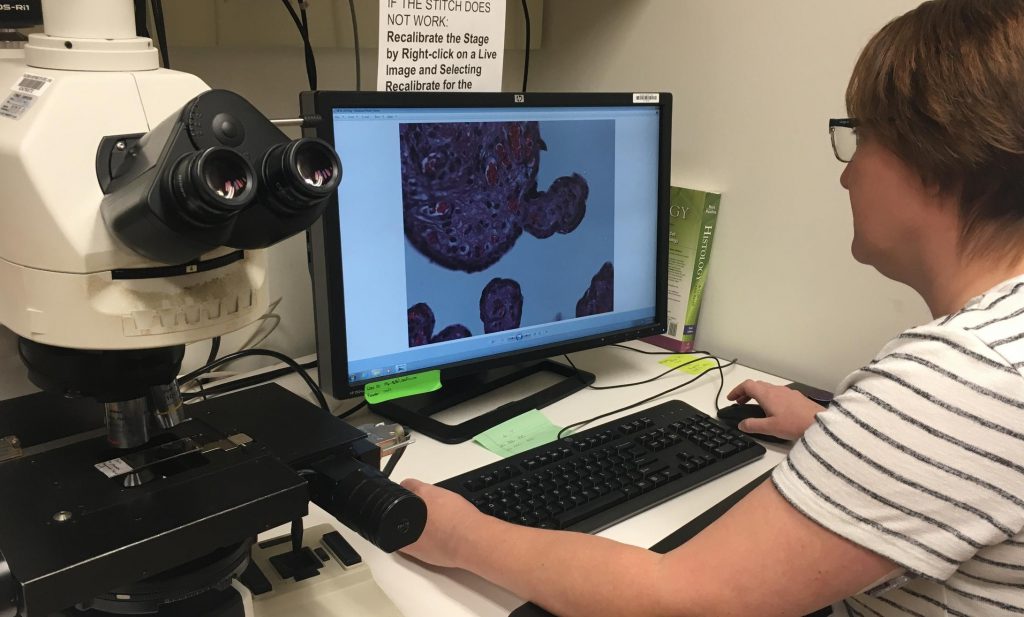
Врач-гистолог оценит степень злокачественности
Злокачественность опухоли
Морфологическое исследование удаленных раковых тканей, как обязательный этап диагностики, помогает определить злокачественность опухоли. В организме человека триллионы клеточных структур, основой которых являются около 100 различных типов клеток: каждая из них может переродиться в раковую. При этом результат перерождения-трансформации может быть морфологически очень близок к исходно нормальной клетке. Или настолько сильно отличаться, что, кажется, и сравнивать не с чем.
Злокачественность опухоли – это степень клеточных изменений, указывающая на агрессивность Карциномы: чем выше цифра после буквы G, тем сильнее отличается злокачественное новообразование от исходной ткани в месте возникновения рака.
Степени злокачественности
Гистологический диагноз – это морфологический вариант опухоли и степень злокачественности. Выделяют 3 степени:
- Высокая степень дифференцировки опухолевой ткани (G1) – клетки первичного очага отличаются от нормальных клеточных структур удаленного органа или ткани, но морфологически похожи: у врача-гистолога нет никаких сомнений в том, что основой злокачественного перерождения стали клетки именно из этого органа или ткани;
- Средняя степень дифференцировки (G2) – схожие черты исходной ткани сохраняются, но различий больше: гистологически опухоль сильно отличается от нормы, но отошла еще не так далеко;
- Низкая степень (G3) – раковые клетки имеют крайне мало сходства с органом или тканью в первичном очаге: гистолог сразу понимает, что это чужеродный и агрессивный зверь.
Необходимо обращать внимание на цифровое значение критерия G в диагнозе: низкодифференцированные опухоли всегда прогностически хуже, при G1 шансы на выздоровление значительно выше.
Значимость клеточных изменений опухоли
Важно понимать: злокачественность опухоли – это одно из значений диагноза, необходимое для реального понимания силы Карциномы. Это вовсе не означает, что при G3 нет никаких шансов для выживания, а при G1 можно радостно подбрасывать чепчики – типа, мы уже почти победили врага.
Высокодифференцированные опухоли – это:
- Сравнительно медленная скорость прогрессирования;
- Низкий риск быстрого и раннего метастазирования;
- Высокая чувствительность к лекарственной терапии;
- Высокие шансы на длительную ремиссию.
Низкодифференцированные раки – это:
- Быстрый рост первичного опухолевого очага;
- Ранние метастазы в лимфоузлы и отдаленные органы;
- Отсутствие положительного ответа на химиотерапию;
- Низкие шансы на выживаемость.
Казалось бы, все просто: G1 – это благоприятно, G3 – это плохо. Но в жизни все значительно сложнее, потому что на прогноз при онкологии влияют масса факторов. Злокачественность опухоли – это важный элемент диагностики, на который надо обращать внимание: низкая степень дифференцировки раковых клеток указывает на то, что враг силен, зол, беспринципен и агрессивен. Война будет изнурительно-длительной, не каждая битва будет успешной, после каждого боя будет казаться, что Карцинома становится сильнее, но, тем не менее, шансы на победу есть всегда.

Нередкие случаи рака среди знаменитых артистов сильно переживаются обществом. Люди всё больше задумываются, как избежать этой болезни.
Соли к обеду в меру берите
Есть ли способы, которые реально и существенно снижают риск рака? Они действительно есть. Так, Всемирный фонд по исследованию рака рекомендует соблюдать 9 принципов, помогающих значительно уменьшить вероятность развития рака (см. инфографику). Но многие пытаются найти какой-то единственный чудесный способ или средство от этой болезни. Нужно просто трезво оценивать проблему и понимать, что рак многолик и одного универсального средства от него нет.

Сегодня известно 200 факторов, приводящих к злокачественным опухолям. На первом месте стоит неправильное питание. Более трети видов рака, точнее, 35% связаны именно с этим. На втором – курение, оно виновато в 30% злокачественных опухолей. Казалось бы, просто ешьте правильно и бросьте курить – и риск рака сократится сразу и намного. Но многим непросто принести такие жертвы ради своего здоровья. Трудно не заедать каждую трапезу сладким на десерт, трудно есть больше овощей и зелени – невкусно, ещё тяжелее бросить курить. И придумывается масса объяснений, чтобы не соблюдать эти реально помогающие меры. А ведь учёные уже расшифровали сложные механизмы, которыми сахар повышает риск развития рака, а овощи и зелень препятствуют его развитию.

Мужчины и женщины
А вот рак шейки матки имеет другую природу – его вызывают некоторые вирусы папилломы человека (ВПЧ). Сегодня есть надёжное средство его профилактики – вакцина. Прививки лучше делать девочкам-подросткам, пока у них ещё нет этого вируса (его обычно получают при сексе, становятся его носителями, и у некоторых потом через десятки лет возникает рак шейки матки). Так вот, благодаря вакцинации распространённость этого вида рака резко пошла на убыль. А недавно в США выяснили, что это ещё защищает от рака горла и мужчин – там отметили снижение случаев и этой болезни. Как связаны эти виды рака? Рак горла тоже вызывает ВПЧ, а поскольку женщин прививают, мужчины реже заражаются этим вирусом при оральном сексе.

Отдельная тема – предрасположенность к раку, когда он развивается в более молодом возрасте. Так может быть у тех, чьи близкие родственники заболевали раком в возрасте до 45–50 лет. Им надо строго соблюдать и 9 принципов, и дополнительные правила, помогающие избежать того конкретного вида рака, который был у родственника. Но это тема уже другого разговора.

Злокачественные опухоли выглядят под микроскопом по-разному. В одних случаях они напоминают нормальную ткань, а в других сильно от неё отличаются. В зависимости от этого, патологоанатомы и врачи условно делят злокачественные новообразования на два типа:
- Высокодифференцированные опухоли сохраняют многие черты нормальных клеток и тканей. Они прорастают в соседние органы и метастазируют достаточно медленно.
- Низкодифференцированные опухоли содержат клетки и ткани, которые сильно отличаются от нормальных. Они ведут себя намного агрессивнее, быстрее распространяются по организму.
От степени дифференцировки рака зависит то, насколько быстро он способен распространяться по организму. А это, в свою очередь, напрямую влияет на прогноз для пациента. Кроме того, низкодифференцированные опухоли хуже реагируют на лучевую терапию и химиотерапию. Врач-онколог учитывает это, составляя программу лечения.

Какие бывают степени дифференцировки рака?
Показатель степени дифференцировки опухоли в онкологии принято обозначать латинской буквой G. Возможны пять вариантов:
- Gx — степень дифференцировки определить не удается.
- G1 — высокодифференцированные злокачественные новообразования.
- G2 — средняя степень дифференцировки.
- G3 — низкодифференцированные опухоли.
- G4 — недифференцированный рак. Опухолевые клетки утратили все внешние признаки и функции нормальных клеток. Они похожи друг на друга, как две капли воды, их единственными занятиями становятся рост и размножение.
Так выглядит общая схема, но для разных видов рака степень дифференцировки определяют по-разному. Например, во время осмотра под микроскопом опухолевой ткани из молочной железы учитывают наличие молочных канальцев, форму и размеры клеточных ядер, активность деления клеток. Каждый из трех признаков оценивают в баллах, затем подсчитывают их общее количество.
При раке простаты используют специальную систему Глисона. В ней предусмотрено 5 градаций, каждой из которых присвоено определенное количество баллов, в соответствии с нумерацией, от 1 до 5:
- В состав опухоли входят однородные железы, ядра клеток изменены в минимальной степени.
- В состав опухоли входят скопления желез, которые разделены перегородками из соединительной ткани, но расположены друг к другу ближе, чем в норме.
- В состав опухоли входят железы, имеющие разное строение и размеры, опухолевая ткань прорастает в перегородки из соединительной ткани и в соседние структуры.
- В состав опухоли входят клетки, которые сильно отличаются от нормальных. Опухоль прорастает в соседние ткани.
- Опухоль состоит из недифференцированных клеток.
Обычно рак простаты имеет неоднородное строение, поэтому врач должен выбрать из списка две градации, которые встречаются в большей части опухоли. Складывают баллы, по полученной цифре определяют степень дифференцировки.

Степень дифференцировки и стадия рака — это одно и то же?
Для описания злокачественной опухоли используют разные показатели. Деление в зависимости от степени дифференцировки — лишь одна из возможных классификаций.
Стадию рака определяют в зависимости от трех параметров, которые обозначают аббревиатурой TNM: насколько сильно опухоль проросла в соседние ткани, успела ли распространиться в лимфоузлы и дать метастазы.
Чем отличается лечение высокодифференцированного рака от низкодифференцированного?
Однозначно на этот вопрос ответить не получится, так как рак бывает очень разным. Для одних злокачественных опухолей (например, рак молочной железы, рак простаты) степень дифференцировки имеет особенно важное значение, в случаях с другими онкологическими заболеваниями данный показатель отходит на второй план.
В целом можно сказать, что низкодифференцированные опухоли более агрессивны и нуждаются в более агрессивном лечении.

Несмотря на то, что медицина до сих пор не может однозначно ответить, от чего появляется рак, и может ли это заболевание передаваться от больного здоровому человеку, считается, что риски онкологии напрямую связаны с наследственным фактором. В статье рассмотрим, в каких случаях рак действительно представляет угрозу наследования, а также разберем, существуют ли действенные меры профилактики, которые помогут предупредить патологию.
Что такое рак
Прежде чем определить, рак от чего появляется, необходимо понимать основные особенности этой болезни. Разделяют два вида новообразований — доброкачественные, которые, как правило, не несут угрозу жизни, и злокачественные. Онкологию диагностируют при злокачественных новообразованиях, когда:
Риски рака присутствуют у всех возрастных групп. Труднее всего поддается лечению онкология, диагностированная у больных старшего возраста. Врачи объясняют такую тенденцию фактом: чем старше пациент, тем ниже сопротивляемость негативным факторам со стороны иммунной системы. По этой причине раковые клетки прогрессируют, заболевание развивается в разы быстрее.
Причины онкологии
Заболеваемость раком среди населения с каждым годом растет. Медицинские работники объясняют это усиленным присутствием в жизни и деятельности людей провоцирующих факторов, таких как:
Некоторые канцерогены не только усиливают процессы деления клеток, но и способны повреждать ДНК. Вещества имеют несколько типов происхождения: химический, биологический и физический.
- Некачественные продукты питания.
Нездоровая пища провоцирует развитие раковых клеток и их ускоренное деление в организме.
- Вредные привычки.
Алкоголь и табакокурение подавляют естественные защитные функции организма. На фоне злоупотребления ими появляются злокачественные новообразования.
Ретровирус, аденовирус, папиллома и другие заболевания инфекционной природы в 15 процентах случаев становятся основной причиной появления рака.
- Болезнь Крона и другие хронические воспалительные заболевания кишечника.
Воспалительные процессы в кишечнике могут приводить к серьезным осложнениям, таким как рак.
Нахождение в местах с повышенным уровнем радиации, контакт с зараженными предметами — эти факторы влияют на процессы клеточных мутаций. Неумеренное пребывание под УФ-лучами солнца в разы увеличивает риски меланомы.
- Генные мутации.
Аномалии цепочек строения генов — еще один популярный ответ научного мира на вопрос, как появляется рак. Мутации могут происходить спонтанно или под воздействием внешних и внутренних факторов — плохой экологии, неправильного образа жизни, некачественного питания и пр.
- Наследственность.
При корректной работе гены поддерживают правильное строение и процесс деления на клеточном уровне. Если в семье ранее диагностировались случаи со злокачественными новообразованиями, родственникам стоит уделять особое внимание своему здоровью из-за высоких рисков заболеваемости. Чтобы исключить возможность наследственной формы патологии, можно пройти обследование, в ходе которого будет установлен или опровергнут факт присутствия провоцирующих генов в организме.
Наследственность раком: 3 группы риска
Онкозаболевания по форме наследования условно делятся на три большие группы:
- Высокие риски наследственного рака.
У людей, входящих в эту группу, риски рака высокие. Существуют заболевания, которые, согласно статистике, практически в 100 процентах случаев наследуются. При этом вероятность развития онкологии у детей приравнивается к 40 процентам и выше.
- Семейные раки.
Врачебная практика показывает, что такие формы развития патологий у родственников больного диагностируются, в зависимости от вида онкологии.
- Онкозаболевания с низкой степенью наследования.
Рак как наследственная болезнь развивается в редких случаях (при соблюдении определенных условий).
Рассмотрим подробнее каждый из пунктов.
Заболевания, при которых рак по наследству передается с высокой степенью вероятности:
- Ретинобластома.
В 40 процентах случаев и выше эту форму онкологии диагностируют у людей с 1 степенью родства. Если хотя бы один человек в семье страдает от рака, вероятность, что его родственники в будущем столкнутся с аналогичной проблемой, возрастает в 10 тысяч раз.
- Синдром множественных эндокринных опухолей.
Заболевание передается в семье по женской линии. Одновременно сочетаются риски заболеть: раком молочной железы, кишечника, яичников, щитовидной железы. Перспектива патологии малоприятна, так как по мере развития онкообразований могут поражаться почки и другие органы и системы.
- Аденоматозный полипоз толстого кишечника.
К этой категории относят заболевания, которые передаются по наследству:
- Рак молочной железы.
Если в семье диагностировали патологию, то с большой долей вероятности аналогичное заболевание будет у родственника по 1 или 2 линии. Это означает необходимость особого контроля за здоровьем женщины: раз в год до 35 лет необходимо проходить ультразвуковое исследование молочных желез и посещать гинеколога. После 35 лет показана регулярная маммография.
При таком диагнозе в семье женщинам, как и в предыдущем случае, необходимо УЗИ и наблюдение врача-гинеколога с периодичностью 1 раз в год. Ранее выявление патологии поможет предотвратить тяжелые осложнения.
- Рак толстого кишечника.
В группе риска родственники, у которых в семье было 2 и более случаев заболеваемости.
- Меланома кожи.
О семейном факторе целесообразно говорить, если меланому диагностировали у 2 и более родственников по 1 линии родства, или у 3 и более близких людей 1-2 степени родства.
Наследственная форма патологии имеет отличия: раннее развитие (в группе риска молодые люди в возрасте 20-40 лет), присутствие большого количества родинок, множественные очаги поражения.
К группе таких раковых болезней относят все остальные виды онкологии, которые при соблюдении профилактических мер не передаются по наследству. То есть, даже при условии, что в семье 1 и более родственников по 1 или 2 линии заболели, вероятность рака для других членов сводится к нулю. При отсутствии провоцирующих факторов переживать, передается ли рак по наследству, нет необходимости.
Как не заболеть раком
Профилактика рака может быть первичной и вторичной. К первичным мерам предупреждения онкозаболеваний относят:
- Сбалансированное питание;
- Ведение активного образа жизни;
- Своевременную диагностику и лечение заболеваний вирусной и бактериальной природы;
- Исключение контакта с радиоактивными и другими вредными веществами;
- Отказ от вредных привычек;
- Укрепление нервной системы;
- Защита от прямого попадания и продолжительного воздействия на кожу ультрафиолетовых лучей;
- Соблюдение режима.
Под вторичной профилактикой подразумевают раннюю диагностику онкологических заболеваний и своевременное лечение патологий, которые могут им предшествовать. Мероприятия в рамках вторичной профилактики помогают в определении группы риска и формировании необходимых знаний у населения о способах предупреждения рака.
Государство регулярно проводит работу в направлении оздоровления населения и поддержания здоровья нации. Для этого профильные ведомства организуют профилактические обследования (обязательные осмотры), исследования выявленных заболеваний в условиях диспансеризации, пропаганду здорового образа жизни.
Показатель, рассчитываемый на основании уровня онкомаркеров CA 125 и HE 4 и менопаузального статуса пациентки, используемый для определения у женщин с образованиями в малом тазу высокого и низкого риска по раку яичника. Данный анализ применяется для женщин в период постменопаузы.
- Расчетный алгоритм ROMA для постменопаузы
- Расчетный алгоритм риска рака яичника
Risk of Ovarian Malignancy Algorithm, post-menopause.
Ед/мл (единица на миллилитр), пмоль/л (пикамоль на литр), % (процент).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Дифференциальная диагностика доброкачественных и злокачественных новообразований яичника является одной из самых сложных задач современной гинекологии. С одной стороны, хирургическое вмешательство и биопсия яичника – это единственный достоверный метод исключения рака яичника, с другой стороны, биопсия не показана и не может рутинно выполняться всем пациенткам, у которых выявлены образования яичника, так они встречаются очень часто и в большинстве случаев являются доброкачественными (абсцессы, аденомы, эндометриоидные кисты). Для того чтобы провести первичную дифференциальную диагностику доброкачественных и злокачественных новообразований яичника, американскими учеными был разработан алгоритм ROMA (Risk of Ovarian Malignancy Algorithm), позволяющий определять для пациенток высокий и низкий риск по раку яичника. К настоящему моменту этот алгоритм был апробирован в нескольких крупных исследованиях.
Алгоритм ROMA – это математическая модель, которая рассчитывает вероятность наличия рака яичника при указанных значениях онкомаркеров CA 125 и HE 4 с учетом менопаузального статуса пациентки. При разработке алгоритма ROMA первоначально оценивали роль 7 онкомаркеров рака яичника, однако было показано, что использование комбинации только двух их них (CA 125 и HE 4) имеет максимальное прогностическое значение.
СА 125 – наиболее хорошо изученный онкомаркер опухолей яичников. Это гликопротеин, обнаруживаемый практически во всех органах и тканях, возникших из целомического эпителия. СА 125 в норме в небольших количествах присутствует в крови. Повышение концентрации СА 125 наблюдается в 80-92 % случаев рака яичников на поздних стадиях. Чувствительность СА 125 в отношении рака яичников на ранних стадиях низкая (30-50%), поэтому этот онкомаркер не может быть использован отдельно в качестве скринингового теста.
HE-4 (эпидидимальный секреторный белок) – это относительно новый онкомаркер рака яичника. HE-4 – это ингибитор протеаз, который в норме присутствует в эпителии дыхательной и репродуктивной системы. Его уровень повышен в крови женщин с раком яичника по сравнению с женщинами с нормальными яичниками или доброкачественными и высокодифференцированными злокачественными новообразованиями яичника. Считается, что определение HE 4 более эффективно, чем CA 125, выявляет рак яичника. Следует, однако, отметить, что онкомаркер HE-4, так же как и онкомаркер CA 125, способен выявлять только злокачественные образования яичника эпителиального происхождения и не выявляет герминогенные опухоли или опухоли стромы полового тяжа (гормонально-активные).
При использовании в математической формуле ROMA уровня этих двух онкомаркеров с учетом менопаузального статуса пациентки получают вероятность рака яичника, например 79,6% или 9,1%. Интерпретация результата зависит от менопаузального статуса пациентки.
Алгоритм ROMA выявляет рак яичника с чувствительностью 92,3% и специфичностью 76,0% в группе женщин в постменопаузе и с чувствительностью 100% и специфичностью 74,2% в группе женщин до наступления менопаузы. При оценке возможностей алгоритма ROMA в общей группе женщин чувствительность составила 93,8%, специфичность – 74,9% и отрицательное предсказательное значение теста – 99%. Более того, этот алгоритм выявил 94% женщин с инвазивным раком яичника и 85% женщин с ранними стадиями рака яичника. Алгоритм ROMA более эффективен для выявления рака яичника, чем алгоритм RMI (Risk of Malignancy Index), основанный на данных УЗИ, менопаузального статуса и уровня CA 125.
Следует обратить особое внимание на то, что алгоритм ROMA разработан для оценки риска злокачественных новообразований яичника только эпителиального происхождения (в английской литературе – epithelial ovarian cancer, в отечественных источниках – рак яичника и иногда эпителиальный рак яичника). Алгоритм ROMA не предназначен для оценки риска опухолей яичника неэпителиального происхождения.
Исследование назначают женщинам, у которых в ходе клинического обследования или по данным УЗИ или других методов диагностики было выявлено образование в малом тазу. В случае если образование в малом тазу не определяется, расчет ROMA не применяется.
Алгоритм ROMA позволяет избежать ненужного направления пациентки к онкогинекологу и ненужную лапароскопию с биопсией. Он, однако, является не окончательным методом диагностики, а лишь способом предварительного определения женщин в группы риска.
Для чего используется исследование?
- Для определения женщины с образованием в малом тазу в группу высокого или низкого риска рака яичника.
Когда назначается исследование?
- При выявлении в ходе клинического осмотра или в результате УЗИ или другого диагностического метода подозрительного образования в малом тазу.
Что означают результаты?
Значение ROMA
> 29,89 %
Важные замечания
- Алгоритм ROMA разработан для оценки риска злокачественных новообразований яичника только эпителиального происхождения;
- результат исследования следует оценивать с учетом дополнительных клинических, лабораторных и инструментальных данных.
Кто назначает исследование?
Акушер-гинеколог, врач общей практики.
Литература
- Moore RG, Miller MC, Disilvestro P, Landrum LM, Gajewski W, Ball JJ, Skates SJ. Evaluation of the diagnostic accuracy of the risk of ovarian malignancy algorithm in women with a pelvic mass. Obstet Gynecol. 2011 Aug;118(2 Pt 1):280-8.
- Van Gorp T, Cadron I, Despierre E, Daemen A, Leunen K, Amant F, Timmerman D, De Moor B, Vergote I. HE4 and CA125 as a diagnostic test in ovarian cancer: prospective validation of the Risk of Ovarian Malignancy Algorithm. Br J Cancer. 2011 Mar 1;104(5):863-70. doi: 10.1038/sj.bjc.6606092. Epub 2011 Feb 8.
Оставьте ваш E-mail и получайте новости, а также эксклюзивные предложения от лаборатории KDLmed
Читайте также:

