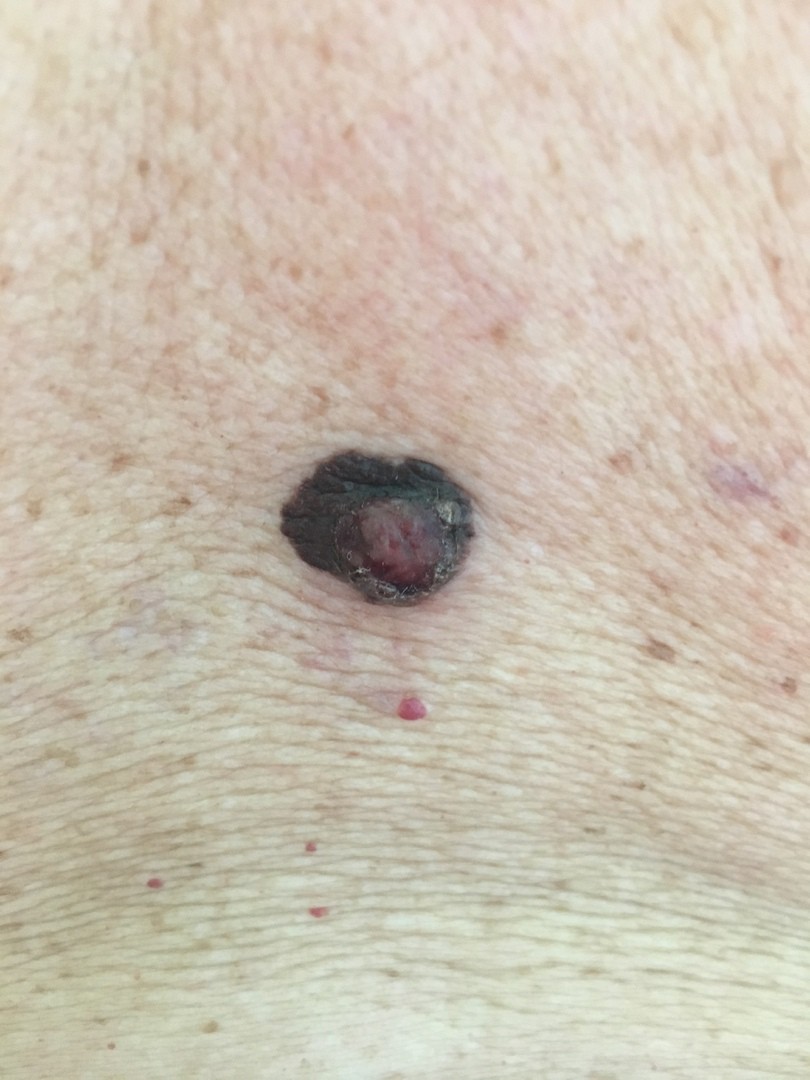
Что такое меланома в гинекологии
Все мы знаем, что такое родинки – темно-коричневые пятнышки, локализующиеся на любой части тела. Казалось бы, безобидные кожные дефекты, но как легко их спутать с меланомой кожи. А представьте, что подобное новообразование может сформироваться на теле матки. Редкое онкологическое заболевание трудно распознать при диагностических исследованиях, поэтому оно часто дает толчок образованию метастазов.
Определение
Существует несколько форм меланом:
- узловая – произрастает глубоко в ткани;
- поверхностная – имеет преимущественно горизонтальный рост;
- лентигинозная – растет горизонтально и медленно.
Онкологи классифицируют заболевание по системе TNM, где учитывается глубина инвазии и наличие метастазов.
Причины
К меланоме матке, как и к другому злокачественному образованию существует генетическая предрасположенность. Повышенный риск заболеть возрастает, если в семейном анамнезе диагностированы случаи любого вида рака, но особенно кожи.
Спровоцировать опухоль на матке или её шейке может наличие у женщины невусов (родинок). Особую опасность представляет голубой, сложный, пограничный и интрадермальный тип пигментированных пятен. Практически 5% из них перерождаются в злокачественные новообразования.
В группу риска попадают женщины, имеющие следующие особенности:
- светлый фенотип (голубые глаза, бледная кожа, светлые волосы);
- возраст старше 50 лет;
- вступление в период менопаузы;
- нарушен гормональный фон;
- диагностирована пигментная ксеродерма (повышенная чувствительность к УФО);
- ранняя интимная жизнь;
- имеются скрытые ИППП;
- снижен иммунитет.
Не исключено, что атипичный рост пигментных клеток способно спровоцировать долгое нахождение под солнцем, в том числе и искусственным (в солярии).
Симптомы
На ранних стадиях формирования патологического процесса заболевание себя совершенно никак не проявляет. Женщина ведет обычный образ жизни, не подозревая о развитии злокачественной опухоли. Когда образование в матке достигает серьезной стадии, возникает целый ряд клинических проявлений. Самые распространенные из них:
- жжение или зуд после полового акта;
- частые мажущиеся кровянистые выделения;
- схваткообразная боль в области матки;
- увеличение паховых лимфоузлов;
- проблемы с мочеиспусканием.
Если проигнорировать вышеперечисленные сигналы, то в дальнейшем выделения начинают неприятно пахнуть, может подняться температура, открыться маточное кровотечение.
Жизненный прогноз пациентки и тактика лечения зависит от стадии злокачественного процесса. Для первой стадии характерен небольшой размер (до 2 мм) опухоли и глубина её проникновения до 1 мм.
Вторая – это значительное новообразование с явным изменением поверхности матки. При третьей стадии раком поражаются лимфоузлы первого ряда (самые близкие), а также органы малого таза, находящиеся по соседству (маточные трубы, яичники). Четвертая – это наличие метастазированной опухоли в другие органы (кости скелета, легкие, головной мозг, надпочечники).
Диагностика
Распознать меланому матки можно при помощи проведения гистологического исследования биоматериала. Чтобы забрать образец для анализа, снимают мазок-отпечаток. Дополнительно проводятся следующие диагностические процедуры:
- УЗИ органов малого таза;
- цитологическое изучение мазка из шейки матки;
- кольпоскопия;
- КТ или МРТ;
- рентгенография грудной клетки.
Для исключения наличия метастазов назначается комплексное обследование с полным перечнем лабораторных анализов (ОАК, БАК, онкомаркеры и т.д.).
Лечение
Терапия подобного рака проводится только хирургическим методом. В запущенных случаях после операции назначают курс наружной лучевой терапии. У молодых женщин, а также при выявлении ранней стадии опухолевого процесса, рекомендуется брахитерапия (внутреннее облучение).
При выборе объема оперативного вмешательства хирурги руководствуются глубиной проникновения опухоли в орган и наличием метастазов. Поверхностные меланомы иссекаются с захватом здоровых тканей в 1-2 см. При глубопролегающей опухоли удаляется часть матки или весь орган.
Если наблюдается тяжелое течение болезни, а также с целью продления пациентке жизни, проводится комплексное иссечение матки, верхней части влагалища, маточных труб, яичников и паховых лимфоузлов. Иногда лимфаденэктомии подвергаются и внешне не измененные бедренные лимфоузлы, чтобы не допустить рецидива опухоли.
Пациенткам после операции назначают курс иммунотерапии с применением интерлейкинов. Эти препараты стимулируют деление Т-клеток, активируют их рост и противовоспалительные функции. Если опухоль не операбельна, то проводится симптоматическая терапия с целью снижения болевого синдрома и восстановления поврежденных системных органов.
Прогноз
Благоприятный жизненный прогноз при своевременном выявлении опухолевого процесса достигает 93%. При второй стадии болезни выживаемость регистрируется у 50-75% пациенток и целиком зависит от глубины инвазии. Если вовремя удалены пораженные метастазами лимфатические узлы, то дальнейшая жизнь пациентки увеличивается на 7-12 лет. Вторичные метастазы практически не оставляют шансы на хороший исход. В 85% случаев женщина погибает.
Рецидивы меланомы матки регистрируются в первые 2-3 года после хирургической операции. Повторная опухоль очень быстро прогрессирует и дает метастазирование по ходу тока крови и лимфы в головной и спинной мозг, сердце и легкие. Шансы на жизнь снижаются до 10%.
Меланома матки очень опасный и коварный рак, который можно заподозрить только при прохождении цитологического мазка из шейки матки. С целью ранней диагностики опухоли женщина должна проходить гинекологические осмотры не реже одного раза в год, а при наличии сопутствующих болезней органов малого таза раз в полгода.
Меланома влагалища встречается редко и составляет менее 0,5 % всех новообразований влагалища и 0,4—0,8 % всех случаев меланомы среди женщин. Основные симптомы, которыми манифестирует меланома, — кровотечение и выделения из влагалища и чувство распирания в нем.
Опухоли преимущественно располагаются на передней стенке нижней трети влагалища. Меланома поражает в основном женщин в постменопаузе. Очаги исходят из меланоцитов эпителия влагалища и могут быть единичными и множественными, пигментными и беспигментными.
Хирургическое вмешательство в качестве первого этапа лечения применили в 66 % случаев, ЛТ получили 40 % больных. Дистанционное облучение чаще использовали при лечении распространенных случаев. Меланому нижней трети влагалища обычно лечат так же, как аналогичную опухоль наружных половых органов: выполняют радикальную вульвэктомию с частичной вагинэктомией и лимфаденэктомией паховых лимфоузлов, по показаниям — и более глубоких регионарных.
Экзентерация позволяет получить хорошие результаты при локализации опухолей в верхних 2/3 влагалища. ЛТ и XT в равной степени не обладают достаточной эффективностью, поэтому хирургическое вмешательство остается главным методом лечения меланомы влагалища.
Кривые выживаемости для этой группы больных получить довольно сложно в связи с редкостью патологии. Больные, перенесшие экзентерацию таза, с отсутствием регионарных метастазов и с локализацией опухоли в верхних 2/3 влагалища, имеют 50%-ю вероятность прожить 5 лет и более. Общая выживаемость при меланоме влагалища составляет 15 %.
Обнаружение метастазов в лимфоузлах ухудшает прогноз. Многие больные при первичном обращении имеют распространенное заболевание.
При выборе метода лечения необходимо учитывать распространенность процесса, локализацию меланомы, глубину инвазии и общее состояние больной. Все большее внимание уделяется глубине инвазии. При поверхностных опухолях (уровень инвазии I и II по Кларку) следует осуществлять менее агрессивные операции, чем экзентерация, а меланомы с более глубокой инвазией требуют расширенной радикальной операции — только тогда можно ожидать высоких результатов, по мнению Van Nostrand и соавт.
Выживаемость лучше при глубине инвазии менее 2 мм. По данным NCDB, 5-летняя выживаемость 76 больных, получавших лечение в 1985—1989 гг., составила 14 %. Только у 51 женщины была известна глубина инвазии по Кларку. 3-летняя выживаемость в зависимости от глубины инвазии по Кларку, но без учета состояния регионарных лимфоузлов составила:
Уровень II: 45%
Уровень III: 36%
Уровень IV: 27%
Уровень V: 14%
Инвазии I уровня у этой группы больных не было.
Дискуссии о целесообразности удаления клинически неизмененных лимфоузлов при меланоме влагалища, уретры и вульвы продолжаются. Нет данных о благоприятном влиянии на эффективность лечения лимфаденэктомии клинически непораженных лимфоузлов при инвазии I—II уровня. Также не определены роль и место селективной лимфодиссекции СЛУ после их определения. При нескольких первичных опухолях вульвы и влагалища выявлены СЛУ с помощью специальных методик.
Удаление и морфологическое исследование СЛУ могут дать клиницисту важную прогностическую информацию без проведения пахово-бедренной лимфаденэктомии, сопровождающейся высокой частотой осложнений. Больные с инвазией IV—V уровня и метастазами в лимфоузлах редко выживают, но лимфаденэктомия может снизить число местных рецидивов. Рецидивы чаще всего возникают в тазу и легких. Срок развития рецидивов различен, но обычно не превышает 1 года. Выживаемость от момента появления рецидива в среднем составляет 8 мес.
Меланома – злокачественное образование, состоящее из перерожденных клеток пигмента (меланоцитов). Встречается она довольно редко, ее доля составляет не более 1% в общем объеме онкологических заболеваний. Однако смертность при меланоме достигает высокого уровня, так как она считается одним из наиболее агрессивных онкологических заболеваний.
Чаще всего меланома образуется на поверхности кожи, значительно реже она поражает структуры глаза, слизистую оболочку носа и рта, слизистые поверхности матки и прямой кишки. В 70% случаев опухоль развивается из различных пигментных образований, присутствующих на коже (родинки, родимые и пигментные пятна).
Клиника заболевания
В зависимости от места образования меланома матки подразделяется на три основных вида: меланому шейки и тела матки, меланому влагалища и меланому вульвы. Наиболее опасна меланома шейки и тела матки, так как она трудно поддается диагностике и часто дает образование вторичных меланом в область влагалища и вульвы.
Встречается она довольно редко, не более 0.1% от всех случаев меланомы и менее 1% от онкологических поражений матки в целом. Первичная меланома влагалища встречается в 5 раз чаще, среди злокачественных заболеваний этого органа ее доля составляет 5–7%. Еще реже регистрируется меланома вульвы – около 0.01% от всех случаев меланомы и примерно в 2–3% от общего числа онкологических поражений влагалища.
Развитие меланомы в зоне вульвы обусловлено наличием большой плотности меланоцитов в генитальной зоне, при этом чаще всего поражается клитор и большие половые губы.
Распространение меланомы матки на область влагалища и вульвы происходит прямым путем (поражение соседних органов). Для более поздних стадий развития злокачественной опухоли характерно распространение раковых клеток лимфоцитарным способом при помощи лимфатической системы (метастазы поражают лимфатические узлы) и гематогенным путем с переносом раковых клеток кровеносной системой, при этом метастазирование происходит не только в органах малого таза, но и в отдаленных внутренних органах.
Виды меланомы
Различают три формы меланомы женских половых органов: слизистая, узловая и поверхностная. Наиболее часто встречается лентигинозная форма меланомы, примерно в половине случаев, узловая форма отмечена в 20% случаев меланомы матки.
При распространении рост опухоли идет как в вертикальном, так и в горизонтальном направлении, при этом в вертикальном направлении рост идет быстрее. Более опасной считается узелковая меланома, так как она характеризуется глубоким проникновением в соседние ткани.
Группы риска
Чаще всего меланома матки поражает женщин со следующими показателями:
- при наступлении периода менопаузы;
- возраст более 50 лет;
- генетический фактор (люди с первым и вторым фототипом кожи – светлой кожей, светлыми или рыжими волосами и светлыми глазами);
- наследственная предрасположенность (наличие заболевания меланомой у близких родственников);
- Ранняя половая жизнь и частая смена партнеров;
- Курение.
Основными причинами перерождения доброкачественных клеток в злокачественную форму в области женских половых органов служат следующие факторы: наличие в анамнезе инсоляции – чрезмерной дозы ультрафиолетового излучения.
Это могут быть солнечные ожоги, злоупотребление посещением солярия, постоянная работа под прямыми солнечными лучами без средств защиты; длительный прием некоторых видов гормональных препаратов.
Определение стадии развития заболевания на момент постановки диагноза имеет большую важность для выбора метода дальнейшего лечения и составления прогноза выживаемости пациента. Выделяют 4 стадии меланомы матки:
- размеры и толщина новообразования очень незначительны (размер опухоли не достигает 2 мм, глубина проникновения в слои кожи менее 1 мм), поверхность кожи несколько видоизменена;
- поверхность кожи видоизменяется и увеличивается в размерах;
- опухоль поражает ближайшие (сторожевые) лимфоузлы и соседние органы малого таза;
- появляются метастазы в легких (реже в печени, надпочечниках, головном мозге, костях скелета), раковые клетки поражают отдаленные лимфатические узлы, возникают злокачественные образования на других участках кожи.
Стадии рака матки определяются при клиническом исследовании состояния пациентки.
Диагностика
Хотя образование меланомы в области женских половых органов встречается относительно редко, оно несет большую угрозу вследствие своего скрытого расположения и трудности обнаружения на ранних стадиях. Обнаружить первые проявления меланомы матки при самостоятельном осмотре довольно сложно, но есть ряд симптомов, появление которых может сигнализировать о злокачественном процессе:
При наличии этих признаков следует немедленно обратиться к врачу для точного установления диагноза. На ранних стадиях рак женских половых органов можно определить с помощью цитологического исследования мазка из шейки матки или методом колькоскопии.
Для более точного определения стадии заболевания используются биохимические анализы крови, для выявления метастаз в легких применяется рентгенографию грудной клетки, для проверки других внутренних органов широко используется ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Наличие метастаз в лимфатических узлах определяется при помощи биопсии.
Лечение
При выборе метода лечения оценивается степень распространения меланомы, локализация опухоли, глубина инвазии и общее состояние больной. Основными методами при лечении меланомы матки являются хирургическая операция и лучевая терапия. Иногда применяется комбинированное лечение с использованием обоих методов.
При поверхностных меланомах используется хирургическое иссечение пораженного участка, при более глубокой инвазии опухоли удаляют весь пораженные орган или большую его часть. При меланоме влагалища рекомендуется более радикальное вмешательство, так как в этой зоне меланома очень быстро разрастается по всей поверхности органа и молниеносно проникает в кровеносную систему.
Часто для увеличения продолжительности жизни пациентки применяют удаление одним блоком матки, верхней части влагалища, прямой кишки, труб и яичников. Применение лучевой терапии используется в двух вариантах: чаще всего применяется наружное облучение; на ранних стадиях терапии, особенно у молодых женщин, часто применяют внутреннее облучение (брахитерапию).
Для увеличения периода ремиссии применяется иммунотерапия и биохимиотерапия. Применение в иммунотерапии интерферона значительно увеличивают безрецидивный период, но имеет ряд тяжелых побочных эффектов. У пациенток появляются мышечные боли и судороги, часто регистрируется появление тошноты и рвоты, сильных болей в области живота, нарушений психического характера (депрессии), нарушение кровообращения с онемением конечностей.
Системная или зональная химиотерапия при меланоме в области малого таза дает очень слабый эффект и практически не применяется в качестве самостоятельного метода лечения. Поэтому все более широкое распространение получает метод биохимиотерапии.
Если полное уничтожение опухоли невозможно, проводится симптоматическое лечение с целью уменьшения болевого синдрома, устранения блокады мочеполовой системы и желудочно-кишечного тракта.
Прогноз
Общая пятилетняя выживаемость при меланоме матки составляет от 27 до 54%, такое большое расхождение показателя объясняется отсутствием точной статистики из-за редкости заболевания.
Большое влияние на длительность жизни оказывают различные факторы: распространенность опухоли, ее глубина, локализация меланомы, общее физическое состояние и возраст пациентки.
На 1 стадии показатель пятилетней выживаемости достигает 85–97%;
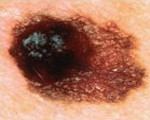
Меланома вульвы – злокачественная опухоль, происходящая из меланоцитов и располагающаяся в области больших половых губ, клитора или малых половых губ. Проявляется зудом, ощущением жжения, болью, неприятным запахом, увеличением паховых лимфатических узлов, дизурическими нарушениями или дискомфортом при мочеиспускании. В области поражения пальпируется объемное образование. При изъязвлении опухоли возникают кровотечения. Диагноз устанавливается на основании клинических симптомов, данных осмотра и дополнительных исследований. Лечение – хирургическое вмешательство, химиотерапия, иммунотерапия.
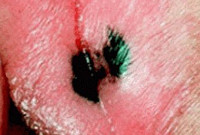
- Классификация меланом вульвы
- Симптомы меланомы вульвы
- Диагностика и лечение меланомы вульвы
- Цены на лечение
Общие сведения
Меланома вульвы – злокачественное новообразование, возникающее из эпидермальных меланоцитов, реже из пигментного невуса. Располагается в области наружных женских половых органов. Составляет около 2% от общего количества меланом и 8-11% от общего количества злокачественных опухолей вульвы. Является вторым по распространенности онкологическим заболеванием данной области после плоскоклеточной карциномы. Меланома вульвы чаще поражает белых женщин постклимактерического возраста. Считается прогностически неблагоприятным заболеванием, что связано как с высокой злокачественностью меланом, так и с поздней диагностикой, обусловленной отсутствием специфических симптомов. Лечение осуществляют специалисты в области онкологии и гинекологии.
Данные о частоте поражения различных областей вульвы разнятся. Одни специалисты утверждают, что в 50% случаев меланома вульвы располагается в области больших половых губ, а на зоны клитора и малых половых губ приходится по 25% от общего количества опухолей. Другие полагают, что заболевание чаще поражает клитор и малые половые губы. Информация о происхождении опухоли также противоречива. Общепризнанным является факт, что меланома вульвы чаще развивается из меланоцитов на неизмененном участке кожи. При этом мнения о вероятности перерождения невусов расходятся.
Одни онкологи говорят, что каждая четвертая меланома вульвы возникает на месте пигментного, пограничного или смешанного невуса, что указывает на необходимость онкологической настороженности в отношении пигментных образований данной области. Другие считают, что злокачественное перерождение невусов области вульвы встречается крайне редко. Внешне меланома может напоминать полип или узелок, выступающий над поверхностью кожи. В 5% случаев обнаруживается язвенная поверхность.
Две трети меланом вульвы пигментированы, остальные лишены пигментации. Каждая пятая опухоль окружена сателлитными узелками – мелкими опухолевидными образованиями, напоминающими просяные зерна. Метастазы в регионарные лимфоузлы выявляются у 24-74% больных. Несмотря на одностороннюю локализацию опухоли, у некоторых пациенток наблюдается двухстороннее поражение пахово-бедренных узлов. Возможно гематогенное метастазирование при отсутствии метастазов в регионарные лимфатические узлы. Обычно меланома вульвы метастазирует в печень и легкие, реже – в кости, надпочечники, почки и мозг. Не исключается поражение других органов и тканей.

Классификация меланом вульвы
С учетом гистологических особенностей различают три формы меланомы вульвы: поверхностную (4%), узловую (20%) и слизистую лентигиозную (52%). У 24% больных выявляются смешанные неклассифицируемые формы. Слизистая лентигиозная форма поражает преимущественно преддверие влагалища и область клитора. Поверхностная и слизистая лентигиозная меланомы вульвы растут как горизонтально, так и вертикально, узловая меланома – преимущественно вертикально. Последний тип опухоли быстро проникает глубоко в подлежащие ткани и имеет самый неблагоприятный прогноз.
Одним из основных прогностических критериев меланомы вульвы является глубина инвазии, поэтому специалисты широко используют классификацию Кларка, составленную с учетом данного показателя:
- 1 уровень – новообразование не выходит за пределы эпидермиса. Метастазы при неинвазивной опухоли отсутствуют.
- 2 уровень – злокачественные клетки проникают в сосочковый слой дермы на глубину не более 1 мм. Метастазы при данном уровне инвазии выявляются у 5% пациентов.
- 3 уровень – меланома вульвы прорастает сосочковый слой дермы на глубину 1,1-2 мм. Метастазы при этом уровне инвазии обнаруживаются у 50% больных.
- 4 уровень – новообразование проникает в ретикулярный слой дермы.
- 5 уровень – меланома выходит за пределы кожи и прорастает подкожную жировую клетчатку.
С учетом клеточного состава выделяют четыре типа меланом вульвы: веретенообразные, эпителиоидные, полиморфные и напоминающие невус. Около четверти опухолей не классифицируются по определенному типу.
Симптомы меланомы вульвы
Пациентки могут предъявлять жалобы на боли, зуд, ощущение жжения или раздражения. Возможно увеличение паховых лимфоузлов, неприятный запах, нарушения мочеиспускания или дискомфорт при мочеиспускании. При изъязвлении меланомы вульвы появляются скудные мажущие кровянистые или сукровичные выделения. Некоторым пациенткам удается рассмотреть пигментированный или обесцвеченный участок кожи либо прощупать опухолевидное образование в области наружных половых органов.
Меланомы вульвы, возникшие в области неизмененной кожи, как правило, вызывают большую онкологическую настороженность по сравнению с малигнизированными врожденными или приобретенными пигментными невусами. Существует ряд признаков, облегчающих распознавание злокачественного перерождения таких невусов. Подозрение на меланому вульвы должно возникнуть при быстром росте и увеличении плотности невуса, потемнении или депигментации невуса, очаге гиперемии вокруг пигментного образования, изъязвлении, кровоточивости или трещинах на поверхности невуса, появлении сателлитных узелков и папилломатозных выростов, а также увеличении регионарных лимфоузлов.
Диагностика и лечение меланомы вульвы
Диагноз устанавливается на основании жалоб, данных общего и гинекологического осмотра и результатов гистологического исследования. Биопсия при меланоме вульвы категорически противопоказана из-за опасности распространения процесса при проведении любых инвазивных процедур. Основным способом забора образцов является снятие мазков-отпечатков. Для выявления отдаленных метастазов больных с меланомой вульвы направляют на УЗИ печени, рентгенографию грудной клетки, сцинтиграфию и рентгенографию костей, УЗИ надпочечников, КТ надпочечников, МРТ головного мозга, КТ головного мозга и другие исследования.
Тактику лечения определяют с учетом распространенности процесса. При меланомах вульвы толщиной менее 0,75 мм осуществляют хирургическое иссечение новообразования с 1 см окружающих неизмененных тканей на поверхности и 1-2 см – в глубине. При новообразованиях толщиной 0,75-2 мм объем иссекаемых здоровых тканей увеличивают до 3 и более см. При меланомах вульвы, окруженных сателлитными узелками, объем иссекаемых тканей измеряют от края наиболее удаленного сателлита. Затем проводят срочное интраоперационное гистологическое исследование. При выявлении злокачественных клеток в крае иссеченных тканей объем хирургического вмешательства увеличивают.
При наличии метастазов в регионарные лимфатические узлы осуществляют пахово-бедренную лимфаденэктомию. При меланомах вульвы без признаков метастазирования тактику определяют индивидуально. Специалисты указывают на высокую вероятность развития регионарных микрометастазов (при отсутствии клинических признаков злокачественные клетки в пахово-бедренных лимфоузлах выявляются у 25-50% пациентов). С учетом этого, в сомнительных случаях профилактическую лимфаденэктомию проводят даже при внешне неизмененных лимфатических узлах. В послеоперационном периоде назначают химиотерапию опухоли и иммунохимиотерапию. При генерализации процесса хирургическое вмешательство не показано, используется полихимиотерапия и иммунотерапия.
Меланома вульвы является крайне злокачественным новообразованием с высокой склонностью к метастазированию. Прогноз неблагоприятный за исключением опухолей, не выходящих за пределы эпидермиса. Суммарная пятилетняя выживаемость составляет 21,7-54%. Более чем в половине случаев продолжительность жизни больных меланомой вульвы не превышает 2 лет с момента постановки диагноза. Отмечается высокая склонность к рецидивированию, частота рецидивов не зависит от тактики лечения первичной опухоли.

Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
РАК КОЖИ (фото из личного архива Владислава Дубенского):
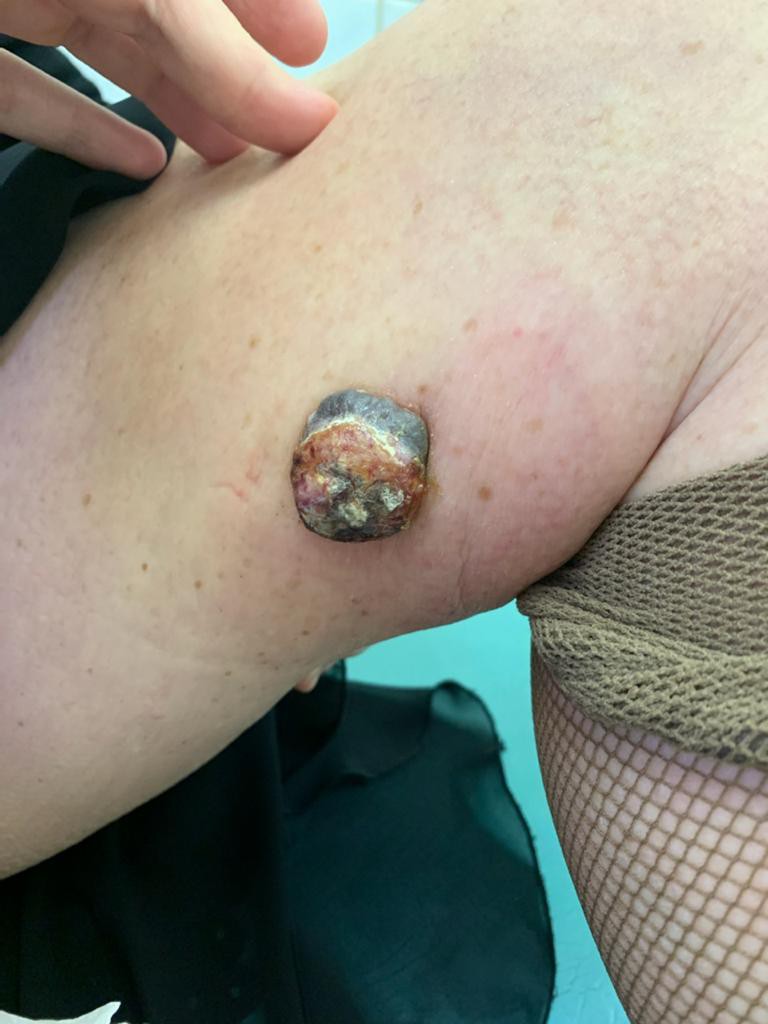
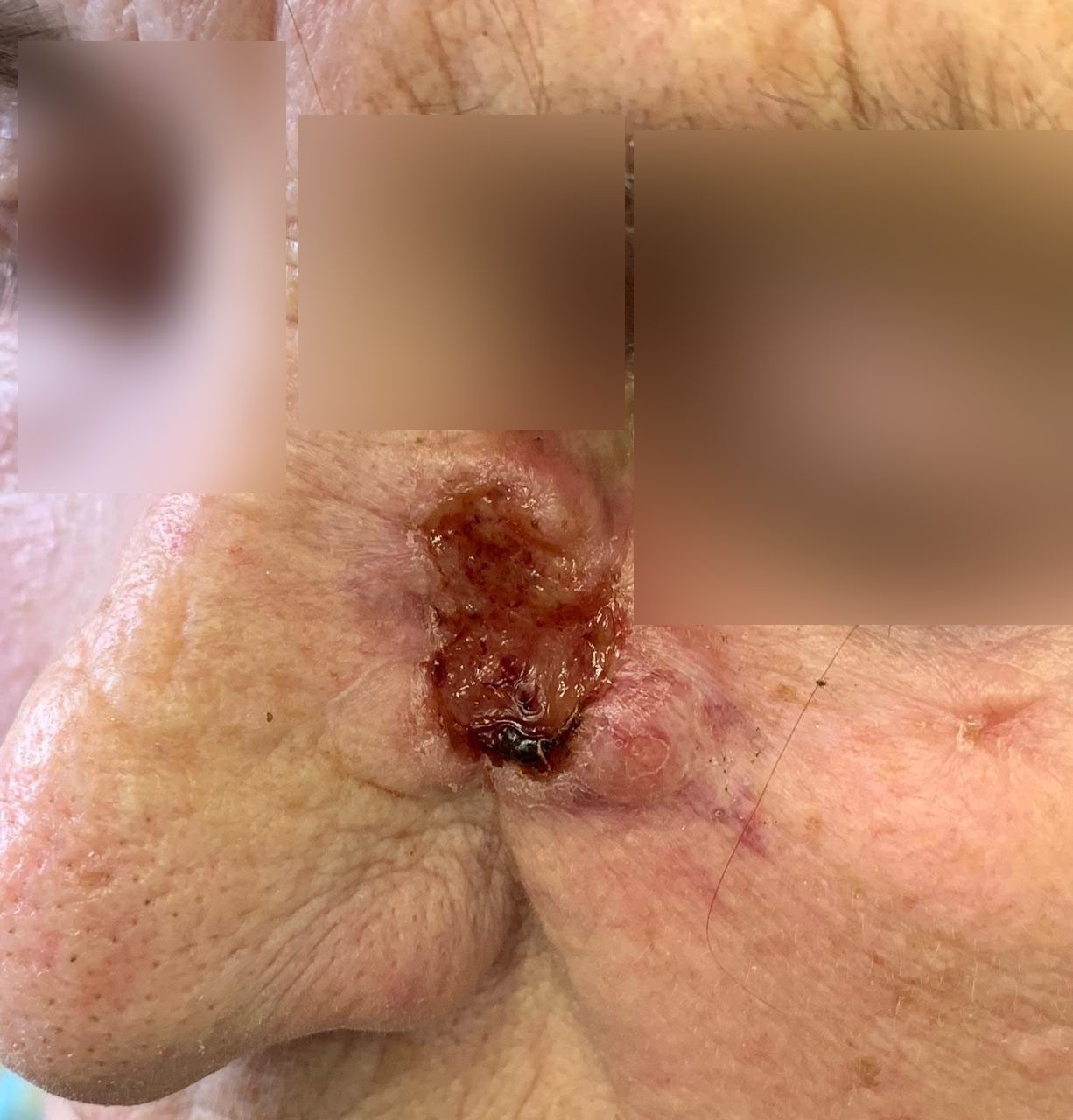
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
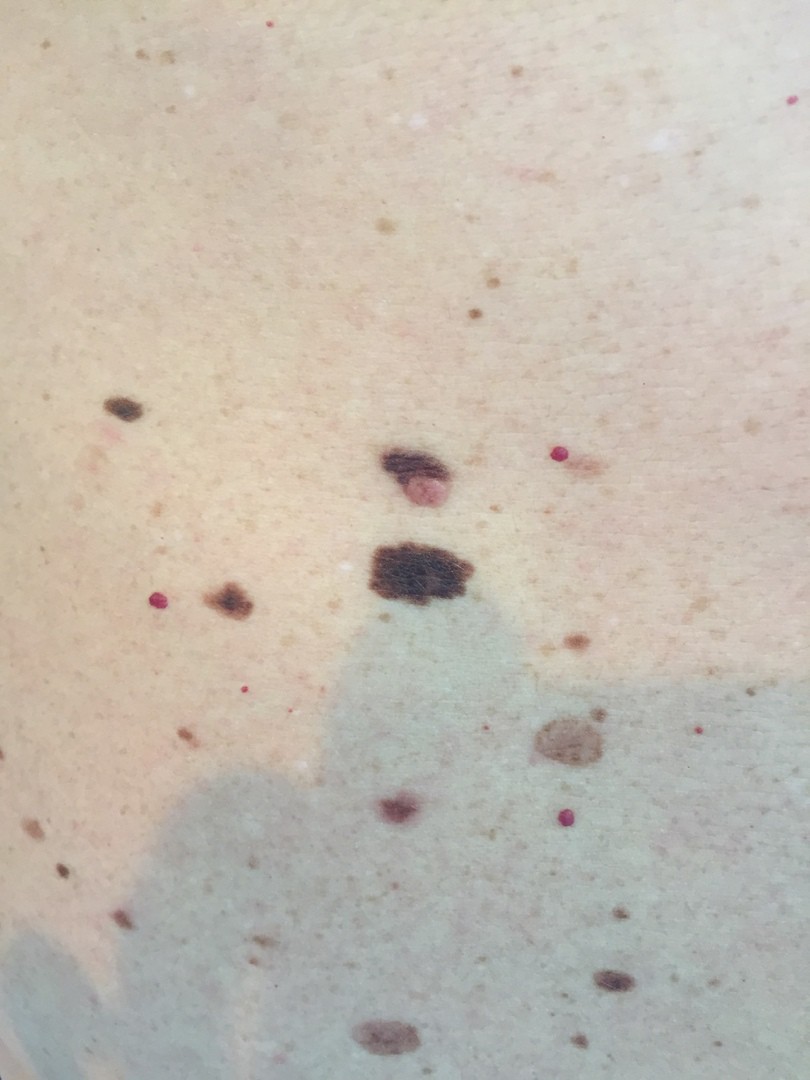
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
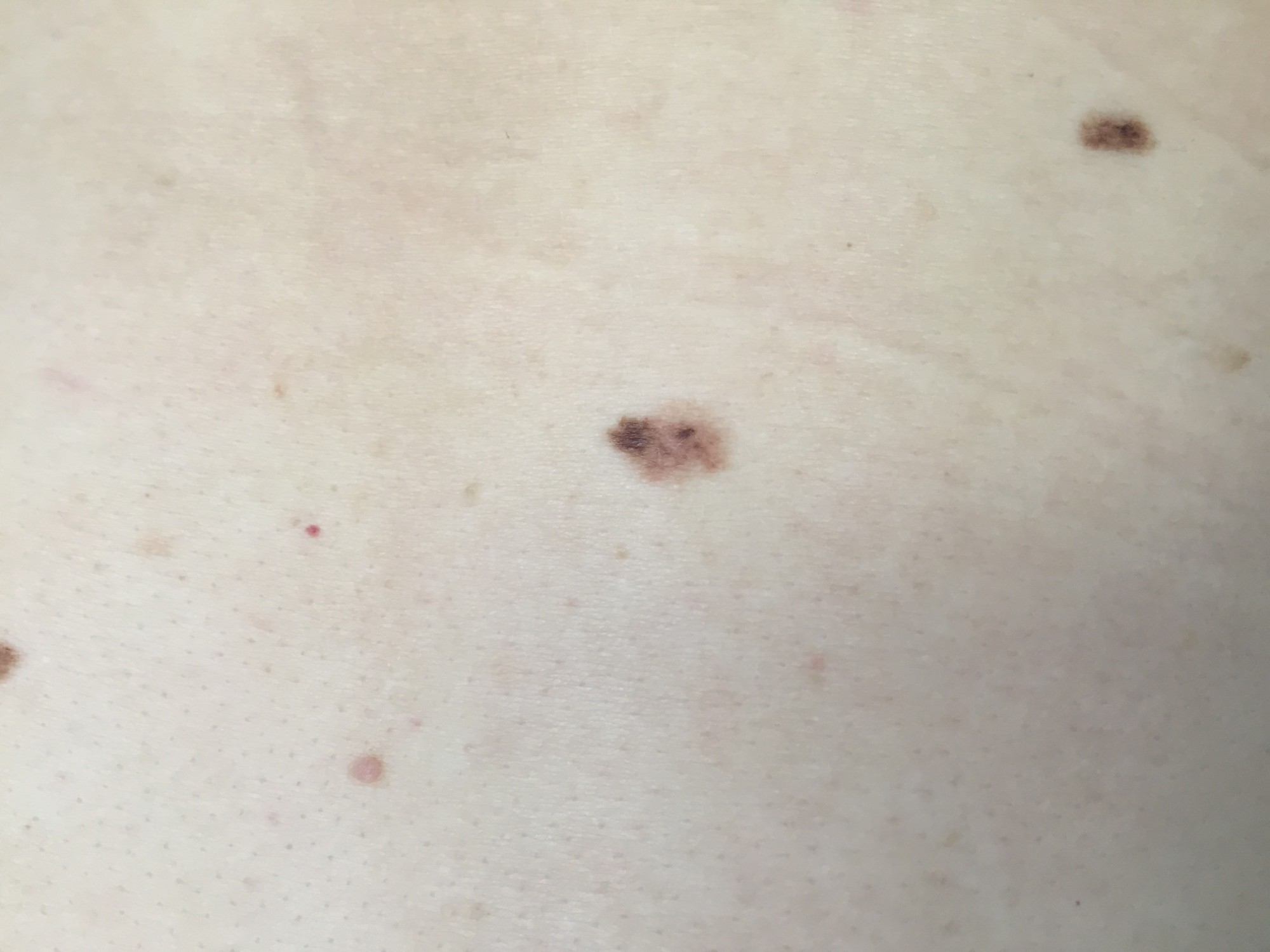
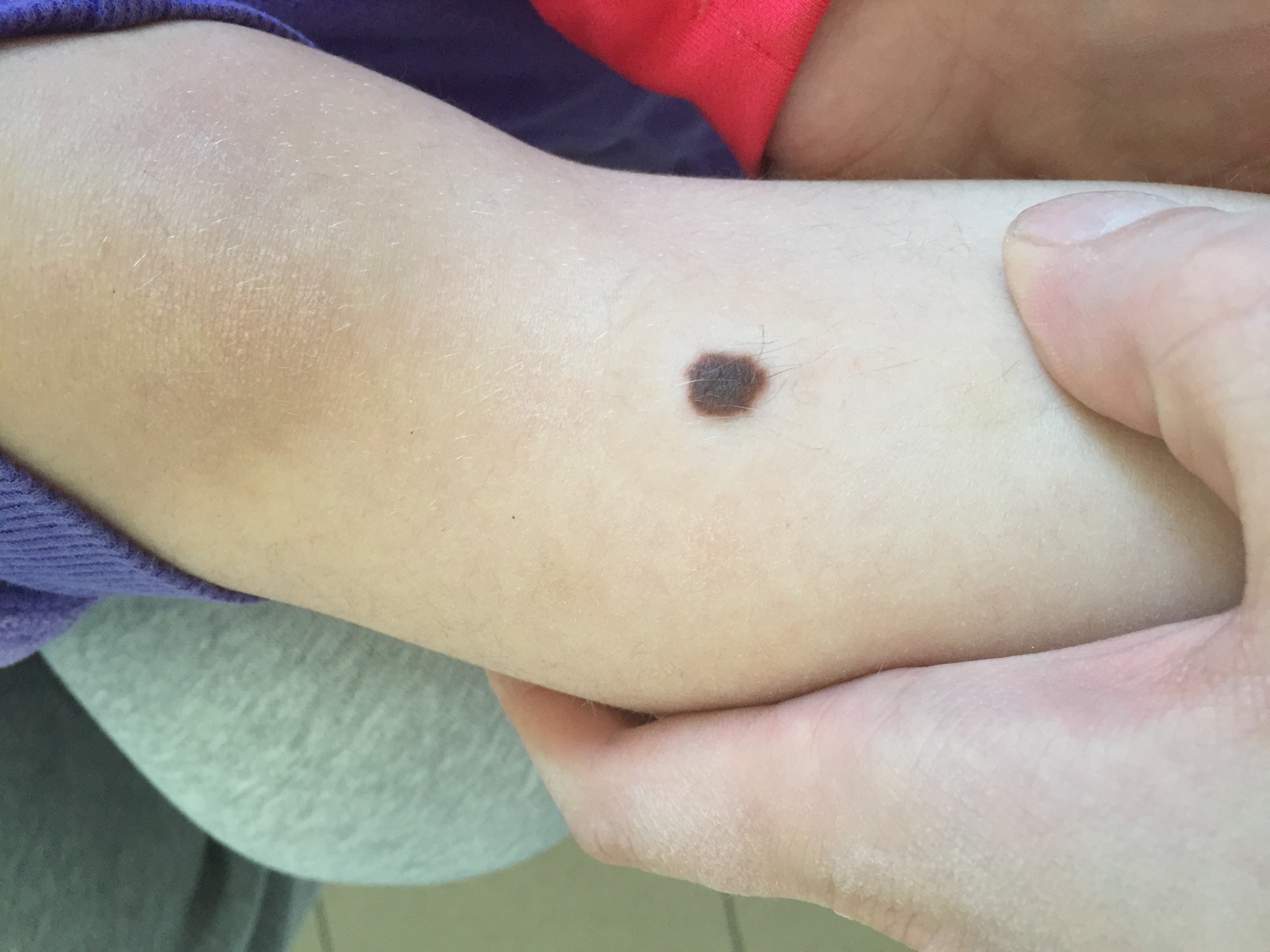
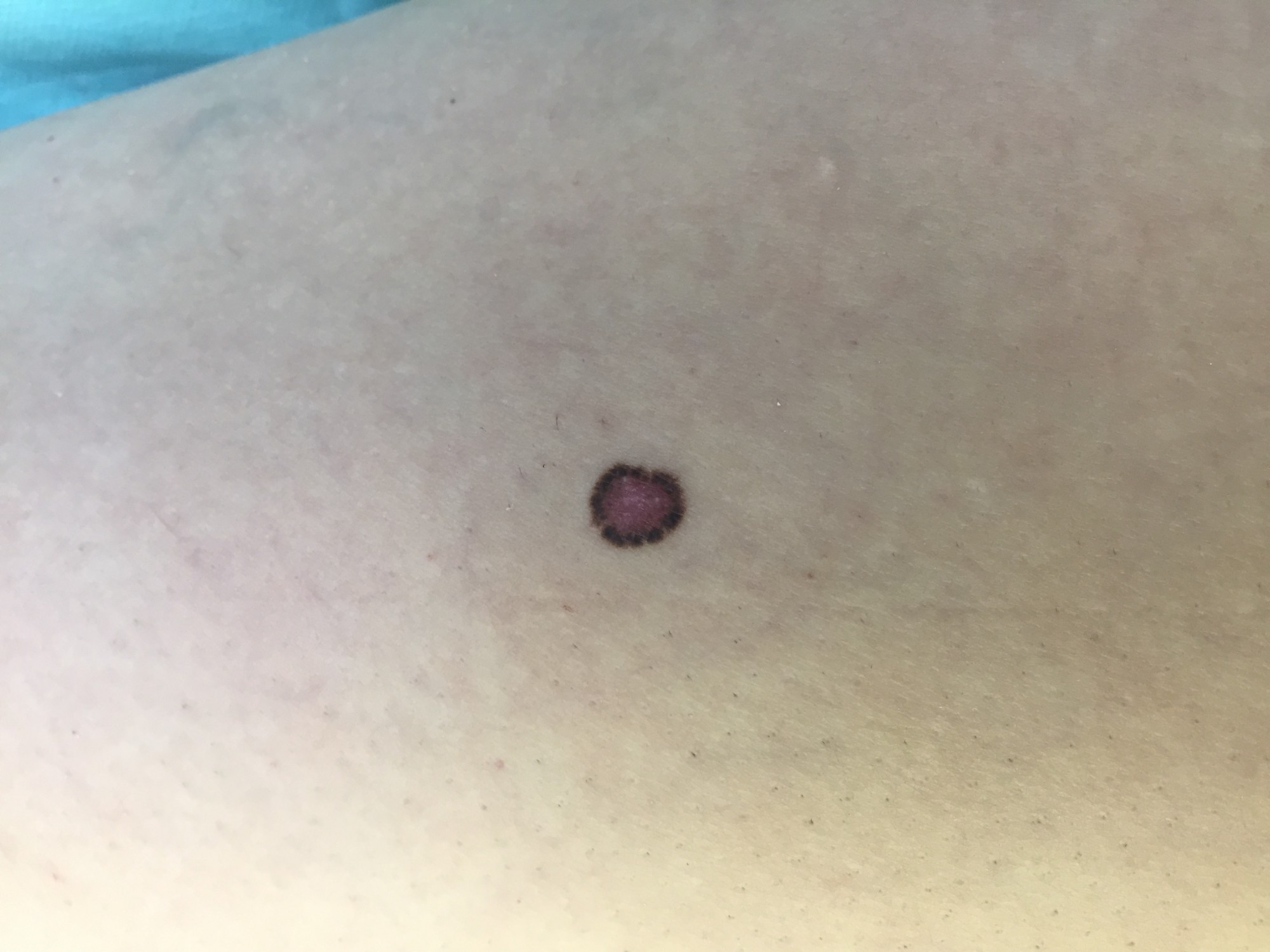
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
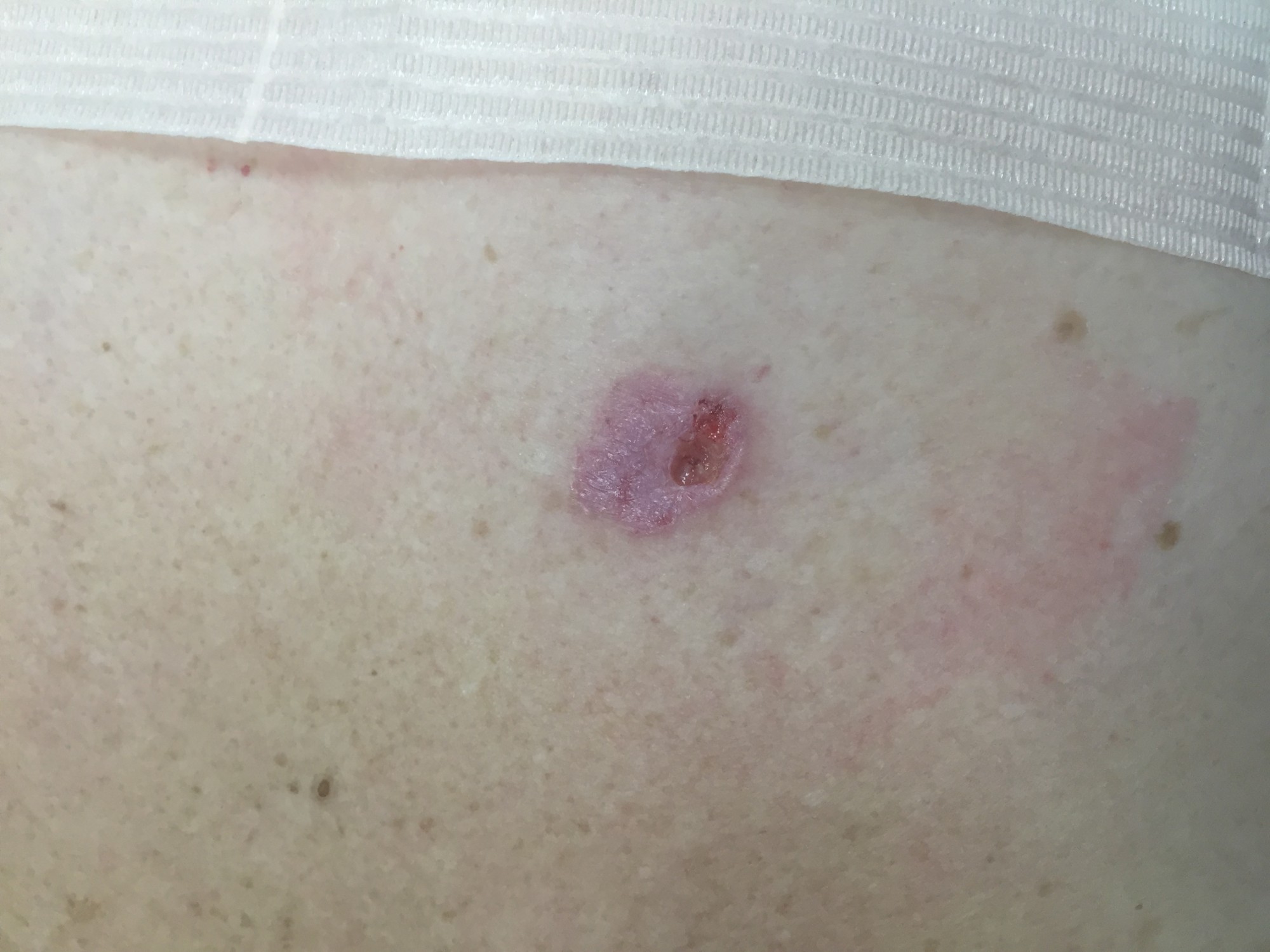
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
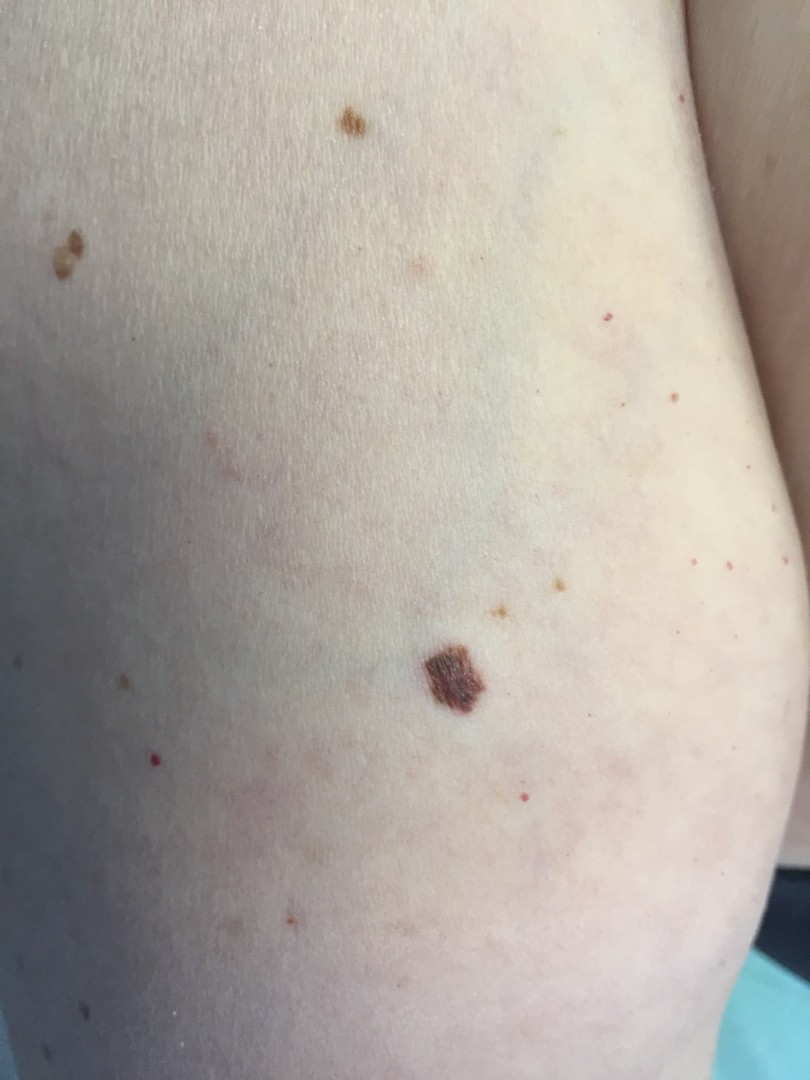
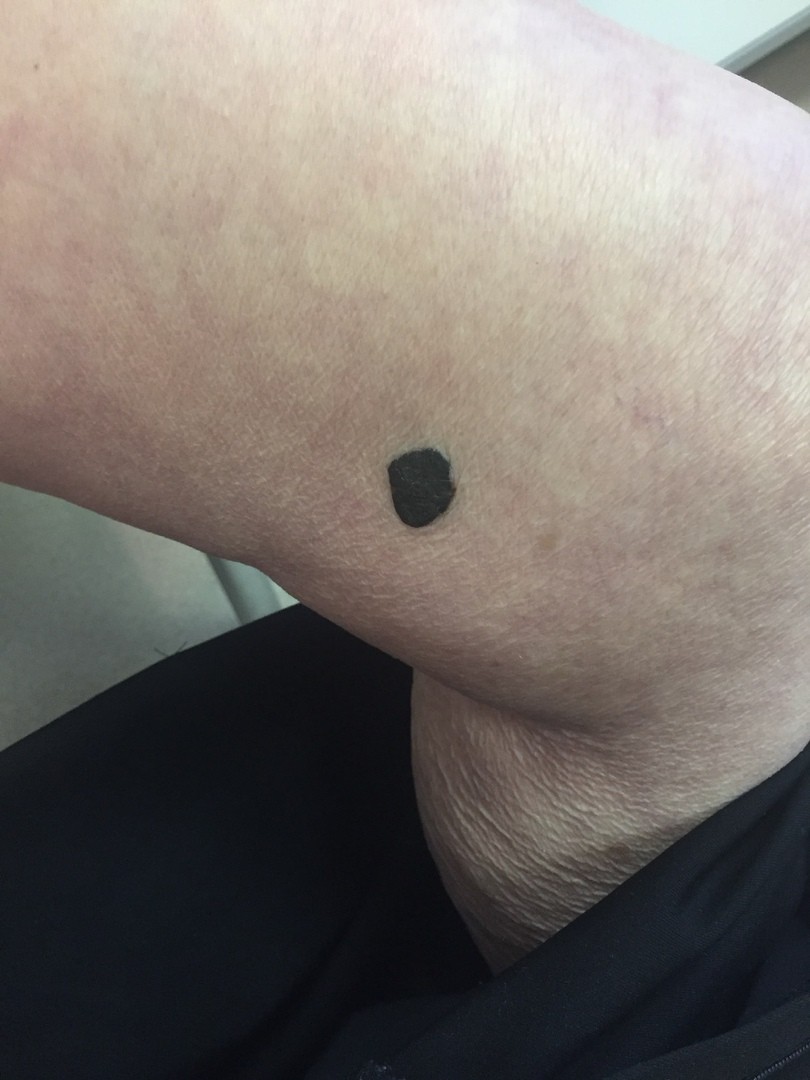
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
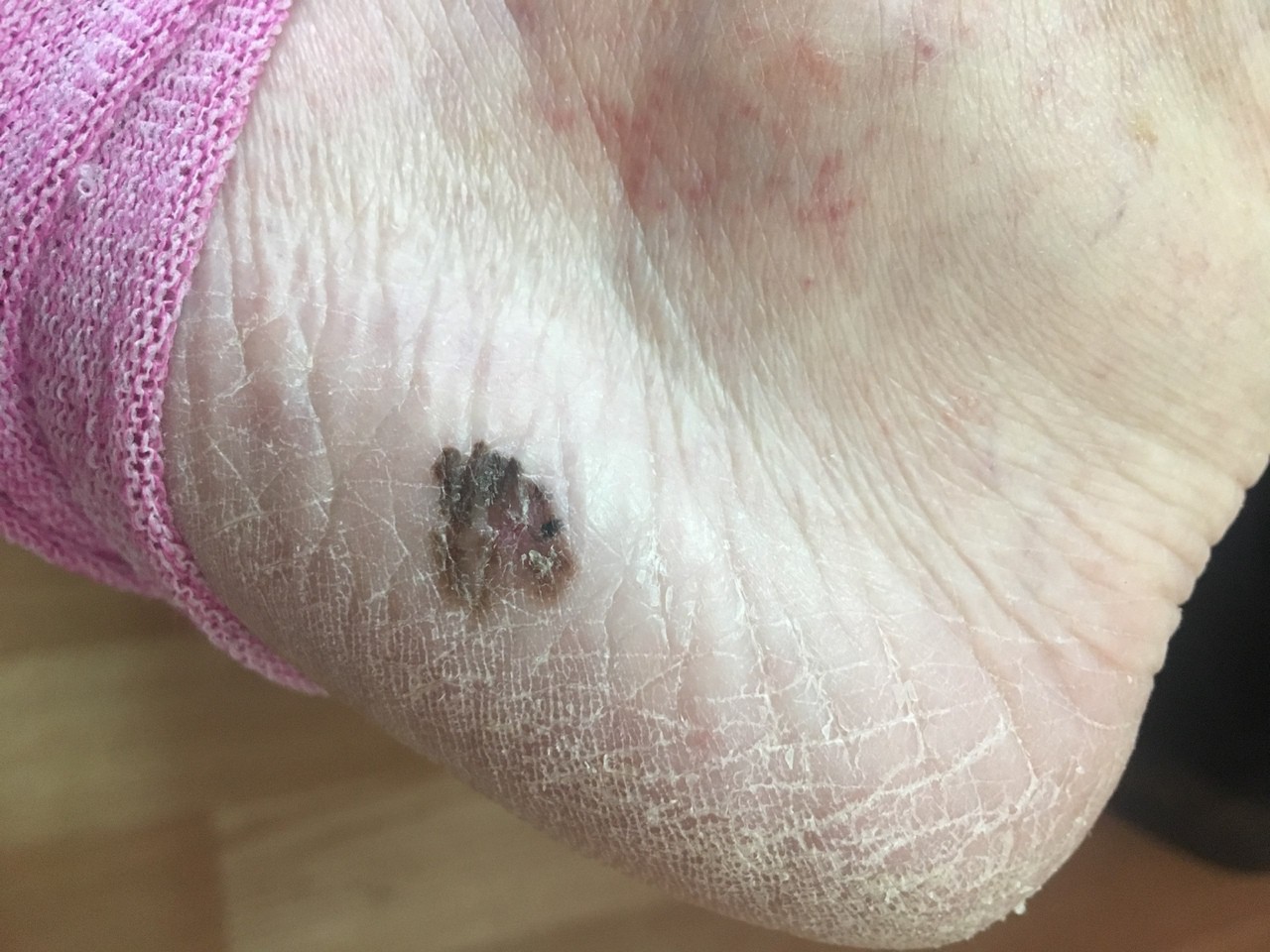
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
Читайте также: