Что такое инволюция гемангиомы
Гемангиома – термин, характеризующий доброкачественное новообразование, происходящее из кровеносных сосудов. Речь идет о сосудистой опухоли, частой болезни, практически не представляющей опасности. Недуг может иметь каждый человек, даже не зная об этом. Гемангиомы могут возникать не только в кожном покрове, поражается также подкожная клетчатка, внутренние органы. Гемангиомы в значительной степени наследуются, иногда могут появляться на теле человека в течение жизни.
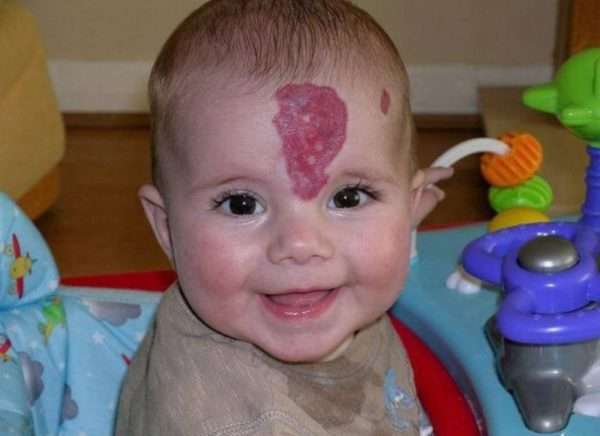
Причины возникновения гемангиомы
Причины развития гемангиомы не полностью известны. Доказана ее связь с генетикой, определенную роль в частоте возникновения играет возраст. В частности, у малышей возникают подкожные и кожные формы гемангиом, многие из них присутствуют у младенцев уже при рождении. Гемангиома – один из самых распространенных видов доброкачественной онкологии у детей. Подавляющее большинство врожденных форм исчезает спонтанно. Подобно обстоят дела и с наростами на любом другом участке тела.
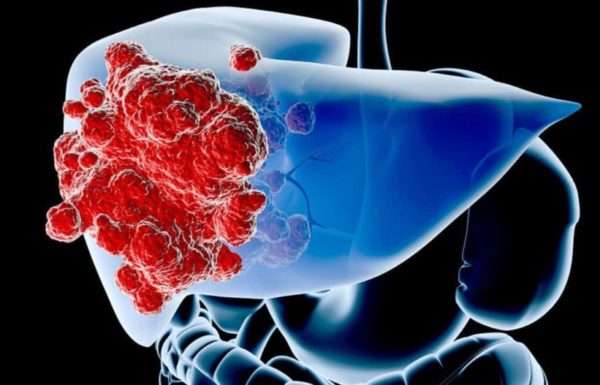
При гемангиоме в печени существует связь с гормональными эффектами – заболевание чаще встречается у женщин, длительное время принимающих гормональные контрацептивы.

Теории развития
В патогенезе гемангиомы важную роль играет механизм ангиогенеза. Ангиогенез – это многоступенчатый процесс, основными стадиями которого являются:
- растворение базальной мембраны,
- пролиферация эндотелиев, их миграция,
- морфогенез нового сосуда.
Процесс регулируется рядом гуморальных факторов:
- цитокинами,
- интегринами,
- адгезивными молекулами,
- протеолитическими ферментами,
- низкомолекулярными веществами.
Их взаимодействия во всех деталях неизвестны. В физиологических условиях факторы, стимулирующие образование кровеносных сосудов, находятся в равновесии с ангиогенными факторами.
Такахаши с командой в 1994 году изучали взаимосвязь между гемангиомой и ангиогенными факторами. Они провели обширное иммуногистохимическое исследование, сравнили экспрессию 9-ти знаков на образцах гемангиоматозных тканей в различных фазах: ростовой, стационарной, регрессионной.
Гемангиома характеризовалась повышенным PCNA (пролиферирующим клеточным ядерным антигеном), VEGF (фактором роста эндотелия) и коллагеназой типа 4 в фазе пролиферации – периода интенсивного роста. Заболевание также характеризовалось повышенной экспрессией TIMP (ингибитора протеолитического фермента) в фазе инволюции ангиогенеза. При пролиферативной и регрессионной фазе был продемонстрирован повышенный мочевой FGF (фактор роста фибробластов).
Мочевой bFGF использовался в течение нескольких месяцев для мониторинга лечения у пациентов (особенно детей), получавших интерферон-α, с тяжелыми гемангиомами.
GLUT-1 используется при транспорте глюкозы и обычно обнаруживается в микрососудистых эндотелиальных тканях гематоэнцефалического барьера – например, в головном мозге, сетчатке, плаценте, эндонурии. Недавно GLUT-1 также был описан как специфический маркер гемангиом на всех стадиях их развития. Он присутствует в эндотелиальной сосудистой оболочке поражения, отсутствует в сосудистых мальформациях, гнойной гранулеме, некоторых типах гемангиоэндотелиомы.
Гемангиомы показывают иммунореактивность сосудистых антигенов FclRII, расположенных в плаценте. Этот общий сосудистый фенотип привел к предположению о том, что заболевание возникает из их искаженных ангиобластов, которые дифференцируются по отношению к плацентарному фенотипу. Следующее мнение предполагает его происхождение из эмболизированных плацентарных клеток у детей. Гемангиомы, однако, не являются эктопическими плацентарными тканями, потому что им не хватает сгустковой структуры, у них отсутствуют известные маркеры плацентарной троопластики.
Другим объяснением патогенеза болезни является соматическая мутация сосудистого регулирующего гена. Предполагается, что ген расположен в области 5q31-33.
Исследования показали, что понимание различных механизмов, участвующих в процессе ангиогенеза, может иметь значительные клинические последствия. Пока существующие теории возникновения болезни дают лишь предпосылки для будущих исследований. Изучение ангиогенных факторов может быть важным в диагностике или прогнозе не только гемангиом, но и других опухолей (в т.ч. рака).
Различные клинические стадии заболевания коррелируют с биологическими маркерами, но их регрессия не полностью объяснена.
Механизм развития
Доброкачественное новообразование вызывают формирующиеся капилляры или кавернозная ткань, напоминающая губчатые тела. Речь идет либо об аномалии врожденной ткани гамартогенной природы, либо о настоящей опухоли, в зависимости от метода распространения и быстрого роста.
Гемангиома – это не злокачественная опухоль обычно красного или темно-малинового цвета. Инфантильные гемангиомы (ИГ), которые преимущественно вызывает формирующаяся кавернозная ткань, имеют несколько фаз:
- фазу пролиферации, она длится 3-8 месяцев (большая часть – 80% – новообразований достигает конечного размера до 3-месячного возраста грудничка),
- стационарную фазу (9-17 месяцев),
- фазу регрессии, начинающуюся примерно в 12-месячном возрасте ребенка, продолжающуюся несколько лет.
Заболевание затрагивает около 2% новорожденных, среди представителей белой расы – до 10% детей. ИГ чаще встречается у недоношенных детей, особенно с весом при рождении ниже 1500 г или у рожденных до 30-й недели беременности. Чаще болезнь диагностируется у девочек (60-70%). Примерно в половине случаев поражение кожи видно уже при рождении.
50% гемангиом регрессируют в течение 5 лет, 70% – до 7 лет, 90% – до 9 лет. Болезнь локальная. Чаще всего поражения встречаются на следующих участках тела:
- на шее и голове – на волосистой части головы, на лбу, щеках, ушах – 60%,
- на туловище – на грудной клетке, животе, бедрах, области позвоночника – 25%,
- на конечностях (на ноге или на руке) – на голенях, ступнях около 15%.
Иногда очаги локализованы на пальцах рук. Кавернозная ткань или капилляры могут формироваться в любом месте внутри организма. Поэтому гемангиома может возникать не только на поверхности кожи, но и быть внутренней (такое расположение характеризуется определенным поражением органа, но в большинстве случаев нарушения функций отсутствуют).
Встречается локализация на половых органах, когда кавернозная ткань или капилляры образованы в области шейки матки и других участках. В таких случаях гемангиома обнаруживается при прохождении обследования.
Этиопатогенез включает нарушение ангиогенеза, обычно регулируемое цитокинами, интегринами, адгезивными молекулами, протеолитическими ферментами и другими гуморальными эффектами. Нарушение баланса между факторами стимуляции кровеносных сосудов и антиангиогенными факторами приводит к появлению гемангиом.

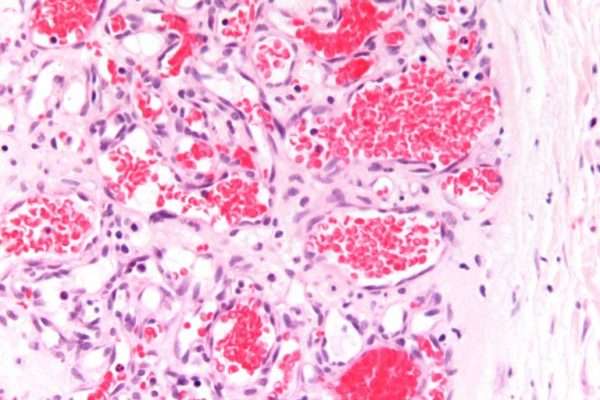
Гистологические исследования показали, что на стадии пролиферации происходит активное деление эндотелиальных и интерстициальных клеток. Быстрая пролиферация гемангиом в раннем детстве объясняется потерей ингибиторов ангиогенеза, возникающей из плаценты. Апоптоз эндотелиальных клеток считается основным механизмом инволюции гемангиом.
Гемангиомы классифицируются в соответствии с механизмом развития, множественностью, расположением (поверхностная, внутримышечная), временем возникновения и другими параметрами, особенностями, характеристиками. В соответствии с механизмом развития, расположением болезнь делится на 5 видов.
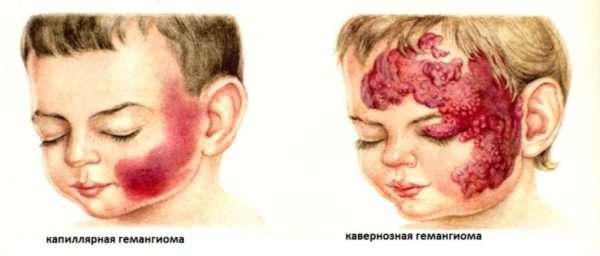
По времени происхождения гемангиома делится на врожденную и инфантильную (приобретенную). Врожденная:
- полностью развита при рождении,
- врач может диагностировать болезнь во время беременности женщины, поскольку локализации обычно большие,
- как правило, не растет после родов,
- делится на 2 типа: проходящую и не проходящую,
- форма – круглая или овальная,
- при прикосновении место поражения более теплое, чем другие части тела.
Инфантильная (детская) развивается после рождения. Разница между врожденной и приобретенной гемангиомами представлена в таблице.
| Врожденная | Приобретенная |
| Присутствует сразу после рождения, диагностируется до рождения | Выявляется через 2-8 недель после рождения |
| После родов не растет, рост быстро прекращается | Быстрый рост, растет в среднем в течение 8 месяцев |
| Встречается одинаково у обоих полов | Чаще встречается у девочек, чем у мальчиков (в 5 раз) |
| Быстрое сокращение или отсутствие сокращения | Постепенное, медленное сокращение продолжительностью от нескольких месяцев до нескольких лет |
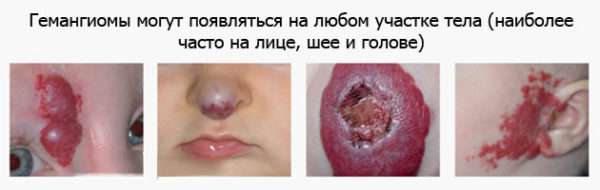
Локализация гемангиом на коже и в органах
Расположение очагов на коже выглядит следующим образом:
- голова и шея – 60%,
- туловище – 25%,
- конечности – 15%.
Локализация очагов в органах:
- печень,
- кишечник,
- гортань,
- поджелудочная железа,
- желчный пузырь,
- селезенка,
- лимфатические узлы,
- легкие.
- в основном округлены, более крупные опухоли могут имитировать форму пораженного участка,
- размер варьируется, некоторые гемангиомы очень малы (1 мм), другие – очень большие (20 мм и более).
Проявления
Проявления этих доброкачественных опухолей зависят от локализации. Чаще всего они возникают через несколько месяцев после рождения (т.н. инфантильный тип). Рост гемангиомы начинается с появления красного пятна на коже в любом месте тела. В течение первого года жизни оно слегка возвышается над поверхностью кожи, обретает губчатую консистенцию. Клиническая картина:
- наиболее заметны подкожные и кожные гемангиомы,
- поверхностные очаги красные, цвет обусловлен поверхностными капиллярами,
- для подкожных локализаций характерен фиолетовый, синий цвет (фиолетовая окраска появляется из-за крови, просвечивающейся через кожу),
- опухоли, расположенные глубоко, могут не проявляться, часто их обнаруживают случайно во время обследования или при возникновении осложнений (кровотечение в результате лопнувших сосудов, атрофия, разрушение окружающих тканей во время роста),
- гемангиомы, растущие в ушном канале, вызывают ухудшение слуха, в гортани – ухудшают дыхание, на веках – приводят к ухудшению зрения,
- обычно болезнь не приводит к серьезным проблемам, но вызывает комплексы из-за внешнего вида (опасны опухоли, поменявшие цвет, потемневшие – иногда окраска изменяется вплоть до черного оттенка, это является подозрением на кровотечение).
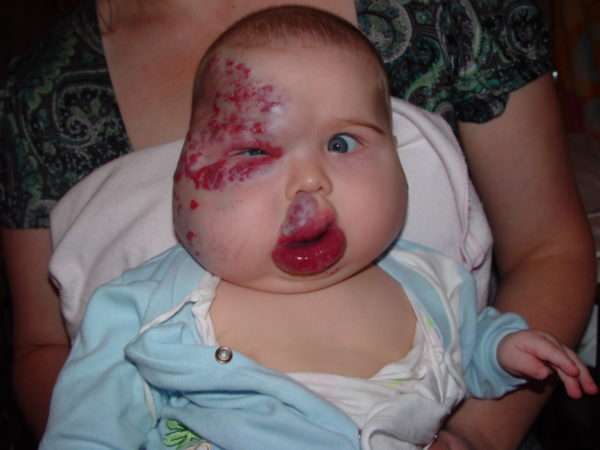
Эти доброкачественные опухоли спонтанно регрессируют. При инволюции гемангиомы ее цвет меняется от красного к серому, она начинает уменьшаться вплоть до исчезновения без следов, кожа обретает здоровое состояние.
Диагностика
Врач определяет диагноз ИГ, исследуя общее клиническое состояние, составляя и оценивая анамнестические данные пациента. При необходимости выполняется биопсия. Гистологическое исследование, демонстрирующее маркер GLUT-1, помогает отличить диагноз ИГ от других форм сосудистых аномалий.
Диагноз ИГ основан на физическом осмотре. Гемангиомы, присутствующие при рождении, диагностируются неонатальным педиатром, дальнейший мониторинг проводится терапевтом или дерматологом.
В случае посева нескольких небольших точечных гемангиом нужно пройти исследования с помощью методов визуализации, направленных на выявление висцеральных поражений, чаще всего печени, селезенки, легких, ЦНС, ЖКТ. Визуализационные методы рекомендуются в случае присутствия более 5 локализаций на коже.
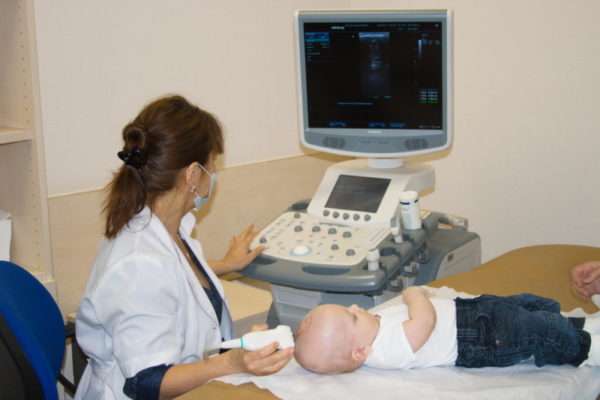
Первым выбором является УЗИ. Исследование проводится при выявлении множественных очагов или подозрении на висцеральную гемангиому.
МРТ использует магнитное поле для отображения органов и структур в теле. Исследование проводится для изучения и определения степени сегментарных гемангиом, связанных с осложнениями и аномалиями развития.
Биопсия кожи – при этой процедуре отбирается часть ткани, которая затем исследуется под микроскопом. Это исследование важно для различения атипичных гемангиом от других сосудистых повреждений. Известно несколько типов биопсии.
- Биопсия Core-cut – отбор ткани через кожу специальной иглой. Метод в основном используется при диагностике поражения печени.
- Инцизионная биопсия – образец ткани отбирается путем разреза.
- Пробационная биопсия – частичное или полное удаление патологического очага при осязаемых и доступных поверхностных локализациях.
Для изучения структуры клеток применяется цитологическое исследование.
К лабораторным исследованиям относится анализ крови, результаты которого, однако, менее надежны, чем выводы других исследований. Забор крови проводится утром. Для анализа достаточно нескольких миллилитров крови.
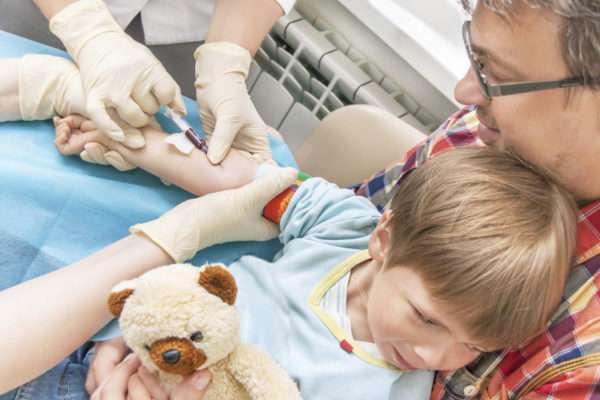
Более широкое междисциплинарное сотрудничество необходимо для пациентов с множественными, обширными гемангиомами, локализациями в рискованных местах, присутствием редких сопровождающих синдромов. Важны консультации педиатра, дерматолога, радиолога, онколога. Эти специалисты также контролируют дальнейший прогресс в диагностике, лечение заболевания.
Лечение
Существует несколько вариантов и способов избавления от болезни. Самый старый метод терапии – устранение хирургическим путем. Он выбирается, если гемангиома распадается. Иногда принимается решение о лечении кортикостероидами и лазером. В последние месяцы обретает популярность другой терапевтический подход. Французские врачи обнаружили, что вылечить заболевание можно с помощью β-блокаторов.
Обратите внимание! Устранение проявлений заболевания в домашних условиях противопоказано! Кроме развития инфекции, при неправильной манипуляции присутствует риск перерождения новообразования в злокачественную опухоль.
Убрать гемангиому можно путем применения нескольких процедур:
- лазер,
- склеротерапия,
- криотерапия (замораживание, использование жидкого азота),
- электрокоагуляция.
Наиболее часто применяющийся метод – лечение лазером. Процедура повторяется несколько раз, иногда процесс проводится в течение года. Лазером в основном лечатся большие очаги, расположенные на лице, руках.
Хирургическое лечение имеет свою специфику, применяется только в исключительных случаях. Оперативное удаление используется для устранения гемангиом с окружающей пораженной тканью.
Сегодня лечением первой линии является использование β-блокаторов. Они применяются в виде таблеток, крема (непосредственно на пораженный участок).
При кортикоидной системной терапии используется Преднизолон в фазе пролиферации развития ИГ. Недостаток терапии – долгосрочный, несколькомесячный прием с необходимостью медленного прекращения лечения и риском неблагоприятных эффектов, типичных для кортикостероидов.
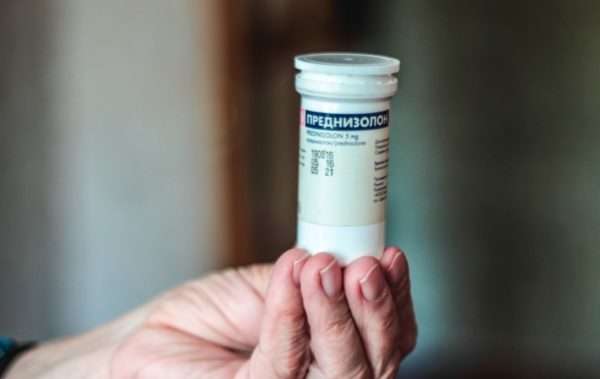
В случае неэффективности кортикостероидной терапии используется Интерферон-α. Это потенциальный ингибитор ангиогенеза. Применение препарата связано с рядом серьезных осложнений, поэтому лечение рекомендуется только при тяжелых состояниях.
Для лечения обширных локализаций или висцеральных гемангиом, устойчивых к лечению кортикостероидами, используется Винкристин. Метод имеет значительные неблагоприятные последствия, поэтому рекомендуется в исключительных случаях.
В 2008 году были опубликованы результаты лечения Пропранололом пациентов, у которых развилась обструктивная гипертрофическая кардиомиопатия. Эти больные сначала применяли Преднизолон, но ввиду быстрого увеличения гемангиомы, развития нарушений кровообращения, терапия была дополнена Пропранололом.
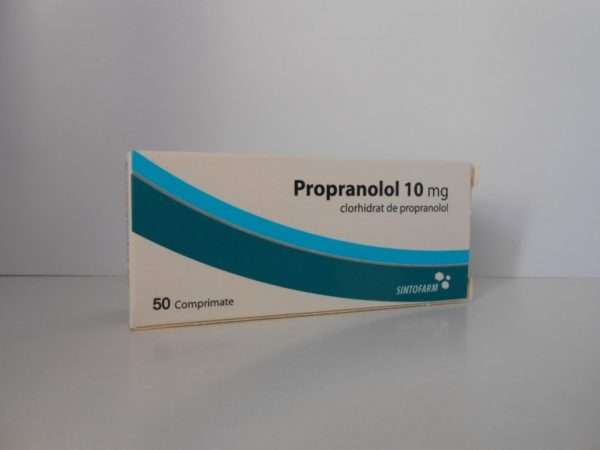
Перед началом лечения пациент должен пройти кардиологическое тестирование. Также важно установить присутствие противопоказаний, включающих следующие состояния:
- кардиогенный шок,
- синусовая брадикардия,
- AV-блокада II и III степени,
- гипотензия,
- бронхиальная астма,
- сердечная недостаточность,
- гиперчувствительность к гидрохлориду пропранолола.
Из-за нежелательных эффектов Пропранолола рекомендуется начинать лечение при более низкой дозе, контролировать пациента во время госпитализации, постепенно увеличивать дозировку. Эффект лечения проявляется уже в течение 1-й недели применения препарата. Продолжительность терапии зависит от клинического ответа пациента. Рекомендуемая длительность лечения – как минимум, в течение фазы пролиферации.
Положительный результат лечения Пропранолом наблюдается при поверхностных гемангиомах. Окончание терапии характеризуется постепенным снижением дозы лекарства. На этом этапе болезнь может развиться снова. Этот эффект часто (до 82%) наблюдается при глубокой гемангиоме в области околоушной железы.
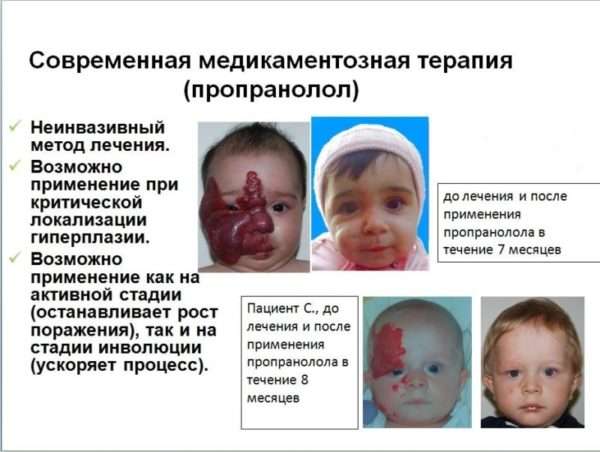
В некоторых случаях, при обширных очагах или противопоказаний к системному лечению Пропранололом, может быть использовано местное применение средств с этим активным веществом. Данный метод менее эффективен, терапия длится дольше.
Превентивные меры
К сожалению, предотвратить развитие гемангиомы невозможно, т.к. отсутствует информация о причинах возникновения заболевания. Но можно предотвратить осложнения, защищая места, где находится очаг поражения. Это обезопасит их от травм и последующего кровотечения, которое иногда трудно остановить.
Данной статьей, мы хотим ответить на большинство вопросов, основываясь на результаты международных исследований и данных представленных в фундаментальном руководстве по сосудистой патологии Hemangiomas and Malformations. Second Edition. Edited by John B. Mulliken, Patricia E. Burrows, and Steven J. Fishman
Инволюция младенческих гемангиом.
Рост гемангиом останавливается к концу первого года жизни. Последующие годы образование развивается пропорционально росту ребенка и спустя годы следует медленная инволюция, процесс самостоятельного прохождения гемангиомы.
Развитие гемангиомы соответствует определенной закономерности, графически характеризующейся куполообразному графику (см. рисунок). Данная кривая характеризует жизненный (биологический) цикл младенческих гемангиом. Появление и начало развития гемангиом определяется первым месяцем жизни ребенка, практически все дети рождаются без каких-то видимых кожных проявлений. Пик развития приходится на 4-5 месяц жизни ребенка, далее следует период плато (стабилизации роста) и после первого года отмечается процесс регресса, увядания образования. Хотя некоторые гемангиомы продолжают расти и после 1 года жизни (Бандлинг-Беннет и др. 2008г).

Иммуногистохимические исследования показали, что окончательно процессы роста младенческих гемангиом продолжаются до 4-5 лет ребенка (Малликен и Гловацки 1982). Максимальный процесс апоптоза достигается в 2х летнем возрасте ребенка (Рэйзон и др. 1998).

Сочетание процессов инволюции в центре с активными процессами пролиферации по периферии младенческой гемангиомы.
Одним из признаков начала регресса младенческой гемангиомы является изменение ее цвета с ярко-пунцового на бледно-лиловый. Поверхность гемангиомы покрывается сероватой оболочкой, а при ближайшем рассмотрении можно увидеть мельчайшие белые пятнышки. Гемангиома становится мягче, менее напряженной, кожа на гемангиоме становится морщинистой. Гемангиомы становятся менее горячие, кровотечения и изъязвления перестают беспокоить ребенка. Процессы инволюции младенческой гемангиомы начинают, как правило, с середины образования и распространяются к периферии.

Процесс инволюции младенческой гемангиомы в области верхней трети бедра справа.
При появлении гемангиомы родители довольно часто отмечают беспокойство ребенка, болезненность при соприкосновении с гемангиомой. С периодом развития инволюции гемангиомы становятся менее болезненные, а ребенок менее капризным. Многие родители замечают, что несмотря на прохождение гемангиомы набухают при плаче, натуживании, при повышении температуры и принимают прежний вид, когда все приходит в норму. Достоверной оценки изменений кровотока в гемангиомы в настоящее время нет. Наиболее достоверные данные снижения кровотока в гемангиоме при УЗ исследовании с допплерографией можно определить только 2-3 летнем возрасте, хотя у большинства патологический кровоток на питающих гемангиому сосудах, может сохраняться и в более старшем возрасте.

Процесс инволюции младенческой гемангиомы в области правого предплечья. Отмечаются остаточные элементы гемангиомы, телеангиоэктазии, участки здоровой кожи.
На инволюцию младенческих гемангиом не влияет ни пол, ни раса, ни локализация опухоли, ни ее размер, ни период ее активного роста, ни данные морфологии (Боуэрс и др 1960, Финн и др. 1983). Существующее представление о том, что большие гемангиомы меньше способны к регрессу, чем маленькие опухоли, были опровергнуты исследованиями, в результате которых было отмечено, что размер опухоли не влияет на быстроту и степень инволюции, а также нет связи между конечным результатом инволюции и возрастом (Симпсон, 1959, Боуерс и др. 1960).
Процессы инволюции идентичны для всех видов гемангиом (поверхностных или глубоких). Недоношенность не влияет на сроки инволюции. Интересным моментом данного исследования является то, что при гемангиоматозе (множественные гемангиомы) процесс инволюции наступает быстрее, к 2-3 годам.
Также было отмечено, что процессы инволюции наступают наиболее медленно в области носа и губ ( Боуэрс и др. 1960). Возможным объяснением данного обстоятельства можно считать, что в процессе инволюции в данной области образует больше фиброзно-жировой ткани. В результате может создаваться впечатление, что в данных областях младенческие гемангиомы проходят медленнее.
В случае продолжения роста младенческой гемангиомы в возрасте ребенка более 1 года и отсутствие ответа на медикаментозную терапию, данное образование требует биопсии или полного удаления, для проведения гистологического исследования.
В результате инволюции, практически здоровая кожа восстанавливается у 50% детей с младенческими гемангиомами (Финн и др. 1960). Довольно часто наблюдается остаточная атрофия, телеангиоэктазии (расширенные капилляры, капиллярные «звездочки), обесцвеченная кожа. При наличие большого, объемного разрастания младенческой гемангиомы, в результате инволюции образуется растянутая, тестоподобная кожа.

Результат медикаментозной инволюции младенческой гемангиомы в области спины. В результате остался довольно большой объем фиброзной и жировой ткани . Определяется сморщенная, деформированная и атрофичная кожа, покрытая поверхностными телеангиоэктазиями. Сквозь истонченные участки кожи просвечивают вены.
После инволюции выпуклой опухоли с четкими границами возможно просвечивание через кожу дренирующих вен, от этого данная зона может казаться синюшней. Если во время активного развития гемангиомы происходило изъязвление, то в результате участок изъязвления станет бледным рубцом, восстановления кожи в данном участке невозможна. Интересным наблюдением является склонность к появлению угрей или подросткового акне на коже инволютинированной гемангиомы.
Выпуклые гемангиомы любого размера, как правило, приводят к фиброзно-жировому остатку. Глубокие младенческие гемангиомы, без накожных проявлений, могут полностью регрессировать, не оставив никаких косметических накожных изменений.
Гемангиомы в области волосистой части головы, в результате активного развития, могут травмировать волосяные фолликулы, что в последствии может приводить к пониженной густоте волос в данной области.
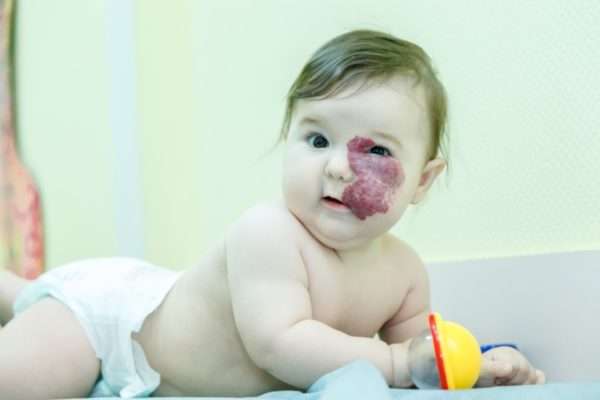
Окологлазничные гемангиомы часто приводят к проптозу, блефароптозу, а также к дисбалансу мышц глазного яблока.

Результат разрастания гемангиомы в орбиту. Отмечается смещение глазного яблока.
Гемангиомы в области кончика носа расширяют нижние латеральные хрящи и оставляют жировой остаток, приводя к сферическому увеличению кончика носа.
Гемангиомы в области губ часто вызывают локальную гипертрофию (увеличение), стирание красной каймы губы, иногда приводят к обесцвечиванию красной каймы.

Результат разрастания гемангиомы в области верхней губы. Нарушена форма, красная кайма в области гемангиомы не дифференцируется. Определяются не только косметические , но и функциональные нарушения- ребенку трудно принимать пищу.
В большинстве случаев, основной проблемой, возникающей у ребенка, в результате самостоятельной инволюции младенческой гемангиомы становятся косметические дефекты той или иной степени выраженности, требующие, в последствии, определенных хирургических или дерматологических процедур по их устранению. Еще одним немаловажным фактором, является социальная адаптация ребенка в детском коллективе, наличие косметических дефектов приводит к проблемам в общении и отношении к ребенку с гемангиомой. В ближайшее время, данной теме мы посвятим отдельную статью.
Благодарю за помощь в переводе Ксению Софенко.
Авторы John B. Mulliken (Editor), Patricia E. Burrows (Editor), Steven J. Fishman (Editor)
Инфантильная (младенческая) гемангиома (ИГ) – самая распространенная доброкачественная сосудистая опухоль у детей, которая появляется впервые 4-6 недель жизни.
ИГ может располагаться на любом участке тела. Преимущественная локализация (до 85%) – волосистая часть головы, лицо и шея, 25% - на туловище и 15% - на конечностях. Однако, очень редко, гемангиома может встречаться и в печени, лёгких, мозге, костях.
-
Для гемангиомы характерны следующие фазы развития:
- Фаза пролиферации (роста), проявляется с 3-4 недели жизни и продолжается в среднем до 6-8 месяцев жизни ребенка.
- Фаза остановки роста, продолжающаяся от 6 до 8 месяцев.
- Фаза инволюции (регрессии), которая может длится от 8 месяцев до 10-15 лет жизни.
Клинически стадия регрессии проявляется в виде изменения в цвете гемангиомы от ярко-красного до бледного. Это процесс обычно начинается в центре гемангиомы. Надо отметить, что это среднестатистические показатели, поскольку гемангиомы имеют двухфазный рост поведения с возможностью как ранней, так и поздней пролиферацией процесса и последующей регрессией.
-
Различают следующие виды ИГ:
- Простая/капиллярная (располагается над кожей)
- Кавернозная (располагается под кожей)
- Комбинированная (имеет как кожную, так и подкожную часть)
-
За все время изучения данной патологии до сих пор однозначного ответа на этот вопрос нет. К определенным факторам риска возникновения гемангиом относят:
- Пол (девочки страдают от гемангиом до 7 раз чаще мальчиков);
- Недоношенность, гипоксия плода;
- Расовая принадлежность.
Версии о перенесенных респираторных заболеваниях женщин на начальных этапах беременности или взаимосвязь с приемом каких-либо медицинских препаратов до конца еще не подтверждены.
Постарайтесь не паниковать!
Родители ребенка должны понимать, что внезапное появление гемангиомы в первые дни, недели жизни с последующим ее ростом – это естественный процесс. Простые, небольшие гемангиомы, не сложной анатомической локализации и не причиняющие функциональный вред не требуют никакого лечения. Достаточно динамического, самостоятельного контроля за ними. Инфантильные гемангиомы сложной анатомической локализации (на лице, шеи, суставных поверхностях, в проекции молочных и грудных желез, а также на половых органах), несущие, помимо косметического, функциональный вред, с участками изъязвлений или кровотечений требуют обязательного осмотра у специалиста.
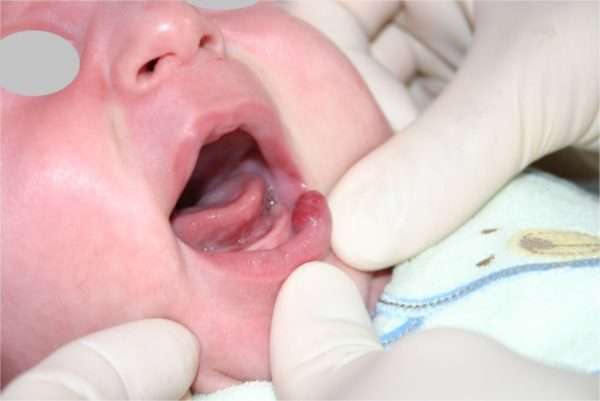
Наиболее частыми осложнениями гемангиом являются возникновение язв (пролежней, фото 4) и кровотечение.
Эти осложнения наблюдаются примерно в 15% случаев, от 1 до 3 месяцев жизни ребенка, но могут проявляться и у новорожденных. Изъязвления могут быть болезненными и привести к образованию рубцов, порой очень грубых и обезображивающих, так же наличие язв может привести к инфекции и кровотечению!
Кровотечение возникает в следствии травм или осложнений язв. Сильное кровотечение случается не часто, и редко опасно для жизни. Однако если в домашних условиях не удается остановить кровотечение, то требуется обязательная (экстренная) консультация у специалиста!
Гемангиомы в области шеи, трахеи могут вызывать серьезные дыхательные нарушения, в следствии обсрукции верхних дыхательных путей. А при локализации гемангиомы в области века могут появиться проблемы со зрением, в следствии давления на сетчатку, роговицу или зрительный нерв.
Диагностика гемангиомы, как правило, не вызывает больших затруднений. Наличие ярко-красного пятна, возвышающегося над кожей, бледнеющего при давлении на его край и по прекращении давления восстанавливающего цвет, форму и объём, свидетельствует об гемангиоме. К дополнительным инструментальным и лабораторным методам обследования детей с гемангиомами относят:
- УЗИ с допплером
- МСКТ (мультиспиральная компьютерная томография, фото 5) (*)
- МРТ (магнитно-резонансная томография) (*)
- Ларингоскопия (*)
- Иммуногистохимия (*)
- Ангиография (*)
(*) Особенно, актуальны эти исследования, для выявления функциональных и анатомических нарушений при обширных, глубоких гемангиом сложной локализации.
К сожалению, на сегодняшний день в мире не существует единственного, универсального метода лечения детей с гемангиомой!
Выбор метода лечения гемангиом должен быть тщательно выверенным и сугубо индивидуальным, полностью зависящим от локализации гемангиомы, фазы ее развития, наличия и угроз осложнений. Несмотря на то, что большинство гемангиом не требуют какого-либо лечения и способны к спонтанной инволюции, необходим постоянный контроль за их динамикой, особенно в стадии пролиферации. Не стоит забывать и о естественном желании родителей одномоментно, безболезненно избавиться от гемангиомы. Однако, неправильно подобранный той или иной метод лечения может не только не привести к желаемому результату, а еще больше усугубить ситуацию и тем самым нанести непоправимый (как физический, так и психологический) вред ребёнку.
-
Виды лечения:
- Наблюдение.
- Медикаментозный. Лекарственная терапия используется для лечения гемангиом сложной анатомической локализации в стадии пролиферации. Их цель – замедлить рост и уменьшить площадь гемангиом, тем самым предотвратить риски осложнений. Препараты включают в себя:
- Пропранолол – неселективный бета-блокатор (применяется в лечении гемангиом с 2008 г.). Высокоэффективен в лечении сложных гемангиом, но не во всех случаях.
- Преднизолон/Метилпреднизолон – глюкокортикоиды (гормоны). Несмотря на то, что в последнее время все реже используется, эффективен для купирования дыхательных нарушений, как следствие прорастания гемангиомы в верхние дыхательные пути.
- Тимолол гель – неселективный бета-адреноблокатор в виде геля. Мазевой способ лечения поверхностных (капиллярных) гемангиом.
- Сиролимус/Рапамун – относится к специфической иммуносупрессивной терапии, применяемой при лечении обширных и гигантских гемангиом, гемангиоэндотелиом угрожающих жизни пациента и не поддающиеся другому виду лечения.
- Винкристин - относится к химиотерапии, так же применяемой в лечении сложных, угрожающих жизни гемангиом.
- Склеротерапия
- Хирургический. Выполняется на разных стадиях развития гемангиомы и в тех случаях, когда возможно полное, одномоментное удаление гемангиомы. Частичное иссечение гемангиомы – неприемлемо!
- Суперселективная эмболизация/ Ангиография. Выполняется в специализированных стационарах. Метод основывается на эндоваскулярной закупорки питающих гемангиому сосудов.
- Лазеротерапия. Используется при лечении поверхностных гемангиом.
- Крио и СВЧ деструкция. Инструментальные методы в лечении гемангиом.
Читайте также:

