Что такое дэк в онкологии

Метод диатермокоагуляции для лечения заболеваний шейки матки был предложен в 1926 году. В течение последующих десятилетий способы малоинвазивных вмешательств в гинекологии совершенствовались, но прижигание эрозии шейки матки током до сих пор сохраняет свое практическое значение.
Физическая основа метода – ток высокой частоты, который пропускают через тело человека. При этом оно включается в электрическую цепь. Электрическая энергия преобразуется в тепловую непосредственно в тканях шейки, вызывая их расплавление.
Кому показано проведение ДЭК
В настоящее время используется 2 разновидности диатермохирургических методов лечения:
- Диатермокоагуляция (ДЭК) – коагуляция (прижигание) патологических очагов шейки матки электрическим током.
- Диатермоэксцизия (ДЭЭ) – иссечение поражённых участков шейки матки, которые направляются на гистологическое исследование.
ДЭК является более щадящим методом воздействия. Его применяют при лёгких случаях патологии шейки матки и в тех ситуациях, когда нет необходимости в подтверждении гистологического строения поражённой области. Показаниями для проведения диатермокоагуляции шейки матки могут быть:
- Неосложненная эктопия. При обширной эрозии, наличии деформации и разрывов шейки матки используют диатермоэксцизию.
- Лёгкая степень дисплазии (CIN I, дисплазия l степени). При CIN ll желательно применение ДЭЭ.
- Эндометриоз. При обширных поражённых участках (множественных или большой одной эндометриоидных кистах шейки матки) могут выполнять ДЭЭ.
- Остроконечные кондиломы шейки матки и влагалища. При плоских кондиломах лучше применять ДЭЭ с гистологической верификацией удалённых участков.
В каких случаях нельзя
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
Когда лучше делать ДЭК
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Обычно процедуру проводят сразу после менструации или непосредственно перед ее началом.
Как проводится
Диатермокоагуляция шейки матки проводится в амбулаторных условиях, чаще под местной анестезией или без обезболивания.
Прижигание тканей осуществляют с помощью специального зонда – электрода. Второй, пассивный, электрод, помещают под крестец пациентки.
Прижигание может быть немного болезненным. Продолжительность процедуры составляет до 30 минут. После нее женщина уходит домой.
Что нельзя делать после ДЭК
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.
В норме отторжение образовавшегося струпа (корочки) происходит через 7–12 дней после процедуры. При этом возможны небольшие кровянистые выделения. Окончательное заживление происходит через два месяца.
Осложнения
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.
Диатермоэлектрокоагуляция — это метод лечения заболеваний шейки матки, основывающийся на применении тока высокой частоты, который уничтожает затронутые патологией ткани, не причиняя вреда тканям здоровым. Одновременно ток коагулирует сосуды, что позволяет предотвратить, или остановить кровотечение во время операции. Через 1,5-2 месяца на месте поражения током образуется уже совсем новая ткань. Очень важным фактором является назначение такого рода операции только после завершения менструального цикла.
В каких случаях применяется диатермокоагуляция (ДЭК)?
Показанием к назначению данной процедуры являются:
- Легкая или средняя дисплазия
- ДЭК эрозии шейки матки
- Эктопии (без грубых изменений)
- Кондиломы шейки матки и влагалища
- Эндометриоз шейки матки.

Противопоказания для диатермокоагуляции (ДЭК)
Перед проведением диатермокоагуляции врач должен удостовериться в отсутствии противопоказаний у данной женщины. Этот метод нельзя применять в следующих ситуациях:
- При воспалительных процессах женских половых органов (кольпите, цервиците, остром сальпингоофорите и эндометрите). Перед процедурой инфекционную патологию необходимо пролечить и сдать контрольные исследования на ее наличие.
- При раке шейки матки. Применение данного метода в этом случае может вызвать прогрессирование процесса и значительное ухудшение состояния.
- Во время беременности. Это чревато прерыванием беременности.
- В раннем послеродовом периоде.
ДЭК эрозии шейки матки
Одной из самых распространенных причин назначения этой процедуры является эрозия шейки матки. Само по себе заболевание может практически не проявляться. Разве что во время полового акта могут быть незначительные кровяные выделения. Но стоит знать, что это заболевание очень опасно, и может привести к раковым заболеваниям. Если же при просмотре гинеколог медцентра "Север" Александров заметил какие-либо изменения, он обязан провести процедуру кольпоскопии и биопсии.
Подробнее про эрозию шейки матки можно прочитать здесь.
Как подготовиться к диатермокоагуляции (ДЭК)?
Для назначения процедуры по лечению патологий шейки матки (эрозий, дисплазий) необходимо пройти обследование, выявить характер эктопии, причины её возникновения.
Целесообразно пройти следующие обследования:
- Бактериологическое исследование — мазок на флору на выявление воспалительного процесса, инфекций;
- Цитологическое исследование — изучение особенностей строения клеток шейки матки;
- Биопсия — для определения характера патологии;
- Кровь на RW, ВИЧ, гепатиты В и -С;
- Кольпоскопия — для выяснения характера и объёма повреждения шейки.
Как делают диатермокоагуляцию (ДЭК)?
Перед проведением манипуляции излечивают все воспалительные заболевания шейки и влагалища, добиваясь 1-2 степени чистоты. Процедуру назначают на время после завершения менструации, это очень важно. При этом перед проведением процедуры пациентке нужно отказаться от половых контактов. Операция производится под местной анестезией. После того, как обезболивание начнёт действовать, врач аккуратно прижигает нужный участок.
В течение месяца после вмешательства пациентке рекомендуется половой покой, запрещается поднимать тяжести, посещать бассейны, бани, купаться в открытых водоемах, принимать горячие ванны, использовать влагалищные тампоны.

Возможные осложнения после диатермокоагуляции (ДЭК)
С момента изобретения метода указывалось, что он вызывает большое количество осложнений. Эти неблагоприятные эффекты хорошо изучены:
- Одним из частых осложнений является кровотечение. Оно может возникнуть сразу в ходе процедуры или при отторжении образовавшегося струпа. Иногда сильное кровотечение требует хирургического вмешательства.
- Диатермокоагуляция может привести к сужению и даже сращению цервикального канала.
- Часто после нее появляются гематомы и сосудистые расширения (телеангиэктазии).
- Одно из наиболее серьезных осложнений манипуляции – эндометриоз, который возникает вследствие оседания на раневой поверхности клеток эндометрия. Эти клетки попадают на поверхность шейки матки во время менструального кровотечения.
- В результате изменения формы шейки матки вероятно бесплодие.
- Диатермокоагуляция приводит к развитию истмико-цервикальной недостаточности, что увеличивает вероятность невынашивания беременности. Не исключены преждевременные роды или нарушение раскрытия шейки матки в родах.
В целом частота осложнений беременности у пациенток после этой процедуры достигает 80 %. Диатермокоагуляция не должна использоваться для лечения молодых женщин, планирующих беременность и роды. У женщин зрелого возраста прижигание эрозии током применяется для лечения цервикальной интраэпителиальной неоплазии, то есть предраковых состояний.

Где сделать диатермокоагуляцию (ДЭК) в Александрове?
Узнать стоимость диатермокоагуляции (ДЭК), записаться на прием врача медцентра "Север" Александров и проведение процедуры можно по телефону 8 (49244) 9-32-49.
Диагностика эрозии шейки матки
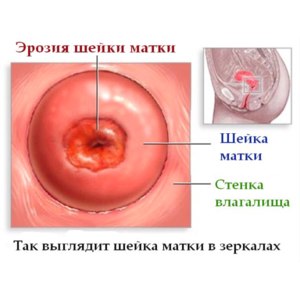
На приеме гинеколог фиксирует в истории болезни все жалобы и осматривает женщину на гинекологическом кресле с применением специальных зеркал. При этом можно выявить наличие каких-либо изменений на шейки матки, выделений из цервикального канала, состояние влагалища и др.
Для детального осмотра применяется кольпоскопия - метод осмотра шейки матки с лупой и пучком света, объединенный в специальный прибор – кольпоскоп. Это исследование делают всем женщинам при профилактических осмотрах – 2 раза в год.
Различают простую кольпоскопию – простой осмотр слизистых – и расширенную кольпоскопию – осмотр слизистых до и после проведения диагностических проб с 3%-ной уксусной кислотой и раствором Люголя ( при обработке шейки матки этими растворами участки эктопии ясно видны ).
Через 2-3 дня после кольпоскопии или до нее возможен забор материала для цитологического исследования ( для изучения клеточного состава шейки матки ). Такое исследование называют PAP – тест. Во всех случаях речь идет об одном – исследовании отдельных клеток с шейки матки для исследования предраковых процессов и рака.
Учитывая значимость половых инфекций в развитии злокачественных заболеваний, все женщины, живущие половой жизнью, должны проходить это исследование 1 раз в год и обязательно – в ходе подготовки к беременности. Цитологическое исследование соскоба проводится всем без исключения, даже при отсутствии видимых изменений на шейке.
Для постановки окончательного диагноза должна быть произведена биопсия шейки матки. При щипковой биопсии отрезается маленький кусочек патологического очага специальным инструментом – конхотомом. Швы при такой биопсии не накладываются. Ее можно проводить в условиях поликлиники.
При ножевой биопсии скальпелем вырезается кусочек шейки матки и затем накладываются швы на шейку матки – как правило, операция производится в стационаре под общим наркозом. Чаще при диагностике эрозии используются биопсия конхотомом.
Чрезвычайно важным для установления правильного диагноза и определения прогноза заболевания является полноценное бактериологическое исследование полового тракта. Оно должно включать мазок на флору ( обычное исследование, которое позволяет исключить наличие воспалительного процесса ) из влагалища и шейки матки, ДНК-диагностику ( ПЦР ) на большинство генитальных инфекций, включая вирусы герпеса и папилломы человека, а также посев ( отделяемое из влагалища, шейки матки помещают на питательные среды, наблюдают, есть ли рост болезнетворных микроорганизмов: если они есть, то на микроорганизмы воздействуют с помощью антибиотиков, чтобы определить, какой препарат оказывает лучший эффект ).
На формирование заболевания шейки матки могут влиять:
- нарушение гормонального баланса организма, приводящее к нарушению нормальной функции и, иногда, нормального, анатомического строения органа ( более ранний или поздний, чем у сверстников, приход первой менструации, нерегулярность менструального цикла );
- курение и злоупотребление алкоголем, которые приводят к снижению выработки женских половых гормонов яичниками и нарушению нормальной работы печени, что, в свою очередь, вызывает нарушение гормонального баланса женского организма и развитие гинекологических заболеваний;
- раннее начало половой жизни, наличие многих половых партнеров обусловливает более высокий риск заражения многочисленными инфекциями и развитие воспаления в генитальном тракте, что в некоторых случаях может приводить к развитию онкологических заболеваний шейки матки;
- состояние репродуктивной функции – количество родов и абортов, которые могут приводить к травматизации шейки матки, воспалительные осложнения послеродового и послеабортного периода;
- неблагоприятная наследственность – наличие у кровных родственниц заболеваний или рака шейки матки;
- национальность – в странах, где у мужчин традиционно принято обрезание, заболеваний шейки матки значительно меньше, т.к. смегма – беловатый жировидный секрет, скапливающийся у мужчины под крайней плотью, - неблагоприятно влияет на здоровье шейки матки;
- культурный уровень женщины и ее партнера – приверженность моногамии, соблюдение правил личной гигиены в сексуальных отношениях уменьшают риск;
- экологическая обстановка – жизнь в промышленной зоне фабрик и заводов, жизнь в зоне экологических катастроф.

Эктопии в большинстве случаев поддаются полному излечению. Методы их лечения разделяют на:
- консервативные ( не хирургические ):
- фармакотерапевтические ( применение лекарств );
- физиотерапевтические;
- нетрадиционные;
- хирургические.
В некоторых случаях приходится использовать комбинацию этих методов. К началу лечения должны быть исключены беременность, дисплазия или рак шейки матки. Обезболивание обычно не требуется, т.к. на влагалищной части шейки матки, где проводится вмешательство, нет чувствительных рецепторов, они присутствуют только в области внутреннего зева, куда прижигающий агент не доходит.
Воздействие на очаг эктопии проводится на 5-7-й день цикла, сразу после менструации. При недостаточной эффективности однократного воздействия проводят процедуру повторно через 3 месяца. Наличие воспаления на шейке матки или во влагалище ведет к увеличению сроков заживления, поэтому необходимо проведение полноценного противовоспалительного лечения до манипуляции.
У нерожавших женщин не рекомендуется использование хирургических методов для исключения даже минимального риска нарушения эластичности шейки матки. Во время беременности лечение эктопии не проводится.
Фармакотерапия может стать единственным методом лечения эктопии шейки матки, например, при выявлении сопутствующих половых инфекций, вызывающих воспаление. Это может быть как системное применение антибиотиков, так и местное использование лекарств в форме свечей, мазей, ванночек. Любое медикаментозное лечение принято начинать с первых дней очередной менструации для исключения возможной беременности.
Чаще фармакотерапия является компонентом комплексного лечения, как предварительный этап, до лечения хирургическими методами. Длительность лекарственного лечения должна быть 1-3 недели для снятия воспалительных явлений и 1-3 месяца для решения вопроса о выполнении более радикальных вмешательств.
Методы химического воздействия на шейку матки также относятся к фармакотерапии, т.к. используются лекарственные препараты. Их применяют при небольшом размере эктопии. Аппликации проводит доктор.
Солковагин – препарат местного прижигающего действия – представляет собой смесь концентрированных кислот. Период выделений из половых путей после процедуры короткий ( 2-3 дня ) или отсутствует. Результаты лечения оценивают через 4-6 недель после последней аппликации препарата. Поскольку с помощью этого метода, как правило, лечат эрозии небольших размеров, то в большинстве случаев бывает достаточно одной аппликации, но допустимо проведение 2-3 аппликаций с интервалом 4-6 дней.
Физиотерапия и нетрадиционные методы редко используются как самостоятельный вид лечения, чаще – в комбинации с другими видами. При сочетании с хроническим воспалением можно применять аппаратную физиотерапию ( магнитотерапию ), бальнеолечение ( лечение ваннами и грязями ), нетрадиционные методы – иглорефлексотерапию, физиотерапию ( травы ). Последнюю используют в виде спринцевания, ванн, мазевых аппликаций. Фитотерапию проводят на подготовительном этапе лечения или после удаления очага эктопии для дополнительного противовоспалительного эффекта.
Для стимуляции регенерации после всех методов лечения можно использовать лазеротерапию. Проводят такое лечение до полного заживления эктопии. Хирургические методы лечения обеспечивают разрушение патологического очага в пределах здоровых тканей.
Диатермокоагуляция ( ДЭК ) предполагает значительное нагревание тканей под воздействием электрического тока ( на электроде температура достигает 80-100С ), что приводит к свертыванию белковых веществ в тканях. Разрушенный, коагулированный очаг эктопии постепенно отторгается, а новые клетки со временем закрывают образовавшийся дефект. На 10-12-й день после процедуры могут появиться жидкие обильные выделения из половых путей, а затем – с небольшой примесью крови.
Заживление раневой поверхности происходит медленнее по сравнению с другими видами лечения. Полная регенерация заканчивается только через 1,5-3 месяца. Эффект достигается у 75-98% пациенток. При необходимости ДЭК повторяют не ранее чем через 3 месяца. Выздоровление констатируют по данным кольпоскопии, цитологии и нормализации влагалищной микрофлоры.
После ДЭК может возникнуть необратимое сужение цервикального канала. Основная причина этого – глубокая травматизация подлежащих тканей, что приводит к повреждению эластичной мышечной ткани и замещению ее на рубцовую, которая не имеет способности растягиваться, что так важно в родах. Это может приводить к разрывам шейки матки. В тяжелых случаях может происходить полное заращение цервикального канала и, как следствие, наступать бесплодие.
При использовании ДЭК могут наблюдаться кровотечение разной интенсивности, ожоги стенок влагалища, а после – обострение хронического воспаления придатков. Проводят ДЭК чаще в условиях поликлиники. Беременность после ДЭК наступает и протекает без заметных осложнений. Нередки нарушения открытия шейки матки в родах. Данный вид лечения желательно не использовать для женщин, планирующих роды, даже повторные.
Криодеструкция является более современным методом. Проводится она чаще амбулаторно. Ее, возможно, применять при обширных процессах на шейке матки. Основан этот метод на использовании, в целях деструкции тканей, низких температур. Чаще применяют жидкий азот, создающий температуру до – 196С. При воздействии низких температур в тканях происходит образование льда, механическое повреждение клеток и денатурация ( повреждение, сворачивание ) белков.
Глубина воздействия на ткани значительно меньше, чем при ДЭК. Вся процедура занимает 4-6 минут. Такое лечение носит бескровный характер в связи с сужением сосудов при действии охлаждения, отсутствует риск образования рубцового изменения цервикального канала. Непосредственно после криодеструкции возникает отечность шейки, обильные водянистые выделения, продолжающиеся до 3-4 недель.
Переносится этот вид лечения хорошо, редко у некоторых женщин могут появиться легкое головокружение, общая слабость, тошнота, покраснение лица. Длительность этих проявлений до 2 часов. Могут возникнуть боли внизу живота при сопутствующем хроническом сальпингоофорите ( воспалении придатков ), продолжающиеся обычно до 2 дней.
Полное заживление наступает через 4-6 недель. В случае необходимости криодеструкцию можно повторить через 3 месяца. Выздоровление, также как и при ДЭК, констатируют по данным кольпоскопии, цитологии и нормализации влагалищной микрофлоры.
К недостаткам метода можно отнести необходимость проведения повторных воздействий для достижения 100%-го эффекта, недостаточную глубину проникновения, что делает данный метод лечения неприемлемым в случае папилломавирусной инфекции, так как в этом случае необходимо более глубокое воздействие. После криодеструкции шейка не теряет своей эластичности, что существенно для женщин, планирующих беременность и роды, нормализуется менструальный цикл.
Лазерная деструкция проводится с помощью высокоэнергетических лазеров ( углекислотный, рубиновый, аргоновый и др. ), которые позволяют воздействовать на ткани за счет поглощения ими лазерного излучения. Процедура безболезненна и не отражается на общем состоянии женщины. Лечению могут подвергаться как пациентки, впервые обратившиеся к врачу для лечения шейки матки, так и женщины после других методов лечения.
Метод основан на переходе лучистой энергии в тепловую при поглощении лазерного излучения водой, находящейся в большом количестве в тканях. При этом в точке воздействия происходит мгновенное закипание внутри- и внеклеточной жидкости, что приводит к образованию пара, который, расширяясь, разрывает клетки.
Так происходит деструкция патологического очага на шейке матки. При лазерном воздействии обрабатывается патологически измененная влагалищная часть шейки матки с обязательной обработкой нижней трети цервикального канала. Глубина термического воздействия в 10 раз меньше, чем при ДЭК, что определяет сроки заживления – в 2-3 раза быстрее, чем при ДЭК.
Данная манипуляция бескровна, т.к. в процессе воздействия лазером просвет сосудов также коагулируется. Сужение цервикального канала, образования рубцов, нарушений менструального цикла нет. Нет влияния на наступление, вынашивание беременности и роды. Метод высокоэффективен при однократном использовании. Заживление заканчивается к 3-4 неделе, к моменту очередной менструации – это наименьшие сроки.
Радиоволновой способ лечения - это уникальный бесконтактный метод воздействия на мягкие ткани с помощью радиоволн высокой частоты ( 3,8-4,0 МГц ). Эффект достигается за счет тепла, выделяемого при сопротивлении тканей проникновению в них направленных высокочастотных волн. Высокочастотная энергия концентрируется на кончике электрода и воздействует на ткань, которая оказывает сопротивление проникновению высокочастотных волн.
При этом ткань сильно нагревается и под воздействием этого тепла клетки, находящиеся на пути волны, подвергаются испарению. При этом непосредственный контакт электрода с клетками отсутствует, а сам электрод не нагревается. Тканевые разрушения при воздействии радиоволной в несколько раз меньше, чем при использовании любого другого метода.
Поскольку отсутствует травма, заживление происходит без образования рубца и в 2-2,5 раза быстрее, чем после ДЭК. Значительным преимуществом является также мощный антимикробный эффект радиоволнового лечения.
Здесь перечислены основные методы лечения эктопии шейки матки. Но не всегда есть возможность, время и средства для их применения. Поэтому никогда нельзя забывать о профилактических мерах, предупреждающих возникновение заболеваний шейки матки, неблагоприятное течение этих заболеваний и развитие осложнений.
На первом месте по значимости стоит борьба с инфекциями, передающимися половым путем. Женщине необходимо тщательно соблюдать гигиену половой жизни, использовать презервативы, иметь не более одного полового партнера, регулярно ( 2 раза в год ) проводить лабораторное обследование на инфекции и лечить их на ранних стадиях. Благодаря выполнению этих мер, возможно, сохранение своего репродуктивного здоровья на долгие годы.

Диатермоэлектрокоагуляция (ДЭК) шейки матки. Ничего страшного.
После биопсии шейки матки, был поставлен эндоцервикоз. Нужно было прижигать эрозию в срочном порядке, т.к. я и сама уже вся извелась с ней, и решила твёрдо от неё избавиться, и по показаниям эрозия была ооочень обширная. После биопсии снова сдала по кругу все анализы, всё допустимо, лейкоциты из мазка, которые были постоянно завышены, чудным образом влились в норму и я решила не откладывая, на 7-й день после менструаций пойти в больницу. У нас прижигание и биопсию делают в отделении гинекологии, по направлению от врача гинеколога из ЖК, а не в самой ЖК, как у некоторых. Поехала утром к 9.00, конечно нервы и трясучка со мной рядом, а трусиха я ещё тааааа))) В приемном покое сразу предупредили, что прижигание будет под наркозом. Тут то я и расслабилась. Но наркоз делится на два вида платный (2000т.р.) и бесплатный (со всякими страшилками и долгого после выхода из него). Потом выяснилось, что в направлении у меня стояло "ДЭК
(т.е.Диатермоэлектрокоагуляция ) тут то я ничего не опняла и испугалась (как так?! ведь гинеколог утверждала на 100% что будет радиоволновое прижигание. ), а ДЭК это тот самы способ, которым прижигали со времён царя Гороха. Блин. стою и думаю, как же так-то. Дело в том, что ДЭК делают по направлению бесплатно, а радиоволновое прижигание платное цена - 3500 рублей. И я готова была отдать эти деньги, если бы они у меня были с собой. А с собой у меня было ровно 3000т.р., из которых 2000т.р. на наркоз автоматом отошли. Естественно, такой роскоши как банкомат в больнице нет. Тут ко мне подошла зав.отделением и говорит:"Не знаю почему вы так все реагируете, когда вам говорят, что прижигание будет самое обычное "как раньше". Ведь женщинам всю жизнь прижигали эрозию этим путём и никто не умер, так же женщины после этого рожали. Тем более у тебя большая эрозия и радиоволнами может не получиться с первого раза всё убрать. " В общем я согласилась и успокоила себя тем, что всё равно буду под наркозом и ничего не почувствую, так что, будь что будет. Зашла в пред операционный блок, переоделась в сорочку. Нас было 5 человек, но у всех разные проблемы, кому биопсию делали, кому операцию мне вот прижигание. Тут меня вызывают. Я ложусь на кресло (если это так можно назвать) такое старое-старое, железное, похоже на электрический стул. Под моей поясницей холоднющая железка и мне говорят прислониться к ней спиной, блиииин она такая холодная. Потом завязали ноги, как псих больной (это чтобы я не дай Бог не дёрнулась, наверное, во сне). Тут анестезиолог говорит, сейчас тебе поставят зеркало, и это самое больное, что ты почувствуешь. Всё остальное сделают, когда ты уснёшь. Вкололи в вену старым железным шприцем наркоз и я тут же почувствовала, как мои веки тяжелеют и я ухожу в сон. Блин, такое состояние приятное))))))))) Мне даже снился самый простой сон. Меня будят, отводят в пред операционную, я ложусь и понимаю, что я в обычном своём состоянии, в своём уме и трезвой памяти. Ничего себе клёвый наркоз! Но на всякий случай полежала полтора часа, отдохнула и поехала домой. Утром снова приехала в больницу, сдала все анализы и гинеколог сказала, что я на больничной 5 дней, на домашнем режиме. Эху, вот это новость))))))))) Какие привилегии)))))) Рекомендации были такие
- воздержание от сексуальных контактов 6 недель;
- запрет на 1-1,5 месяца на физические нагрузки, в том числе на танцы и любой подвижный спорт;
- противопоказание на купание в любых водоемах, включая принятие ванн (только негорячий душ).
Естественно, где-то недели три-четыре выходила водичка, потом кровило немного, но всё это вполне нормально после этой процедуры. Через месяц я пошла в ЖК к своему гинекологу. Она сказала, что сделали всё "красиво". Уж как это для них красиво я не знаю))))))) Через месяц на контроль на кольпоскопию.

Причины проявления рака шейки матки
Проявляется вирусное присутствие цервикальной дисплазией или, по-современному, интраэпителиальной неоплазией (CIN). Если 1 степень неоплазии не относится к предраковому процессу, то 2 и 3 — истинный предрак, причём очень сложно отличить 3 степень от нулевой стадии рака. Тем не менее, длительно существующая — более двух лет CIN 1 подлежит радикальному хирургическому лечению, как дисплазии больших степеней и даже нулевая стадия рака, поскольку высока вероятность перехода CIN1 в более тяжелую категорию.
Факторами риска рака шейки матки признаются, кроме сопряженного с инфицированием ВПЧ рискованного полового поведения и раннего начала половой жизни, курение и противозачаточные таблетки, снижающие местный иммунитет слизистой половых органов. Биологическая наследственность не играет роли в инициации заболевания, но безусловно работает социальная наследственность.
Стадии рака шейки матки
По распространенности процесса распределение таково:
Прогноз выживаемости
Стадия I А, когда участок рака максимально достигает 5×7 х 7 миллиметров и лечение молодых пациенток ограничивается сохранением матки с возможностью рожать. Рецидив не исключается, но излечение наиболее вероятно и достигает 95%.
Прогноз выживаемости при распространенности уровня IB1-2 и IIA уже не столь благостен, так как злокачественный процесс существенно большего размера, но не вышел за пределы половой сферы.
Стадии IIB, III и IVA — это занятый опухолью малый таз, инфильтрация нервов тазового сплетения и вовлечение сосудистых пучков. В этой клинической ситуации применяется весь спектр лечебных мер, при технической возможности предпочтение отдано хирургии с полным удалением внутренних половых органов, обязательно присоединятся облучение с химиотерапией. Излечение сомнительно и только 25% не без проблем смогут пережить пятилетку.
Прогноз выживаемости при IVB стадии, предполагающей отдалённые метастазы, очень неважный, прожить больше 2-х лет удастся избранным — с высокой чувствительностью к лекарствам при отсутствии противопоказаний к платиновым производным.
Возврат заболевания — неприятное событие, но выживаемость определяется формой рецидива. Если рецидив представлен только опухолью в культе влагалища, то возможно условно радикальное лечение с операцией и облучением, если такового не было ранее. Немного перспектив на жизнь при выраженном отёке ноги в сочетании с нарушением оттока мочи из почки и болевым синдромом по типу радикулита, эта триада поддается только паллиативным мероприятиям.
Год с момента выявления злокачественного процесса не переживает каждая седьмая женщина.
Симптомы
При нулевой и 1 стадиях симптомов может и не быть, но заболевание уже выявляется при гинекологическом осмотре.
Вовлечение в раковый процесс мочевого пузыря проявится симптомами цистита, прямой кишки — нарушениями стула, но самое неприятное — образование между органами свищевых гнойных ходов с истечением мочи и кала из влагалища.
Метастазирование в другие органы не типично, у большинства превалирует распространение в малом тазу с метастазами в лимфатическую систему. Часто метастазы по лимфатическим сосудам доходят до надключичной области.
Диагностика
Выявление рака шейки на ранних стадиях и предрака доведено до высокого уровня, практически до автоматизма — это скрининг при диспансеризации. При регулярном посещении гинеколога удается выявить дисплазию CIN1 и не дать шансов на развитие предрака.
При гинекологическом осмотре обязательно выполняется соскоб клеток с поверхности шейки и цервикального канала, при кольпоскопии со всех участков ненормального вида берется кусочек слизистой — биопсия.
МРТ с контрастом очень точно определяет глубину проникновения опухоли внутрь шейки, КТ не столь информативно.
При подозрении на плоскоклеточную структуру, а это почти 80% всех случаев заболевания, в крови определяется уровень маркера SCC, по которому отслеживается активность процесса.
Подозрение на вовлечение мочевыделительной системы и прямой кишки снимается или подтверждается УЗИ и эндоскопическими методами.
Диагноз рака ставится только при морфологическом исследовании кусочка ткани.
Способы лечения
Самый радикальный метод лечения — операция, объём которой может быть минимальным и сохраняющим возможность беременности — конизация, так и очень обширным. При выборе вида оперативного вмешательства базируются на размере опухолевого конгломерата, сопутствующей гинекологической патологии и желании женщины по продолжению рода. Так вплоть до стадии IIА1 возможно сохранение детородной функции, при большем объеме процесса, к сожалению, необходима экстирпация матки.
При поражении лимфоколлекторов метастазами обязательно предусмотрено их хирургическое удаление.
Лучевая терапия при раке шейки матки имеет очень большое значение, это замена операции при противопоказаниях к наркозу, или профилактическое — адъювантное дополнение оперативного вмешательства, которое начинают через 3-4 недели.
Химиотерапия при раке шейки матки имеет вспомогательное значение, однозначно доказано преимущество комбинаций. Роль лекарственной профилактики достоверно не определена, тем не менее, при плохих прогностических признаках и высокой вероятности рецидива после облучения возможны два курса ХТ. При локальной опухоли не более 4 сантиметров возможны 2-3 курса до операции. При метастазах и прогрессировании химиотерапии нет альтернативы, наиболее эффективны препараты платины, к которым добавляют таксаны, гемцитабин, топотекан, ифосфамид, фторурацил.
Профилактика
Вакцинация девочек-подростков против ВПЧ позволяет защитит их от дисплазии и будущего рака. Фактически вакцинировать следует до начала половой жизни, если не удалось с 9 до 12 лет. Вакцина не входит в Национальный календарь прививок, это полностью инициатива родителей ребенка.
У взрослых женщин профилактика заключается в посещении гинеколога и взятии мазков с шейки матки на цитологию.
Третичной профилактикой ВОЗ считает доступность полноценного лечению рака шейки матки.
Рак шейки матки может стать самым редким онкологическим процессом, если каждая женщина позволит себе хотя бы раз в год посещать хорошего гинеколога, умеющего видеть и находить крошечные изменения и помогать избавиться от них, как это делают гинекологи нашей клиники. Мы умеем предотвращать и эффективно лечить злокачественные процессы в любой форме и на любой стадии.
Читайте также:

