Что такое артериовенозная гемангиома
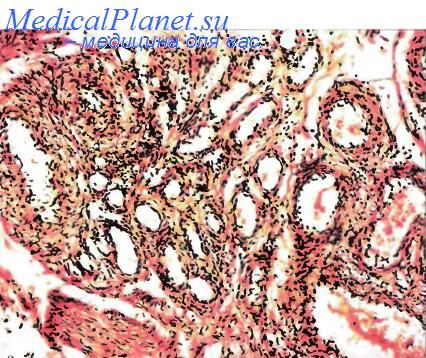
Кавернозная гемангиома — довольно редкая, нечетко отграниченная, доброкачественная сосудистая пролиферация расширенных, как правило, тонкостенных кровеносных сосудов. По возрастно-половым показателям и локализации опухоль похожа на капиллярную геман гному. При поверхностной локализации узелок может иметь синеватый оттенок. Отмечена связь подобного синеватого узелка, растущего в желудочно-кишечном тракте, с коагулопатией потребления (синдром Кассабаха—Мерритта). В качестве варианта выделяют синусоидальную гемангиому, пурпурно-синеватый узелок на туловище, молочной железе или верхней конечности у лиц среднего или пожилого возраста. Иногда он сочетается с множественными энхондромами (синдром Мафуччи).
Под микроскопом при кавернозной гемангиоме видны расширенные тонкостенные, часто полнокровные сосуды, выстланные уплощенным эндотелием. В них могут быть тромбы и флеболиты. Встречаются также сосуды капиллярного и артериального типа. В строме обычно выражено хроническое воспаление. Синусоидальная разновидность отличается более четкими границами, дольчатым строением и сложными переплетениями тонкостенных сосудов, формирующих ложные сосочки. Встречаются расстройства кровообращения и кальцификаты.
Капиллярная гемангиома
Артериовенозная гемангиома — редкий вид гамартомы или мальформации, имеющей артериовенозные шунты. Проявляется в двух разновидностях. Кожная артериовенозная гемангиома (син.: варикозная аневризма, акральная артериовенозная опухоль) встречается, как правило, на лице, голове и шее лиц среднего возраста. Макроскопически представляет собой синевато-красную безболезненную папулу, у которой внешние признаки артериовенозного шунтирования минимальные или отсутствуют. Глубокая артериовенозная гемангиома поражает конечности, голову и шею детей, подростков и молодых взрослых. Обычно она связана с артериове-нозными шунтами, что определяется при аускультации и ангиографии. Это может приводить к осложнениям в виде гипертрофии конечности, увеличения сердечного выброса (минутного объема сердца), коагулопатии потребления и значительной болезненности в зоне поражения.
Обе разновидности гемангиомы иногда подвергаются спонтанному самоизлечению. При расположении гемангиомы на веке выполняется блефаропластика. Под микроскопом кожный узелок состоит из переплетения преобладающих толстостенных вен с артериями и зон обычной капиллярной или кавернозной гемангиомы С помошью окраски на эластику артериовенозные шунты удается выявить не всегда. Глубокий узелок отличается фиброзным утолщением внутренней оболочки сосудов венозного компонента, а также тромбозом и кальцификатами. Артериовенозную гемангиому следует отличать от кавернозной гемангиомы и ангиоматоза.
Эпителиоидная гемангиома (син.: ангиолимфоидная гиперплазия с эозинофилией, гистиоцитоидная гемангиома) — кожное или подкожное, нередко мультицентрическое поражение сосудов головы или шеи лиц среднего возраста. Изредка встречается во внутренних органах. Макроскопически при поражении дермы узел обычно нечетко отграничен, а развиваясь под кожей, он, как правило, имеет отчетливые очертания. У половины пациентов включает в себя мелкую артерию или мышечную вену. Под микроскопом определяется дольковая пролиферация мелких, иногда толстостенных сосудов с пустыми просветами, выстланных набухшими эпителиоидными эндотелиоцитами с эозинофильной цитоплазмой. Последняя содержит вакуоли и нередко настолько вдается в просвет мелких сосудов, что почти его закрывает. Ядра эндотелиоцитов везикулярные, ядрышки почти не различимы. Фигуры митоза редки. Эндотелиоциты экспрессируют VWF, CD31, CD34.
В межсосудистой строме встречаются небольшие комплексы и скопления эндотелиоцитов. В половине случаев, особенно в подкожных узлах, имеются призаки хронического воспаления, в котором доминирующую роль играют лимфоциты, местами формирующие фолликулы, и эозинофилы. В более старых узлах возможны миксоматоз и фиброз. Эпителиоидную гемангиому следует отличать от болезни Кимуры (lgE-опосредованного аллергического заболевания), а также эпителиоидной гемангиоэндотелиомы и бациллярного ангиоматоза (возможно, имеющего микобактериальное происхождение).
Сосудистые аномалии
Ангиома (от греч. angeon - сосуд и oma - опухоль) - доброкачественное новообразование, развивающееся из лимфатических и/или кровеносных сосудов.
Все сосудистые аномалии подразделяются на дв основные группы:
- Гемангиомы(сосудистые опухоли)
- Сосудистые мальформации (ангиодисплазии)
Гемангиомы наблюдаются значительно чаще, чем сосудистые мальформации. Однако называть все сосудистые аномалии гемангиомами неправильно.
Совершенно различны клиническое течение, строение и лечение этих новообразований.
Гемангиомы
Гемангиома (от греч. "haima" - кровь и "angeon" - сосуд) - доброкачественная опухоль. развивающаяся из сосудистой стенки. Может находитьсчя в различных органах и тканях человека. В ряде случаев наблюдается агрессивное течение, при котором отмечается быстрый рост и прорастание в окружающие ткани.Что в свою очередь приводит к их разрушению. Это может сопровождаться различной степенью косметическим дефектом, и функциональные нарушениями различной степени.
Детские гемангиомы
Одними из наиболее распространенных сосудистых аномалий у детей является гемангиома. Она может возникнуть в любой части тела, будь то на коже или в органах. Гемангиома наблюдается у 10-12% новорожденных детей и заметна сразу после рождения, преобладая у девочек в соотношении 7. 1.
В 80% случаевотмечается еденичная гемангиома с локализацией на теле. У 20% могут появляться в нескольких местах.
Наиболее частой локализацией является голова и область шеи.



Рис: Детские гемангиомы
В большинстве случаев наблюдается этапность в раз-витии гемангиом
Первый этап: это рост быстрыми темпами, в первые 6-9 месяцев. В ходе этого этапа гемангиома становится наиболее заметна, она приобретает ярко красный цвет и неровную форму. Если же гемангиома находится не на поверхности кожи, а глубже то, цвет может быть синеватый.
Второй этап: как только рост заканчивается гемангиома начинать регрессировать. Этот процесс идет медленно и может длится от одного года до девяти лет. В течение этого времени, она будет сокращаться и цвет будет меняться до бледно-фиолетового или серого. Поражения станут мягкими на ощупь, если на гемангеомах были язвы, то от них могут остаться шрамы. Если на теле присутствуют волосы, то в местах поражения их будет мало или не будет вовсе.
Третий этап: это заключительный этап, когда место поражения приобретает нормальный цвет и иногда остается лишь фрагмент вытянутого кожного покрова, который может быть удален.



Рис: Детская гемангиома на протяжении трех этапов
Внешний вид гемангиомы зависит от того, в каких слоях кожи она находится, на поверхности или в глубоких слоях. Поверхностная гемангиома имеет ярко-красный цвет. Глубокая, как правило - синяя или цвета кожи. Некоторые гемангиомы могут состоять как из поверхностных, так и глубоких фрагментов.



Рис: Детские гемангиомы: поверхностная, глубокая, смешанная
Врожденные гемангиомы
Врожденные гемангиомы являются аналогичной доброкачественной опухолю как и детские гемангиомы, но в отличие от детских, они полностью сформированы при рождении. Они также как и детские могут самостоятельно регрессировать и полностью исчезнуть.
На практике, врожденные гемангиомы появляются гораздо реже детских. Эти гемангиомы бывает трудно отличить от других врожденных поражений, в частности от фибросарком. Поэтому очень важно поставить точный диагноз поражения, избавив от не нужных хирургических вмешательств.



Рис: Врожденные гемангиомы: на бедре и на голове вместе с артериограммой питающих сосудов
Внутримышечные гемангиомы
Внутримышечная гемангиома это редкое поражение, оно отличается от детской гемангиомы тем, что она возникает у людей, более старшего возраста. Это условие часто путают с другими гемангиомами. В большинстве случаев, в литературе под "внутримышечной гемангиомой" подразумевают мягкую ткань венозной мальформации. Эта путаница возникла в результате не надлежащего исследования и врачебных ошибок. По сравнению с венозной мальформацией, внутримышечную гемангиому можно обнаружить в любом возрасте, она имеет артериальное питание, и в отличие от артериовенозных мальформация, это поражение не демонстрируют артериовенозного шунтирования.
В целом, внутримышечная гемангиома это тоже доброкачественная опухоль, которая может стремительно расти, и учитывая тот факт, что она находятся в мышечной ткани, большинство пациентов, могут испытывать боль различной степени.


Рис: Внутримышечная гемангиома на ангиографии до и после эмболизации
Сосудистые ангиодисплазии (мальформации)
Сосудистые мальформации - доброкачественные сосудистые поражения (не раковые) их еще ошибочно называют "гемангиомами". Эти повреждения всегда присутствуют при рождении, но могут оставаться не замеченными и проявиться через несколько дней или даже лет. Эти нарушения возникают в равной степени как у мужчин так и у женщин. Наиболее заметное различие между сосудистой мальформацией и гемангиомой это естественный ход развития поражений. Гемангиома растет быстро, а затем начинает постепенно уменьшаться, а сосудистая мальформация растет вместе с человеком в течение всей жизни и не уменьшаться. Существуют пять видов сосудистых мальформации, их можно классифицировать по типу их кровоснабжения (венами, артериями или лимфатическими сосудами).
Капиллярные мальформации (они еще известны как Порт-винные пятна) присутствуют при рождении и бывают различных размеров и в разных местах, но чаще на лице. Эти поражения, как правило, растут пропорционально росту ребенка и имеют розовый или красноватый цвет, но с возрастом они становятся темнее.
До недавнего времени причина появления Порт-винных пятен была не ясна. Сегодня же считается, что это поражение появляется в результате плохого или вообще отсутствующего контакта нервных окончаний с данной областью капилляров. В результате дефицита нервных импульсов, сокращения капилляров уменьшается, что приводит к их расширению. А поскольку эти капилляры расположены близко к поверхности кожи, то появляются розовые или фиолетовые пятна.


Рис: Капиллярные мальформации (Порт-винные пятна)
Венозные мальформации являются наиболее распространенными сосудистыми аномалиями. Они присутствуют при рождении, и не всегда очевидны. Венозные мальформации могут затрагивать практически любой тип ткани в организме, включая кожу, мышцы, кости и внутренние органы. Кроме того, они могут сжимать нервы, вызывая изменения двигательной активности.



Рис: Венозные мальформации на лице
Чаще всего, эти поражения расположены на лице, руках или ногах. Они могут быть локализованы на небольшом участке или могут охватывать большую часть тела (например, всю руку или половину лица и т.д.). Венозные мальформации могут быть глубокими или поверхностными. Поверхностные в основном синего и красного цвета. Глубокие поражения не имеют цвета или слабо-заметны. На поверхности кожи они создают шишку или горб. На ощупь они мягкие и теплые, при сдавливании становятся меньше. Когда ребенок плачет или лежит, то эти поражения могут становиться темнее и увеличиваться.
Венозные мальформации растут пропорционально с ребенком постепенно расширяясь, но могут увеличиваться, когда идет половое созревание или принимаются оральные контрацептивы. Женщины могут испытывать обострение симптомов во время беременности.



Рис: Венозные мальформации в конечностях
Артериовенозные мальформации - это аномальное сплетение кровеносных сосудов когда артериальная кровь из артерий попадает прямо в вены, минуя капиллярную сеть. Поэтому вены обычно расширяются, так как принимают дополнительный объём крови. Эти поражения проявляются при рождении только у 40% больных. В течение жизни они могут появляться или увеличиваться, во время полового созревания, беременности или в результате травмы.
Артериовенозные мальформации делятся на четыре состояния:
Состояние 1 - Покоя
Поражение может выглядеть красноватой областью на коже или пульсирующей массой с естественным цветом.
Состояние 2 - Увеличение
Пораженная область становится больше и теплее на ощупь, на нежной поверхности чувствуется пульсация поверхностных вен.
Состояние 3 - Повреждение
Поражение начинает кровоточить и появляются язвы.
Состояние 4 - Повреждение плюс появление сердечной недостаточности
Поражение на столько масштабное, что оббьем крови проходящий через него, влияет на сердечную деятельность.



Рис: Артериовенозные мальформации: 3D ангиография поражения вокруг колена; на ушной раковине; на нижних конечностях
Лимфатическая мальформация - поражение врожденного характера, микроскопическая структура которого напоминает тонкостенные кисты различных размеров - от узелков диаметром 0,2- 0,3 см до крупных образований. Лимфатические мальформации встречаются значительно реже, чем гемангиомы, и составляют примерно 10-12 % всех доброкачественных новообразований у детей. Патоморфологическая и клиническая классификация в основном совпадают. Различают простые лимфатические мальформации, кавернозные и кистозные.
Простая лимфатическая мальформация представляет собой разрастание лимфатических сосудов органических участков кожи и подкожной клетчатки. Это поражение представляет собой утолщение кожи, слегка бугристое, не резко очерченное, как правило, с небольшой подкожной частью. Иногда на коже наблюдаются разрастания элементов мальформации в виде небольших узелков. Поверхность поражения может быть несколько влажной (лимфорея).
Кавернозная лимфатическая мальформация является наиболее частой формой, наблюдаемой у детей. Структура ее представлена неравномерно наполненными лимфой полостями, образованными из соединительнотканной губчатой основы, содержащей гладкие мышечные волокна, эластический каркас и мелкие лимфатические сосуды, выстланные эпителием. Кавернозная лимфатическая мальформация определяется по наличию припухло-сти, нерезким очертаниям, мягкой консистенции. Часто ощущается флюктуация. Кожа может быть спаяна с образованием, но не изменена или мало изменена. При надавливании опухоль может сжиматься, затем медленно наполняться вновь. Смещаемость опухоли незначительна. Рост достаточно медленный. Наиболее характерная локализация кавернозных лимфатических мальформаций - шея, околоушная область, щеки, язык, губы. Весьма характерны частые воспалительные процессы, развивающиеся в этом поражении. Иногда в результате воспалений лимфатическая мальформация останавливает свой рост и даже исчезает.


Рис: Лимфатическая мальформация конечности
Кистозная лимфатическая мальформация может быть представлена одной или мно-жеством кист величиной от 0,3 см до размера головы ребенка, которые могут сообщаться между собой. Она представляет собой эластичное образование, покрытое растянутой кожей, которая, как правило, не изменена. Отмечается отчетливая флюктуация. Иногда через ис-тонченную кожу просвечивает синеватое образование. При пальпации можно уловить неровности стенок кист. Наиболее часто эти мальформации встречаются на шее (причем одна часть опухоли может находиться в средостении в виде "песочных часов"). Кистозные лимфатические мальформации растут довольно медленно, но при своем росте могут сдавливать сосуды, нервы, а при расположении вблизи трахеи и пищевода - эти органы, что требует порой экстренных оперативных вмешательств.
Могут существовать переходные элементы лимфатических мальформаций, одна форма может сочетаться с другой.
Лимфатические мальформации чаще всего обнаруживают в первый год жизни ребенка (до 90%), реже в первые 2-3 года. Локализуются они там, где бывают скопления регионарных лимфатических узлов: в подмышечной области, на шее, щеках, губах, языке, паховой области, реже в области корня брыжейки, забрюшинном пространстве, средостении.
Растут лимфатическая мальформации относительно медленно, чаще синхронно с ростом ребенка, но иногда они резко увеличиваются независимо от возраста.


Рис: Лимфатическая мальформация в области лица и шеи
Как следует из названия, комбинированные сосудистые мальформации включают несколько типов поражений, они состоят из новообразованной капиллярной ткани, перемежающейся с более зрелыми участками полостных образований с эндотелиальной выстилкой (например: капиллярно- венозная, артериально- лимфатическая). Рост мальформации происходит главным образом за счет капиллярных включений, венозные и артериовенозные участки в основном представляют стационарную часть поражения. Комбинированные мальформации можно характеризовать как динамические образования, представляющие переходную стадию от капиллярных к венозным и артериовенозным мальформациям.
Комбинированные мальформации носят имена врачей, которые впервые их описали (их еще называют синдромами). В настоящее время существуют два основных синдрома, это Klippel-Trenaunay и Parkes Veber.
Синдром Klippel-Trenaunay - это сочетание капиллярной и лимфатической мальформации с гипертрофией мягких тканей и конечностей (разрастание конечности). Данному поражению может быть подвержен любой участок тела и любая конечность. Первые признаки Klippel-Trenaunay находятся на коже, и как правило, только на одной конечности. Гипертрофия пострадавшей конечности может появляться при рождении или в первые несколько месяцев жизни.
Как и при других сосудистых мальформациях, для снижения увеличения поражения используется эластичный компрессионный чулок. Эти чулки помогут уменьшить объем жидкости скапливающейся в конечности. При значительной разнице в длине нижних конечностей, используют хирургические методы исправления.
Синдром Parkes Veber - это сочетание капиллярной и артериовенозной мальформаций. Данный синдром, также, может повлиять на любую конечность и привести к ее разрастанию. Внешне это поражение выглядит как теплые, розовые пятна на коже переходящие в сосудистые соединения, распространяющиеся глубоко в мышечную ткань. Проходящая кровь через эти аномальные соединения, приводит к застоям и сердечной недостаточности.
Лечение, как правило, по аналогии с синдромом Klippel-Trenaunay. Хирургия или склеротерапия проводятся в исключительных случаях при тщательном обследовании.


Рис: Поражение конечностей синдромом Klippel-Trenaunay
Аннотация научной статьи по клинической медицине, автор научной работы — Гончарова Я.А.
Обсуждаются основные вопросы клиники и патогенеза гемангиом и сосудистых мальформаций новорожденных. Патология представлена в соответствии с современной международной классификацией сосудистых аномалий. Рассматриваются современные подходы к лечению указанной патологии.
Похожие темы научных работ по клинической медицине , автор научной работы — Гончарова Я.А.
Hemangiomas and Vascular Malformations. Current Theories and Therapeutic Management
The basic problems of the clinical picture and the pathogenesis of hemangiomas and vascular malformations of newborns were discussed. Pathology is presented in accordance with current international classification of vascular anomalies. Current approaches to the treatment of this pathology are considered.
Питания дитячоТ xipyprii, ¡нтенсивноТ терапп i реатмацп у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
УДК 616.14/16-006.311.03.-08.031.81 ГОНЧАРОВА Я.А.
Донецкий национальный медицинский университет им. М. Горького
ГЕМАНГИОМЫ И СОСУДИСТЫЕ МАЛЬФОРМАЦИИ. СОВРЕМЕННЫЕ ТЕОРИИ И ЛЕЧЕБНАЯ ТАКТИКА
Резюме. Обсуждаются основные вопросы клиники и патогенеза гемангиом и сосудистых мальформаций новорожденных. Патология представлена в соответствии с современной международной классификацией сосудистых аномалий. Рассматриваются современные подходы к лечению указанной патологии. Ключевые слова: гемангиома, сосудистые мальформации, лечение.
Сосудистые аномалии представляют собой гетерогенную группу врожденной патологии сосудов. Они подразделяются на сосудистые опухоли и мальформации, отличающиеся специфическим строением, патофизиологией, особенностями клинического течения и подходами к лечению. Ге-мангиома является наиболее часто встречающейся сосудистой опухолью. Лимфатические, капиллярные, венозные и артериовенозные мальформации составляют большую часть пороков развития сосудов.
В настоящее время для систематизации сосудистых аномалий используют классификацию Международного общества изучения сосудистых аномалий ISSVA (International Society for the Study Of Vascular Anomalies), принятую в 1996 году [1]. Данная классификация основана на исследованиях гемодинамики, проведенных Mulliken и Glowacki (1982) [2].
Принципиальным вопросом в этой классификации является разделение сосудистых аномалий на сосудистые опухоли и мальформации. Геман-гиома представляет собой эндотелиальную гиперплазию и является доброкачественной опухолью. Мальформация — это дефект строения сосудов, который возникает в процессе эмбрио- и васкуло-генеза.
— другие, редкие гемангиоэндотелиомы;
— приобретенные сосудистые опухоли (пиоген-ная гранулема, гемангиома в виде мишени, микро-венулярная гемангиома и т.д.).
1. Мальформации с медленным кровотоком.
— семейная кожная и слизистых оболочек;
2. Мальформации с быстрым кровотоком:
3. Комбинированные сложные сосудистые маль-формации.
Учитывая, что в последние годы появились новые методы лечения и коррекции данной сосудистой патологии, ведение таких пациентов требует привлечения специалистов различного профиля, а именно педиатров, отоларингологов, дерматологов, гематологов, хирургов, ортопедов и даже психологов.
Питания дитячоУ xipyprii, ¡нтенсивноУ терапм i реашмацм у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
Патогенез и клиника
Инфантильная гемангиома является наиболее часто встречающейся опухолью у детей и наблюдается примерно у 10 % населения. Недавними исследованиями показано, что они чаще встречаются у девочек с низким весом, родившихся до 37 недель беременности, преимущественно в результате экстракорпорального оплодотворения [3]. Реже встречаются врожденные гемангиомы, присутствующие при рождении, с пока неясным механизмом образования. Врожденная гемангиома может иметь быструю инволюцию в сравнительно короткий промежуток времени (быстро инволюирующая врожденная гемангиома, или RICH), или же она может вообще не инволюировать (неинволюирую-щая врожденная гемангиома, или NICH).
Патогенез инфантильной гемангиомы до сих пор остается неясным. В настоящее время доминируют две теории. Первая теория указывает на то, что источником растущих эндотелиальных клеток ге-мангиомы является ткань плаценты, проникающая в фетальные мягкие ткани в процессе беременности или рождения [4]. Вторая теория предполагает, что гемангиома развивается из стволовых клеток, что основывается на обнаружении циркулирующих прогениторных и стволовых клеток у пациентов с гемангиомами [5].
Инфантильная гемангиома появляется в первые дни после рождения и обычно представлена четко ограниченным плоским эритематозным или ярко-красного цвета пятном. На этой стадии гемангиому можно спутать с другими сосудистыми образованиями, однако быстрый вертикальный рост геман-гиомы позволяет поставить правильный диагноз. Характерной клинической картиной является одиночный узел в виде клубники либо сливные папулы ярко-красного цвета (рис. 1). Сочный цвет геманги-омы свидетельствует о внутридермальной локализации образования. При подкожной локализации рельеф и границы образования теряют четкость. Подкожная гемангиома имеет синюшный оттенок (рис. 2). Гемангиомы чаще бывают единичными; наличие у новорожденного 5 и более гемангиом
Рисунок 1. Типичная инфантильная гемангиома
требует дополнительного обследования, так как множественные гемангиомы на коже могут быть стигмой гемангиомы печени или других внутренних органов [6].
Для гемангиомы характерна стадийность развития. Выделяют фазу роста (первые недели и до 3-6-го месяца жизни), фазу стабилизации (с 6-8-го месяца и до 12-20-го месяца), фазу регрессии (до 6—7 лет). Результатом спонтанной инволюции гемангиомы является склероз.
Локализация на голове и шее в большинстве случаев соответствует иннервации тройничного нерва, а локализация в проекции нижней ветви в 60 % случаев сочетается с заглоточной геманги-омой. Пациентов с сегментным расположением гемангиомы следует обследовать для исключения синдрома PHACES (мальформация головного мозга, гемангиома на лице, артериальные сердечно-сосудистые аномалии, патология глаз, дефект грудины) [7].
В большинстве случаев диагноз гемангиомы ставится клинически, однако в некоторых случаях его следует подкреплять дополнительными инструментальными методами исследования (рентген, доп-плерография, МРТ).
Лечебная тактика. В настоящее время инфантильные гемангиомы принято разделять на непроблемные, которые имеют небольшие размеры и неопасную локализацию, и сложные (проблемные). В отношении непроблемных гемангиом оправдана выжидательная тактика до наступления спонтанного регресса образования. Сложные гемангио-мы характеризуются быстрым ростом, большим объемом, специфической локализацией (лицо, конечности, вблизи естественных отверстий). К сложным гемангиомам также относят геманги-омы с осложненным течением (с изъязвлением, признаками острого воспаления, нагноившиеся гемангиомы). Ведение сложных гемангиом активное. Используют различные виды деструкции и медикаментозное лечение. Наиболее перспективным является сочетание медикаментозного и деструктивного лечения. Из системного медикаментозного лечения применяют внутривенное или
Рисунок 2. Инфантильная гемангиома с подкожной локализацией
Питания дитячоУ xipyprii, ¡нтенсивноУ терапм i реаымацм у практиц пед1атра /
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
пероральное введение кортикостероидных гормонов из расчета 3—4 мг/кг/день. Однако в настоящее время системным лечением 1-й линии является пропранолол. В 2008 году было обнаружено, что применение неселективных р-адреноблокаторов у новорожденных с сердечно-сосудистыми заболеваниями и сопутствующей инфантильной гемангио-мой тормозит пролиферацию гемангиомы. Данное наблюдение было подтверждено множественными исследованиями, которые демонстрировали выраженное уменьшение размеров опухоли в течение 1—2 недель после начала лечения пропранололом [8]. Рекомендуемая доза пропранолола, согласно европейскому патенту и патенту США, — 2— 3 мг/кг/день. Доза разделяется на 2—3 введения в течения дня.
Пропранолол рекомендован для лечения проблемных гемангиом, для которых хирургическое вмешательство или выжидательная тактика неприемлемы. Наиболее эффективно лечение заглоточной, периорбитальной и других объемных геманги-ом. Механизм действия пропранолола остается до конца не выясненным. Предполагается, что он влияет на фактор роста сосудов и гемодинамические цитокины [9].
Однако, несмотря на эффективность применения неселективных р-адреноблокаторов, в 50 % случаев требуется применение комбинированного лечения с различными видами деструкции.
К основным применяемым видам деструкции относят хирургическое иссечение, криодеструк-цию, диатермокоагуляцию (в т.ч. радиоволновую коагуляцию), а также чрескожную лазерную коагуляцию.
Другой вид лазерного воздействия — селективная коагуляция, которая достигается применением длинноимпульсного неодимового лазера с длиной волны 1064 нм. В данном случае сосуды подвергаются медленному прогреванию до температуры 75 °С, что приводит к свертыванию крови и термической денатурации эндотелия. Под действием высокой температуры происходит сокращение сосуда и интраваскулярный тромбоз [11].
Сосудистые мальформации сравнительно редки и представляют собой нарушение строения сосудистой сетки. Чаще всего встречаются лимфатические мальформации, капиллярно-венулярные, венозные и артериовенозные. В отличие от гемангиом сосудистые мальформации никогда не регрессируют.
Лимфатические мальформации состоят из расширенных лимфатических сосудов с дефектами соединения между ними. Заболеваемость составляет 1 случай на 2000—4000 новорожденных. Лимфатические мальформации классифицируют по размеру. Выделяют макрокистозную форму (одиночная или множественные кисты > 2 см3), микрокистозную ( Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Питaння дитячо!' xipypriï, iнтeнcивнoï тepaпiï i peamMa^ï y пpaктицi пeдiaтpa I
Questions of Pediatric Surgery, Intensive Care and Resuscitation in Practice of Pediatrician
5. Yu Y, FlintA.F, Mulliken J.B., Wu J.K., BischoffJ. Endothelial progenitor cells in infantile hemangioma // Blood. — 2004. — Vol. 4, № 103. — P. 1373-1375.
6. Horii K.A., Drolet B.A. et al. Prospective study of the frequency of hepatic hemangiomas in infants with multiple cutaneous infantile hemangiomas //Pediatr. Dermatol. — 2011. — Vol. 28(3). — P. 245-253.
7. Metry D., Heyer G., Hess C. et al. Consensus statement on diagnostic criteria for PHACE syndrome // Pediatrics. — 2009. — Vol. 5, № 124. — P.1447-1456.
8. Leaute-Labreze C, de la Roque E.D., Hubiche T., Boralevi F., Thambo J.B., Taieb A. Propranolol for severe hemangiomas of infancy // The New England Journal of Medicine. — 2008. — Vol. 24, № 358. — P. 2649-2651.
9. Richter G.T., Friedman A.B. Hemangiomas and Vascular Malformations: Current Theory and Management// Int. J. Pediatr. — 2012. — № 7. — P. 645-658.
10. Баранник М.И., Белянина Е.О. Проблемы и ошибки чрес-кожной лазерной коагуляции сосудов кожи в практике врача-дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
11. Гончарова Я.А. Гемангиомы раннего детского возраста. Тактика ведения // Пластическая хирургия и косметология. — 2012. — № 1. — С. 140-145.
Донецький нацюнальний медичний у^верситет ím. M. Горького
ГEMAHГiOMИ ТA CУДИHHi MAЛЬФOPMAЦiÏ. CÓ4ACHÍ ТEOPiÏ ТA ЛiKУBAЛЬHA ТAKТИKA
Резюме. Обговорюються основш питання клшки та патогенезу геманпом i судинних мальформацш немовлят. Патолопю надано вщповщно до сучасноï мiжнародноï класифшацП судинних аномалш. Розглянуто сучасш тдходи до лшування вказаноï патологи.
Kлючовi слова: геманпома, судинш мальформацП, лшування.
Donetsk National Medical University named after M. Gorky, Donetsk, Ukraine
HEMANGIOMAS AND VASCULAR MALFORMATIONS. CURRENT THEORIES AND THERAPEUTIC MANAGEMENT
Summary. The basic problems of the clinical picture and the pathogenesis ofhemangiomas and vascular malformations of newborns were discussed. Pathology is presented in accordance with current international classification of vascular anomalies. Current approaches to the treatment of this pathology are considered. Key words: hemangioma, vascular malformations, treatment.
Читайте также:

