Что означает высокодифференцированная карцинома мочевого пузыря
Среди всех злокачественных заболеваний выводящей урину системы переходноклеточный рак мочевого пузыря является не только самым распространённым (до 80% случаев), но и социально-значимым. Он поражает чаще всего мужчин среднего и старшего возраста. Это еще трудоспособная и в большей части сексуально активная прослойка населения.
Заболевание приводит их к инвалидности, снижает уровень жизненной активности, несёт высокий риск летального исхода. Профилактика и своевременная диагностика являются важными факторами в борьбе с патологией.
Переходноклеточный рак мочевого пузыря: характеристика заболевания
Этот вид рака называют ещё уротелиальной переходной карциномой. Опухоль характеризуется высокой агрессивностью, быстро даёт метастазы в близлежащие лимфатические узлы, органы.
Данной гистологической форме новообразования присуща такая особенность, как большой процент рецидивирующего течения. Он возникает у трети пациентов. Это является важной причиной для постоянного наблюдения за здоровьем после излечения.
Развиваться переходноклеточная опухоль начинает с эпителиальных клеток. Выявлено, что наиболее часто он возникает у работающих на вредном производстве. Патологическими предпосылками могут быть как воздействие химических веществ, так и сильный перегрев.

Также предрасполагают к появлению рака следующие факторы:
- курение, особенно более 10 сигарет в день;
- злоупотребление алкоголем;
- питание фастфудом, полуфабрикатами, сахарозаменителями;
- патологии мочевой системы;
- половые инфекции;
- радиация;
- шистосоматоз;
- врождённые патологии развития;
- несвоевременное опорожнение пузыря;
- малое количество выпитой воды в сутки.
Также нежелательно увлекаться острой, копченой, пряной пищей. Застойные явления в малом тазу, сидячая работа, гиподинамия способствуют возникновению онкологического процесса.
В большинстве случаев переходноклеточный рак обнаруживается на неинвазивной стадии, когда он ещё глубоко не пророс в ткани и не дал метастазы. Целый ряд симптомов характеризует появление патологии:
- примесь крови в моче;
- частые позывы;
- болезненные ощущения в момент мочеиспускания и после процесса;
- отёк нижних конечностей, половых органов.
Появление одного или нескольких признаков должно насторожить, незамедлительно следует обратиться к урологу за консультацией.

Рак мочевого пузыря имеет разные клеточные типы, отличается по скорости развития, быстроте распространения по организму. Эти факторы и степень дифференцирования влияют на выбор методов лечения и дальнейший прогноз. Также он может быть инвазивным или нет. Этот показатель характеризует проникновение патологии в слои мочевого пузыря. Рост способен проходить по папиллярному, плоскому, узелковому, инфильтративному, внутриэпителиальному, смешанному типу.
Переходноклеточный рак является онкологическим заболеванием, несущим угрозу жизни человека. Особенно опасно позднее обнаружение патологии, отказ от лечения, применение только рецептов народной медицины, воздействие неблагоприятных факторов на организм.
При незамедлительном обращении, комплексной терапии и дальнейшем контроле за состоянием прогноз в большинстве случаев благоприятный. Современные методы лечения помогают устранить патологию, избежать её рецидива, продлить жизнь человека на долгие годы.
Диагностика переходноклеточного рака мочевого пузыря
Диагностика заболевания начинается с первичного осмотра пациента, проводится бимануальная пальпация. Следует учитывать, что на ранних стадиях эта методика может быть мало информативной. Обязательно проводят УЗИ с хорошо наполненным мочевым пузырём, что позволяет увидеть размер опухоли, её консистенцию, месторасположение. Также выполняют рентгенологический снимок.
Цистоскопия помогает наиболее качественно рассмотреть новообразование. При таком осмотре возможно с наибольшей вероятностью предположить его характер, степень распространения. Производят биопсию – забор материала на гистологию. С помощью МРТ и компьютерной томографии выявляют наличие метастазов в других органах, системах, лимфатических узлах.
Методы лечения
Лечение переходноклеточного рака мочевого пузыря должно быть комплексным, включать в себя разные способы. Подбирают их, исходя из того, на какой стадии обнаружено заболевание, обращают внимание на локализацию, сопутствующие проблемы.
Важным при назначении терапии является вид опухоли по виду изменённости клеток. Высокодифферинцированный будет требовать менее интенсивных, нерадикальных способов устранения проблемы.
Трансуретальный метод удаления новообразования применяют при первой и второй стадиях процесса. Осуществляют её при помощи резектоскопа, его вводят в пузырь сквозь мочеиспускательный канал. Затем через отверстие в приборе пропускают оптику, изображение с которой видно на мониторе. Опухоль удаляют специальной петлёй с помощью электрического тока высокой мощности. При более запущенном течении такую манипуляцию применяют как паллиативный метод.
При большом размере патологического очага, проникновении глубоко в ткани используют резекцию мочевого пузыря. Выполняется операция открытым доступом с разрезом от пупка до лобковой кости. Производится иссечение участка органа с опухолью и близлежащие лимфатические узлы.
При этом удаляется не только орган, но и рядом расположенные ткани в зависимости от пола пациента:
- предстательная железа;
- матка;
- яичники;
- трубы;
- влагалище;
- мочеиспускательный канал.

После такого вмешательства больному создают новый резервуар для урины. Одним из самых распространённых является его формирование из участка тонкой кишки. Его соединяют с мочеточниками и уретральным каналом. Если выделительный канал удалён, то часть нового пузыря выводят на переднюю брюшную стенку в виде стомы. К ней прикрепляют специальные приёмники, которые можно носить под одеждой.
Если такие способы невозможны, то выводят мочеточники непосредственно на поверхность. При этом важно внимательно следить, чтобы трубочки не забивались и не выпадали. Все удалённые ткани отправляют в специальные лаборатории для исследования.
Новейшим методом лекарственной терапии при переходноклеточном раке является иммунотерапия. Учёные открыли подавляющее действие вакцины против туберкулёза (БЦЖ) на опухолевые клетки мочевого пузыря.
Модифицированные бактерии вводят в полость, они стимулируют защитные силы организма, которые разрушают изменённые клетки. После такого лечения риск рецидива снижается вдвое.
Химиотерапию на ранних стадиях при поверхностном расположении опухоли выполняют внутрипузырно. Цитостатики вводят через мочеиспускательный канал. Побочные эффекты при таком методе незначительные. Обычно они проявляются примесью крови в урине, учащённым и болезненным её выведением.
Инвазивный рак, наличие метостазов требуют внутривенных инъекций химиопрепарата. Неприятные симптомы при таком способе более выражены, зависят от средства и индивидуальной чувствительности.
Прогноз и профилактика
Перенесённый переходноклеточный рак мочевого пузыря имеет разный прогноз выживаемости. Он зависит от запущенности процесса, проведённых методов лечения. При обнаружении на первых двух 
стадиях положительные перспективы составляют от 60 до 80%, при более поздних – не выше 25%. При неинвазивной форме злокачественного образования 85% пациентов переживают пятилетний рубеж.
Такой вид онкологического заболевания имеет очень высокую склонность к рецидивам. Больным рекомендуется после выздоровления проходить плановые осмотры не реже одного раза в квартал или полугодие. Обязательно делают УЗИ, цистоскопию, анализ мочи, крови. При необходимости назначается компьютерная томография.
Предупредить возникновение онкологического процесса поможет соблюдение ряда правил. Необходимо снизить или исключить контакты с химическими веществами. Если это невозможно, используют защитную одежду, респираторы, перчатки, противолучевые фартуки. Следует помнить, что частота рака у работающих на нефтеперерабатывающих, лакокрасочных предприятиях выше в 30 раз, чем у остального населения. Людям с отягощённым семейным анамнезом не рекомендуется работать на вредных производствах, в горячих цехах.
Недопустимым является курение, об этой привычке следует забыть навсегда. Не рекомендуется употребление алкоголя, особенно с высоким содержанием спирта. Питание должно быть сбалансированным, с большим количеством овощей, фруктов, кисломолочных продуктов, круп. Отказаться следует от полуфабрикатов, фастфуда, напитков с газом, копчёностей, острых блюд. Важно употреблять не менее 1.5-2 литров очищенной воды в сутки.
Опорожнять мочевой пузырь нужно не менее 4 раз в день, при его наполнении обязательно посещают туалет, терпеть вредно.
Заключение
Любые настораживающие симптомы со стороны мочевыводящей системы, возникающие у человека, должны быть причиной для обследования в медицинском учреждении. Своевременная диагностика переходноклеточного рака является залогом успешного лечения, даёт благоприятный жизненный прогноз.
Соблюдение правил профилактики, особенно для людей с неблагоприятной биологической предрасположенностью, является обязательным. Это помогает избежать развития тяжёлой патологии, несущей угрозу жизни.
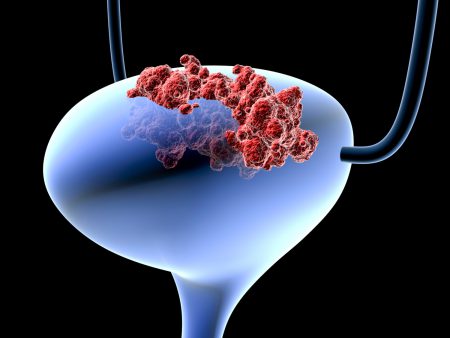
Развитие онкологического заболевания возможно в любой части человеческого организма, и мочевой пузырь не является исключением. В данной статье мы рассмотрим высокодифференцированный рак мочевого пузыря. Расскажем о симптомах и проявлении опухоли, как выявить и как лечить высокодифференцированный рак мочевого пузыря.
Одной из разновидностей болезни является высокодифференцированный рак мочевого пузыря — это новообразование злокачественной природы, которое возникает на слизистой или на его стенке. Такое специфическое название обусловлено тем, что рак образуется именно в эпителии, то есть клеточного типа.
При этом клетки эпителия претерпевают значительное изменение, а процесс перерождения проникает глубоко в ткани. Человек может заболеть в любом возрасте, но наиболее часто страдают мужчины в возрасте 30-40 лет.
Высокодифференцированный рак мочевого пузыря
Одни и те же симптомы могут сигнализировать о разных болезнях, к тому же опухоль не обязательно является злокачественной. Поэтому для постановки точного диагноза недостаточно сделать одно обследование, диагностика состоит из целого комплекса исследований.
На начальных стадиях высокодифференированный рак мочевого пузыря зачастую не имеет никакой симптоматики. Диагностируют болезнь благодаря анализам и обследованиям, которые проводятся в качестве профилактики. Иногда больные отмечают начало гематурии, для которой характерно присутствие в урине крови. Это и является единственным симптомом.
Стоит отметить! Примеси крови в урине не всегда являются признаком ракового заболевания.
Когда начинают проявляться первые симптомы заболевания — это свидетельствует о прогрессировании онкопроцесса. Больной ощущает учащенные мочеиспускательные позывы и трудности в процессе мочеиспускания, сопровождающиеся резкими болями. Помимо этого, могут присутствовать болевые ощущения внизу живота, в зоне анального отверстия и органов половой системы.
При локализации онкоопухоли внутри мочевого пузыря мочеиспускательный процесс сопровождается резями, появляются ложные позывы и непроизвольное выведение урины. Это происходит по причине увеличения онкоопухоли и тем самым уменьшения емкости полости органа. Развитие онкоопухоли в устье мочеточника чревато тяжелыми проблемами в процессе мочеиспускания. Злокачественная опухоль препятствует нормальному выводу урины, из-за чего возникают болевые ощущения в пояснице.
При наличии в мочевом пузыре опухолей отмечают следующую общую симптоматику:
- повышенную утомляемость;
- раздражение;
- нестерпимый зуд;
- расстройства пищеварения;
- резкое снижение в весе;
- ухудшение аппетита либо его отсутствие вообще;
- повышение температуры тела;
- общее недомогание.
Высокодифференцированный рак мочевого пузыря грозит появлением неких осложнений:
- пузырно-влагалищных свищей;
- лимфатической отечности;
- пиелонефрита;
- почечной дефицитности;
- цистита;
- нарушением в работе системы пищеварения.
Диагностика высокодифференцированного рака мочевого пузыря
Диагностические исследования начинают с подробного опроса и выявления факторов риска к которым относятся:
- курение;
- вдыхание паров анилиновых красителей;
- генетическая предрасположенность.
Затем производят забор мочи для следующих лабораторных анализов:
- общий анализ для обнаружения крови в выделениях;
- бактериологический посев покажет наличие инфекций, способных стать причиной недомогания;
- анализ на цитологию показывает наличие измененных клеток в жидкости, которые появляются при раке мочевого пузыря.
Ряд обследований помогут визуально обнаружить опухоль во внутренних органах человека. Это необходимо для определения локализации и типа болезни.
Для более детального обследования применяют ряд следующих диагностических исследований:
- УЗИ – поможет определить размеры новообразования и степень проникновения в мышечную ткань;
- экскреторная цистография – с помощью контрастного вещества, вводимого внутривенно, наблюдают за состоянием почек и мочевыводящих путей на рентгеновских снимках;
- КТ в отличие от обычного рентгена состоит из серии поперечных рентгеновских снимков. Что позволяет наблюдать детали, не заметные при обычной рентгеноскопии;
- МРТ дает поперечное изображение органов малого таза с помощью мощного магнита. На таких изображениях лучше заметны изменения размеров лимфоузлов, пораженных метастазами;
- цистоскопия показывает с помощью миниатюрной камеры изнутри состояние стенок мочевого пузыря;
- биопсия клеток эпителия позволяет обнаружить онкологическое заболевание, и является наиболее распространенным способом диагностики.
Классификация стадий высокодифференцированного рака мочевого пузыря по TNM классификации
Когда диагноз поставлен, необходимо выяснить степень поражения организма, от этого будет зависеть план лечения. Наиболее распространена TNM классификация рака мочевого пузыря. Каждая буква аббревиатуры характеризует определенный параметр, и иллюстрирует степень поражения органов.
T – представляет характеристику непосредственно опухоли, и содержит такие подвиды:
- T0 – опухоль не визуализируется;
- T1 – наблюдается прорастание клеток в подслизистую оболочку;
- T2 – инвазия клеток в мышцу пузыря;
- T3 – дальнейшее разрастание опухоли в жировую ткань;
- T4 – рак затрагивает соседние органы и ткани (матку, предстательную железу, брюшную стенку).
N – состояние лимфатической системы:
- N0 – поражение лимфосистемы не обнаружено;
- N1 – раковые клетки обнаружены только в одном лимфоузле, и его размер не превышает 2 см. в диаметре;
- N2 – размер пораженного лимфатического узла составляет от 2 до 5 см. в диаметре, возможно увеличение нескольких узлов, но размер остается в указанных пределах;
- N3 – увеличение пораженных участков лимфатической системы превышает 5 см..
M – показывает наличие отдаленных метастазов в организме:
- M0 – нет отдаленных метастазов;
- M1 – обнаружены метастазы.
Лечение высокодифференцированного рака мочевого пузыря
Чаще всего высокодифференцированный переходно-клеточный рак мочевого пузыря лечат целым комплексом мероприятий. Это помогает эффективно бороться с очагами болезни и предотвратить их повторное образование.
Процедуры занимают длительное время, и оказывают серьезное воздействие на организм, поэтому так важно строго соблюдать все предписания врача и не медлить с лечением.
Выделяют четыре основных способа лечения высокодифференцированного рака мочевого пузыря:
- хирургическое вмешательство — это наиболее эффективный способ добиться полного выздоровления, удалив все опухоли на поверхности стенок мочевого пузыря;
- химиотерапия подразумевает введение в организм химических веществ, которые оказывают токсическое воздействие на пораженные раком клетки;
- лучевая терапия предполагает воздействие на пораженные участки дозами радиации, чтобы уменьшить их размер;
- биологическая терапия (иммунотерапия) стимулирует иммунитет человека, чтобы предотвратить повторное заболевание.
Наиболее распространенным методом лечения является трансуретральная резекция (ТУР), она дает высокий результат особенно при поверхностных опухолях.
При значительном поражении мочевого пузыря применяется радикальная цистектомия. Она предполагает полное удаление пузыря, прилегающих к нему лимфатических узлов и тканей соседних органов (матки, стенок брюшины, предстательной железы).
Часто операции предшествует курс химиотерапии, который помогает уменьшить размеры опухоли и сократить метастазы. Её же применяют и после резекции, чтобы уменьшить риск рецидива. Препараты вводят внутрипузырно, чаще других используют Митомицин, БЦЖ, а также тиоТЭФ.
Специфика лечения состоит в определении необходимых доз препаратов, которые позволят добиться максимального эффекта.
Если болезнь обнаружена достаточно рано, вероятность положительного исхода высока. Однако после излечения необходимо проводить периодические обследования, чтобы своевременно обнаружить повторные опухоли.
В тех случаях, когда заболевание сильно запущено, и терапия не дает желаемых результатов, можно использовать альтернативные или нетрадиционные способы лечения. Также стоит задуматься об участии в программах по испытанию новых препаратов, которые проводят исследовательские компании.
Важно постоянно следить за своим здоровьем, и фиксировать самые незначительные изменения. Если проблема не проходит длительное время, и появляются другие признаки, которые трудно объяснить самостоятельно, необходимо обратиться за консультацией к специалисту. Профилактические обследования и ранняя диагностика помогут уберечься от серьезного онкологического заболевания.
Карцинома мочевого пузыря – что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 – клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома – наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
Болезни мочевого пузыря включают основные виды опухолей: аденокарцинома, плоскоклеточный рак, переходноклеточный рак (уротелиальный), папиллярная карцинома. Среди злокачественных заболеваний доля опухолей мочевого пузыря всего три процента. Заболеваемость у мужчин превалирует над женской патологией на сто тысяч человек, рак встречается в десяти случаях у мужчин и два случая у женщин. Географически также есть разница по количеству случаев РМП. В западной и южной Европе заболеваемость в два раза выше, чем в восточной части.
Плоскоклеточный рак мочевыводящей системы, в том числе мочевого пузыря – это опухоль, разрастающаяся из эпителия. Способна поражать шиповатый слой, находящийся над базальным слоем слизистой. Эта форма рака встречается только в 3% случаев всей онкологии мочевого пузыря из-за малого количества клеток шиповатого слоя в уроэпителии.
Онкологическая опухоль, развивающаяся из гландулоцитов, залегающих в железистом слое – аденокарцинома. Локализуется опухоль в области верхушки и устья мочевыводящего канала в мочевом пузыре. Эта патология встречается в семи процентах случаев поражения мочевого пузыря.
Переходноклеточный рак – патология, встречающаяся в 90% случаев. Самое распространённое злокачественное новообразование мочевого пузыря в связи с преобладанием в слизистой переходноклеточного эпителия или уроэпителия.
Уротелиальный рак – карцинома CIS (in situ), наиболее агрессивная и злокачественная форма онкологического заболевания.
Классификация
РМП классифицируется в зависимости от степени выраженности анаплазии:
- g1 – уротелиальный рак высокодифференцированной степени;
- g2 – уротелиальный рак умеренно-дифференцированной степени;
- g3 – уротелиальный рак низкодифференцированной степени.
По степени дифференцировки применяется разделение на два типа:
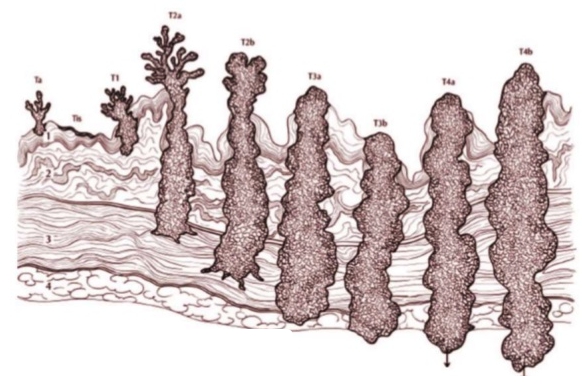
- Стадия 0а, 0is – Ta,TisN0M0 – плоская опухоль, неинвазивная папиллома, не распространяющаяся за пределы переходноклеточного слоя, без метастазов в лимфатические узлы и отдалённый орган.
- Стадия I – T1N0M0 – опухоль выходит за пределы плоскоклеточного слоя и распространяется на соединительнотканный субэпителиальный слой. Метастазы отсутствуют.
- Стадия II – T2a, T2bN0M0 – опухоль распространяется на гладкомышечный слой на внутреннюю и наружную половину, инвазивная форма. Метастазы в лимфоузлы и другие органы не определяются.
- Стадия III – T3a, T3b, T4aN0M0 – определяется разрастание опухоли за пределы мышечного слоя, проникает в ткани матки, предстательной железы, влагалища. Метастазов нет.
- Стадия IV – T4bN0M0, T0-4bN1,2,3M0, TлюбаяNлюбаяM1 – запущенная и опасная стадия онкологической опухоли мочевого пузыря. Насчитывает ряд вариантов морфологического и топографического развития канцерогенного процесса. Опухоль разрастается в соседние органы и ткани, появляются метастазы в отдалённых жизненно важных системах, поражаются регионарные лимфатические узлы.
Уротелиальная карцинома мочевого пузыря – это агрессивное злокачественное новообразование, относится к неинвазивной плоской метаплазии. Называется карцинома CIS (in situ), или переходноклеточный рак. Это наиболее распространённый тип и может составлять 90% больных с онкологическими новообразованиями мочевыводящей системы.
Уротелиальная карцинома разделяется на три клинико-морфологических вида:
- Первичная опухоль, возникшая без фоновых изменений клеточной структуры слизистой мочевого пузыря.
- Вторичная опухоль развивается при наличии ранее диагностированных новообразований мочевого пузыря.
- Сопутствующая карцинома обнаруживается на фоне прогрессирования активной экзофитной опухоли.
Затрагивает в основном слизистый слой, но возможно распространение на мышечный. Железистая оболочка покрывает раковый конгломерат, истончается и приводит к изъявлениям.
Факторы развития
- Неблагоприятная экологическая обстановка в крупных индустриальных городах и мегаполисах. Население всё больше страдает от онкологических заболеваний. Повышенное содержание в атмосферном воздухе солей тяжёлых металлов, производных аммиака, хлора ведёт к возникновению в клетках организма мутаций и появления атипичных злокачественных клеток. Хлорирование воды приводит к повышению риска заболевания онкологическими опухолями в полтора раза.
- Вещества, проникающие в организм во время курения и обладающие канцерогенным действием, запускают механизм малигнизации и образования раковой опухоли. Мужской организм поражается в пять раз чаще, чем женский. Это связано с тем, что женщина менее пристрастна к вредным привычкам. Риск получить РМП у курящих в три раза выше, чем у некурящих. Есть прямая взаимосвязь количества выкуриваемых сигарет с процентом вероятности возникновения опухолей мочевого пузыря, имеющих злокачественный характер.
- Профессиональные неблагоприятные факторы влияют на частоту появления онкологии. У сотрудников предприятий, связанных с контактом с ароматическими аминами, злокачественные новообразования мочеполовой системы в тридцать раз чаще вызывают смерть. В современном мире насчитывается сорок типов производств потенциально вредных и влияющих на частоту возникновения рака.

- Неконтролируемый приём лекарственных препаратов приводит к возникновению онкологической патологии. Исследования Ж.П.Штейна и У.Студера доказали, что приём циклофосфамида при лечении злокачественного гранулематоза и лимфомы повышает риск в пять раз.
- Радиоактивное излучение приводит к возрастанию риска возникновения мутаций и малигнизации клеток переходного эпителия в четыре раза. В исследованиях Prescott S. с соавторами в 2000 году было доказано, у больных, перенесших рентген-терапию при раке предстательной железы, яичников и после терапии онкологии радиоактивным йодом после пятилетнего периода, риск развития высокодифференцированной опухоли возрастает в три раза.
- Наличие фоновых соматических заболеваний в пять раз может увеличить риск заболевания онкологией мочевого пузыря.
- Шистосоматоз в шесть раз, хронический цистит в семь с половиной раз увеличивают риск возникновения злокачественной опухоли. Длительно установленный мочевой катетер повышает риск развития аденокарциномы устья мочевыводящего канала в мочевом пузыре.
- Застой в мочевом пузыре, вызванный недостаточным употреблением жидкости или наличием заболевания, затрудняющего отток мочи, способствует развитию РМП.
Симптоматика
Симптоматически момент начала злокачественной метаплазии выявить невозможно. Появление общей слабости, быстрой утомляемости, немотивированное повышение температуры тела, раздражительность, перепады настроения могут быть первыми вестниками онкологического процесса.
Первым клиническим проявлением, которое обнаруживает у себя больной – является макрогематурия, выраженная в изменении цвета мочи и появлении кровянистых выделений из уретры. В отличие от мочекаменной болезни, макрогематурия при опухоли мочевого пузыря редко сопровождается болями. При онкологическом поражении боли и макрогематурия не взаимосвязаны.
Учащённое мочеиспускание с императивными позывами – это второй по частоте симптом онкологии мочевыводящей системы. Связано с изменением чувствительности к перерастяжению. Инфильтративная форма изменяет объём мочевого пузыря, уменьшая его, и вызывает частое опорожнение.
При развитии карциномы уротелиального эпителия возникают жалобы на чувство дискомфорта в надлобковой области, боли тянущего характера, иррадиирущие в паховую область, в боковые подвздошные области. Боль может усиливаться в зависимости от наполнения мочевого пузыря и приобретать резкий, спастический характер. Боль может появляться в спине и в промежности, отдавать в анальную область.
Именно появление болезненности и гематурии заставляет пациентов обращаться к специалистам.
После акта мочеиспускания возможно появление чувства жжения в надлобковой области, по ходу мочеиспускательного канала и уретры.
В случае развития аденокарциномы в области отверстия мочевыводящего канала наблюдается развитее симптомов механической задержки мочи и чувство переполнения и боли в надлобковой области. Пальпаторно определяется переполненный, напряжённый мочевой пузырь.
Лабораторная диагностика
Проводятся специфические и неспецифические исследования мочи, крови.

Специфические методики исследования позволяют выявить наличие опухолевых клеток в моче и промывных водах мочевого пузыря. Микроскопия осадка мочи при начальных стадиях даёт информацию о слущенных клетках переходного эпителия и недифференцированных атипичных опухолевых мутациях. Исследуемая моча должна быть свежей. Больному надо опорожнить мочевой пузырь, употребить жидкость и после этого производить сбор мочи.
Молекулярный, иммуноферментный анализ выявляет наличие атипичных клеток и определяет онкологический процесс.
Проведение анализа крови и мочи на онкомаркеры – обязательный метод исследования. Проводится исследование на предмет наличия специфического ассоциированного с раковой опухолью антигена BTA. Обнаружение BTA является абсолютным показанием к проведению цистоскопии и высокотехнологических методов диагностики.
Инструментальные методы диагностики
- Цистоскопия – этот метод визуализирует изменения в слизистой. Фото и видеофиксация даёт возможность пересмотреть данные обследования в цветном формате. Полностью даёт информацию о наличии, расположении, форме, степени агрессии опухолевого процесса, насколько стенка мочевого пузыря пострадала.
- Усовершенствованная методика цистоскопии, с применением фиолетового цвета и введением в мочевой пузырь гексаминолевулоната или аминолевулиновой кислоты называется флуоресцентной цистоскопией. Метод определяет участки поражения, не видимые при обычном освещении.
- Трансуретральная резекция выполняется эндоскопическим способом лечения и является методом взятия биопсии раковой опухоли.
- Ультразвуковое исследование даёт характеристику изменений в стенке, наличия и отсутствия опухолевого процесса.
- Компьютерная томография и МРТ позволяют дать ответ на вопросы наличия новообразования, его размеров, степени врастания в соседние органы. Выявление метастазов в лимфоузлы и органы-мишени.
Терапия
- Трансуретральная резекция проводится при наличии поверхностной опухоли (T0, Tis) мочевого пузыря, без вовлечения мышечного слоя, с целью удаления и недопущения инфильтрации. Экзофитные онкологические разрастания удаляются вместе с основанием, с последующим контролем отсутствия прорастания в мышечный слой. Через три недели проводится повторная трансуретральная резекция.
- При мышечно-инвазивной форме рака применяется радикальная цистэктомия с выводом мочи в подвздошную кишку. Для сохранения эректильной функции у мужчин проводят нервосохраняющую радикальную цистэктомию. Операция включает подвздошно-обтураторную двухстороннюю лимфаденэктомию, удаление покрывающей части брюшины, у мужчин предстательной железы, у женщин матки с придатками.
- Введение интрапузырно в виде инстилляций бациллы Кальметта-Герена (BCG терапия). Этот метод лечения является дополнительным, основывается на иммунологическом ответе организма на введение чужеродного агента. Не изучен полностью механизм ответа организма на бациллу, который проецируется на раковые клетки в мочевом пузыре.
- Химиотерапия применяется после проведения ТУР и радикальной цистэктомии. В первом случае проводится однократное введение в полость мочевого пузыря химиопрепаратов (Митомицин С, доксорубицин и эпирубицин). Во втором случае проводится стандартная химиотерапия в предоперационном периоде и после операции.
- Лучевая терапия является неотъемлемым стандартным методом лечения. Проводится во все периоды заболевания: в предоперационном, интраоперационном и послеоперационном. Суммарная доза облучения достигает 70 Гр. Курс лучевой терапии длится в течение месяца.
Прогноз и диспансерное наблюдение
У больных с переходно-клеточной карциномой мочевого пузыря средняя 5-летняя выживаемость 56,7%. При наличии метастазов в лимфоузлы выживаемость снижается до 12,5%.
Наблюдение больных после курса терапии осуществляется в условиях онкологического диспансера и онколога по месту жительства в поликлиниках.

Условно все пациенты разделяются на три группы по факторам развития рецидива и прогрессирования. При наличии риска рецидива может быть низкий уровень риска прогрессирования и наоборот. Прогноз рецидива и прогрессирования заболевания может не совпадать.
Устанавливается режим медицинского наблюдения. Периодичность осмотров в первый год ежеквартальная, включает перечень обязательных обследований:
- Анализы крови и мочи.
- Биохимия.
- Сонографическое обследование органов малого таза.
- Рентгенологическая КТ-графия органов малого таза.
- Рентгенография лёгких.
- Осмотр онкологом.
Второй год периодичность составляет раз в полгода. В последующем раз в год. Эта система соблюдается, если нет рецидивов и прогрессирования заболевания, когда болезнь отступила.
Профилактика
От развития злокачественной опухоли никто не застрахован, но снизить риск заболевания возможно.
- Бросить курение, отказаться от алкоголя.
- Нейтрализовать экологические вредные факторы. Употреблять дехлорированную воду. Не употреблять водопроводную, не обработанную и не проверенную на тяжёлые металлы, наличие анилиновых красителей и других канцерогенных составляющих.
- Поселиться в отдалении от промышленных предприятий.
- Своевременное лечение соматических заболеваний мочевого пузыря. При первых симптомах обратиться к специалистам. Соблюдать периодичность медицинских профилактических осмотров. Выполняются анализ крови и мочи, проводится сонография таза, живота, рентген лёгких.
- Регулярное употребление жидкости не менее литра в сутки. Следить за своевременностью опустошения мочевого пузыря, не допуская застоя мочи.
- Употреблять в пищу экологические продукты, химически не обработанные. Полезно и безопасно есть продукты со своей грядки.
- Проходя рентгенографию, заботиться о защите органов мочеполовой системы, от излучения применяя свинцовые фартуки и защитные экраны. Учитывать полученные дозы.
Читайте также:

