Чем отличается экспансивный рост опухоли от инфильтрирующего
Диагностика и лечение опухолей потребовало тщательного изучения их морфологии и гистологии. Онкологами были изучены факторы трансформации нормальных клеток в опухолевые, типы и скорость роста, степени клеточной дифференцировки. На основании данной информации определяется объем хирургического лечения, прогноз и тактика наблюдения. И поскольку онкологические заболевания диагностируются все чаще, пациент должен иметь представление об онкологии. Поэтому такие понятия, как эндофитный или экзофитный рост, метастазирование, рецидив и многие другие, он должен знать и понимать различия между ними.
Типизация опухолей по центрам роста
Доброкачественные или злокачественные новообразования – это трансформированные нормальные клетки организма, которые потеряли контроль над клеточным делением. Их скорость роста напрямую зависит от наличия питательных веществ и не может подавляться тканевыми факторами организма. Так формируется первичный центр опухоли, который состоит из клеток, которые в данный момент времени быстро и бесконтрольно размножаются.
В зависимости от количества таких центров в сформировавшемся новообразовании, все опухоли делят на уницентрические и мультицентрические. Первые развивались из одного первичного центра, а другие – из нескольких. В результате, мультицентрические, имеющие сразу несколько источников для роста, развиваются и проявляются быстрее, сложнее лечатся.
Уницентрические долгое время не распознаются симптоматически, но могут рано давать метастазы. В итоге еще до развития крупной опухоли с эндофитным или экзофитным ростом новообразование уже имеет отсев в отдаленные ткани, значительно усложняя лечение. Этим объясняется различие в скорости роста опухолей и основных сложностях диагностики. Пациент не обратится до того времени, пока у него не будет симптомов, а потому такое коварное течение заболевания обеспечивает множество сложностей в лечении.
Типизация по направлению роста
Эндофитный и экзофитный рост новообразования – это виды укрупнения клеточной популяции в зависимости от его направления. То есть опухоли различают в зависимости от того, растут ли они наружу органа или внутрь его. В случае с паренхиматозным органом (печенью или поджелудочной железой) опухоль с эндофитным типом роста распространяется внутрь. Экзофитный рост у паренхиматозных органов – это распространение опухоли с поверхности (или его толщи) наружу, после чего новообразование становится видимым.
Рост опухоли в полых органах
При исследовании новообразований полых органов (кишечника, желудка, мочевого пузыря, матки и других) прослеживаются аналогичные закономерности. Эндофитный тип – это рост новообразования в стенку органа. Экзофитный рост в полых органах – это распространение новообразования с поверхности внутреннего эпителия (или средних слоев стенки органа) наружу с выходом в просвет полости. Здесь экзофитную опухоль можно увидеть, тогда как в случае с эндофитной либо нет никаких признаков ее наличия, либо на поверхности органа лишь слегка деформируется эпителий. Это одно из самых наглядных объяснений, почему не все опухоли определяются при эндоскопических исследованиях.
Типизация по характеру роста
С целью прогноза и дальнейшего изучения новообразований имеет смысл классифицировать опухоли по характеру роста. В соответствии с этим признаком разделяют три вида увеличения новообразования в размере. Первый – экспансивный рост: опухоль формируется в виде одного цельного узла или округлого образования, можно видеть четкую границу между здоровой тканью и опухолевой. Растет она по всей поверхности, отодвигая и сдавливая окружающие ткани, но не разрушая их. Часто при экспансивном росте отмечается наличие четкой соединительнотканной капсулы.
Второй, инфильтрирующий тип роста представляет собой проталкивание растущей опухоли между тканями, прорастание в промежутки между ними. И если экспансивный рост характерен для доброкачественного новообразования, то инфильтративный – для злокачественного. Он неблагоприятен в плане прогноза, его труднее диагностировать и удалять хирургически. В результате этого выполняются объемные хирургические операции.
Аппозитный рост (третий тип) – это рост опухоли из первичного источника путем послойной онкотрансформации здоровых клеток. Новообразование как бы превращает окружающие ткани в онкологическую опухоль в том месте, где контактирует со здоровыми клетками. Этот тип роста чаще всего характерен для начальных этапов развития неоплазмы, имеет признаки экзофитного и эндофитного роста опухоли.
Экзофитные опухоли
Огромное количество эпителиальных опухолей растут в полость органа или наружу. И если полость достаточно большая, как желудок, то симптомы будут проявляться поздно. Но когда новообразование растет в узкий проток и уже при достижении малых размеров перекрывает его, начинают появляться характерные симптомы. Еще проще заметить появление опухоли с экзофитным ростом наружу. Тогда локализация становится видимой, что помогает распознать наличие болезни на ранней стадии.
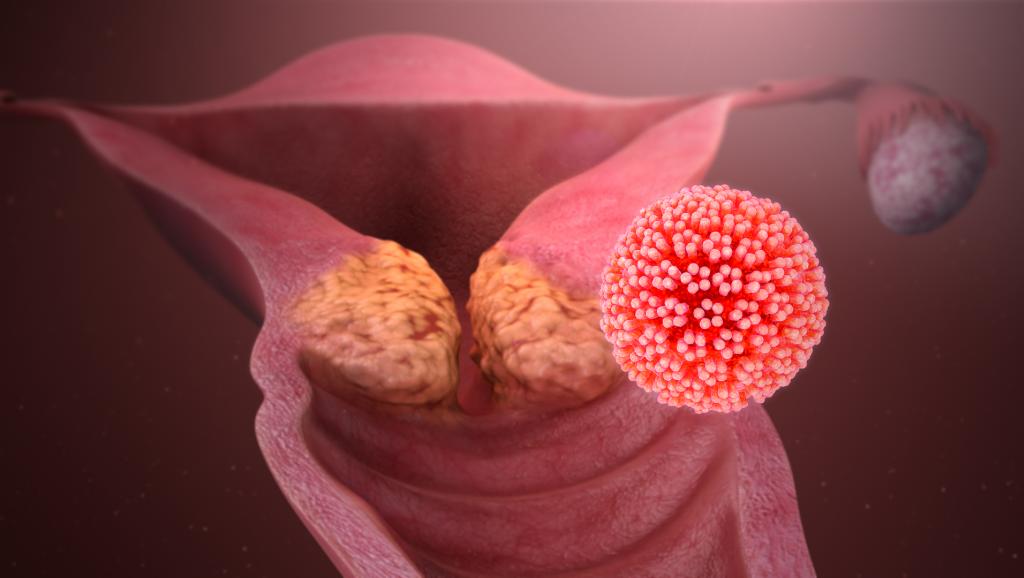
Экзофитная форма роста опухоли характерна для новообразований полых органов и кожи. Они могут быть замечены при эндоскопических исследованиях, в ходе хирургической операции, а также при осмотре у оториноларинголога, терапевта, гинеколога. Это ускоряет диагностику и лечение, позволяет добиться лучшего прогноза для пациента.
Эндофитные опухоли
Типичным примером опухоли с эндофитным ростом является рак молочной железы. Часто эндофитный тип роста сочетается с инфильтративным, что обеспечивает быстрое метастазирование и часто сопровождается рецидивами после хирургического лечения. В этом плане экзофитный и эндофитный рост серьезно отличаются.
Эндофитные опухоли позже проявляются симптоматически, так как растут в толщу паренхиматозного или в стенку полого органа. В случае с раком молочной железы, эндофитная опухоль проявляется гораздо позже экзофитной. Часто это происходит уже после метастазирования, из-за чего небольшое новообразование становится опасным в очаге отсева – легких, лимфатической системе, костях.
РОСТ ОПУХОЛИ
В зависимости от степени дифференцировки различают три вида роста опухоли: экспансивный, аппозиционный, инфильтрирующий (инвазивный).
2) Аппозиционный рост опухоли происходит за счет неопластической трансформации нормальных клеток в опухолевые, что наблюдается в опухолевом поле.
3) Инфильтрирующий, или инвазивный, рост характеризуется тем, что клетки опухоли врастают за ее пределами в окружающие ткани и разрушают их. Инвазия обычно происходит в направлении наименьшего сопротивления по мсжткансвым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов. Комплексы клеток опухоли разрушают их, проникают в ток крови и лимфы, врастают в рыхлую соединительную ткань. Если по пути инвазии клеток опухоли встречаются капсула органа, мембраны и другие плотные ткани, то клетки опухоли вначале распространяются по их поверхности, а затем, прорастая капсулу и мембраны, проникают в глубь органа. Понятно, что границы опухоли при инфильтрирующем ее росте, нечеткие, стертые.
Инфильтрирующий рост опухоли быстрый, он характерен для незрелых, злокачественных опухолей.
В зависимости от числа очагов возникновения опухоли говорят об уницентрическом (один очаг) и мультицентрическом (множественные очаги) росте.
По отношению к просвету полого органа рост опухоли может быть эндофитным или экзофитным.
Эндофитный рост - инфильтрирующий рост опухоли в глубь стенки органа. При этом опухоль с поверхности слизистой оболочки (например, желудка, мочевого пузыря, бронха, кишки) может быть почти незаметна, в то время как на разрезе стенки видно, что она проросла опухолью.
Экзофитный рост - экспансивный рост опухоли в полость органа (например, желудка, мочевого пузыря, бронха, кишки). Опухоль при этом может целиком заполнить полость, будучи соединенной со стенкой ее небольшой ножкой.
В клиническом отношении опухоли неравнозначны.
1) - Доброкачественные, или зрелые опухоли состоят из клеток, в такой мере дифференцированных, что почти всегда представляется возможным определить, из какой ткани они растут (гомологичные опухоли). Нарушена лишь органотипическая и гисто-типическая дифференцировка. Характерен тканевый атипизм опухоли, рост ее экспансивный и медленный. Опухоль не оказывает гибельного влияния на организм, как правило, не дает метастазов.
В связи с особенностью локализации доброкачественные опухоли иногда могут оказаться опасными. Так, доброкачественная опухоль твердой мозговой оболочки, сдавливая головной или спинной мозг, может вызвать серьезные нарушения деятельности ЦНС.
Доброкачественная опухоль может малигнизироваться т.е. превратиться в злокачественную.
2) - 3локачественные, или незрелые, опухоли состоят из мало- или недифференцированных клеток; они утрачивают сходство с тканью, из которой исходят (гетерологичные опухоли). Нарушена не только органотипическая и гистотипическая, но и цитотипичсекая дифференцирова. Характерен клеточный атипизм, сочетающийся с тканевым, рост опухоли инфильтрирующй и быстрый.
Злокачественные опухоли, бедные стромой, растут быстро, богатые стромой - более медленно, но все же быстрее, чем доброкачественные. Иногда злокачественные опухоли растут неравномерно: рост их ускоряется после травмы, при беременности, но замедляется при развитии воспаления в области опухоли.
Выделяют дифференцированные (высоко-, умеренно- и низкодифферецированные) — менее злокачественные и недифференцирванные — более злокачественные опухоли. Установление степени дифференцировки, а значит и степени злокачественности опухоли имеет большое практическое значение.
Злокачественные опухоли дают метастазы - рецидивируют, оказывают не только местное, но и общее влияние на организм.
Метастазирование проявляется в том, что опухолевые клетки попадают в кровеносные и лимфатические сосуды, образуют опухолевые эмболы, уносятся током крови и лимфы от основного узла, задерживаются в капиллярах органов или в лимфатических уздах и там размножаются. Так возникают метастазы, или вторичные (дочерние) опухолевые узлы, в лимфатических узлах, печени, легких, головном мозге и других органах.
Различают гематогенные, лимфогенные, имплантационные и смешанные метастазы.
Одни злокачественные опухоли (например, саркома) метастазируют главным образом по току крови — гематогенные метастазы, другие (например, рак) — по току лимфы в лимфатические узлы — лимфогенные метастазы, а затем уже раковые клетки попадают в ток крови. Об имплантационных (контактных) метастазах говорят при распространении клеток по серозным оболочкам, прилежащим к узлу опухоли.
Чаще в метастазах опухоль имеет то же строение, что и в основном узле. Клетки метастаза могут продуцировать те же секреты и инкреты, что и клетки основного узла. Однако опухолевые клетки в метастазах могут дифференцироваться и становиться более зрелыми, или, напротив – приобретать большую степень катаплазии по сравнению с первичным узлом опухоли. В таких случаях по гистологической структуре метастаза установить природу и локализацию первичного узла опухоли очень трудно.
В метастазах нередко возникают вторичные изменения (некроз кровоизлияние и др.). Метастатические узлы, как правило, растут быстрее, чем основной узел опухоли, поэтому нередко крупнее его. Так, например, диаметр раковой опухоли желудка может достигать 1—2 см. а диаметр ее гематогенных метастазов в печени — 10—20 см. Естественно, что клинической картине болезни на первое место выступают изменения печени.
Время, необходимое для развития метастаза может быть различным. В одних случаях метастазы появляются очень быстро, вслед за возникновением первичною узла, в других — они развиваются через 1—2 года. Возможны так называемые поздние латентные, или дремлющие, метастазы, которые возникают через много (7—10) лет после радикально удаления первичною узла опухоли. Такого рода метастазы особенно характерны для рака молочной железы.
Рецидивирование опухоли - появление ее на том месте, откуда она была удалена хирургическим путем или с помощью лучевой терапии. Опухоль развивается из отдельных опухолевых клеток, оставшихся в зоне опухолевого поля. Рецидивы опухоли иногда возникают из ближайших лимфогенных метастазов, которые не были удалены во время операции.
Влияние опухоли на организм может быть местным и общим.
Местное влияние опухоли зависит от ее характера: доброкачественная опухоль лишь сдавливает окружающие ткани и соседние органы, злокачественная — разрушает их, приводя к тяжелым последствиям.
Общее влияние на организм особенно характерно для злокачественных опухолей. Оно выражается в нарушениях обмена веществ, развитии кахексии. Так, при злокачественных опухолях происходит изменение активности ферментов в крови, уменьшение содержания белков и липидов, увеличение СОЭ, уменьшение, числа эритроцитов в крови и другие.
3) - Опухоли с местнодеструирующим ростом занимают как бы промежуточное положение между доброкачественными и злокачественными: они имеют признаки инфильтрирующего роста, но не метастазируют.
Морфогенез опухолей, или механизм их развития в морфологическом освещении, можно разделить на стадию предопухолевых изменений и стадию формирования и роста опухоли.
Предопухолевые изменения являются обязательной стадией развития опухоли. Выявление таких изменений имеет не только теоретическое, но и большое практическое значение. Оно позволяет выделять группы повышенного риска в отношении возможности развития опухоли того или иного органа, предупреждать возникновение опухоли и диагностировать ее как можно раньше.
Среди предопухолевых морфологи выделяют так называемые фоновые изменения, проявляющиеся дистрофией и атрофией, гиперплазией и метаплазией. Эти изменения, ведущие к структурной перестройке органов и тканей, становятся основой для возникновения очагов гиперплазии и дисплазии, которые и рассматриваются как собственно предопухолевые.
Наибольшее значение среди предопухолевых изменений в последнее время придают клеточной дисплазии, под которой понимают нарастание атипизма клеток в связи с нарушением координации между их пролиферацией и дифференцировкой. Выделяют несколько степеней дисплазии клеток, причем крайнюю степень ее трудно отграничить от опухоли.
Исходя из того, что одни предраковые состояния обязательно переходят в рак, а другие –
не переходят, их делят на облигатный и факультативный предрак.
Облигатный предрак, т.е. предрак, обязательно завершающийся развитием рака, чаше связан с наследственным предрасположением. Это врожденный полипоз толстой кишки, пигментная ксеродерма, нейрофиброматоз (болезнь Реклингхаузсна), нейробластома сетчатки и др. К факультативному прсдраку относят гиперпластически-диспластические процессы, а также некоторые дисэмбриоплазии.
Один из основных признаков злокачественности, инфильтративный рост опухоли является прогностически неблагоприятным фактором для выздоровления: прорастание в ткани приводит к выраженным анатомическим изменениям, при которых не всегда можно удалить новообразование в полном объеме. Чем глубже и шире инвазия рака, тем хуже прогноз – прорастая в соседние органы и ткани, опухоль-паразит медленно и неуклонно убивает организм человека.

Инвазия раковых клеток – несомненный признак злокачественности
Инфильтративный рост опухоли – что это
Инвазия (прорастание) в близлежащие ткани и органы – это важнейший и обязательный признак злокачественного новообразования. В отличие от онкологии, доброкачественные опухоли и узлы раздвигают ткани и сдавливают органы, никогда не врастая в соседнюю структуру (экспансивный рост). Инфильтративный рост опухоли – это несомненный фактор злокачественности, требующий быстрого проведения всех необходимых лечебно-диагностических процедур и выбора оптимальной тактики лечения.
Опухоль-паразит не щадит организм хозяина, разрастаясь во все стороны и разрушая все вокруг себя.
Из всех анатомических структур рак не способен прорастать только в артерии, что объясняется:
- Наличием в сосудистой стенке жесткого каркаса из эластина и коллагена;
- Высоким внутрисосудистым давлением.
Инвазивный рак становится причиной функциональных нарушений, проявляющихся различными симптомами и признаками: зачастую именно эти проявления могут стать важными диагностическими критериями для постановки диагноза. В основе метастазирования рака лежит инфильтративное прорастание тканей (сначала раковые клетки распространяются в близлежащие органы, а затем отправляются в путь по лимфатической или венозной системе в отдаленные органы).
Формы инвазивного рака
Опытный врач-онколог по внешнему виду новообразования сможет определить форму рака. Инфильтративный рост опухоли может быть 3-х разновидностей:
- Экзофитная;
- Эндофитная;
- Смешанная.
Экзофитная форма – это рост по типу наружного узла, когда опухоль прорастает:
- внутрь полости органа;
- наружу за пределы анатомического образования;
- в толщу паренхиматозного органа;
- в кожу, выступая над поверхностью.
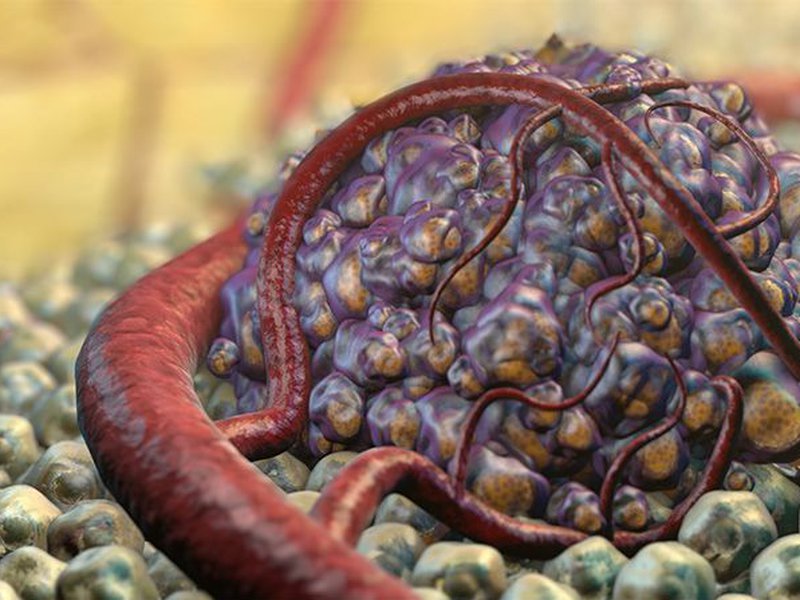
Прорастание в ткани соседних органов является прогностически неблагоприятным фактором
Для экзофитных форм рака характерны четкое отграничение от здоровых тканей (минимум 10 мм между здоровыми и больными тканями) и частое присоединение воспалительного процесса (нарушение кровообращения приводит к частичному отмиранию опухолевых тканей с развитием воспаления). Именно некроз с распадом ракового узла становится причиной формирования блюдцеообразной формы рака (проваливается центр опухоли и образуется язва с валиком вокруг). При возникновении экзофитного новообразования в паренхиматозном органе (печень, почка) может образоваться полость (киста), содержащая мертвые клетки и воспалительную жидкость. К типичным экзофитным локализациям относятся:
- Кожная опухоль;
- Практически все виды рака желудочно-кишечного тракта;
- Новообразования эндокринных органов.
Эндофитная форма рака – это внутристеночный инфильтративный рост опухоли (диффузная инвазия в стенку органа без прорастания наружу). Этот вариант является прогностически неблагоприятным, потому что поздно выявляется: прорастание и прогрессирование рака идет, но симптомов мало и ранняя диагностика маловероятна. Для эндофитного рака характерны:
- утолщение стенки пораженного раком органа;
- плотная структура тканей;
- отсутствие четких границ узла;
- раковые клетки могут быть на расстоянии до 60 мм от предполагаемого края здоровых тканей.
Диффузные формы рака типичны в следующих случаях:
- при опухоли в легких;
- на фоне рака молочной железы;
- при раке печени.
Инфильтративный рост опухоли – это прорастание рака в соседние органы, которое происходит практически всегда при 3-4 стадии злокачественного процесса.
Рак-паразит освоился и ведет себя по-хозяйски, используя организм пациента, как собственную вотчину.
Врач увидит эти изменения при осмотре (при наружных локализациях), при проведении эндоскопического исследования (прорастание внутрь полого органа) или во время хирургической операции. Форма рака помогает поставить точный диагноз, спрогнозировать исход и выбрать лучший вариант комбинированного лечения.
Мысли об онкологии: просто о сложном на Дзен.Канале Onkos
Патология тканевого роста опухоли
Опухоль, новообразование, бластома –типовой патологический процесс, которых характеризуется безудержным делением клеток, нарушение роста и дифференцировки обусловлены нарушениями в генетическом аппарате.
Основные свойства опухолей:
1. Безудержный рост – клетки постоянно прибывают в клеточном цикле, автономия.
2. Атипизм– клетки приобретают свойства отличные от нормальных.
Приобретение опухолью новых, не присущих ей свойств – анаплазия или катаплазия.
НО! Эти термены не являются тождественными. Под анаплазией понимают приобретение опухолевой клеткой свойств, характерных для эмбриональной ткани.
Катаплазия– это лишь приобретение каких-либо особых свойств.
Строение опухоли.
Макро:
Внешний вид.Различный в зависимости от типа и локализации опухоли.
Размер. Варьирует.
Консистенция. Зависит от преобладания в опухоли паренхимы или стромы. Если преобладает строма – опухоль плотная. Если паренхима – мягкая.
Вторичные изменения: очаги некроза, кровоизлияния, ослизнения, петрификации, воспаления.
Микро:
Опухоль состоит их паренхимы и стромы – соотношение между которыми может варьировать.
Паренхима характеризует опухоль, по ней определяют морфологию.
Стромаобразована РВСТ и клетками самой опухоли.
Клетки опухоли индуцируют активность фибробластов, кроме того он и сами могут синтезировать межклеточное вещество. ОК синтезируют ангиогенин – под действием которого происходит формирование капилляров в строме.
Органоидные – по внешнему виду напоминают орган с паренхимой и выраженной в какой либо мере стромой.
Гистоидные – паренхима со слабовыраженной стромой. ( В недифференцированных опухолях. Эти опухоли быстро растут и рано подвергаются некрозу).
Фиброзный рак, скирр – преобладает строма над паренхимой.
Если клеточное строение опухоли совпадает с органом, в котором она развилась – гомологичная опухоль. Если клеточное строение отличается – гетерологичная опухоль.
Гомологичные опухоли – зрелые, дифференцированные. Гетерологичные – незрелые, мало и недифференцированные.
Виды атипизма
Морфологический атипизм.
· Тканевый– нарушение тканевых взаимоотношений. Например: нарушение соотношения между паренхимой и стромой, изменение величины волокнистых структур и хаотичное их расположение.
Характерен для зрелых, доброкачественных опухолей.
· Клеточный– полиморфизм или мономорфизм клеток, гиперхромия ядер, полиплоидия, изменение ядерно-цитоплазматического индекса ( в пользу ядра), появление множественных митозов.
Характерен: незрелые, злокачественные опухоли.
· Атипизм ультраструктур –увеличение числа рибосом, изменение величины и формы МХ. ЦП – скудная. Ядро – крупное с диффузным или маргинальным расположением хроматина. Появлениеклеток-гибридов.
Биохимический атипизм.
Характеризуется изменением условия обмена.
Ткань опухоли богата холестерином, гликогеном и НК. Преобладают гликолитические процессы -> накопление молочной кислоты.
Антигенный атипизм.
Функциональные свойства опухоли –зависят от степени дифференцировки опухоли.
Дифференцированные опухоли сохраняют функциональные особенности клеток исходной ткани. Малодифференцированные и недифференцированные клетки теряют способность к исходному функционированию. Но в то же время слизеобразование сохраняется у резко анаплазированных
Злокачественная ОК: - агрессивна (инфильтрирующий рост)
- некоммуникабельна ( потеря МК контактов)
Пато-, морфо- и гистогенез опухолей. Предопухолевые состояния и изменения, их сущность, морфология. Дисплазия и рак. Опухолевая прогрессия.
Морфогенез опухоли
Выделяют две стадии:
1. Стадия предопухолевых изменений
2. Стадия формирования и роста опухоли
Предопухолевые состояния как правило предшествуют опухоли, но иногда опухоль может возникать сразу, пропуская эту стадию.
Среди предраковых состояний выделяют:
· Фоновые изменения – проявляются атрофией, дистрофией, склерозом, гиперплазией, метаплазией, дисплазией. Очаги гиперплазии, метаплазии и дисплазии рассматриваются как собственно предопухолевые состояния.
· Облигатный предрак – почти всегда завершается раком, чаще наследственно предрасположен.
· Факультативный предрак – гиперпластическо-диспластические процессы, дисэмбриопатии.
Выделяют латентный период рака – от предрака до рака.
Стадия формирования опухоли.
Схема развития опухоли:
1. Нарушение регенерации
2. Предопухолевые изменения ( дисплазия,гиперплазия)
3. Малигнизация пролифирирующих клеток
4. Возникновение опухолевого зачатка
5. Прогрессия опухоли.
Возникают множественные точки роста – опухолевое поле.
Малигнизация от центра к периферии. Слияние очагов в один узел.
В формировании опухоли несомненная роль принадлежит нарушению взаимоотношений эпителия и стромы.
Рост опухоли (эспансивный, инфильтративный, аппозиционный, экзофитный, эндофитный).
Виды роста опухолей
1. уницентрический и мультицентрический рост,
2. экспансивный, инфильтрирующий и аппозиционный рост,
3. экзофитный и эндофитный рост.
Термины уницентрический и мультицентрический характеризуют наличие одного или несколько первично возникших очагов опухолевого роста.
Аппозиционный рост опухоли происходит за счет превращения нормальных клеток в опухолевые, что наблюдается в опухолевом поле в самых начальных стадиях роста злокачественных опухолей.
При инфильтрирующем росте опухоль врастает в подлежащую ткань и разрушает ее . Это рост быстрый, границы опухоли при таком росте неясные. Такой рост характерен для незрелых, злокачественных опухолей.
По отношению к поверхности органа и к просвету полого органа рост может быть эндофитным или экзофитным. Эндофитный рост – опухоль растет в толщу органа или в стенку полого органа. С поверхности или в полости органа опухоль не видна, ее можно увидеть только на разрезе. Экзофитный рост – опухоль растет на поверхности органа или в просвет полого органа, заполняя его просвет.
Дата добавления: 2018-06-01 ; просмотров: 2363 ;
Тема 7.
Опухоль (синонимы: новообразование, бластома, неоплазма, тумор) - патологический процесс, в основе которого лежит безграничное нерегулируемое размножение клеток, не достигших зрелости и дифференцировки.
Различают строму и паренхиму опухолей.
Паренхима опухоли (собственно опухолевая ткань) состоит из клеток, характеризующих данный вид опухоли, которые и придают черты, присущие конкретной опухоли.
Для строения опухолей характерны следующие черты: тканевой и клеточный атипизм.
Клеточный атипизм характеризуется тем, что опухолевые клетки начинают отличаться по своему виду от клеток той ткани, из которой они произошли. Могут изменяться их форма, размеры; увеличиваться количество рибосом, лизосом, ядер, изменяться форма и величина митохондрий. Клетки начинают необычно делиться. Кроме того, обменные процессы в клетках также начинают протекать в необычных, извращенных формах, что ведет к накоплению ненормальных продуктов обмена.
Чем сильнее опухолевые клетки похожи на клетки ткани, из которых она произошла, тем выше она дифференцирована. Если опухолевая клетка незрелая, больше похожа на стволовую (родоначальную клетку тканей), чем меньше у нее черт ткани, из которой она произошла, тем ниже она дифференцирована.
Опухоль может быть медленно или быстро растущей. Кроме того, различают следующие виды опухолевого роста:
2. инфильтрирующий (инвазивный) рост, который характеризующийся тем, что клетки опухоли врастают за ее пределы в окружающие ткани, разрушая их (деструирующий рост).
По отношению к просвету полого органа различают экзофитный рост, при котором опухоль растет в просвет полого органа, и эндофитный, при котором опухоль растет в глубь стенки органа.
Метастазирование заключается в том, что опухолевые клетки, отрываясь от основного узла, попадают в кровеносные и лимфатические сосуды, уносятся с током жидкости и оседают на расстоянии от основного узла, задерживаясь в лимфатических узлах и закупоривая капилляры (тканевые эмболы). В месте задержки опухолевых клеток начинается рост новых опухолей; так возникают вторичные (дочерние) опухоли, или метастазы.
По пути распространения опухолей различают лимфогенные метастазы (через лимфатическую систему), гематогенные метастазы (через кровеносную систему) и имплантационные (контактные) метастазы (распространение опухоли идет по серозным оболочкам путем непосредственного контакта).
При повторном появлении опухоли на том же месте, откуда она была ранее удалена тем или иным путем, говорят о рецидивировании опухоли.
Воздействие опухоли на организм может быть местным и общим.
Местное воздействие может заключаться в сдавлении органа при экспансивном росте опухоли, что приводит к нарушению кровообращения и функций органа. При инфильтрирующем росте, кроме сдавления, наблюдается и разрушение окружающих опухоль тканей и органов, что может привести не только к нарушению их функций, но и к тяжелым осложнениям: кровотечению, прободению стенки полого органа. Закупорка экзофитно растущей опухолью просвета полого органа может служить причиной угрожающих жизни состояний (например, острая кишечная непроходимость при опухолях кишечника).
Общее воздействие опухоли на организм зависит от следующих причин:
1. растущая опухоль поглощает большое количество питательных веществ, что служит причиной их дефицита для других тканей и органов;
2. извращенные обменные процессы в опухолевых клетках являются причиной накопления недоокисленных продуктов метаболизма и интоксикации;
3. в связи с неравномерностью кровоснабжения различных участков опухоли в ее ткани легко возникают участки некроза, которые служат дополнительным источником интоксикации.
Все выше перечисленное приводит к характерным для опухолевого процесса общим проявлениям: анемии, гипопротеинемии, ускорению СОЭ, изменению содержания некоторых ферментов крови, раковой кахексии.
Для некоторых опухолей характерно появление в крови аномальных веществ – опухолевых маркеров (например, появление α – фетопротеина при раке печени).
Все опухоли, несмотря на их разнообразие, могут объединяться по характерным для них признакам на доброкачественные, злокачественные и опухоли с местнодеструирующим ростом.
Доброкачественные опухоли характеризуются следующим:
- для их ткани характерен тканевой и нехарактерен клеточный атипизм;
- характерен экспансивный рост;
- опухоли не дают метастазов;
- опухоли растут медленно;
- общее воздействие на организм нехарактерно.
Злокачественные опухоли характеризуются следующими признаками:
- для них характерен как тканевой, так и клеточный атипизм;
- характерен инфильтрирующий рост;
- опухоли дают метастазы;
- быстрый рост опухолей;
- общее воздействие на организм выражено.
Опухоли с метнодеструирующим ростом занимают как бы промежуточное между доброкачественными и злокачественными положение: они имеют признаки инфильтрирующего роста, но не метастазируют.
Существует 4 теории возникновения опухолей.
1.Физико-химическая теория сводит возникновение опухолей к воздействию различных физических факторов (температура, ионизирующее излучение) и химических, так называемых канцерогенных веществ (каменноугольная смола, 3,4-бензпирен, содержащийся в табачном дыме).
2.Вирусная и вирусно-генетическая теория отводит решающую роль в развитии опухолей онкогенным вирусам.
3.Дизонтогенетическая теория предполагает, что ряд опухолей возникает в результате смещений и порочного развития тканей эмбриональных листков.
4.Полиэтиологическая теория объединяет вышеперечисленные причины как возможные в образовании опухолей.
Многие патологические процессы при длительном существовании могут перейти в опухоль. К таким предопухолевым заболеваниям относятся эрозии шейки матки, полипы различной локализации, мастопатии, трещины и язвы кожи и слизистых, хронические воспалительные процессы. Особенно важное значение при этом имеют дисплазия клеток, которая характеризуется выходом ткани за пределы физиологической регенерации, и метаплазия.
При превращении доброкачественных опухолей и хронических язв в злокачественные опухоли говорят об их малигнизации.
Развитие злокачественного опухолевого процесса обычно подразделяют на 4 стадии – I, II, III, IV. При III и IV стадии опухоли считаются запущенными, так как они при этом достигают значительных размеров; кроме того, в IV стадии опухоль обычно прорастает в окружающие органы, обнаруживаются отдельные метастазы (кроме того, существует и международная классификация опухолевого процесса по системе TNM, при котором отмечают размер опухоли – Т, наличие метастазов в регионарных лимфоузлах – N, наличие отдаленных метастазов - М).
Комитетом по номенклатуре опухолей Интернационального противоракового объединения было предложено объединить опухоли в семь групп:
I. Эпителиальные опухоли без специфической локализации (органонеспецифические). К ним относятся доброкачественные опухоли: папиллома (чаще всего на коже и слизистых) и аденома (из ткани различных желез), и злокачественные: плоскоклеточный рак, аденокарцинома (железистый рак), солидный рак, медуллярный рак (мозговик), слизистый (коллоидный) рак, фиброзный рак (скирр), мелкоклеточный рак.
II. Опухоли экзо - и эндокринных желез, а также эпителиальных покровов (органоспецифические). К ним относят доброкачественные и злокачественные опухоли соответствующих локализаций (опухоли половых желез, щитовидной, поджелудочной железы, пищеварительных желез, почек, матки и т.п.).
III. Мезенхимальные опухоли. Доброкачественные опухоли, такие как фиброма (из соединительной ткани), липома (из жировой ткани), миома (из мышечной ткани: лейомиома – из гладких мышц, рабдомиома – из поперечно-полосатых), гемангиома (из кровеносных сосудов), лимфангиома (из лимфатических сосудов), хондрома (из хряща), остеома (из костной ткани) и др. Злокачественные опухоли мезенхимального происхождения – саркомы (фибросаркома из соединительной ткани, липосаркома – из жировой, лейомиосаркома и рабдомиосаркома – из мышечной, ангиосаркома – из сосудистой, хондросаркома – из хрящевой, остеосаркома – из костной ткани).
IV. Опухоли меланинообразующей ткани. К доброкачественным опухолям относятся невусы (родимые пятна), к злокачественным – меланома и меланобластома.
V. Опухоли нервной системы и оболочек мозга. Относятся опухоли из самых различных отделов нервной системы, главным образом, из вспомогательных элементов нервной ткани (ганглионевромы – из нервных узлов, астроцитомы – из нейроглии, невриномы – из шванновских клеток нервных стволов, менингиомы – из паутинной мозговой оболочки и т.д.).
VI. Опухоли системы крови. Опухоли из кроветворной и лимфатической ткани подразделяются на системные заболевания, или лейкозы (подразделяются на миелолейкозы и лимфолейкозы и могут быть острыми и хроническими); регионарние опухолевые процессы с возможной генерализацией (к ним относятся лимфосаркома, лимфогранулематоз и т.д.)
VII. Тератомы. Возникают при нарушении закладки эмбриональных листков, в связи с чем остатки эмбриональных тканей остаются в тех или иных областях организма. Доброкачественные опухоли именуются тератомами, а злокачественные - тератобластомами.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Читайте также:

