Цервицит кисты и эктопия шейки матки

Эктопия – это этап созревания эпителия шейки матки. В норме состояние может выявляться до 25-ти лет, однако у большинства исчезает в возрасте 16-18-ти лет.
Шейка матки со стороны влагалища покрыта плоским эпителием, а внутри цервикального канала цилиндрическим. Граница между ними называется переходной зоной. В норме после окончания полового созревания она не должна выходить в область, которую можно наблюдать при осмотре.
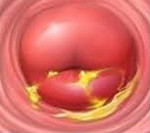
Эктопия – физиологическое состояние, не требующее лечения или каких-либо вмешательств, это зона выглядит красной не из-за того, что она патологическая или воспаленная, а вследствие того, что эпителий так отсвечивает при попадании на него света.
Однако наличие эктопии у девушек, которые ведут половую жизнь и не предохраняются, повышает вероятность возникновения воспаления в этой области и последующих изменений в зоне трансформации. Увеличивается риск развития осложнений при:
- гормональных нарушениях, особенно при повышении уровня эстрогенов;
- наличии различных аномалий развития половых органов.
Эктропион – это приобретенная эктопия, выворот шейки матки. Возникает после оперативных вмешательств, родов и любых травм, которые нарушают нормальную анатомию органа.
Как эктопия, так и эктропион без сопутствующего воспаления или другого осложненного течения никак не беспокоят женщину и выявляются при профилактических осмотрах. Необходимость лечения определяется в каждом случае индивидуально.
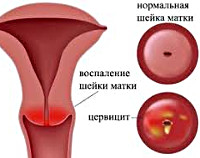
Цервицит – это воспаление на поверхности шейки матки или внутри цервикального канала. Причины развития:
Цервицит обычно возникает у следующих групп женщин:
- после многократных абортов, выкидышей и других манипуляций;
- при опущении половых органов, что связано с постоянным трением шейки матки о белье;
- при беспорядочных половых контактах;
- при серьезных иммунодефицитах;
- при использовании гормонального лечения, длительном приеме оральных контрацептивов.
Эктопия – физиологическое состояние (если не считать эктропион), однако на такой измененной шейке быстрее будут развиваться различные патологии. Часто при заборе мазков из шейки матки с эктопией обнаруживаются признаки наличия инфекционного процесса на ней. Без надлежащего лечения болезнь затягивается и переходит в хроническую форму. Многие гинекологи считают эктопию фактором риска воспаления и всегда предлагают ее лечить, в том числе хирургически.
Эктропион формируется в результате каких-то предшествующих патологических процессов, травм. Поэтому хронический цервицит сопутствует эктропиону в 80-90% случаев.
Часто эктопия (эктропион) сочетается с хроническим цервицитом у следующих женщин:
- с эндокринными заболеваниями: сахарным диабетом, гипотиреозом;
- при наличии половых инфекций, в том числе хронического вирусного поражения;
- при сопутствующих заболеваниях половых органов: выпадении, аномалии строения, рубцовых изменениях и т.п.
Симптомы в большинстве случаев практически отсутствуют или скудные. Однако возможны и жалобы:
- на слизистые выделения из половых путей, которых больше, чем обычно;
- на кровянистые мажущие выделения после половых контактов, физических нагрузок;
- на патологические бели – желтые или гнойные, зеленоватые;
- на тянущие боли внизу живота, в крестце, пояснице.
Диагностика состояния включает:
- Прием у гинеколога. При осмотре в зеркалах врач отмечает покраснение на шейке матки, уже можно предположить эктопию, эктропион, воспаление.
- Забор мазков из шейки матки. Необходимо исследование материала на онкоцитологию, так можно исключить наличие злокачественного процесса или склонность к нему, а также воспаление и его характер (вирусное, бактериальное).
- Кольпоскопия. Изучение эпителия шейки матки под значимым увеличением дает возможность установить верный диагноз, определить распространенность процесса.
- Биопсия. Выполняется после проведения кольпоскопии, берется из наиболее измененных участков или с границы норма-патология.
- ПЦР на половые инфекции. Рекомендуется при выявлении воспаления в мазках, а также при наличии признаков инфекционного процесса (патологические выделения, запах и т.п.).
- УЗИ органов малого таза. Необходимо для исключения сопутствующих гинекологических заболеваний, выявления аномалий развития половых органов.
При обнаружении эктопии или цервицита возможны следующие варианты лечения:
- регулярное наблюдение у врача;
- консервативное лечение;
- использование хирургических методов.
Ограничиться только периодическими осмотрами у специалиста можно, если обследование подтвердило эктопию, отсутствие воспалительного процесса или других патологий (например, дисплазии и т.п.). В этом случае достаточно забора мазков на онкоцитологию раз в год до 25-28-ми лет. Сохранение эктопии после также является показанием для серьезного лечения.
Консервативное лечение используется, если обнаруживается воспаление, начальные стадии дисплазии. Его цель – убрать инфекцию, после чего часть эктопий с признаками цервицита уходят самостоятельно в течение месяца-двух. Используются следующие группы препаратов:
При выявлении половых инфекций лечение должны получать оба партнера, а на время терапии любые интимные контакты желательно исключить.
После курса противовоспалительного лечения заново оценивается состояние шейки матки. Рекомендуются хирургические методы:
- при наличии выраженного эктропиона;
- при выраженных рубцовых изменениях на шейке после родов;
- если есть дисплазия;
- у женщины постоянно присутствую жалобы (например, на выделения и т.п.).
Выбор метода хирургического лечения зависит от клинической ситуации. Применяют:
Наиболее неблагоприятный прогноз при вирусных поражениях: если при обследовании обнаруживаются простой герпес 1-го или 2-го типа, вирусы папилломы человека, особенно онкогенных штаммов. Отсутствие надлежащего лечения в последующем может провоцировать рост злокачественных клеток – рак шейки матки. Хронический цервицит часто сопряжен со следующими состояниями:
- бесплодие;
- хронические тазовые боли;
- переход воспалительного процесса на полость матки и придатки, возникает эндометрит, аднексит.
Читайте подробнее в нашей статье о цервикальной эктопии шейки матки с хроническим цервицитом.
Причины возникновения эктопии
Эктопия ̶ это этап созревания эпителия шейки матки, который проходит каждая женщина. В норме состояние может выявляться до 25-ти лет, однако у большинства девушек она исчезает в возрасте 16-18-ти лет.
Шейка матки со стороны влагалища покрыта плоским эпителием, а внутри цервикального канала — цилиндрическим. Граница между ними называется переходной зоной трансформации. В норме после окончания полового созревания она не должен выходить в область, которую можно наблюдать при осмотре.
Таким образом, эктопия ̶ физиологическое состояние, не требующее лечения или каких-либо вмешательств. Эта зона выглядит красной не из-за того, что она патологическая или воспаленная, а вследствие того, что эпителий так отсвечивает при попадании на него света.
Однако есть некоторые особенности. Наличие эктопии у девушек, которые активно ведут половую жизнь и не используют надежные методы предохранения, повышает вероятность возникновения воспаления в этой области и последующих изменений в зоне трансформации.
Выше вероятность наличия эктопии у следующих групп девушек:
- При гормональных нарушениях, особенно при повышении уровня эстрогенов.
- При наличии различных аномалий развития половых органов.
Также часто используется понятие эктропион ̶ это приобретенная эктопия, выворот шейки матки. Возникает после оперативных вмешательств, родов и любых травм, которые нарушают нормальную анатомию органа.
После родов эктропион чаще возникает в следующих случаях:
- при рождении крупных детей;
- после ношения акушерского пессария;
- при использовании в родах вакуум-экстракции и других травмирующих манипуляций;
- при слабости схваток;
- при стремительных родах;
- после хирургических абортов, выскабливаний, гистероскопии, биопсии.
Все эти факторы приводят к повышенной вероятности травмирования шейки матки, например, при неаккуратном или неправильном сопоставлении тканей при ушивании разрывов, при фиксации тканей (например, во время абортов или выскабливания). В результате при осмотре врач может увидеть внутреннюю выстилку цервикального канала, что описывается как эктропион.
Симптомы цервицита и его влияние на здоровье женщины
Цервицит ̶ это воспаление на поверхности шейки матки или внутри цервикального канала. Причины могут быть следующими:
- Инфицирование. Чаще всего цервицит является следствием активных половых инфекций, реже возникает при активации собственной условно-патогенной флоры при воздействии неблагоприятных факторов и снижении иммунитета.
- Травмы. Часто цервицит сопровождает длительное использование внутриматочной спирали, которая раздражает эпителий. Также цервицит выявляется при аллергических реакциях на используемые средства контрацепции (лубриканты, презервативы и т.п.), при несоблюдении гигиены с использованием тампонов, менструальных колпачков.
- Гормональные нарушения. Цервицит может развиваться у женщин при дефиците эстрогенов. Как правило, такое возникает в менопаузе. Женские половые гормоны стимулируют выделение слизи, которая защищает шейку матки от повреждений. Лечение в данном случае обязательно должно включать гормональные препараты (как правило, местно).
Таким образом, цервицит чаще возникает у следующих групп женщин:
- после многократных абортов, выкидышей и других манипуляций;
- при опущении половых органов, что связано с постоянным трением шейки матки о белье;
- при беспорядочных половых контактах;
- при серьезных иммунодефицитах;
- при использовании гормонального лечения, а также при длительном приеме оральных контрацептивов.
Причины цервикальной эктопии шейки матки с хроническим цервицитом
Эктопия ̶ в норме это физиологическое состояние (если не считать эктропион), однако на такой измененной шейке быстрее будут развиваться различные патологии, особенно воспалительного характера. Именно поэтому часто при заборе мазков из шейки матки с эктопией обнаруживаются признаки наличия инфекционного процесса на ней.
Без надлежащего лечения болезнь затягивается и переходит в хроническую форму. Именно поэтому многие гинекологи заочно считают эктопию фактором риска воспаления и всегда предлагают ее лечить, в том числе применяя различные хирургические методы.
Немного по-другому дело обстоит с эктропионом. Этот вариант эктопии формируется в результате каких-то предшествующих патологических процессов, травм. Поэтому хронический цервицит сопутствует эктропиону в 80-90% случаев.
Особенно часто эктопия (эктропион) сочетается с хроническим цервицитом у следующих женщин:
- с эндокринными заболеваниями: сахарным диабетом, гипотиреозом;
- при наличии половых инфекций, в том числе хронического вирусного поражения;
- при сопутствующих заболеваниях половых органов: выпадении, аномалии строения, рубцовых изменениях и т.п.
Симптомы сочетанной патологии
В большинстве случаев симптомы практически отсутствуют или настолько скудные, что женщины не обращают на них внимание. Однако возможны и следующие жалобы:
- на слизистые выделения из половых путей в большем объеме, чем обычно;
- на кровянистые мажущие выделения после половых контактов, физических нагрузок;
- на патологические бели ̶ желтые или гнойные, зеленоватые;
- тянущие боли внизу живота, в крестце, пояснице.
Диагностика состояния
Самостоятельно определить или даже заподозрит данную патологию невозможно. Для диагностики необходим осмотр врача и детальное обследование. Основные мероприятия следующие:
Смотрите в этом видео о том, что такое эктопия шейки матки, ее причинах, симптомах и диагностике:
Когда нужно лечение и какое
При обнаружении эктопии или цервицита возможны следующие варианты лечения:
- регулярное наблюдение у врача;
- консервативное лечение;
- использование хирургических методов.
Ограничиться только периодическими осмотрами у специалиста можно в случае наличия эктопии после обследования и уверенности в том, что отсутствует воспалительный процесс или другие патологические явления (например, дисплазия и т.п.). В этом случае достаточно забора мазков на онкоцитологию раз в год до 25-28-ми лет. Сохранение эктопии после этого возраста также является показанием для более серьезного лечения.
Консервативное лечение используется, если обнаруживается воспаление, начальные стадии дисплазии. Его цель ̶ убрать инфекцию, после чего часть эктопии с признаками цервицита уходят самостоятельно в течение месяца-двух. Используются следующие группы препаратов:
- Антибиотики. Составляют основу лечения, главное их предназначение ̶ устранить патогенную микрофлору или снизить ее количество до безопасного уровня. Чаще всего применяются препараты на основе доксициклина, азитромицина, кларитромицина, цефазолина и другие.
После курса противовоспалительного лечения заново оценивается состояние шейки матки. В следующих случаях рекомендуется дополнить хирургическими методами:
- при наличии выраженного эктропиона;
- при выраженных рубцовых изменения на шейке после родов;
- если есть дисплазия;
- у женщины постоянно присутствую жалобы (например, на выделения и т.п.).
Выбор метода хирургического лечения во многом зависит от клинической ситуации. Возможно следующее:
Смотрите в этом видео о том, как лечить эктопию шейки матки:
Опасность эктопии и цервицита
От того, какова причина эктопии и природа цервицита, зависит прогноз заболевания для женщины. Наиболее неблагоприятными в этом отношении являются вирусные поражения: если при обследовании обнаруживаются простой герпес 1-го или 2-го типа, а также вирусы папилломы человека, особенно онкогенных штаммов. Отсутствие надлежащего лечения в последующем может провоцировать рост злокачественных клеток и рак шейки матки.
Помимо этого, хронический цервицит часто сопряжен со следующими состояниями:
- бесплодие;
- хронические тазовые боли;
- переход воспалительного процесса на полость матки и придатки, возникает эндометрит, аднексит.
А здесь подробнее о лечении хронического цервицита.
Эктопия ̶ не всегда повод для серьезного лечения у гинеколога. Такое состояние эпителия шейки матки допускается до окончания полового созревания. Однако эктопия чаще сопровождается воспалительными процессами в шейке, поэтому требует тщательного наблюдения и при необходимости грамотного и своевременного лечения. Последнее может быть как консервативным, так и хирургическим.
Ниже подробно описано понятие цервицита, а именно: что это такое, симптомы и лечение недуга и чем он опасен для здоровья женщины.
Причины цервицита
Основной причиной цервицита являются заболевания, которые передаются половым путем. При развитии определенной болезни, передающейся половым путем, постепенно происходит разжижение густой слизи, вследствие чего начинается воспаление слизистой оболочки. После этого инфекция начинает распространяться на основу шейки матки. Ввиду таких изменений микробы постепенно попадают в матку, придатки, позже распространяются в мочевой пузырь, почки и другие органы. В итоге в полости малого таза женщины развиваются патологические явления, вплоть до перитонита.
Если основной причиной развития цервицита у женщины считаются венерические болезни, то врачи также выделяют целый ряд факторов, которые способствуют развитию данного заболевания. Риск развития цервицита значительно возрастает, если женщина была инфицирована вирусом герпеса или вирусом папилломы человека. Цервицит может настичь девушку в период, когда она только начинает активную половую жизнь. Также цервицит шейки матки может проявиться как последствие механического либо химического раздражения (речь идет о противозачаточных либо гигиенических средствах). В некоторых случаях воспалительный процесс возникает как следствие аллергической реакции организма на латекс, другие компоненты противозачаточных средств либо средств личной гигиены.
Фактором, провоцирующим заболевание, также является ослабленный иммунитет вследствие других соматических заболеваний. Кроме того, цервицит может развиваться вследствие травм, нанесенных в процессе аборта или родов (в данном случае важно качественно ушивать все разрывы промежности и шейки матки, полученные в родовом процессе), при опущении половых органов у женщин. Также заболевание часто поражает женщин, вступивших в климактерический период.
Все описанные выше причины способствуют активному размножению микроорганизмов, отнесенных к группе условно-патогенных (стафилококки, стрептококки, энтерококки, кишечная палочка). При нормальном состоянии здоровья женщины такие микроорганизмы присутствуют в микрофлоре влагалища. [adsense1]
Противопоказания
То, какие антибиотики при цервиците выбрать, должен выбирать врач. Каждое лекарственное средство потенциально моет нести угрозу здоровью женщины. Перед использованием лекарства следует учитывать противопоказания к конкретному препарату. В большинстве из них значится недопустимость использования при:
- нарушение работы печени и почек;
- заболевания крови;
- индивидуальная непереносимость компонентов лекарства.
В период беременности и грудного вскармливания также следует отдавать предпочтение только разрешенным препаратам.
Также необходимо учитывать сочетание препаратов в случае, если женщина принимает сразу несколько, например, по поводу соматической патологии.
Симптомы цервицита
Проявления острой формы заболевания выражены значительно. Пациентку беспокоят гнойные или обильные слизистые бели, вагинальный зуд и жжение, которые усиливаются при мочеиспускании. Также могут беспокоить боли при цервиците. Обычно это тупые или ноющие боли внизу живота, болезненный половой акт. Другие признаки заболевания обусловлены сопутствующей патологией.
Если воспалительный процесс шейки матки возник на фоне цистита, беспокоит частое и болезненное мочеиспускание. При аднексите и воспалительном процессе в шейке матки имеет место повышение температуры от субфебрильных (выше 37) до фебрильных цифр (38 и выше). При сочетании псевдоэрозии и цервицита могут появляться мажущие кровянистые выделения после коитуса. Отличительной чертой заболевания является обострение всех клинических симптомов после месячных.
Профилактика
Избежать развития заболевания поможет соблюдение некоторых правил:
- соблюдение правил интимной гигиены (туалет половых органов, своевременная смена гигиенических средств во время менструации, отказ от постоянного использования ежедневных прокладок);
- использование барьерных средств контрацепции для предупреждения ИППП и нежелательных беременностей;
- своевременное лечение ИППП;
- избегание случайных половых контактов;
- лечение гормональных нарушений;
- правильное ведение родов (отказ от домашних родов).
Дисплазия шейки матки Эрозия шейки матки Миома матки Вирус папилломы человека Аденомиоз матки Фиброма матки: симптомы и лечение
Хроническое воспаление шейки
Заболевание, которое не было адекватно и вовремя пролечено в острую стадию, хронизируется. Признаки хронического цервицита выражены слабее или практически отсутствуют. Выделения приобретают мутно-слизистый характер, плоский эпителий влагалищной части шейки замещается цилиндрическим из цервикального канала, формируется псевдоэрозия шейки.
Воспалительные явления (покраснение и отечность) выражены слабо. При распространении воспаления на окружающие ткани и вглубь, шейка уплотняется, возможно вновь замена цилиндрического эпителия плоским при эктопии, что сопровождается формированием наботовых кист и инфильтратов. [adsense2]
Диагностические меры
Для диагностики гинеколог, в первую очередь, проводит осмотр на гинекологическом кресле с расширителями. При подозрении на воспаление цервикального канала назначаются мазки на флору с целью выявления возможных возбудителей инфекции, а также на цитологию для определения рисков перерождения здоровых клеток.
Врач может назначить общий анализ крови: повышение уровня лейкоцитов подтвердит наличие воспалительного процесса, а при увеличении СОЭ речь идёт о хронической форме. Дополнительно может проводиться кольпоскопия. При выявлении инфекции назначаются анализы на определение чувствительности возбудителей к разным группам антибиотиков.
Диагностика
Диагноз устанавливает врач-гинеколог по результатам осмотра и дополнительных методов исследования. Он собирает анамнез, изучает жалобы и симптомы. Во время осмотра на кресле доктор видит очаги воспаления, точечные кровоизлияния на поверхности экзоцервикса, увеличение его размера из-за отечности, покраснение и отек стенок влагалища, наружных половых органов.
Гинеколог берет мазок с поверхности шейки матки для дальнейшего изучения его под микроскопом – цитологии. Полученный материал также сеют на питательные среды – выросшие колонии возбудителя позволяют определить его вид и чувствительность к антибиотикам. При необходимости доктор измеряет pH отделяемого из влагалища – его повышение говорит об изменениях его микрофлоры.
Хронический цервицит приводит к появлению на шейке матки патологических очагов – их выявляют при обработке ее йодным раствором. В этом случае проводят кольпоскопию – изучение эпителия экзоцервикса под большим увеличением, чтобы исключить злокачественное перерождение его клеток. Для диагностики хронического эндоцервицита выполняют выскабливание цервикального канала с последующим изучением клеточного состава полученного материала. Чтобы исключить опухоли женской репродуктивной системы, их исследуют при помощи ультразвука.
Хирургические методы
В некоторых ситуациях консервативное лечение оказывается неэффективным. Как правило, такое можно наблюдать в следующих случаях:
- при наличии эрозии, эктопии, рубцовой деформации шейки матки;
- при скрытом течении злокачественного процесса.
Как лечить хронический цервицит в этом случае? Единственное радикальное лечение – хирургическое. В зависимости от степени изменения шейки матки и сложности патологического процесса могут применяться следующие методики:
- диатермокоагуляция,
- радиоволновая конизация,
- прижигание жидким азотом,
- воздействие лазерным излучением,
- прижигание химическими реагентами,
- хиругическая ампутация.
Объем и наиболее подходящий метод лечения может подобрать только врач. Причем после манипуляции женщину еще ожидает период восстановления около 30 дней.
Лечение цервицита
В первую очередь необходимо выявление и устранение факторов, которые могли послужить причиной цервицита. Стоит отметить, что в случае выявлении инфекций, передаваемых половым путем, половой партнер женщины также должен пройти лечение.
Тактика лечения цервицита зависит от выявленной причины заболевания. Схема лечения при разных видах цервицита:
- При грибковом поражении – используют антимикотики: внутрь Флуконазол, во влагалище – таблетки Натамицина, свечи с эконазолом;
- При хламидийной инфекции – назначают комбинацию нескольких антибиотиков (Тетрациклин+Азитромицин) на срок не менее 21-го дня;
- При атрофическом воспалении помогает введение во влагалище свечей, кремов, гелей, содержащих эстриол (Дивигель);
- При бактериальных инфекциях – лечения антибиотиками (свечи Неомицин, Метронидазол), комбинированными противовоспалительными и антибактериальными препаратами (Тержинан). После санации назначаются свечи с полезными лактобактериями для восстановления нормальной микрофлоры (Ацилакт).
После затихания острой стадии заболевания возможно применение местных методов лечения. Эффективно использование кремов и свечей (тержинан). Рекомендуется обработка слизистых оболочек влагалища и шейки матки растворами нитрата серебра, хлорофиллипта или димексида.
В запущенных случаях заболевания, когда в слизистой оболочке шейки матки наблюдаются атрофические изменения, показана местная гормональная терапия (овестин), которая способствует регенерации эпителия и восстановлению нормальной микрофлоры влагалища.
Консервативное лечение может не дать желаемых результатов в хронической стадии цервицита. В таких случаях врач может рекомендовать хирургическое лечение (криотерапия, лазеротерапия, диатермокоагуляция).
Для оценки эффективности лечения проводится контрольная кольпоскопия и выполняются лабораторные анализы.
Показания к назначению антибиотиков
Антибактериальные препараты при цервицитах назначаются практически всегда. Основные показания для использования следующие:
- если обнаружены абсолютные патогены — хламидии, мико- и уреаплазмы, трихомонады, гонококки;
- если причиной стала активация собственной условно-патогенной микрофлоры — например, выявлена кишечная палочка и другие микробы;
- накануне и после хирургического лечения — для профилактики осложнений.
Опасность цервицита у беременных
Цервицит связан с разрушением слизистой пробки, защищающей матку от проникновения инфекции из влагалища. Вероятность заболевания и перехода воспалительного процесса в хроническую форму увеличивается из-за неизбежного снижения иммунитета в этот период (это предотвращает отторжение плода).
При наличии цервицита у беременных возрастает риск возникновения таких осложнений, как выкидыш, преждевременные роды. Возможно заражение плода, что приводит к неправильному развитию, появлению уродств, внутриутробной гибели, смерти новорожденного в первые месяцы жизни.
Большую угрозу цервицит представляет на ранних сроках беременности, когда у плода формируются органы и системы. Чаще всего у женщины происходит выкидыш. Если острый цервицит возникает в середине или конце беременности, у ребенка могут появиться гидроцефалия, заболевания почек и других органов. Поэтому, планируя беременность, женщина должна заранее вылечиться от цервицита, укрепить иммунитет. Лечение проводится обязательно, так как риск осложнений очень велик.
Полезное видео
Смотрите в этом видео о симптомах, диагностике и лечении хронического цервицита:
- Цервицит: народное лечение непростого заболевания…
Опасный для женского здоровья цервицит народное лечение обещает убрать в кратчайшие сроки. Даже помочь при хроническом. Однако все же стоит помнить, что заболевание не так просто поддается терапии. Читать далее - Хронический цервицит: варианты — умеренный, очаговый…
Довольно неприятен и опасен для женского здоровья хронический цервицит. Он может быть умеренный, очаговый, активные и неактивные, вирусный, с метаплазией. К сожалению, беременность до его его лечения практически невозможна. Читать далее
Острый цервицит: причины, симптомы, лечение…
Практически незаметный, острый цервицит может наделать немало бед. Причины кроются в инфекциях, ослабленном иммунитете, а также несоблюдении правил гигиены. Симптомы появляются, если цервицит — отражение другого заболевания. Лечение комплексное. Читать далее
Месячные при аднексите и после излечения от воспаления
Зачастую месячные при аднексите меняются — усиливается боль, может даже появиться температура, неприятный запах. Но у некоторых они остаются неизменными. После лечения месячные должны восстановиться. Читать далее
Хронический цервицит — это длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы хронического цервицита
- Осложнения
- Диагностика
- Лечение хронического цервицита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере практической гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше.
Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.

Причины
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
- Инфекционные агенты. Заболевание вызывают возбудители ИППП — гонококки, хламидии, трихомонады, вирусы генитального герпеса и папилломатоза. Также цервицит возникает при активизации условно-патогенной микрофлоры (дрожжевых грибков, стафилококков, стрептококков, кишечной палочки и т.п.).
- Неинфекционные факторы. Воспаление осложняет травмы шейки матки, неопластические процессы, аллергические реакции на контрацептивы, лекарственные и гигиенические средства. Причиной развития атрофического цервицита служит снижение уровня эстрогена во время менопаузы.
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
- Механические повреждения. Шейка матки чаще воспаляется у пациенток, перенесших аборты, сложные роды, инвазивные лечебно-диагностические процедуры.
- Гинекологические болезни. Хроническое воспаление может развиться на фоне опущения влагалища или распространиться из других отделов женской половой системы.
- Беспорядочная половая жизнь. Частая смена партнёров повышает риск заражения ИППП. При этом цервицит является или единственным проявлением инфекции, или сочетается с вульвитом, вагинитом, эндометритом, аднекситом.
- Снижение иммунитета. Иммунодефицит у женщин с тяжёлой сопутствующей патологией или принимающих иммуносупрессивные препараты способствует активизации условно-патогенных микроорганизмов.
- Гормональный дисбаланс. Воспаление часто возникает при приёме неправильно подобранных оральных контрацептивов и заболеваниях со сниженной секрецией эстрогенов.
- Сопутствующие заболевания. Хроническое течение цервицита отмечается у пациенток с синдромом Бехчета, урологической и другой экстрагенитальной патологией.
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи.
В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
- Хронический специфический цервицит, вызванный возбудителями ИППП.
- Хронический неспецифический цервицит, возникший вследствие активации условно-патогенной флоры или действия неинфекционных факторов.
- Хронический атрофический цервицит, который проявляется воспалением эндо- и экзоцервикса на фоне их истончения.
По распространённости воспаления:
- Диффузный — с вовлечением в процесс всей слизистой оболочки.
- Экзоцервицит — с поражением влагалищной части шейки.
- Эндоцервицит — с поражением слизистой цервикального канала.
- Макулёзный — с формированием отдельных очагов воспаления.
По стадии воспаления:
- Период обострения с выраженной симптоматикой.
- Ремиссия с минимальными клиническими проявлениями.
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя.
Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. Определяется небольшая отёчность слизистой, шейка матки выглядит уплотнённой и несколько увеличенной. В области экзоцервикса выявляются эрозированные участки и папилломатозные разрастания.
- Расширенная кольпоскопия. Осмотр под микроскопом позволяет уточнить состояние слизистой, вовремя выявить предраковые изменения и злокачественное перерождение эпителия.
- Лабораторные этиологические исследования. Мазок на флору и посев с антибиотикограммой направлены на обнаружение возбудителя и оценку его чувствительности к этиотропным препаратам. С помощью ПЦР, РИФ, ИФА можно достоверно определить вид специфического инфекционного агента.
- Цитоморфологическая диагностика. При исследовании соскоба шейки матки оценивается характер изменений и состояние клеток экзо- и эндоцервикса. Гистология биоптата проводится по показаниям для своевременного обнаружения признаков малигнизации.
- Гинекологическое УЗИ. В ходе эхографии выявляются деформированная, утолщенная и увеличенная в размерах шейка матки, наботовы кисты, исключается онкопроцесс.
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
- Этиотропное медикаментозное лечение. При инфекционном генезе цервицита используются антибактериальные и противовирусные препараты. При подборе антимикробного средства учитывают чувствительность возбудителя. Гормональные препараты (эстрогены) применяют в терапии атрофического цервицита у женщин в период менопаузы.
- Восстановление влагалищной микрофлоры. После курса антибиотикотерапии рекомендованы эубиотики местно (в виде свечей, тампонов, влагалищных орошений) и внутрь.
- Вспомогательная терапия. Для ускорения процессов регенерации слизистой, укрепления иммунитета и предупреждения возможных рецидивов показаны иммуно- и фитотерапия, физиотерапевтические процедуры.
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур.
Рекомендуется соблюдать правила интимной гигиены, упорядочить половую жизнь, пользоваться презервативами (особенно при сексуальных контактах с малознакомыми партнёрами), исключить секс во время месячных. Для профилактики рецидивов эффективны курсы общеукрепляющей и иммунотерапии, соблюдение режима сна и отдыха, защита от переохлаждения ног и области таза.
Читайте также:

