Бранхиогенная киста у детей
БРАНХИОГЕННАЯ КИСТА (греч, branchia, мн. ч., жабры, жаберные щели + gennao порождать; син. боковая жаберная киста) — ретенционная киста, формирующаяся из жаберных свищей, образовавшихся в результате порока развития — частичного незаращения жаберных щелей. Бранхиогенные кисты возникают на ранних этапах (3—9-я неделя) внутриутробного развития зародыша. К этому времени у зародыша между пятью жаберными дугами имеются внутренние (энтодермальные) карманы и наружные (эктодермальные) бороздки. В течение нескольких дней они превращаются в узкие ходы, которые, за исключением первой пары, постепенно исчезают. В редких случаях процесс инволюции этих каналов бывает неполным, и они превращаются в свищи: наружный, эктодермальный, открывающийся на боковой поверхности верхней части шеи, и внутренний, энтодермальный, открывающийся в глотку, реже в гортань или трахею. Вторые концы тех и других свищей слепо кончаются в мягких тканях шеи. Такие свищи называются неполными, в отличие от полных, образующихся при слиянии внутреннего и наружного свищей в результате исчезновения разделяющей их запирательной пластинки, состоящей из сомкнутых листков энто- и эктодермы. В некоторых случаях оба конца свища остаются закрытыми. Из таких замкнутых свищей в дальнейшем формируются кисты. Главное значение в образовании кист придается остаткам вторых и третьих жаберных карманов и бороздок. Топография, гистологическое строение и содержимое кист зависят от свищей, из которых они происходят: из наружного свища образуется более подвижная киста, расположенная ближе к поверхности, кнутри от грудино-ключично-сосцевидной мышцы; подобно названному свищу она выстлана ороговевающим многослойным плоским эпителием, под к-рым нередко встречаются дериваты кожи; содержимое ее — атероматозная масса, иногда с примесью волос (дермоидная Бранхиогенная киста). Киста, происходящая из внутреннего свища, лежит глубже, менее подвижна, выстлана, как и соответствующий свищ, многорядным цилиндрическим, обычно мерцательным, реже неороговевающим плоским эпителием. В подэпителиальном слое кист почти всегда находится в большем или меньшем количестве лимфоидная ткань, часто имеющая строение типичного лимф, узла. Энтодермальная киста содержит серозную или слизистую жидкость.
Содержание
- 1 Клиническая картина
- 2 Дифференциальный диагноз
- 2.1 Рентгенодиагностика бранхиогенных кист и свищей
- 3 Лечение
Клиническая картина
Б. к. не имеет типичных симптомов и только в редких случаях, когда кисты достигают значительных размеров, смещая гортань, пищевод, сосудисто-нервный пучок, наблюдаются затруднения дыхания и дисфагия. Б. к. представляет собой округлое образование плотноэластической консистенции размером 4—5 см, располагающееся по внутреннему краю грудино-ключично-сосцевидной мышцы, ближе к углу нижней челюсти. Киста подвижна, безболезненна при пальпации; кожа над ней не изменена. Воспаление является наиболее частым осложнением Б. к. и обычно связано с наличием тонких свищевых ходов, по к-рым киста сообщается с глоткой. В таких случаях развивается абсцесс шеи и после затихания воспаления формируется свищ.
Б. к. обычно диагностируется в детском возрасте и, как исключение, в пожилом возрасте и у новорожденных.
Дифференциальный диагноз
Б. к. имеют сходную клиническую картину с кистозной лимфангиомой. Иногда только гистологическое исследование позволяет уточнить диагноз. Инфицированную кисту дифференцируют с гнойным неспецифическим лимфаденитом: анамнестические данные помогают выявить существование кистозного образования до начала воспаления. В таких случаях показано оперативное лечение. В отличие от лимфаденита, после вскрытия кисты на месте разреза сформировывается свищ. В ряде случаев приходится дифференцировать Б. к. также с бранхиогенной карциномой, метастазами в лимф, узлы шеи, лимфогранулематозом, опухолями каротидной, щитовидной и околощитовидных желез, тератомами шеи, аневризмами сосудов, липомами, абсцессами и т. д. Пункция кисты обычно помогает установить диагноз путем микроскопического и хим. исследования содержимого. Особенно характерно для Б. к. наличие эпителиальных клеток в пунктате.
Бранхиогенные свищи нередко выявляются вскоре после рождения ребенка. При полных свищах наружное отверстие локализуется по медиальному краю грудино-ключично-сосцевидной мышцы; внутреннее — расположено за задней небной дужкой на уровне нижнего полюса миндалины. При неполных свищах отверстие чаще открывается снаружи. Отделяемое — слизистое или гнойное, обильное. Свищевой ход прощупывается в подкожной клетчатке в виде плотного тяжа.
Дифференцировать бранхиогенные свищи приходится со свищами туберкулезной этиологии или возникающими в связи с хроническим остеомиелитом нижней челюсти.
Уточнению диагноза помогает фистулография (см.), а при полных широких свищах — введение красящего вещества. Появление краски в полости глотки говорит о врожденном характере заболевания.

На обычных и послойных рентгенограммах шеи Б. к. не дает ясного изображения. Лишь при значительной величине кисты может определяться изменение нормальной структуры мягких тканей шеи. Рентгенологическое исследование приобретает важную роль при наличии наружного свища, обусловленного Б. к. В этих случаях через наружное свищевое отверстие вводят контрастное вещество, нагретое до t° 30—33°. Введение контрастной массы облегчается при наличии второго, внутреннего свища или при поверхностно расположенной кисте. После окончания введения производят переднюю и боковую рентгенограммы шеи (рис. 1) в сидячем положении исследуемого.
Фистулограммы позволяют установить направление, калибр и протяженность свищевого хода, местоположение, форму и размеры Б. к. и ее топографические отношения с органами шеи (глоткой, гортанью, трахеей). Эти данные необходимы для точной топической диагностики и выбора метода оперативного вмешательства.
Лечение
Лечение Б. к. и свищей только хирургическое. Операцию проводят под эндотрахеальным наркозом. Специальной подготовки обычно не требуется.
Иссечение Б. к. производят через поперечный разрез. Кисту осторожно отпрепаровывают (не вскрывая) от фасциального влагалища крупных сосудов. Затем полностью выделяют соединительнотканный тяж, идущий в глубину шеи. В ряде случаев для этого приходится пользоваться дополнительным разрезом по краю нижней челюсти (см. ниже). После удаления кисты рану послойно ушивают.

Операцию иссечения бранхиогенного свища начинают с овального иссечения наружного отверстия (рис. 2). Затем выделяют свищевой ход, осторожно отсепаровывая его от плотных сращений с влагалищами крупных сосудов шеи. Для облегчения дальнейших манипуляций производят дополнительный разрез у угла нижней челюсти (над проекцией свища), куда выводят мобилизованную часть свищевого хода.
Затем в просвет свища вводят пуговчатый зонд, по которому отсепаровывают свищевой ход возможно ближе к глотке, перевязывают кетгутовой нитью и отсекают. При широких полных свищах проксимальную часть их на зонде выворачивают в полость глотки, отсекают, а образовавшееся отверстие ушивают. Рану зашивают наглухо.
В послеоперационном периоде назначают на 5—6 дней антибиотики широкого спектра действия и физиотерапевтические процедуры (токи УВЧ). Швы снимают на 8—9-й день. Дети нуждаются в диспансерном наблюдении 6—12 мес., т. к. при нерадикальном проведении операции могут возникнуть рецидивы.
Библиография: Абрикосов А. Частная патологическая анатомия, с. 81, М., 1947; Баиров Г. А. Врожденные кисты и свищи шеи, в кн.: Хирургия пороков развития у детей, под ред. Г. А. Баирова, с. 94, Д., 1968; Всигловский Р. И. О боковых (так называемых жаберных) свищах и кистах шеи, Труды 7-го съезда российских хир., с. 191, Спб., 1908; Лурье Т. М. и Молоков С. А. К хирургическому лечению врожденных свищей и кист шеи, Хирургия, № 3, с. 63, 1961, библиогр.; Орлов В. С. К методике хирургического лечения боковых свищей шеи, Вестн, хир., т. 101, № 10, с. 118, 1968; он же, О методике фисту-лографии при врожденных боковых свищах шеи большой длины, там же, т. 100, № 2, с. 28; Bhaskar S. N. a. Bernier J. L. Histogenesis of branchial cysts, Amer. J. Path., v. 35, p. 407, 1959; Сaffey J. Pediatric X-ray diagnosis, Chicago, 1967; Kaufmann E. Lehrbuch der speziellen pathologischen, Anatomie, Bd 2, T. 3, S. 1488, B., 1960; Little J. W. a. Rickies N. H. The histogenesis of the branchial cyst, Amer. J. Path., v. 50, p. 533, 1967; Meyer H. W. Congenital cysts and fistulae of the neck, Ann. Surg., v. 95, p. 226, 1932.
Г. А. Баиров; И. М. Верткин (пат. ан ), Г. М. Земцов (рент.).

-
6 минут на чтение

Срединная (тиреоглоссальная) киста шеи – патология, развивающаяся во время внутриутробного развития. Как и все кисты, представляет собой капсуловидное образование с оболочкой и содержимым. Достигает размеров 20-30 мм. Внутри кистозного образования находится тестообразная субстанция или мутная жидкость желтого оттенка с изменчивым в зависимости от наличия или отсутствия воспаления составом.
- Классификация и причины развития
- Симптомы
- Особенности у детей
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Местоположение тиреоглоссальной кисты – область между щитовидным гиалиновым хрящом и подъязычной костью. Бывает, что кистозное образование смещается вверх, к корню языка, нарушая речь и глотание. В таких случаях говорят о кисте корня языка.
Внешне кистозное образование проявляется округлым выпячиванием на передней центральной части шеи, которое при глотании перемещается вверх. При отсутствии воспаления выпуклость абсолютно безболезненна, не создает никакого дискомфорта (за исключением психологического из-за снижения эстетики шеи).
Классификация и причины развития
Шейные кисты бывают боковыми (бранхиогенными) и срединными. Несмотря на большое сходство в патогенезе и симптоматике, этиология у них разная.
Бранхиогенные кисты образуются в жаберных щелях. В норме они должны полностью закрываться до 6-ой недели. Однако иногда из-за порока развития этого не происходит, и в пустом пространстве на 4-6 неделе формируется кистозное образование, представляющее собой боковую кисту шеи.
Срединные кисты формируются на 6-7 неделе беременности в незакрывшихся щитовидно-язычных каналах.
- ЛОР-органы
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
И боковые, и срединные образования часто сочетаются со свищами. К самостоятельным патологиям их не относят, поскольку они возникают только при наличии кист, соединяя их с наружной (кожной) или внутренней (слизистой РП) поверхностью. Различают свищи 2-х видов – полные, имеющие два выходных отверстия (на слизистой РП и коже), и неполные – с одним выходным каналом.
Тиреоглоссальная киста представляет собой порок развития плода – эмбриональную дисплазию. При формировании у эмбриона щитовидной железы ее зачаток образуется в подъязычной области и постепенно по язычно-шейному каналу опускается в шею.
После этого проток в норме должен закрываться. Однако из-за эмбриональной дисплазии этого не происходит. На месте незакрывшегося канала образуется срединная шейная или подъязычная (в зависимости от места расположения) киста.
Симптомы
Тиреоглоссальное кистозное образование – сравнительно редкая патология, отмечаемая примерно в одном из 400 случаев. В отличие от боковых кист, которые выявляются, как правило, сразу после рождения, тиреоглоссальные образования могут обнаруживаться не сразу, иногда случайно в процессе медицинских обследований по другому поводу. В связи с этим их обнаружение возможно не только у детей, но и у молодых людей, а иногда и в зрелые или поздние годы.
Визуально тиреоглоссальные кисты проявляются выпячиванием на шейной средней линии. Возможно небольшое смещение вправо или влево. Если они не воспалены, пациенты, как правило, никаких болезненных ощущений не испытывают. Пальпация тоже безболезненна.
В 60% случаев тиреоглоссальные образования воспаляются и нагнивают. Причиной инфицирования становится проникновение в кистозную капсулу бактерий – по свищевым ходам, соединяющим патологическое образование с ротовой полостью, или по сосудистому руслу.
Причины развития боковой кисты шеи
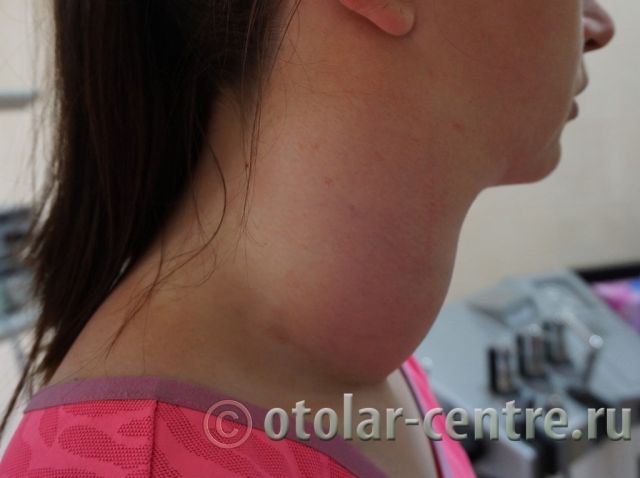
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова "kystis"- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Признаки и симптомы боковой кисты шеи
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
- появление небольшой по размерам припухлости в области сонной артерии;
- нарушение глотательного процесса пищи;
- болевые ощущения вследствие давления на сосудисто-нервный пучок;
- ощущение эластичного, безболезненного новообразования подвижного характера при пальпации;
- увеличение лимфатических узлов на шее;
- смещение гортани;
- нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании);
- нагноение с образование абсцесса в случае инфицирования кисты.
Диагностика боковой кисты шеи
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс. Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы.
Диагностика боковой кисты шеи состоит из следующих этапов:
- полный сбор анамнеза болезни, включая наследственный фактор;
- внешний осмотр с пальпацией области шеи и лимфоузлов;
- компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;
- УЗИ шеи;
- пункция кисты ( по показаниям);
- фистулограмма или окрашивание свищевого хода.
Лечение боковой кисты шеи
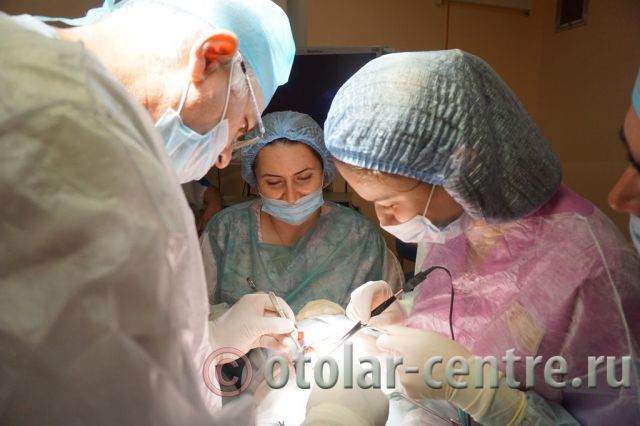
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Прогноз лечения боковой кисты шеи
Прогноз боковой кисты шеи зависит от следующих факторов:
- общее состояние здоровья пациента;
- возраст;
- размер кисты и ее локализация по отношению к важным органам, крупным сосудам;
- длительность развития кисты;
- формы кисты – воспаление, нагноение;
- содержание полости – гной или экссудат;
- вид фистулы;
- наличие или отсутствие хронических заболеваний.
В целом прогноз от лечения боковой кисты шеи можно считать благоприятным. Риск перерождения боковой кисты в злокачественную форму крайне мал.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
| Хирургия Форумы: Флебология, сосудистая хирургия, Форум для врачей хирургов |
| Поиск по форуму |
| Расширенный поиск |
| Найти все сообщения с благодарностями |
| Поиск по дневникам |
| Расширенный поиск |
| К странице. |
Здравствуйте уважаемые врачи!
Второй ребенок- мальчик, 1.4 года, вес 11 кг,рост 75см. Вес при рождении (плановое КС на 39 нед) -3,760кг, беременность и роды без осложнений. Из заболеваний- пара ОРВИ.
С рождения, слева на шее ребенка была ямочка-точка. В 2,5 месяцев два хирурга диагностировали "боковой свищ шеи слева" и оперативное лечение в плановом порядке после 3-х лет.
13.10.18 У сына обычное орви, без температуры-что странно.
19.10.18 На месте свища обнаруживаю не большое уплотнение размером с горох.
21.10.18 Уплотнение становится размером с 1/2 яйца. появляется краснота. Состояние обычное, т.е сына это никак не беспокоило.
22.10.18 Показываем ребенка трём хирургам, все после осмотра сказали, что это лимфаденит и нужно вскрывать. Вскрыли, дренировали. Ложимся в стационар, где 11 дней кололи Цефазолин и меняли повязки, а рана не заживает. т.е периодически происходит нагноение.
Выписка:[ Ссылки доступны только зарегистрированным пользователям ]
[ Ссылки доступны только зарегистрированным пользователям ]
01.11.18 Выписываемся.
02.11.18 Возвращаемся, так как опять сильно опухло. Выдавили гной, сделали перевязку, поставили дренаж и домой.
03.11.18 Перевязка, дренаж и домой.
07.11.18 Госпитализирован в частную клинику, под ингаляционным наркозом выполнена операция "Иссечение кисты шеи". Диагноз: нагноившаяся цистоаденома подчелюстной слюнной железы слева. Хронический гнойный свищ. Послеоперационный парез лицевого нерва (воспалительного и тракционного генеза. Реактивный диффузный наружный отит слева.
Сразу после операции я обратила внимание на то, что из левого уха выделялась кровь (не много, возможно попала как то из раны) и желтовато-прозрачная жидкость, вот её было много. Слуховой проход был сильно припухшим.
Свищевой ход не ушили, швы не накладывали(читала, что нужно ушивать). Оставили дренаж пришитым к коже.
Анализы:[ Ссылки доступны только зарегистрированным пользователям ]
[ Ссылки доступны только зарегистрированным пользователям ]
[ Ссылки доступны только зарегистрированным пользователям ]
[ Ссылки доступны только зарегистрированным пользователям ]
Выписка:[ Ссылки доступны только зарегистрированным пользователям ]
Протокол операции:[ Ссылки доступны только зарегистрированным пользователям ]
Фото:[ Ссылки доступны только зарегистрированным пользователям ]
08.11.18 Диагноз ЛОР врача(там же в клинике) после осмотра-реактивный диффузный отит слева. Ну и как бы это совсем не связано с операцией. [ Ссылки доступны только зарегистрированным пользователям ]
Диагноз невролога -нейрохирурга (там же в клинике)- периферический парез лицевого нерва слева.[ Ссылки доступны только зарегистрированным пользователям ]
11.11.18 С уха течет. С утра поднимается температура до 39.5, сбиваем Ибуфеном(свечи 100мг). Звоним хирургу и по его рекомендации колим в/м Цефтриаксон 1гр, температура снижается и поднимается уже ночью, не мерила, но знаю что не ниже 39.5, так же сбиваем Ибуфеном. На следующий день температура не поднималась. Цефтриаксон назначен хирургом на 3-5 дней.
12.11.18 С уха так и течет. Едем с сыном в другую клинику, ЛОР после осмотра сказал, что отита нет, барабанная перепонка хорошая, серая. Но есть врожденный дефект развития и проблема не по его части. Предположил, что кисту удалили не полностью, а есть продолжение где то в ухе. Произвел туалет уха, вышло много тягучей массы.Заключение: [ Ссылки доступны только зарегистрированным пользователям ]
После ЛОРа едем в клинику, где хирург который оперировал меняет повязку, оставляет дренаж, говорит что "картина" его устраивает. А то, что из уха течет с операцией не связывает. фото: [ Ссылки доступны только зарегистрированным пользователям ]
13.11.18 По поводу пареза лицевого нерва сделали электронейромиографию. Но ребенок не дал полноценно произвести процедуру. Заключение прикладываю:[ Ссылки доступны только зарегистрированным пользователям ]
19.11.18 Осмотр уха у ЛОРа –Шиленков А.А. Сказал на счет ух
а не беспокоиться и лечить неврит (гормонами) и после стихания воспаления, делать КТ. Так как неврит лечили, но не гормонами, он рекомендовал обратиться без отлагательств к другому неврологу. Заключение Шиленкова:[ Ссылки доступны только зарегистрированным пользователям ]
Тут же в клинике идем к невропатологу, назначает Преднизолон, Диакарб, Аспаркам, Циннаризин, Фенистил на 10 дней. Назначения:[ Ссылки доступны только зарегистрированным пользователям ]
29.11.18 Прием у челюстно-лицевого хирурга. Осмотрел рану, заглянул в рот. Сказал лечить неврит и к нему через 1 месяц за направлением на МРТ. Из рекомендаций – делать перевязки и все. На счет того, что ухо течет, сказал что возможно удалили не весь свищ, что он мог как раз заканчиваться в ухе.
Уважаемые врачи, пожалуйста, помогите. Уже больше месяца ребенка "лечат", не буду описывать то, в каком моральном состоянии ребенок, да и я…
1. Меня очень волнует состояние уха, из него выделяется гной и сегодня было не много крови. Уже не вытекает как раньше, а собирается у входа в слуховой проход и застывает пробкой, убираю ватной палочкой с перекисью. Скажите, действительно ли не нужно волноваться по этому поводу, а спокойно ждать и наблюдать еще 1 месяц, по истечению которого делаем МРТ-как сказал последний хирург. Какие Ваши предположения- из за чего течет ухо?
2. Правильно ли лечим неврит на данный момент? Может быть, дадите какие–то рекомендации? Каждый невролог отменяет назначения предыдущего… Вообще как нам кажется, мимика стала немного лучше, но когда плачет или смеется, левый глаз не закрывается и ротик съезжает вправо.
Дублирую тему в "Неврология и нейрохирургия".
Что такое Боковая киста шеи у детей -
Боковая киста шеи – врожденное доброкачественное новообразование, которое в медицинской практике фиксируется редко. Из ста диагнозов, относящихся к опухолям шеи, боковая киста составляет всего 2-3 случая. Патогенез данного заболевания рассматривается специалистами уже 2 века, но причины до сих пор точно не названы.
Версии, которые существуют в науке на сегодняшний день, касаются аномалий развития плода, то есть процессов, что связаны с нарушением эмбриогенеза. Новообразование формируется, когда беременность только начинается. Киста развивается, не вызывая симптомов, более чем в 90% случаев. С этим связаны диагностические трудности, поскольку некоторые заболевания шеи имеют схожую симптоматику.
Боковая киста шеи у детей почти всегда не несет опасности. Но некоторые ученые говоря о том, что, возрастая в скрытой форме, с нагноением и воспалениями, новообразование может стать злокачественной опухолью. Согласно МКБ-10, киста и фистула жаберной щели относятся к врожденным аномалиям лица и шеи.
Что провоцирует / Причины Боковой кисты шеи у детей:
Клетки тканей жаберного аппарата продвигаются вдоль вентролатеральной плоскости и составляют основу для формирования челюстно-лицевой зоны малыша. Если процесс сбоит, в этих областях вероятно развитие кисты и фистулы (свища). Эктодермальная ткань составляет основу кисты, а свищ состоит из энтодермы, которая соответствует ткани глоточного кармана.
Виды эмбриональных бранхиогенных нарушений:
- Киста.
- Открытый с двух сторон полный свищ.
- Неполный свищ с одним выходом.
- Сочетание боковой кисты и фистулы.
Этиология боковой кисты шеи у детей связаны обычно с рудиментарными остатками второго кармана, из которого должны сформироваться миндалины будущего ребенка. Киста такого типа более чем в половине случаев сопровождается фистулой. Свищ в этом случае находится вдоль сонной артерии, а иногда и пересекает ее. Бранхиогенная киста находится глубоко, что отличает ее от гигромы или атеромы. Обычно она обнаруживается у деток от 10 лет. Боковую фистулу врачи могут выявить раньше, даже у новорожденных, в особенности, если у нее есть 2 отверстия.
От причин боковой кисты зависит и ее структура. Изнутри она состоит из многослойного плоского эпителия или цилиндрических клеток, лимфатической ткани. Последняя – первичный источник для формирования жаберных дуг и карманов.
Симптомы Боковой кисты шеи у детей:
Бранхиогенная киста не имеет специфичных симптомов, а те, что выявляются, похожи на таковые при срединном доброкачественном новообразовании на шее. Но симптомы боковой кисты шеи проявляются более интенсивно. Жаберная опухоль во всех случаях находится сбоку, между 2 и 3 фасцией, рядом с передней зоной грудинно-ключично-сосцевидной мышцы.
Симптомы боковой кисты шеи обычно проявляются как результат инфекционного воспалительного процесса или вследствие получения травмы. Киста может выглядеть как незаметная глазу припухлость в зоне сонной артерии. Пальпация позволяет определить ее эластичность, подвижность, болевых ощущений нет. Во время инфекционных заболеваний ребенка боковая киста шеи, как правило, увеличивается. После увеличения ее уже можно легко наблюдать. Иногда она становится 10 сантиметров в диаметре.
При воспалении боковой кисты может увеличиться близлежащий лимфатический узел шеи. Из-за увеличения кисты смещается гортань ребенка. Новообразование может давить на сосудисто-нервный пучок, из-за чего периодами появляются боли. Зараженные инфекцией кисты могут гноиться, формируется абсцесс. При острой форме воспаления бранхиогенной кисты у детей может проявляться также флегмона, появляются такие симптомы:
- повышенная температура
- общая интоксикация организма
- неподвижностью шеи
- поражение грудинно-ключично-сосцевидной мышцы
При гнойном воспалении кисты может произойти спонтанный прорыв стенок, через свищ будет выделяться экссудат. Из-за боковой кисты шеи у детей может быть нарушен процесс проглатывания еды, в пищеводе возникает тяжесть, что называется дисфагией. При большой кисте отмечают также такие симптомы как нарушение дикции и усложнения дыхания. Жаберная киста, расположенная в зоне гортани, может провоцировать характерный свистящий звук при дыхании – стридор.
Как и при многих других новообразованиях, симптомы при боковой кисте зависят от места ее расположения и размеров. Часто родители ребенка могут не знать о такой проблеме, пока ребенок не травмируется или не заболеет воспалительным заболеванием.
Диагностика Боковой кисты шеи у детей:
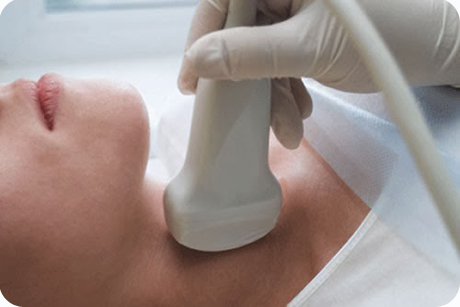
Следует определить нахождение боковой кисты шеи. Бранхиогенная опухоль всегда располагается сбоку, откуда и вытекает ее название. Симптомы кисты очевидны, но, с другой стороны, они похожи на проявления прочих заболеваний шеи, что может усложнить диагностический процесс. Бранхиогенная киста анатомически тесно связана с краем грудинно-ключично-сосцевидной мышцы, сонной артерией и другими крупными сосудами, потому при воспалении могут одновременно увеличиваться и лимфоузлы, что также должен учесть врач при диагностике. Боковую кисту дифференцируют с лимфаденитом, ее нагноение путают с абсцессом, что приводит к неадекватному лечению.
Для диагностики важен сбор анамнеза, анализируют в том числе наследственные факторы, поскольку жаберные аномалии могут передаваться из поколения в поколение. Врач проводит осмотр и пальпирует шею и лимфатические узлы. Проводится УЗИ шеи. По показаниям проводят КТ шеи в режиме контрастирования. Это нужно для уточнения места опухоли, ее размеров, консистенции содержимого полости, вида свища (полный или неполный). В некоторых случаях для диагностики важна пункция кисты и фистулограмма.
Дифференциальная диагностика боковой кисты шеи проводится с такими болезнями:
- Дермоид подчелюстных слюнных желез
- Лимфаденит, в том числе неспецифическая туберкулезная форма
- Метастазы при раке щитовидной железы
- Лимфангиома
- Лимфосаркома
- Хемодектома
- Липома шеи
- Абсцесс
- Аневризма сосудов
- Бранхиогенная карцинома
- Тератома шеи
Лечение Боковой кисты шеи у детей:
Для лечения кисты обязательно используются оперативные методы. Условия стационарные или амбулаторные, что зависит от многих факторов:
- Возраст больного. Прогноз хуже для детей до 3 лет.
- Период диагностирования боковой кисты шеи (прогноз лучше при раннем выявлении)
- Место расположения новообразования (операция усложняется, если киста близко к нервам, крупным сосудам)
- Размер опухоли (операцию назначают, если киста в диаметре минимум 1 см)
- Осложнения, сопровождающие данное заболевание
- Форма кисты – воспаленная, с нагноением
- Вид свища
При удалении бранхиогенной кисты проводится радикальное препарирование всех свищевых ходов, тяжей, вплоть до части подъязычной кости. Иногда может понадобиться параллельное проведение тонзилэктомии. Повторение болезни может быть, только если врачи при операции не полностью иссекли свищевой ход или если есть пролиферации эпителия кисты в близлежащие ткани.
Воспаленные, нагноившиеся кисты операции не подлежат, сначала применяют консервативные методы лечения, включая антибиотики. В стадии ремиссии киста подлежит удалению. Если загноившаяся киста сама вскрылась, рубцы, которые формируются на этом месте, в дальнейшем плохо повлияют на ход операции, потому проведение лечения нельзя откладывать.
В ходе процедуры нередко приходится удалять и часть os hyoideum - подъязычной кости, и миндалины и даже резецировать часть яремной вены, соприкасающейся со свищевым ходом. Благодаря современным методам хирургии боковые кисты успешно удаляют даже у маленьких пациентов, хотя всего 15 лет назад кистэктомию проводили детям, которые достигли минимум 5-летнего возраста.
Максимальная анестезия – местная или общий наркоз, минимальная травматичность во время операции позволяет пациентам восстанавливаться в кратчайшие сроки. Делается совсем небольшой разрез, рубец которого после операции рассасывается в короткие сроки, следа почти не остается.
Этапы операции по удалению боковой кисты шеи:
- Анестезия
- Ввод окрашивающего вещества в свищ, чтобы уточнить и визуализировать его ход. Иногда – ввод зонда в свищ
- Проведение разреза вдоль условных линий на коже шеи
- При выявлении свища – разрез его выходящего наружного отверстия, накладывание на свищ лигатуры
- Рассечение тканей шеи послойно до достижения свищевого хода, который определяется пальпаторно
- Мобилизация свища, выделение в краниальном направлении с продолжением процесса через бифуркацию сонной артерии в направлении к миндаликовой ямке, лигация свища в этой зоне и его отсечение
- Иногда для операции требуется 2 разреза
Длительность операции – 30-60 минут. После удаления кисты обычно применяют антибактериальные противовоспалительные средства, применяется также физиотерапия: УВЧ, микротоки. Швы снимают на 5-7-й день, диспансерное наблюдение проводится на протяжении 12 месяцев, чтобы вовремя заметить рецидив, если таковой будет.
Прогноз боковой кисты шеи у детей чаще всего благоприятный. Практически нет риска развития бранхиогенного рака. Свищевые ходы наиболее сложны для иссечения даже при предварительном окрашивании, это обусловлено сложным анатомическим строением шеи и тесной связью опухоли с крупными сосудами, лимфоузлами, подъязычной костью, сосудисто-нервным пучком, миндалинами и лицевым нервом.
Профилактика Боковой кисты шеи у детей:
Профилактика развития жаберной кисты у детей не разработана. Это вопрос для генетиков и специалистов, изучающих патогенез и причины врожденных пороков развития эмбриона. Если кисту выявили у ребенка до 3 лет, и она не воспаляется и нет тенденции к увеличению, то рекомендован осмотр каждые 3 месяца, пока ребенку не исполнится 3 года. Регулярное посещение ЛОР-врача, отоларинголога является единственным способом контроля развития опухоли, которую при первой же возможности следует удалить, тем самым исключить риск нагноения и различных осложнений в виде абсцесса или флегмоны.
Важно систематически водить здорового ребенка на осмотры к врачам, в том числе к отоларингологу, чтобы вовремя выявить какие-либо аномалии.
К каким докторам следует обращаться если у Вас Боковая киста шеи у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Боковой кисты шеи у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


