Боли в глазницах опухоль
Причиной проявления симптомов может быть попадание инородного тела, инфекция или серьезная патология.
Боль в глазу при отеке века часто свидетельствует о появлении воспалительных процессов в тканях. Только офтальмолог сможет компетентно поставить диагноз, расписав схему лечения. В исключительных случаях может потребоваться хирургическое вскрытие появившегося образования. Антибиотики, противовоспалительные мази, антибактериальные капли — малый набор препаратов, которые назначает специалист. Рассмотрим причины возникновения и методы лечения припухлости в области глаза.
Этиология [причины]
Поводов для появления отечности, появления припухлости довольно много. Рассмотрим основные из них:
- Наличие болезней сердечно-сосудистой системы, почек могут провоцировать воспалительный процесс.
- Повышенное артериальное давление, вследствие расширения мелких глазных сосудов, вызывает боль в глазах.
- Повышение уровня гормонов при стрессе или беременности может быть причиной отеков и болевых ощущений.
- Аллергия – наиболее распространенная причина воспаления. Болевые ощущения возникают как реакция на химические компоненты, пыльцу растений.
- Чрезмерное употребление накануне алкогольных напитков станет наутро причиной того, что отекают глаза, а также все лицо.
- Большое употребление соленой пищи, вследствие чего выпивается много жидкости, может стать причиной припухших глаз. Соль задерживает в организме жидкость, а чувствительная кожа вокруг глаза первой отекает из всех органов.
Опух только один глаз, причиной является воспалительный процесс или инфекция. Наиболее часто встречающиеся болезни:
- Флегмона
![]()
– гнойный процесс, причиной которого, в основном становится, золотистый стафилококк, реже стрептококк. Появляется как самостоятельное заболевание или является осложнением иных гнойных процессов, а именно абсцесса, карбункула, сепсиса. Припухлость не имеет четких границ, может распространяться на окружающие ткани. Чаще болезнь имеет острую форму, но может переходить и в хроническую. Флегмона делится на несколько типов – серозная, некротическая, гнойная, гнилостная. Способом заражения является попадание патогенного микроорганизма через царапину, ссадину, порез или через лимфатические, кровеносные сосуды. - Конъюнктивит
![]()
– воспаление слизистой оболочки глаза, знакомо большинству населения не понаслышке. Болезнь подразделяют на две формы – острую, хроническую. Конъюнктивит бывает инфекционный, вызываемый хламидиями, грибками, вирусами, инфекциями, и неинфекционный, вызванный воздействием внешних факторов или химических веществ на слизистую оболочку. Заболевание проявляется в виде отечности века, опухания над глазом, зуда, жжения, слезоточивости, ощущения инородного вещества в глазу. - Ячмень
![]()
– острое воспаление века, проявляется в виде нагноения волосяного фолликула ресницы, реже сальной железы. Причинами возникновения заболевания является стафилококк, в исключительных случаях клещ, грибы, стрептококки. Внешние причины, которые могут спровоцировать появление ячменя, есть переохлаждение, анемия, фурункулез, глисты, гиповитаминоз, болезни пищеварительной системы, нарушение обмена веществ, блефариты, снижение иммунной защиты. - Инородное тело – частое явление. Ворсинка ткани, песчинка, соринка, попадая на слизистую глаза, раздражает его и причиняет боль. Причинами воспаления является несоблюдение элементарных правил личной гигиены, травма, неправильное ношение контактных линз, очков, сильный ветер.
- Укус насекомых изначально выглядит как мелкая точка в углу глаза, но по истечении некоторого времени появляется отечность, припухлость глаза. Кожные покровы приобретают багровый цвет, затем краснеют сосуды и чувствуется боль.
Симптоматика
К признакам болезни относятся такие проявления:
- слезоточивость;
- боязнь света;
- покраснение роговицы;
- дискомфорт;
- жжение;
- резь;
- ощущение инородности в глазу;
- снижение зрения;
- кровотечение из глазных сосудов;
- нагноение.
Нащупали вздутие вокруг глаза, опухоль лба, брови, над глазом, причин может быть очень много. В зависимости от заболевания, комплекс медицинских мероприятий может существенно отличаться, потому самолечение ни в коем случае не рекомендовано, так как может нанести здоровью существенный урон.
Врачи и диагностика
При опухании глаза стоит обратиться к офтальмологу, он проведет ряд анализов и точно установит причину беспокойства, но, возможно, понадобится консультация других врачей, таких как кардиолог, терапевт, инфекционист, в зависимости от причин болезни.
Для определения правильного диагноза врач проведет ряд анализов и исследований:
- аллергопробы;
- биомикроскопия глаза;
- исследование ресниц на демодекс;
- общий анализ крови;
- анализ на цитологию, посев;
- канальцевая проба;
- дакриоцистография.
На основании проведенных исследований специалист сможет сделать заключение и выписать нужный курс лечения больного.
Лечение
Лечение стоит проводить на основании консультации с врачом и последующего назначения препаратов. В случае уверенности в причине воспаления, используйте лекарства согласно инструкции по применению. Если отек не проходит в течение нескольких дней и доставляет ощутимую боль, в срочном порядке обратитесь к специалисту. Существует множество народных методов лечения отечности глаз, но к этой методике стоит относиться взвешенно, так как при неправильном лечении болезнь может перерасти в хроническую стадию.
Знаменитый способ промывания чайной заваркой знаком еще с советских времен. При воспалениях хорошо помогает промывание морскими водорослями. Смесь трав подорожника, лепестков василька и тмина быстро снимут припухлость. Если причиной припухлости стало артериальное давление, стоит выпить отвар шиповника.
При опухании внутреннего уголка глаза или иных частей лица из-за аллергии, рекомендовано принимать антигистаминные препараты. Если же получили травму, можно приложить кусочек льда, сделать компресс, болезненность в глазах немного снизится. При воспалительных процессах правильные препараты, капли для глаз сможет назначить только врач, так как при назначении рецепта учитываются индивидуальные показатели пациента. Учитывайте, что к опухшему веку ни в коем случае нельзя прикладывать горячее или нагревать его. Запрещено выдавливание гнойных образований, так как при надавливании инфекция может распространиться на большую территорию.
Профилактика
Чтобы исключить появление припухлости глаз, необходимо придерживаться некоторых рекомендаций:
- Полноценный сон является гарантией, что утром у вас под глазами не появятся мешки. Недосыпание часто является причиной отека глаз. Полноценный сон должен длиться не менее 8 часов для взрослого человека.
- После 6 вечера уменьшить потребление воды, ведь переизбыток жидкости в организме наутро скажется на состоянии вашего лица.
- Исключить из ужина копченые и соленые блюда.
- Один раз в год проходить плановый осмотр у терапевта и сдавать анализы.
- В летний период носить солнцезащитные очки. Ультрафиолет может причинить вред слизистой оболочке глаза.
- Ограничить время работы за компьютером.
- Здоровое питание.
Периодически следите за основными показателями организма, ведь профилактика заболеваний убережет вас от последствий. Своевременное обследование станет залогом быстрого решения проблемы.
Список литературы
При написании статьи врач-офтальмолог использовал следующие материалы:
Боль на фоне сильной отёчности век свидетельствует о начале воспалительного процесса. Патология появляется при травме, инфекции или аллергии. Чтобы избежать развития осложнений, необходимо выяснить, почему глаз опух и болит. Выявление причин отёка поможет избавиться от неприятных ощущений, начать правильное лечение.
Симптоматика
Симптоматическая картина зависит от заболевания, которое могло спровоцировать патологию. При развитии инфекции кожа век покрывается красными пятнами, прикосновения вызывают пульсирующую боль. Отсутствие лечение приводит к распространению бактерий или вирусов на глаза, из-за чего наблюдается ухудшение остроты зрения. Аллергическая реакция сопровождается сильным зудом и жжением.
Травматическое повреждение глаз характеризуется появлением гематомы — синяк быстро приобретает фиолетово-синий оттенок. Нередко травма приносит сильный дискомфорт: человек ощущает онемение кожи вокруг глаз или повышение её температуры. В некоторых случаях наблюдается выпадение ресниц и слезотечение. Глаза становятся красными, остроты зрения падает.

Вне зависимости от этиологии заболевания выделяют общие симптомы при воспалении и боли глаз:
- резь в поражённом органе зрения;
- дискомфорт, ощущение инородного тела;
- кровотечение вследствие разрыва капиллярных сосудов глаз;
- гнойно-воспалительный процесс;
- фоточувствительность;
- покраснение роговицы;
- слезоточивость и жжение.
Распространённые причины, почему болит глаз и опухло верхнее веко
Выраженный отёк, не проходящий самостоятельно в течение нескольких дней, является симптомом развития патологического процесса. Причиной воспаления верхнего века являются следующие состояния:
- инфекция вирусной или бактериальной природы: ячмень, флегмона, блефарит, конъюнктивит;
- механическая травма;
- аллергия;
- укус насекомого.
Слизистые оболочки органа зрения чувствительны, потому при попадании в глаз мелких частиц начинается острая реакция:
- человек ощущает присутствие инородного тела;
- повышается слезоточивость;
- глаз рефлекторно закрывается, принудительное расширение век приводит к появлению боли и мышечному спазму;
- пациент чувствует резкую боль;
- наблюдается покраснение склеры, отёчность.
Если промывание глаза чистой водой не даёт результата, для удаления инородной частицы обращаются к медикам. После устранения причины раздражения следует посетить офтальмолога для исключения механической травмы глаз и ухудшения зрения.
Тупые травмы от удара сопровождаются появлением гематом вследствие разрыва капиллярных сосудов. Устранить отёк на поражённом участке поможет специальная противовоспалительная мазь для глаз и холодный компресс.

В норме боль и отёк проходят в течение 3 дней. Если в этот период сохраняется болевой синдром прежней интенсивности и воспаление, нужно немедленно обратиться к врачу. Для восстановления кожи после кровоизлияния потребуется 1-3 недели в зависимости от силы травмы.
Часто веки отекают вследствие аллергии на пыльцу, пищевой продукт или металлическую пыль. Отличить раздражение иммунной системы от других офтальмологических заболеваний можно по следующим признакам:
- сильный зуд век;
- покраснение;
- отёк нижнего и верхнего века;
- сильная слезоточивость.
Отёчность проходит после удаления человека от аллергена или при приёме выписанных врачом антигистаминных препаратов.
Инфекция может привести к развитию осложнений. Патогенные микроорганизмы и вирусы во влажной питательной среде на слизистых оболочках глаза быстро размножаются, что приводит к распространению инфекции на орган зрения.
При отсутствии соответствующего лечения токсины, вырабатываемые бактериями, могут нанести вред структурам глазного яблока. В такой ситуации существует риск ухудшение остроты зрения, деформации роговицы, хрусталика и других мягких тканей.
К появлению отёка приводит воспаление конъюнктивы — слизистой оболочки век. Отёчность наиболее выражена в утренние часы после пробуждения. При развитии ячменя прощупывается характерная припухлость на нижнем или верхнем веке. Чтобы предупредить возможные осложнения, требуется регулярное наблюдение у офтальмолога и комплексное лечение препаратами.
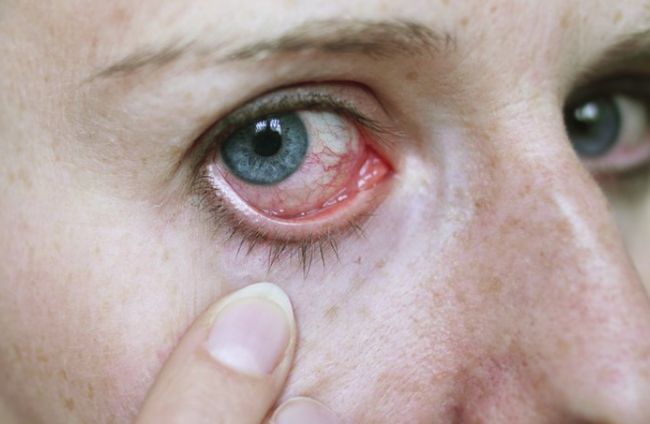
Не следует тревожить колонию насекомых. Животные действуют агрессивно, жаля мягкие ткани. При укусе насекомое выделяет яд, токсичные вещества которого являются сильным аллергеном. Он быстро распространяется с кровью.
У предрасположенных к развитию аллергии людей он может спровоцировать развитие анафилактического шока. В такой ситуации необходимо немедленно вызвать скорую помощь, особенно если у человека быстро начинают опухать веки, лицо и глотка.
Почему может болеть нижнее веко?
Нижнее веко отекает вследствие задержки жидкости в мягких тканях. Причиной этого явления может стать:
- нарушение работы сердца и почек;
- употребление алкоголя;
- приём солёной пищи;
- аллергия на косметические средства;
- приём перед сном большого количества жидкости.
В большинстве случаев отёчность нижнего века не характеризуется появлением боли.
В процессе ночного отдыха вырабатывает мелатонин, который заставляет головной мозг замедлять функциональную активность других внутренних органов. Почки прекращают интенсивную переработку жидкости. Поэтому приём большого количества воды перед сном создаёт дополнительную нагрузку на парные органы. Их деятельность снижена, поэтому жидкость начинает просачиваться в межклеточное пространство мягких тканей.

Это не патологическая реакция, поэтому специального лечения нет. Воспаление нижних век проходит самостоятельно, если скорректировать потребление жидкости в рационе. Для быстрого снятия отёка рекомендуется приложить холодный компресс или пакетики с чаем.
Избыток солёной пищи в рационе нарушает водно-электролитный баланс организма. Соль или хлорид натрия задерживает жидкость в мягких тканях, провоцируя развитие отёчности. В области нижнего века практически отсутствует жировая клетчатка, поэтому после пробуждения у человека наблюдаются выраженные мешки под глазами.
Алкогольные напитки содержат этиловый спирт, негативно влияющий на работу печени и почек. Вследствие сильного снижения их функциональной активности наблюдается отёк век. Такая ситуация характерна людей, злоупотребляющих спиртным.
Косметика низкого качества может стать причиной развития сильной аллергической реакции. Тени, тушь или подводка для глаз приводят к возникновению отёка, зуда и повышенному слезоотделению. Для устранения аллергии необходим приём антигистаминных препаратов и замена косметики.
Опухло и болит веко верхнего глаза:
Заболевания, при которых опухает и болит глаз
Если отёк не проходит в течение длительного времени, необходимо исключить наличие офтальмологического заболевания. Появившаяся проблема может быть связана с патологиями печени, сердечно-сосудистой или мочевыделительной системы.
Отёчность и боль в глазах могут вызвать:
- Конъюнктивит. Характеризуется острым воспалением слизистой оболочки глаз. Воспаление развивается на фоне инфекционного процесса, который параллельно вызывает общую интоксикацию организма и головные боли. Конъюнктивит нередко нарушает работу слёзных желёз, что становится причиной появления сухость глаз. В такой ситуации они начинают слезиться в процессе моргания, кожа вокруг них чешется и шелушится.
- Птоз. Сопровождается опущением верхнего века из-за сильного отёка. Причиной патологии являются такие заболевания, как инсульт или энцефалит, поэтому симптоматическая картина помимо птоза дополняется признаками неврологических расстройств.
- Блефарит. Заболевание характеризуется воспалением краёв век. Пациент видит перед глазами слезную пелену, которая мешает нормально видеть объекты. Кожа в области ресниц покрывается чешуйками, чешется. Глаза быстро устают и становятся более восприимчивы к свету. На фоне фоточувствительности развивается головная боль.
- Ячмень. Гнойно-воспалительное заболевания век,. При отсутствии лечения отёк быстро увеличивается в размерах, при моргании возникает болевой синдром.
- Увеит. Патологический процесс распространяется на сосудистую оболочку органа зрения, что вызывает отёчность и покраснения. Пациент ощущает боль внутри глаза и видит тёмные пятна.
- Флегмона. Гнойный процесс развивается в подкожно-жировой клетчатке век. Бактериальная инфекция вызывает повышение температуры до +39…+40°C, мышечную слабость, лихорадку и цефалгию.
Нередко отёк век является признаком нарушения работы почек. Новообразования, воспаление или дистрофия снижает функциональную активность органов мочевыделительной системы. Почки становятся неспособны полноценно выводить воду из организма. Наблюдается задержка жидкости в мягких тканях.
Отёк глаз, не сопровождающийся болью, может быть причиной поражения печени — циррозом, жировым перерождением, гепатитом. При этом развивается общая интоксикация организма. Печень утрачивает способность к переработке и обезвреживанию ядовитых веществ.
О чём говорит опухание глаз у ребёнка?
Опухание глаз на фоне повышенной слезоточивости и вязких выделений из глаз может свидетельствовать о начале инфекционного процесса. Наиболее часто развивается конъюнктивит. При этом наблюдается покраснение, выработка гноя, зуд.
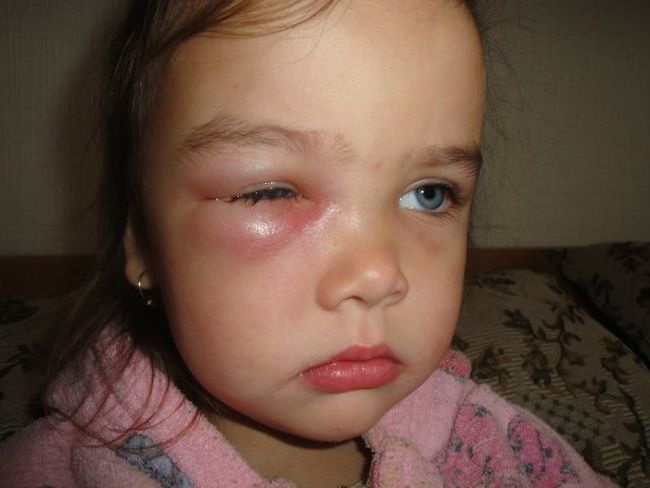
У детей, трогающих глаза грязными руками, в большинстве случаев возникает грибковая инфекция слизистых оболочек органа зрения. Для лечения конъюнктивита проводят медикаментозную терапию антибиотиками, противогрибковыми или противовирусными препаратами. Лечение зависит от вида заболевания.
СПРАВКА. Когда в рацион ребёнка резко вводится новый продукт, может возникнуть аллергическая реакция. В такой ситуации необходима терапия антигистаминными препаратами под строгим наблюдением врача.
Отёчность век может развиться вследствие повышенного внутричерепного давления или на фоне врожденных патологий сердечно-сосудистой системы. В такой ситуации необходимо немедленно обращаться к врачу и сдать ряд анализов для подтверждения диагноза.
Девочки подросткового возраста могут воспользоваться некачественной косметикой. При развитии раздражения кожи век начинается отёк верхнего века. Лечить патологию следует противовоспалительными каплями и специальными мазями для глаз.
Врачи и диагностика
Выявить причину развития отёчности помогает офтальмолог, который опирается на полученные в ходе анализов данные. При наличии сопутствующих заболеваний необходимо проконсультироваться с другими специалистами узкого профиля: кардиологом, хирургом, гастроэнтерологом.
Для определения диагноза необходимо пройти ряд инструментальных и лабораторных исследований:
- аллергические пробы;
- исключить демодекоз в области ресниц;
- сдать анализы на бакпосев;
- пройти биомикроскопию;
- дакриоцистография;
- общий анализ мочи и крови;
- канальцевая проба.
В зависимости от установленного диагноза будет зависеть дальнейшее лечение. Для снятия отёка могут выписать противовоспалительные капли для глаз в рамках симптоматической терапии.
Лечение
Лечение не проводится, если отёк век появился из-за неправильного питания или большого количества выпитой воды. Чтобы ускорить процесс восстановления, необходимо приложить к поражённой области холодный компресс.
Избавиться от проявлений аллергических реакций и воспаления после укуса насекомого помогают антигистаминные средства:
- Супрастин;
- Кларитин;
- Тавегил;
- Лоратадин.
Препараты из данной групп подавляют синтез гистамина, который приводит к развитию отёка. В результате правильного приёма медикаментов можно избавиться от симптомов аллергии, головных болей, кашля и воспаления слизистых оболочек.

При наличии сопутствующих заболеваний сердечно-сосудистой системы, приводящих к отёку век, назначаются гипотензивные препараты для нормализации артериального давления. При поражении почек лишняя жидкость удаляется при приёме мочегонных средств.
Для восстановления работы печени принимают гепатопротекторы. Симптоматическое лечение отёчности и боли в глазах проводится с помощью капель или мазей из ряда нестероидных противовоспалительных препаратов.
Перед использованием средств нетрадиционной медицины следует проконсультироваться со специалистом. Народные средства можно использовать только при разрешении лечащего врача параллельно с медикаментозной терапией.
Профилактика
Чтобы предупредить отёчность глаз, следует придерживаться некоторых рекомендаций:
- Необходимо спать не менее 8 часов в сутки. Нельзя перенапрягать органы зрения в течение дня.
- После 18:00 нужно сократить потребление жидкости, особенно сладких и газированных напитков.
- Не ужинать копчёными, маринованными, острыми и солёными блюдами. Соль, сахар, специи и консерванты вызывают задержку жидкости в организме.
- Летом следует надевать солнцезащитные очки. Ультрафиолетовые лучи могут нанести вред структурам глазного яблока: роговице, хрусталику, сетчатке. Поражение органа зрения может стать причиной отёка.
Необходимо 1 раз в год сдавать профилактические анализы для оценки состояния работы внутренних органов. Своевременная диагностика заболеваний помогает снизить риск развития осложнений.
Что делать если глаз красный, болит и слезится?
Заключение
При появлении отёка и боли в глазах следует немедленно обратиться к офтальмологу. Врач поможет установить причину развития патологии и назначит медикаментозную терапию. Необходимо отказаться от самолечения, чтобы избежать развития неприятных последствий. При использовании народных средств или других медикаментов нужно согласовывать свои действия с лечащим врачом.
В глазнице могут развиваться новообразования как первичного, так и вторичного происхождения. К наиболее часто образующимся первичным опухолям относятся лимфома и рабдомиосаркома. Иногда в глазнице развивается саркома мягких тканей и опухоли нервной оболочки (включая глиому глазного нерва), а также менингиомы. Вторичные опухоли, развивающиеся в глазнице, вероятно, происходят от карциномы молочной или щитовидной железы, а также от карциномы бронха.
Клинические проявления опухоли глазницы. Поскольку глазница представляет собой жесткую полость, основным признаком развития опухоли является смещение глазного яблока в переднем направлении (проптоз). Из-за давления опухоли на наружные глазные мышцы или, реже, из-за паралича третьего черепного нерва может развиться офтальмоплегия.
Это особенно характерно для заднего смещения опухоли. У детей проптоз может быть выражен очень сильно и принимать обезображивающую форму. Часто развивается хемоз и инфекции, что нередко приводит к постановке ошибочного диагноза целлюлита. Панофтальмит может приводить к перфорации глазного яблока и односторонней слепоте, что особенно характерно для обширного опухолевого процесса.
Быстрое развитие хемоза и отека века свидетельствует о злокачественном характере опухоли. Выраженный проптоз при сохранении подвижности глазного яблока обычно является признаком медленнорастущей доброкачественной опухоли. Опухоли, расположенные в пределах мышечного конуса, в меньшей степени препятствуют движению глазного яблока, однако приводят к более выраженному проптозу и к более сильной потере зрения. При локализации опухоли вне пределов конуса развивается проптоз с боковым смещением, а ухудшение зрения наступает позже.
Обследование больных с опухолью глазницы. Крайне полезно провести рентгенографическое и томографическое обследование глазницы, в результате которого можно будет сделать заключение о состоянии глазницы и зрительного канала.
При проведении КТ это заключение может быть детализировано, поскольку будет получена информация о локализации, размере и степени распространения опухоли в пределах (и вне пределов) глазницы. При этом также получают сведения о степени эрозии кости и поражения мягких тканей. Ультразвуковые исследования могут помочь быстро обнаружить опухоль. По возможности следует проводить биопсию, однако она сопряжена с риском диссеминации опухоли, возникновения геморрагии и развития слепоты. При наличии инкапсулированной опухоли ее лучше всего удалить.

Лимфома глазницы
Злокачественные лимфомы, развивающиеся в глазнице, обычно относятся к неходжкинскому типу и являются изолированными новообразованиями или частями генерализованной опухоли. Как и в случаях других лимфом, следует провести полное обследование больного, в результате которого иногда удается обнаружить системное заболевание. При обследовании сразу же проводят биопсию, поскольку опухоль обычно располагается спереди и хорошо поддается лучевой терапии.
Даже в случаях системной лимфомы для предотвращения локальных рецидивов наряду с системным лечением используют лучевую терапию. Обычно эффективными оказываются умеренные дозы порядка 30 Гр, назначаемые во фракциях на протяжении 3 недель.
Псевдоопухоль глазницы
Обычно при этой патологии развивается болезненная офтальмоплегия, которая часто сопровождается отеком века. При КТ-исследовании в задней части глазницы обнаруживается, как правило, аморфное новообразование, окружающее глазной нерв. Гистологически оно представляет собой полиморфный воспалительный инфильтрат, в котором иногда можно обнаружить монотипичные В-клетки, характерные для низкозлокачественной лимфомы
Рабдомиосаркома глазницы
Это опухоль эмбрионального типа, которая в основном развивается у детей и подростков, а также в юношеском возрасте, чаще у мужчин. Опухоль локально распространяется на верхнюю челюсть, придаточные пазухи носа, лобную кость и даже на головной мозг через переднюю или среднюю черепные ямки.
Гематологическим путем опухоль, в первую очередь, распространяется на легкое или в кость, однако это наблюдается реже, чем при рабдомиосаркомах другой локализации. В 25% случаев регистрируется поражение лимфатических узлов, особенно глубоко расположенных верхних шейных и пред-ушных. Часто отмечается быстрый рост опухоли, приводящий к тяжелому проптозу, хемозу и отеку века. Перед началом лечения необходимо, если возможно, попытаться установить стадию развития опухоли и провести пункцию костного мозга.
Раньше первичную опухоль удаляли хирургическим путем, однако сейчас все больше используют лучевую терапию, поскольку при этом отмечается меньше рецидивов. Обычно назначают высокие дозы, порядка 50 Гр за 5-6 недель. При этом если для предупреждения развития ксерофтальмии экранировать слезный аппарат, то у большинства больных сохраняется зрение.
В настоящее время широко используется адъювантная химиотерапия с применением рецептур, содержащих циклофосфамид, винкристин и актиномицин D или доксорубицин. Поскольку существует высокая вероятность распространения опухоли за пределы глазницы, до облучения назначают, по крайней мере, один курс химиотерапии. Кроме того, из-за быстро наступающего рассасывания опухоли улучшается самочувствие ребенка и упрощается процедура лучевой терапии.
Обычно химиотерапию проводят в течение года. Локальное облучение является эффективным средством контроля над ростом опухоли, даже тех случаях, когда присутствуют метастазы. При химиотерапевтическом лечении 5-летняя выживаемость больных составляет 40%, а при совместном использовании хирургического метода и лучевой терапии около 75%. Результат лечения оказывается особенно благоприятным у детей, для которых раньше предполагалась высокая вероятность диссиминирования опухоли.
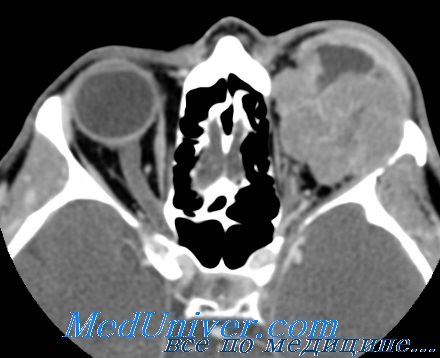
КТ при рабдомиосаркоме глазницы
Опухоли слезной железы
Обычно эти опухоли рассматриваются совместно с новообразованиями глазницы, хотя они крайне редки. Они развиваются, главным образом, в юношеском возрасте, по гистологическим характеристикам напоминают опухоли слюнных желез, и наиболее часто представлены полиморфной аденомой и цистаденоидной карциномой.
Эти опухоли развиваются крайне медленно (дольше года), образуя плотные безболезненные новообразования. При быстром развитии опухоли больным необходимо делать биопсию, и, по возможности, проводить радикальную операцию. В случае если радикальное удаление слезной железы не представляется возможным (например, у больных с полиморфной аденомой или другой злокачественной опухолью), необходимо назначать лучевую терапию.
Даже после лучевой терапии в высоких дозах часто происходит возобновление роста локальной опухоли, и необходимо прилагать все усилия для борьбы с рецидивами. Настоящая карцинома слезной железы развивается редко, и опухоль рано распространяется за пределы глазницы. Злокачественные опухоли слезной железы относятся к различным группам, с трудом поддаются лечению и характеризуются крайне неблагоприятным прогнозом. Пятилетняя выживаемость больных составляет порядка 20%. На слезной железе также образуется лимфома, представляющая собой опухоль, развившуюся из лимфоидной ткани, ассоциированной со слизистыми оболочками (MALT).
Часто при этой опухоли проявляется синдром, по симптоматике близкий к синдрому Сьегрена. Эта разновидность неходжкинской лимфомы не вызывает болей, и прогноз обычно благоприятный.
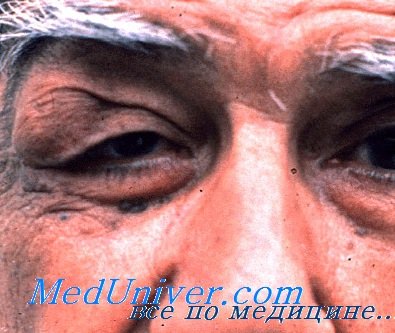
Аденома слезной железы
Техника облучения опухолей глазницы
Хотя рекомендуется экранировать роговицу, хрусталик и слезный мешок, невозможно добиться равномерного распределения дозы по всей полости орбиты, а также эффективного экранирования чувствительных структур глаза. Обычно применяют два поля обучения с клиновидными фильтрами.
Несмотря на сохранение зрительной функции у облученного глаза, не следует допускать попадания пучка на второй глаз. Необходимо попросить больного в момент облучения смотреть прямо в пучок и не моргать, с тем чтобы зафиксировать взгляд. При облучении на высоковольтной аппаратуре максимальная доза приходится на участок, расположенный в глубине за роговицей и даже возможно частично сохранить хрусталик.
Обычно роговицу полностью или частично экранируют с помощью простого экрана цилиндрической формы, и конъюнктива повреждается редко, поскольку эта часть глаза хорошо переносит низкие дозы облучения. При невозможности экранирования нередко развивается болезненный кератит, иногда наряду с иридоциклитом, или даже наблюдаются изъязвления роговицы. Отсутствие экранирования слезной железы обычно приводит к нарушению функции глаза, поскольку слезный аппарат чувствителен к облучению. Дозы, превышающие 30 Гр за 3 недели, сильно влияют на слезообразование, развивается сухость глаза, и больные нуждаются в регулярном закапывании лубрикантов.
Наиболее радиочувствительной структурой глаза является хрусталик, и после облучения в дозе несколько Гр может развиться катаракта. Однако, после облучения в дозах менее 15 Гр, лишь в редких случаях клинически тестируется помутнение хрусталика. При дозе облучения выше 25 Гр развитие катаракты почти неизбежно, однако, к счастью, ее можно удалить и имплантировать искусственный хрусталик.
Другие части глаза, такие как сетчатка и склера, обладают большей радиоустойчивостью, которая приближается к устойчивости центральной нервной системы, и после облучения в дозах, не превышающих 60 Гр, назначаемых в режиме фракционирования, клинически значимые изменения отмечаются крайне редко.
Читайте также:


