Боли справа внизу живота и опухоль
Если человек чувствует, что болит справа внизу живота, это провоцирует весомое волнение, поскольку сложно определить причину, лишь по болевым ощущениям. Каждому жителю планеты приходилось ощущать дискомфорт от такой проблемы, как боли справа внизу живота, которые пробуждаются после неумеренных нагрузок. Но существует ряд основных заболеваний, приводящих к непредвиденным последствиям.
1. Аппендицит
Боль в правой нижней части живота указывает на наличие аппендицита, самого опасного и распространенного недуга, затрагивающего органы пищеварения.
От аппендицита никто не застрахован, так как недуг может проявиться у людей любой возрастной категории. По статистике, боли справа внизу живота, вызванные аппендицитом, могут диагностироваться у людей от 5 до 40 лет. Старший возраст не делает риск возникновения нулевым.

Аппендикс – червеобразный отросток, располагающийся в самом низу кишечника. Ученые до сих пор не выяснили его функциональности в человеческом организме, но имеются предположения, что он защищает иммунные и эндокринные процессы, плюс, формирует кишечную микрофлору. Но все же медики не считают аппендикс жизненно важным органом.
Аппендицит – скопление гноя в узком отростке, стенки которого разрываются, так как жидкость не может никуда выйти. Вследствие чего происходят серьезные поражения рядом располагающихся органов и летальные исходы.
Острые боли справа внизу живота длятся не больше 4 дней. Они требуют неотложного хирургического вторжения и подобающего лечения.
Нечасто недуг порождает хроническую форму, которая носит проявляющиеся и отступающие боли. Данная форма недуга не нуждается в оперативной терапии.
Аппендицит подразделяется на четыре стадии, каждая из которых доставляет мучительные боли справа внизу живота:
- Катаральная;
- Флегмонозная;
- Гангренозная;
- Перфоративная.
А также существует целый ряд причин, вызывающих или сопутствующих возникновению недуга:
- Инородные тела, попавшие в червеобразный отросток;
- Различные бактерии;
- Холецистит;
- Энтерит;
- Спазмы сосудов;
- Травмы живота;
- Запоры;
- Переедания;
- Пониженный иммунитет;
- Наследственные патологии;
- Авитаминоз;
- Вредные привычки;
- Регулярные стрессы;
- Неправильная работа желудка и кишечника;
- Воспаление матки;
- Беременность.
Первоначальное проявление недуга – пронзающая, резкая боль справа внизу живота. К остальным симптомам относится:
- Жар;
- Тошнота;
- Рвота.
Но такие признаки характеризуют многие другие заболевания, к примеру, гастрит или почечные колики, поэтому человек может не придать симптомам нужного значения.
Главный характер недуга – регулярные боли справа внизу живота, которые обостряются перед сном или после него. Если они утихают на какой-то срок, то это не означает исчезновение болезни. Следующая вспышка проявятся несносными болями.
Стоит знать: в редких случаях аппендицит может располагаться внизу живота слева, а боли переходить на лобок, таз, ребра, поясницу.
Зачастую, признаки аппендицита отсутствуют у пожилых граждан. Диагностировать недуг возможно лишь на завершающей стадии, когда боли справа внизу живота становятся невыносимыми.
Если ощущается с правой стороны внизу живота сильная боль, желательно сразу звонить в скорую. Потому как аппендицит требует неотложного лечения.
Чтобы диагностировать аппендицит и его степень, доктор проводит осмотр, затем направляет пациента на УЗИ, МРТ, компьютерную томографию, плюс, бреет кровь и урину на анализ.
Классический метод лечения аппендицита – хирургическое вмешательство и примем антибиотиков. Операция проводится традиционным или лапароскопическим путем. После чего пациенту нельзя употреблять пищу и подниматься с кровати на протяжении 14 часов. Реабилитационный период может занять несколько недель. Отталкиваться нужно от стадии, на которой были проведены хирургические действия.
2. Воспаление придатков
Когда болит низ живота справа у женщины, основанием служит воспаление придатков или, как еще называют недуг, сальпингоофорит. Он пробуждается инфекциями, распространяющимися из женского влагалища. На раннем этапе развития сложно диагностировать именно воспаление придатков, так как клинические проявления отсутствуют, а женщины идут в клинику уже в момент осложнения болезни, когда боли справа внизу живота мешают спокойно жить.
Гонкокки и хламидии являются часто встречающимися бактериями, пробуждающими воспаление придатков. Зачастую они попадают в организм в момент незащищенного полового акта. И лишь в редких случаях бактерии проходят из-за нарушенного барьера матки, что происходит после рождения ребенка, выкидыша или искусственного прерывания беременности.
Существуют факторы, приводящие к воспалению придатков:
- Чрезмерная сексуальная активность до 25 лет;
- Несколько половых партнеров одновременно;
- Половая связь с человеком, имеющим несколько сексуальных партнеров;
- Незащищенный половой акт;
- Венерические заболевания;
- Проблемы с малым тазом.
Если не начать своевременную терапию, это приведет к формированию рубцовых спаек, что в свой черед повлечет боли справа внизу живота и серьезные последствия:
- Внематочную беременность;
- Угрожающее жизни кровотечение;
- Бесплодие;
- Боли при половом акте;
- Абсцессы.
Когда болит правый низ живота у женщин из-за воспаления придатков, это также сопровождается такими признаками:
- Обильные выделения, имеющие неприятный запах;
- Кровотечения между менструальным циклом;
- Боли или кровянистые выделения в момент полового сношения;
- Повышенная температура;
- Лихорадка;
- Проблемное мочеиспускание.
При таких признаках, следует незамедлительно отправиться за консультацией к доктору, чтобы избежать осложненных последствий.
Для постановления диагноза, пациентка должна полностью описать проявившуюся симптоматику. Затем доктор проведет доскональный осмотр, и возьмет на анализ вагинальные выделения, мазок из матки и урину. Чтобы подтвердить и узнать степень развития, женщине сделают ультразвуковое исследование, анализ крови, лапароскопию.
Терапия воспаления придатков заключается в антибактериальной терапии. После получения ответов анализа, доктор может прописать еще некоторые лекарственные препараты.
Пациентка должна безукоризненно следовать всем указаниям лечащего специалиста. После нескольких приемов медикаментов, женщина чувствует себя намного лучше, боли справа внизу живота ослабевают, и почти не проявляются вспомогательные признаки. Но, это далеко не окончание лечения.
Если у дамы, был один регулярный сексуальный партнер, ему также следует сдать анализы и пройти курс лечения.
До полного выздоровления, когда анализы подтвердят уничтожение инфекции, категорически запрещаются половые сношения.
3. Эндометриоз
Справа у женщин ноющая боль внизу живота вызывается эндометриозом – разрастанием клеток маточной оболочки за ее пределами.

Провоцируют недуг гормональные перебои и нарушения, из-за которых вредные очаги поражают оболочку матки, что навлекает кровотечения между менструальными циклами, воспалительную реакцию, рубцовые спайки.
Зачастую данное заболевание диагностируется в возрасте от 40 до 45 лет, а процесс зарождения эндометриоза происходит в репродуктивном возрасте. Но, с каждым годом недуг молодеет, и иногда встречается у девушек подростков.
К сожалению, на сегодняшний день ученные так и не смогли установить точную причину возникновения эндометриоза. Они смогли выявить лишь несколько теоретичных причин:
- Ретроградная менструация;
- Пониженный иммунитет;
- Метаплазия;
- Мюллеров проток;
- Генетическая предрасположенность.
При несвоевременном лечении, первоначальная стадия перерастет в легкую, затем в умеренную и в тяжелую.
Во время такой болезни, как эндометриоз, женский пол ощущает:
- Боли справа внизу живота;
- Проблематичные месячные;
- Обильные регулы;
- Боли тазобедренных суставах;
- Наряженное половое сношение;
- Мучительные мочеиспускания.
Если у девушки низ живота справа болит, и проявляются вышеописанные признаки, необходимо обязательно отправиться в клинику для диагностирования недуга и назначения подобающей терапии.
Каждая женщина должна знать, что эндометриоз способен привести не только к несносным болям справа внизу живота, но и к появлению кисты, меноррагии, бесплодию.
Диагностировать эндометриоз обычным осмотром весьма затруднительно, поэтому специалисты отправляют пациентку на УЗИ, гистеросальпинографию, лапароскопию.
Не запущенные стадии эндометриоза лечатся:
- Гормональными препаратами;
- Спазмолитическими медикаментами;
- Противовоспалительными средствами;
- Ингибиторами;
- Акупунктурой;
- Лечебными упражнениями.
Статистика показывает, что 12% пострадавших от недуга нуждаются в радикальной операции – устранение всех женских внутренних органов.
Чтобы избежать осложнений от болей справа внизу живота, желательно вовремя обращаться за консультацией к высококвалифицированным медикам.
4. Мезаденит
Иногда, причинами боли справа внизу живота становится мезаденит. Данный недуг наносит воспаление лимфатическим узлам. Их насчитывается больше 500 штук в человеческом организме. Они выполняют защитную функцию, но когда в них попадает инфекция, происходит воспалительный процесс.

Мезаденит разделяется на четыре формы протекания, каждая из которой доставляет ноющие, усиливающиеся боли справа внизу живота:
- Острая;
- Хроническая;
- Специфическая;
- Неспецифическая.
Зачастую, недуг диагностируют у детей и подростков.
Среди причин возникновения мезаденита выделяют:
- Различные вирусы и бактерии;
- Мононуклеоз;
- Лимфому Беркитта;
- Назофарингеальную карциному;
- Туберкулез.
Преимущественными признаками мезаденита считаются боли справа внизу живота, которые имеют сходство со вспышками аппендицита. Но иногда пострадавший не в силах точно понять, где именно возникают болевые ощущения, так как недуг поражает весь живот. В редких ситуациях, боли стихают, но это обозначает, что лимфатические узлы начали нагнаиваться. Такой процесс приведет к весьма неприятным последствиям и серьезным заболеваниям.
Среди сопутствующих признаков выделяют:
- Периодическую тошноту;
- Однократную рвоту;
- Утрату интереса к приему пищи;
- Диарею;
- Высокую температуру;
- Перепады давления;
- Ускоренное сердцебиение.
Хроническая форма проявляется слегка заметными болями справа внизу живота, которые обостряются после физической деятельности.
Чтобы излечить боль справа внизу живота, спровоцированную мезаденитом, доктора назначают:
- Антибиотики;
- Препараты, снимающие боли;
- Средства, устраняющие спазмы;
- Противотуберкулезные медикаменты;
- Паранефральные блокады;
- Растворы для дезинтоксикации организма;
- Физиотерапевтическое лечение;
- Спокойный, не эмоциональный ритм жизни;
- Диету.
Соблюдая все врачебные указания, недуг перестанет доставлять боли справа внизу живота, а пациент сможет быстрее вернуться к полноценной жизни.
5. Рак кишечника
Когда болит низ живота справа, у пациента могут диагностировать рак кишечника – новообразование в толстой или тонкой кишке, от которого ежегодно умирает почти 1 миллион человек.
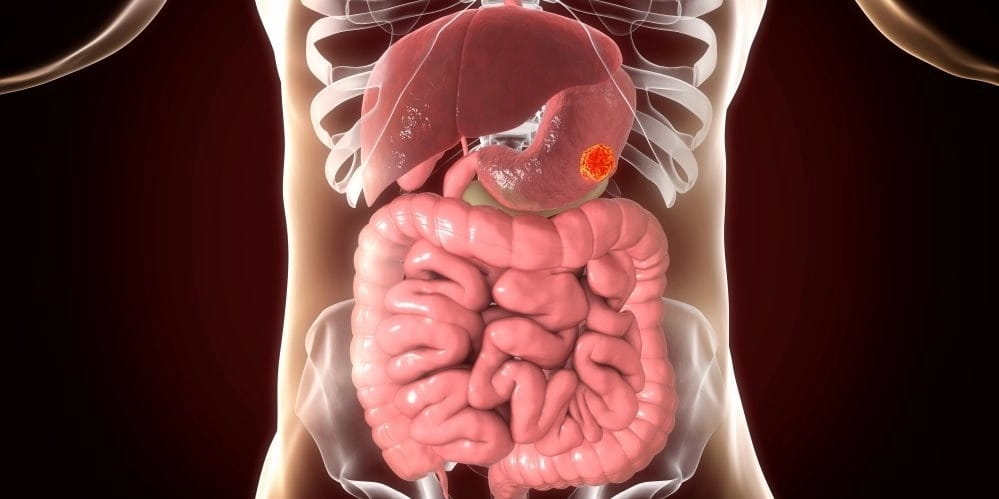
Распространенный и всеми известный недуг порождается по таким причинам:
- Длительный прием антибиотиков;
- Злоупотребление диетами;
- Ожирение;
- Табакокурение;
- Чрезмерное употребление алкоголя;
- Воспалительные заболевания кишечника.
Первые стадии рака не имеют выраженной симптоматики. Но спустя какое-то время, у человека начинает тянуть правый бок, просыпаются ноющие боли справа внизу живота. Но люди не сразу обращают на это внимание, считая, что переутомились на работе или съели что-то не свежее.
Признаки недуга носят разные характеристики, а также отличаются у женщин и мужчин.
Недуг тонкой кишки порождает:
- Схваткообразные боли справа внизу живота;
- Кровяные сгустки в каловых массах и темный окрас;
- Металлический вкус в ротовой полости;
- Тошноту с рвотой.
При поражении толстой кишки проявляется:
- Ноющая боль внизу живота справа;
- Диарея;
- Вздутие живота;
- Брюшная водянка;
- Повышенное давление.
У женского пола могут образоваться такие признаки:
- Сбои менструального цикла;
- Резкая потеря веса;
- Кровь в урине;
- Резкая непереносимость жареного и жирного.
У мужского пола недуг проявляется:
- Слегка повышенной температурой, которая не понижается длительное время;
- Пониженным интересом к половой жизни;
- Плохое пищеварение;
- Частые позывы к мочеиспусканию.
После тщательного обследования, врачи проводят хирургическое вмешательство. Затем назначается медикаментозная и лучевая терапия.
6. Паховая грыжа
Если имеются боли в правой части живота внизу у мужского пола, медики нередко диагностируют паховую грыжу – выпячивание внутренних органов наружу.

К симптомам паховой грыжи относятся:
- Округлые выпуклости на мошонке;
- Тянущие боли справа внизу живота;
- Расстройство желудка;
- Затруднительное мочеиспускание;
- Тошнота.
Для терапии болей в правом низу живота, которые вызываются паховой грыжей, доктора, вынуждены прибегать к хирургической операции – лапароскопической герниопластике.
Длительность реабилитационного периода зависит от степени тяжести недуга. В любом случае, пациент должен выполнять все указания лечащего доктора.
Нельзя пускать в произвольное плаванье ситуацию, когда болит правый низ живота, ведь это приведет к непредвиденным последствиям.
Врачи, занимающиеся болями справа внизу живота
Когда тревожат боли в правой нижней области живота, не имеет смысла спрашивать у знакомых или соседей что делать, следует немедленно отправиться к одному из таких специалистов:
- Терапевт;
- Хирург;
- Уролог;
- Нефролог;
- Инфекционист;
- Гинеколог;
- Гастроэнтеролог.

Менее популярные причины боли справа внизу живота
Многих людей интересует, почему болит справа живота. Вышеперечисленные недуги это не полный список оснований. Боли в правой нижней части живота зарождаются и по менее популярным причинам:
- Болезнь Крона;
- Проблемы с мочевыводящими путями;
- Ношение ребенка;
- Кавернит;
- Простатит;
- Холецистит;
- Цирроз печени;
- Дивертикулит;
- Варикозные недуги;
- Геморрой;
- Оофорит;
- Сальпингит;
- Гастродуоденит и многое другое.
Подведение итогов
Естественно, когда болит живот справа внизу, каждый в праве сам выбирать, посещать ему доктора или нет. Но стоит знать, что боли справа внизу живота наносят непоправимый урон внутренностям и даже летальный исход. Почему и рекомендуется не откладывать визит к доктору.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.



Причины боли в животе у женщин
Боли внизу живота (справа, слева, по центру) у женщин могут вызывать как заболевания, так и нормальные процессы. К нормальным процессам относят вздутие живота из-за газообразования в кишечнике, боли внизу живота при беременности из-за растущего объема матки или при месячных.
К заболеваниям, которые вызывают боли внизу живота у женщин, относят:
-
Эндометриоз, эндометрит, миома матки, воспаление придатков матки;
Патологии беременности – внематочная беременность, развивающийся выкидыш, отслойка плаценты, последствия после аборта и др.
Аппендицит, холецистит, кишечные инфекции;
Разрыв яичника – это нарушение целостности ткани этого органа. Он может развиться в результате разрыва фолликула во время овуляции. Заболевание сопровождается повреждением стенок сосудов яичника кровотечением в брюшную полость. Спровоцировать разрыв яичника могут физическая нагрузка, половой акт и др.
Боли при разрыве яичника обычно тянущие, внизу живота справа или слева, в зависимости от того, какой яичник поражен. При этом может резко упасть давление, кожные покровы побледнеть. Такое состояние требует экстренного хирургического вмешательства.

Боли при воспалении придатков матки
Боли в области малого таза могут быть связаны с менструальным циклом возникать во время менструации, за несколько дней до ее начала или в середине цикла. Болезненные менструации не являются нормой и требуют обследования и лечения. Это состояние часто связано с нарушением гормонального баланса.
Боли могут быть острыми или хроническими. Острая боль возникает внезапно и часто является тревожным симптомом, требует экстренной медицинской помощи. Хронические тазовые боли продолжаются более 6 месяцев, беспокоят постоянно или возникают периодически.
Боли могут быть обусловлены как патологией репродуктивной системы, так и другими причинами. Ведь в полости малого таза расположены матка и придатки, мочевой пузырь, кишечник. Но и это еще не все. Спазм тазовых мышц может вызывать сдавливание нервных волокон, кровеносных и лимфатических сосудов и приводить к возникновению хронических тазовых болей. Порой для решения проблемы нужен консилиум, состоящий из разных специалистов: гинеколога, уролога, невролога, проктолога, остеопата, физиотерапевта.
Не стоит заниматься самолечением. Прием обезболивающих препаратов - это не выход, вы просто снимаете симптом, но не решите проблему. Причиной болей внизу живота также могут быть органические поражения: патология развития матки, воспалительные заболевания, генитальный туберкулез, эндометриоз, киста яичника, миома, варикозное расширение вен малого таза.
Не надо терпеть боль. Надо найти причину и устранить ее.

Порядок действий при возникновении болей
В брюшной полости сосредоточено множество органов. Некоторые из них полые, другие имеют паренхиматозную структуру. Изменения в полых органах способны привести к прободению их стенок. При этом излитие их содержимого в брюшную полость чревато обширным воспалительным процессом (перитонитом, заражением крови и летальным исходом).

Для облегчения диагностики медики условно разделяют область живота на 4 квадранта. Боль может локализоваться в правом верхнем или нижнем квадранте.
Если боль сосредоточена сверху, есть основания предполагать патологию легких, диафрагмы, печени, желчного пузыря, поджелудочной железы и желудка. При локализации дискомфорта снизу – подозревают воспаление аппендикса, почек и мочевыводящих путей, органов репродуктивной системы. Причиной болей в смежном пространстве чаще всего выступают тонкий и толстый кишечник.
Описать характер боли может исключительно сам больной, это имеет диагностическую важность. При беседе с врачом необходимо максимально точно охарактеризовать неприятные ощущения.
Периодические слабые, тянущие или ноющие боли указывают на начальные этапы развития заболевания. Такой дискомфорт часто остается незамеченным, пока неприятные ощущения не станут интенсивнее. Причиной слабой боли выступают воспалительные процессы, начало функциональных нарушений в органе, перерождение клеток, формирование и рост атипичных структур.
Интенсивные стреляющие боли или спазмы сопровождают заболевания гладкомышечных органов. Причиной их возникновения бывают функциональные расстройства, развитие воспаления, повышение давления в полости органа.

Интенсивные боли режущего или колющего характера появляются при повреждении или воспалении нервных окончаний, когда нарушается целостность паренхимы или оболочек внутренних органов. Причиной часто выступает активный воспалительные процесс. Другой вариант – острая ишемия тканей в результате нарушения кровообращения.
Для врача также важны сведения о развитии дискомфорта, времени его появления, связи с другими событиями. Чтобы специалист составил полноценную клиническую картину, необходимо уточнить такие моменты:
- когда появилась боль (сутра, сразу после пробуждения, ночью, в другое время суток), как долго больной испытывает дискомфорт, болело ли в этом же месте ранее;
- как болит (ощущения появились внезапно или нарастали постепенно);
- как изменился дискомфорт (стал слабее, сильнее, изменился ли характер боли);
- дополнительные симптомы (слабость, тошнота, озноб, тяжесть). Врачу необходимо сообщить об эпизодах рвоты, нарушении стула, лихорадки, а также точную температуру тела на момент обращения;
- что предпринимал больной. При болях в животе прием любых лекарств нежелателен. Это может изменить клиническую картину и затруднить диагностику. Однако в некоторых случаях допускается прием спазмолитиков и сорбентов. Врачу необходимо сообщить название препарата и принятую дозу.
Для диагностики важна и другая информация – рост, вес, наличие вредных привычек, режим питания, хронические заболевания, наследственные особенности человека.
Правосторонние боли в животе бывают следствием серьезных заболеваний жизненно важных органов. При их поражении высок риск осложнений и необратимых изменений. Любая боль в животе справа – повод посетить клинику и пройти полноценное обследование.
Если живот болит более получаса, при этом дискомфорт меняет характер или нарастает его интенсивность – обращаться в поликлинику или вызывать скорую надо в экстренном порядке.
Ноющая боль справа
Предположить, почему возникла боль в боку, можно по характеру ощущений и сопутствующим симптомам. Однако это не повод заниматься самолечением. Диагностировать патологию и назначить правильное лечение способен только врач соответствующей квалификации.

Болезненность в зоне подреберья справа может указывать на патологию легких – пневмонию, абсцесс, рак легкого, правостороннюю легочную тромбоэмболию. Дискомфорт при этом ноющий, присутствует постоянно. При возникновении тромбов боли интенсивные, колющие. На фоне заболеваний легких у больного отмечается лихорадка, трудности с дыханием (нарушения акта вдоха-выдоха), сухой или влажный кашель. При развитии онкопатологий присутствуют неспецифические симптомы – слабость, апатия, отсутствие аппетита, снижение массы тела.
Другой провокатор подреберных болей справа – плеврит в соответствующей зоне. Воспаление оболочек легкого сопровождается лихорадкой, признаками интоксикации. При глубоком вдохе боли под ребром резко усиливаются, становятся колющими.

Панкреатит - наиболее частое заболевание поджелудочной железы. Бывает острым и хроническим. Несмотря на расположение железы в центре брюшной полости, она способна вызывать правосторонние боли. Причина – анатомическая форма органа. Поджелудочная железа напоминает горизонтально развернутую каплю. Самая большая ее часть (голова) проектируется в правый верхний квадрант живота. Если воспалительный процесс при панкреатите или панкреонекрозе сосредоточен именно здесь, возникают правосторонние боли. По мере усугубления заболевания дискомфорт становится опоясывающим. Для поджелудочной характерны внезапные интенсивные режущие боли. Поражение железы сопровождается нарушениями пищеварения (тошнота, рвота, метеоризм, нарушения стула), симптомами интоксикации.
Если беспокоит печень – дискомфорт локализуется в области правого подреберья. Ноющие, давящие, тянущие ощущения указывают на поражение паренхимы. Увеличение печени провоцирует растяжение ее капсулы, что и вызывает неприятные ощущения. Среди возможных диагнозов – гепатит (бывает инфекционной и неинфекционной природы), киста печени, опухолевые образования, гепатозы и цирроз.
Колющие боли в правом подреберье после бега и быстрой ходьбы не имеют отношения к патологиям. Явление вызвано активизацией кровоснабжения органа и растяжением его капсулы.
Приступообразные колющие и режущие ощущения, спазмы и тянущий дискомфорт указывают на поражения желчного пузыря. Орган сигнализирует так при воспалении его стенок (холецистите), чрезмерном их растяжении при холестазе, образовании и продвижении желчных конкрементов. Постоянные ноющие и давящие боли говорят о кисте желчного, формировании в нем полипов, гиперсекреции желчи, перегибах пузыря.
Другие заболевания печени проявляются неспецифическими признаками – слабостью и повышенной утомляемостью, апатическим настроением и ухудшением состояния кожных покровов. При прогрессировании печеночных патологий в организме происходят и другие изменения. Все органы и системы страдают из-за повышенной на них нагрузки, скопления свободных радикалов и циркуляции в крови токсических продуктов.
На патологию печени безошибочно указывает желтуха. Если у пациента желтеют слизистые оболочки, склеры глаз, кожа на всем теле покрывается геморрагической сыпью, есть все основания предполагать застойные явления в желчном пузыре.
Из желудка пища поступает в 12-перстную кишку, где поддается ферментативной обработке с последующим всасыванием полезных веществ стенками кишечника. При поражении тонкого отдела неприятные ощущения чаще возникают в околопупочной области. В одну из сторон дискомфорт мигрирует при наличии патологического процесса в складках тонкого кишечника непосредственно справа. Причинами бывает дуоденит (воспаление стенок 12-перстной кишки, язва, кишечная непроходимость, грыжа). Все состояния характеризуются снижением или полным отсутствием аппетита, слабостью. Могут возникнуть рвота (нередко с примесями желчи), вздутие, нарушения стула. При грыжах основной признак – выпячивание тканей над плоскостью кожи.

Язвенный колит, болезнь Крона, непроходимость, синдром раздраженного кишечника – все эти заболевания сопровождаются правосторонними болезненными ощущениями, когда в процесс вовлечена восходящая часть ободочной кишки.
Правосторонние боли могут быть признаком аппендицита. Любое лечение не может быть назначено, пока отсутствие воспаления аппендикса не будет подтверждено анализами или диагностическими процедурами.
Заболевания и функциональные расстройства почек чаще проявляются неприятными ощущениями в пояснице. Правостороння их локализация в зоне живота возможна, однако встречается крайне редко.
При почечных патологиях это иррадиирующая боль. Она возникает на фоне сильного дискомфорта в зоне проекции почек на спине. Боль в нижнем квадранте живота чаще провоцируют мочеточники (камни, которые в них вышли из почек). При выходе почечные конкременты царапают и раздражают чувствительную слизистую мочевыводящих путей. Как следствие – возникают режущие, колющие интенсивные болезненные ощущения. Они ослабевают спустя некоторое время после мочеиспускания.
Застрявшие в мочеточнике конкременты провоцирует кинжальные боли и почечную колику. У больного повышается температура тела, возникают острые нарушения оттока мочи, в ней появляются примеси крови и слизи. Синдром сопровождается сильнейшими болевыми ощущениями и требует госпитализации больного.
Как точно установить причину болей
После сбора анамнеза врач выделит несколько дифференциальных диагнозов. Констатировать заболевание поможет комплекс диагностических мероприятий. Часть их представлена лабораторными исследованиями крови, мочи и кала. По их результатам можно определить наличие в организме воспалительного процесса, функциональные нарушения в работе пищеварительного и мочевыделительного трактов.
Аппаратные процедуры подбирают в индивидуальном порядке. Для оценки состояния дыхательной системы назначают флюорографию. Чтобы обследовать желудок, применяют гастроскопию. Состояние печени и поджелудочной железы оценивают с помощью УЗИ. Ультразвуковое обследование также применяют при заболеваниях мочевыводящей и репродуктивной систем. Если диагноз вызывает сомнения или есть подозрения на полиорганные нарушения – назначают мультиспиральную магнитно-резонансную томографию брюшной полости. Исследование дает исчерпывающую информацию обо всех органах сразу.
Чтобы точно выявить нарушение и поставить окончательный диагноз, могут потребоваться дополнительные диагностические мероприятия. Например, сцинтиграфия, лапароскопическое обследование, биопсия.
Как избавиться от боли
Идеальный способ устранить дискомфорт – начать комплексное лечение по рекомендации врача после полноценной диагностики. Если по каким-то причинам поход к доктору откладывается, можно воспользоваться специальными препаратами для купирования боли. Нужно понимать, что самолечение чревато негативными последствиями для здоровья. Повторное возникновение болевых ощущений - повод в обязательном порядке обратиться к врачу.

Для устранения спазмов и приступообразных болей в животе применяют спазмолитики: Но-Шпу, Бускопан. При подозрении на заболевания кишечника целесообразно принять Спазмомен, Мебсин, Мебеверин. Боли неясного генеза, отличающиеся от спазмов, купируют с помощью комбинированных препаратов (Баралгина, Спазмалгона). В качестве скорой помощи подходят таблетки, разрешенные для устранения болей в послеоперационный период (Кетанов, Кеторол). При ноющих и тянущих болях, интенсивность которых нарастает, можно принять препараты из группы НПВС (Диклофенак, Ибупрофен). Однако эти средства обладают ульцерогенным действием – негативно влияют на состояние слизистой желудка. При хронических патологиях этого органа или желудочных болях НПВС запрещены.
Правосторонние боли в животе могут указывать на заболевания любого органа брюшной полости, расположенного справа. Поэтому человек, испытывающий боль любого характера и локализации, должен обращаться за помощью к врачу.
Читайте также:

