Болезнь рака на турецком

Турция – один из новичков мирового рынка медицинского туризма, но уже уверенно прописалась среди лидеров этого направления. На передовые позиции ее вывели высокий уровень медицины, которого страна добилась благодаря качественным реформам в сфере здравоохранения, активное внедрение инновационных технологий, квалифицированные врачи с мировым именем и безупречный сервис. Все это обеспечило турецким больницам стабильный поток иностранных пациентов, которые едут сюда со всего мира для решения самых разных проблем со здоровьем.
На долю Турции приходится почти 13% всех медицинских туристов, что составляет порядка 800 тысяч человек в год. Большинство из них – жители постсоветских стран, которых, помимо очевидных преимуществ турецкой медицины, привлекает географическая близость, упрощенный визовый режим и доступные цены.
Почти половину зарубежных пациентов, обращающихся в турецкие больницы, составляют онкологические больные. Что неудивительно: по статистике, лечение рака в Турции приводит к установлению ремиссии почти в 80% случаев. Этому способствуют ультрасовременное оснащение местных онкоцентров, использование ими прогрессивных методов диагностики и терапии, а также индивидуальный подход к каждому пациенту.
Особенности турецкой медицины
Турецкая медицина развивается стремительными темпами – за последние годы ее уровень значительно вырос благодаря объемному государственному финансированию. Сегодня эта страна может похвастаться самым большим в мире количеством лечебных учреждений, которые аккредитованы по стандартам JCI (Объединенной международной комиссии), что является гарантией высокой эффективности и безопасности оказываемых ими услуг.
По уровню материально-технического обеспечения турецкие клиники почти не уступают медицинским центрам Европы и Америки. Это значит, что здесь имеется все необходимое оборудование для высокоточной диагностики и действенного, безопасного лечения с применением новейших методов и технологий. На высоком уровне находится и профессиональная подготовка турецких врачей. Большинство их после шестилетнего обучения получают узкую специализацию в Европе и стажируются в ведущих медучреждениях Америки. Многие занимаются научной и преподавательской деятельностью, регулярно посещают международные медицинские конференции.
Как лечат рак в Турции
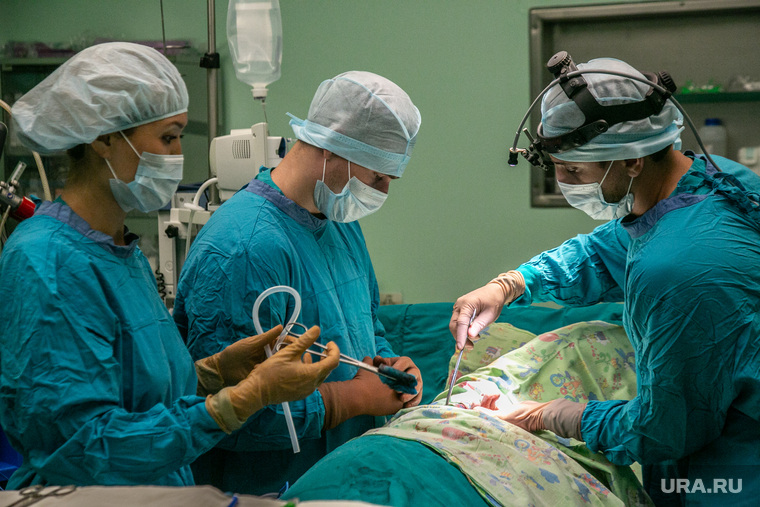
Онкология в Турции является одной из наиболее динамично развивающихся отраслей медицины. Здесь своевременно внедряются революционные разработки в области лечения рака, используются актуальные европейские и американские протоколы. Одна из особенностей местных онкологических клиник заключается в междисциплинарном подходе: каждый случай разбирает консилиум врачей разных специальностей, что гарантирует достоверность поставленного диагноза и результативность лечения.
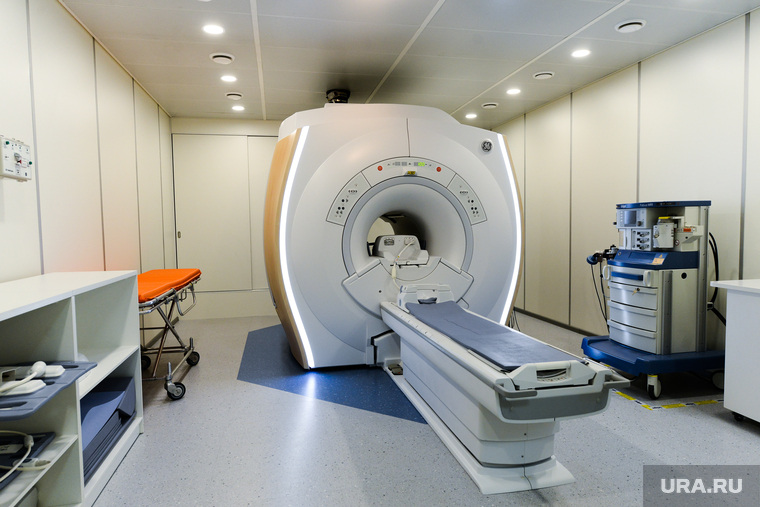
Онкологи Турции адекватно оценивают значимость диагностики при подозрении на рак, от качества и оперативности которой во многом зависит исход терапии. Поэтому используют самые современные диагностические методики, среди которых:
- компьютерная томография;
- магнитно-резонансная томография;
- ПЭТ-КТ;
- сцинтиграфия;
- биопсия с гистологическим анализом образца опухолевой ткани;
- лабораторные исследования, включая молекулярно-генетические тесты и СТС.
Они позволяют установить наличие опухоли, определить, где она возникла и из каких клеток образовалась, ее размер и стадию развития, а также выявить возможные метастазы. На основании этих данных турецкие онкологи ставят точный диагноз и разрабатывают схему лечения, учитывающую, помимо основных характеристик злокачественного новообразования, индивидуальные особенности организма пациента и его состояние.
Методы лечения рака в Турции могут включать в себя:
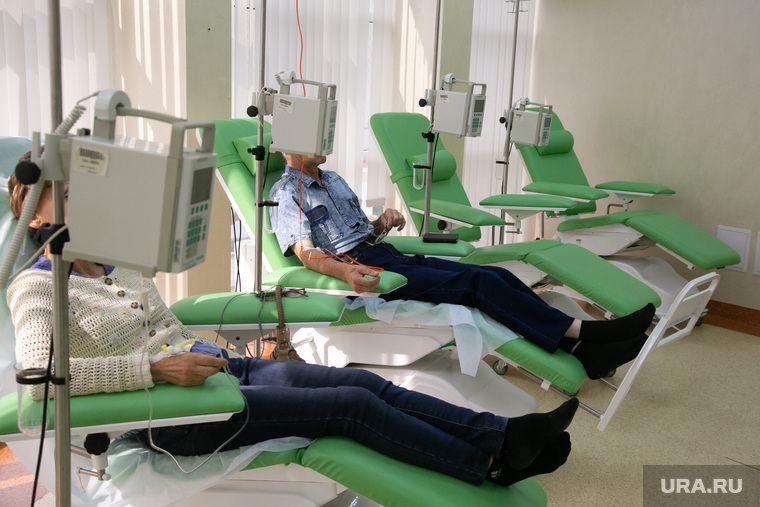
Турецкие онкологические клиники также используют передовые противораковые методики, основанные на прицельном воздействии лекарственными препаратами на опухоль. В том числе перспективную иммунотерапию, цель которой – заставить иммунную систему пациента распознавать и самостоятельно уничтожать клетки рака. Здесь также успешно проводят трансплантацию стволовых клеток, которая является важным компонентом лечения некоторых видов лейкозов и множественной миеломы.
Ведущие онкологические клиники Турции
В стране работают как специализированные центры по лечению рака, так и онкологические отделения, функционирующие в составе многопрофильных больниц. Пятерка лучших выглядит следующим образом:

К турецким онкологам за помощью ежегодно обращаются тысячи медицинских туристов из различных стран мира. Лечение рака в Турции по своему качеству не уступает таким ведущим странам, как Израиль или Германия. Турецкие эксперты работают по самым современным протоколам терапии, обеспечивая не только победу над болезнью, но и сохранение полноценного качества жизни даже в самых сложных клинических случаях. Для пациентов подбирают индивидуальные низкотоксичные схемы лечения с применением моноклональных антител, при необходимости выполняют органосохраняющие операции или проводят эффективные протоколы радиотерапии. Кроме того, в турецких клиниках имеется все необходимое для успешного проведения такой сложной процедуры как трансплантация костного мозга. Высокочувствительные тест-системы для подбора донора, комфортные стерильные боксы, современное мониторинговое оборудование – сочетание этих условий обеспечивает высокий процент успешности процедуры и минимальные риски осложнений. Многочисленными положительными отзывами о работе онкологов наполнен каждый форум лечения рака в Турции. Пациенты отмечают не только высокое качество проводимого лечения, но и премиальный уровень организация пребывания.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
- Статистика по лечению рака в Турции
- Какие онкологические заболевания успешно лечат в Турции
- Методы лечения рака в Турции
- Ведущие онкологические клиники Турции
- Цена лечения рака в Турции
- Преимущества лечения онкологии в Турции
Статистика по лечению рака в Турции

По данным статистики от Международной Ассоциации Медицинского Туризма, ежегодно на лечение онкопатологий в клиники Турции обращается порядка 9000 медтуристов из различных уголков мира, в том числе из СНГ. Показатели успешности лечения различных видов рака в этой стране являются одними из самых высоких в мире, ведь эксперты используют самые передовые методы биологической терапии, выполняют органосберегающие операции, подбирают эффективную поддерживающую противорецидивную терапию. Многочисленные положительные отзывы о лечении рака в Турции, которые можно прочесть на профильных форумах, являются лучшим тому подтверждением.
Какие онкологические заболевания успешно лечат в Турции
Турецкие онкологи работают по всем возможным клиническим направлениям:
- Онкогематология – лейкоз (острый и хронический), лимфогранулематоз, лимфомы, миеломная болезнь, миелодиспластический синдром
- Опухоли мочевыводящей системы – нефробластома, опухоли почек и мочеточников, карциномы мочевого пузыря и уретры
- Онкогинекология – карциномы вульвы, влагалища, шейки матки, миосаркомы тела матки, аденокарцинома эндометрия, яичников
- Новообразования ЦНС – астроцитомы и глиобластомы различной локализации, нейролейкоз
- Опухоли кожи – меланома, базалиома, ороговевающие и неороговевающие карциномы, лейкоплакия слизистых
- Онкоэндокринология – опухоли гипофиза, карциномы щитовидной железы, поджелудочной, надпочечников, карциноидные опухоли
- Злокачественные опухоли костей и мягких тканей – остеосаркомы, саркома Юинга, рабдомиосаркома
- Опухоли ЖКТ – карциномы пищевода, аденокарцинома и MALT-лимфома желудка, холангиокарцинома желчного пузыря, первичные и вторичные опухоли печени, аденокарциномы кишечника
- Онкопульмонология – опухоли трахеи и бронхов, мелкоклеточный и немелкоклеточный рак легких
Онкология в Турции является одним из наиболее динамично развивающихся клинических направлений. Эксперты в кратчайшие сроки проводят комплексное обследование, определяя точные характеристики опухоли (клеточный состав, степень распространения, чувствительность к определенным типам лечения). По результатам диагностики эксперты подбирают наиболее эффективное лечение.
Ведущие клиники в Израиле



Методы лечения рака в Турции
В клиниках страны применяются следующие консервативные и хирургические методики:
Хирургические
![]()
Эндоскопическое удаление – в большинстве случаев солидные опухоли различно локализации возможно удалить по малоинвазивной методике с помощью эндоскопического оборудования. Эндоскоп представлен гибкой трубкой, оснащенной мини-видеокамерой, манипуляторами и функциональными насадками. Доступ к опухоли осуществляется через физиологические отверстия (глотка, зев шейки матки, уретра, анус) или же через небольшие проколы над зоной вмешательства. В отличие от стандартной, открытой, операции, эндоскопические вмешательств имеют гораздо меньше рисков и аналогично высокую эффективность удаления новообразования. Сроки восстановления после такой операции составляют 48-80 часов.
Лекарственная терапия
- Таргетная терапия – в лечении лейкозов, метастатических опухолей и новообразований, нечувствительных к стандартному лечению, используются лекарственные средства последнего поколения на основе моноклональных антител. Это особые белки, связывающие и уничтожающие опухолевые клоны вне их количества или расположения. По сравнению со стандартной химиотерапией, пациенты гораздо легче переносят такой тип лечения, ведь токсическая нагрузка и продолжительность лечения при таргетной терапии гораздо меньше.
Радиотерапия
- Дистанционная радиотерапия – для уничтожения метастазов, снятия симптомов опухолевого роста или подготовки к процедуре трансплантации костного мозга, пациенты проходят сеансы дистанционной радиотерапии. В клиниках Турции установлены современные линейные ускорители, формирующие фокусированный поток излучения. Благодаря сложной системе навигации, ионизирующее излучение не рассеивается на здоровые ткани, за счет чего риск развития побочных реакций сведен к минимуму.
Трансплантация костного мозга
Ведущие онкологические клиники Турции
Среди прочих медицинских центров страны, наибольшей популярностью у медтуристов пользуются следующие:
- Сеть больниц Memorial – одна из крупнейших клинических сетей Турции, из года в год получающую наивысший балл по аккредитации JCI. Одно из основных направлений работы – роботизированная онкологическая хирургия с помощью установок Да Винчи, обеспечивающих ювелирную точность вмешательств.
- Клиника Аджибадем – крупнейшая сеть частных клиник, специализирующихся на лечении более чем 11 типов онкопатологий. Медцентры оснащены высокотехнологичными операционными, комфортными боксами для пациентов, перенесших трансплантацию костного мозга или сеансы радиотерапии.
- Медицинский центр Neolife – более чем за 25 лет практики центр помог победить рак тысячам пациентов. Основными направлениями работы клиники является таргетная терапия, выполнение органосберегающих операций, проведение дистанционной и внутритканевой радиотерапии.
Цена лечения рака в Турции
На стоимость лечения различных онокпатологий в Турции влияют тип клиники (частная или государственная), объем предшествующей диагностики, выбранная тактика терапии, необходимость реабилитации и общая продолжительность пребывания в клинике. Но еще до прибытия в страну, медтурист может запросить у администратора портала бесплатный финансовый аудит стоимости терапии. В документе приведено сравнение актуальных расценок на все диагностические и лечебные процедуры.
Примерная стоимость процедур при лечении рака в Турции:
- Курс химиотерапии от 800 до 2900 долларов США
- Эндоскопическое удаление опухоли от 1600 долларов США
- Дистанционная радиотерапия от 300 до 1800 долларов США
- Лечение таргетными препаратами от 1200 долларов США
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Преимущества лечения онкологии в Турции
- Высококлассные онкологи с многолетним клиническим стажем
- Комплексное обследование в кратчайшие сроки
- Индивидуальный подбор эффективного лечения
- Доступная стоимость лечения любых видов рака
Помощь личного сопровождающего на всех этапах пребывания
— Онкология каждый день на слуху. Это рак наступает, или мы стали смотреть на него по-другому?
— И то, и другое. Во-первых, рак быстро молодеет. Это связано и с экологией, и с социальными процессами.
Если раньше раком груди болели женщины старше 50, то теперь в нашей клинике мы каждый месяц видим пациенток с раком груди в возрасте 30-35 лет.
— Ситуация изменилась?
— Кардинально. Теперь о раке и много говорят, и отношение к нему другое. По крайней мере на Западе, в том числе в Турции — как к хроническому заболеванию. Большинство случаев, даже запущенных (рак 3, 4 стадии) поддаются контролю: человек проходит несколько курсов и потом, как больной диабетом, постоянно получает лечение. И его уже не ждет почти мгновенная смерть, как раньше — речь о годах нормальной, полноценной жизни: человек ходит на работу, ездит на дачу, выращивает, не знаю, цветы.
Но рак нужно постоянно держать под контролем и важно, чтобы рядом с вами был профессионал — врач, который поможет вам пройти этот путь и вовремя решит изменить тактику лечения. Потому что это очень коварная болезнь: человек лечится, вроде все хорошо, но могут или метастазы где-то вылезти, или новая опухоль появиться. Рано или поздно он наносит новый удар.
— Мы все подвержены раку?
Врачи говорят, что российские онкоцентры работают как пожарные команды — тушат пожары запущенных стадий рака. В то время как государство должно работать на максимальное выявление рака на ранних стадиях.
— На что обращать внимание? Давайте начнем с детей…
— Дети не так часто болеют раком, как взрослые, но каждый случай очень болезненный для общества и, в первую очередь, для родителей. Основная проблема детского рака — он протекает очень быстро. Вторая — врачи путают симптомы и долго не могут поставить диагноз.
Недавно у нас в клинике был пациент — 12-летний мальчик, ударившийся в батутном парке. Через месяц у него начала расти шишка на плече. Диагноз ему поставили только спустя 1,5 месяца хождений по врачам и больницам. На его счастье, у него оказалось медленно растущая разновидность саркомы. Потребовалась сложнейшая операция с протезированием сустава и части плеча.

Руку, слава Богу, сохранили. Прошел уже год — у него, тьфу-тьфу-тьфу, все хорошо. Но меня эта история просто перепахала! Два месяца до постановки диагноза — это ни в какие ворота!
— Родителей должно насторожить появление синяков: при лейкемии меняется формула крови, и у некоторых детей даже при незначительной нажатии появляются синяки на теле.
— Вы упоминали про рак груди, которому подвержены девушки. Им что делать?
— Какие еще методы скрининга рекомендуете?
Раки кожи… Любой онкодерматолог вам даст простую инструкцию: «Если тебя что-то беспокоит на коже — ты смотришь на эту родинку, трогаешь, кажется, что она опять выросла (особенно если возраст уже солидный или в семье были случаи меланомы) — сходи к дерматологу. Он сделает простейшее исследование — дерматоскопию и исключит или подтвердит онкологию.
— А есть какие-то методы или анализы, чтобы не сдавать много разных? Например, сейчас популярны анализы на маркеры рака…
— Какова их стоимость?

— От 150-200 долларов, самый дорогой VIP chek-up — порядка полутора тысяч долларов. Средний сhek-up стоит 750-900 долларов: в один день сдаешь анализы, на следующий день забрал результаты, поговорил с врачом и улетел. У нас много семей, которые летят на отдых куда-нибудь в Турцию или Бангкок через Стамбул и задерживаются у нас на два дня. Вас бесплатно заберут из аэропорта и привезут обратно, переводчик 24/7 дней в неделю также входит в стоимость исследования.
— Я хочу пройти такое обследование, но мне страшно: а вдруг у меня обнаружат рак?
— Чтобы справиться со страхом, подумайте о последствиях. Самое главное, что дают такие обследования — позволяют выявить рак на ранних стадиях, а это для лечения рака самое главное, потому что лечить рак на ранней стадии на порядок дешевле и перспективней, чем лечить онкологию 4-й стадии.
— Предположим, у меня выявили рак. Как реагируют люди? Как себя вести? Что делать дальше?
— Как искать действительно полезную информацию?
— Что делать, если я не уверен в лечении, которое мне назначают?

Общие сведения
Менингиомами называют опухоли оболочек головного и спинного мозга. Краткое рассмотрение строение оболочек головного мозга поможет в дальнейшем разобраться в локализации опухолей. Мозг покрывают три оболочки — твердая, паутинная (она называется арахноидальная) и мягкая (сосудистая). Твердая оболочка — это плотная соединительная ткань, наружная поверхность которой прилежит к костям черепа, а внутренняя поверхность обращена к мозгу и выстлана паутинной.
Последняя прозрачная, тонкая и в ней отсутствуют сосуды. Особенностью паутинной оболочки являются грануляции (пахионовы грануляции) — это выросты в виде круглых телец. Пахионовы грануляции расположены группами и хорошо развиты в области верхнего сагиттального синуса. Они служат для оттока ликвора в кровеносное русло. Паутинная оболочка не заходит в борозды мозга, а обволакивает мозг снаружи. Именно из грануляций происходят опухоли оболочки. Мягкая оболочка непосредственно прилегает к мозгу и заходит во все его борозды. В толще мягкой оболочки проходят кровеносные сосуды.
Менингиомы в 90% случаев — это доброкачественные опухоли и чаще исходят из клеток арахноидальной оболочки, значительно реже — из мягкой оболочки. Отличаются медленным ростом и представляют собой отграниченный узел, часто спаянный с твёрдой оболочкой. Размер опухоли составляет несколько миллиметров, иногда достигает 10-15 см. Расположены они чаще вдоль основания черепа, над выпуклостями возле венозных синусов, а также в задней ямке. Характерным является то, что это вне мозговые образования — они не прорастают в вещество самого мозга, но сдавливают его и могут поражать кости черепа, расположенные рядом. Одиночные менингиомы являются классической нейрохирургической патологией, но могут развиваться и множественные, которые часто сложны для лечения. Данное заболевание чаще встречается у женщин, возникает в возрасте 40-60 лет и заболеваемость возрастает с возрастом. У женщин менингиома с локализацией в головном мозге отмечается в 2 раза чаще, а спинного мозга — в 4 раза. Данное доброкачественное новообразование мозговых оболочек имеет код по мкб-10 D32.

Патогенез
Арахноидальные клетки в опухоли представлены скоплениями до 10 слоев клеток и формируют наружный слой паутинной оболочки и грануляции. Процесс гиперплазии паутинной оболочки плохо изучен, но, возможно, он является стадией, которая предшествует образованию опухоли. Чаще он связан с провоцирующим событием — травма, кровотечение, воспаление, химическое раздражение. Другими провоцирующими процессами являются: пролиферация сосудов и образование рубцовой ткани. Так, утолщенная твердая оболочка мозга, расположенная на границе менингиомы, представлена обильно снабженный сосудами участок твердой оболочки. Стимуляция же роста опухоли связана с инактивацией белков из семейства белка 4.1. Генетические изменения при атипичных менингиомах характеризуются потерями в хромосомах в области 1p, 10, 6q, 14q, 18q, однако значимые гены неизвестны. Если рассматривать анапластические опухоли, то они проявляют более сложные генетические нарушения.
Классификация
Большей частью менингиомы являются доброкачественными, но и определенная часть — это злокачественные. По степени агрессивности подразделяют они подразделяются на:
- типичные;
- атипичные;
- злокачественные (анапластические).
Типичные менингиомы по гистологическому строению подразделяются на 13 вариантов. Они могут прорастать в кость, мягкие ткани, твердую оболочку, пазухи носа, но это не является признаком злокачественной стадии.
Атипичные имеют агрессивный рост и повышенную способностью к рецидивированию после операций.
Третий тип — самые злокачественные (менингосаркомы). Они могут прорастать в вещество мозга, кости черепа и часто метастазируют в различные органы. Анапластические опухоли встречаются редко и являются высокоагрессивными. Чаще локализуются в области турецкого седла, полушарий и парасагиттально. При лечении атипичных и злокачественных форм в дополнение к хирургической операции используют лучевую терапию.
В зависимости от расположения различают следующие виды менингиом:
- Парасагиттальная. Регистрируется в 30% случаев. Она располагается в зоне саггитального синуса и области серповидного отростка.
- Фалькс менингиома располагается в различных отделах твердой мозговой оболочки, которая в виде серпа (falx cerebri) заходит в щель мозга между полушариями. Начинается оболочка от решетчатой кости, проходит назад и переходит в намет мозжечка. Фалькс образование проявляется судорогами. По мере развития патологии может наступить парализация ног и нарушение работоспособности органов в области таза.
- Внутриорбитальная.
- Намета мозжечка. Редкая опухоль, основным методом хирургического лечения является полная резекция. Сразу после операции у многих больных ухудшается функциональное состояние, но через две недели восстанавливается.
- Менингиома бугорка турецкого седла. Опухоли этой локализации составляют до 10% всех менингиом. Распространенной локализацией является хиазмальная борозда (впереди от бугорка) и диафрагма турецкого седла. В большинстве случаев менингиомы располагаются над турецким седлом, в непосредственной близости к зрительным нервам, смещая хиазму (перекрест) зрительных нервов кзади. В 67-77% случаев отмечается прорастание менингиом в зрительный канал. Оперативное лечение образований бугорка турецкого седла — сложная задача, поскольку опухоль расположена глубоко и близко к важным нервным образованиям и сосудам. Во время операции стремятся к максимальному сохранению зрения и функции гипофиза. Эти опухоли удаляют транскраниальным доступом (через череп). Однако удалить опухоль из зрительного канала очень сложно. Поэтому рассматривается возможность применения аппарата КиберНож или аппарата Новалис (можно удалять опухоли до 3 см, имеющие точные границы).
- Конвекситальная менингиома располагается в выпуклой части полушарий и встречается в 60% случаев. Может локализоваться в области лобной, затылочной, височной и теменной кости. Чаще встречается в лобной области. Конвекситальная опухоль характеризуется быстрым ростом и признаками злокачественности. В связи с этим по злокачественности выделяют 3 типа менингиом. I тип — это доброкачественные, мелкие, медленнорастущие (не более 1-2 мм в год). Наибольший размер новообразования не более 50 мм. От здоровых клеток образование отделено капсулой, что снижает риск рецидива новообразования после операции и имеется возможность полностью выздороветь. Опухоли II типа быстро увеличиваются, в них изменена структура клеток, а это повышает возможность рецидива. Опухоли III типа протекают с выраженными клиническими симптомами, поскольку их размер более 50 мм. Отмечается разрастание метастаз в органы и почти 100% вероятность рецидива после операции через 2-3 года.
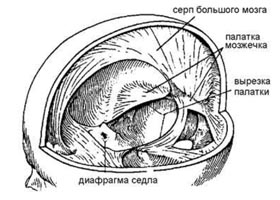
Если рассматривать экстрамедулярные опухоли спинного мозга, то нужно отметить, что они исходят из твердой оболочки и могут располагаться под ней (субдуральные) и над оболочкой. Субдуральные опухоли встречаются в 2,5 раза чаще.
Менингиома позвоночника характеризуется ранним появлением корешковых болей, расстройствами чувствительности в зоне иннервации корешков, а также снижением/исчезновением рефлексов (сухожильных, кожных и периостальных). Также отмечаются локальные парезы и атрофия мышц в соответствии с поражением корешка позвоночника. Эти симптомы появляются постепенно по мере сдавления спинного мозга — сначала боли, парестезии и расстройства чувствительности, потом парезы на стороне поражения (синдром Броун-Секара при сдавлении спинного мозга с одной стороны). Со времени происходит сдавление всего поперечника мозга и появляется парапарез. Снижение силы в руках или ногах вначале проявляются в дистальных отделах и потом поднимаются вверх. Спинальная МРТ точно визуализирует спинной мозг, нервы, размеры и локализацию опухоли. Удаление опухолей показано на всех стадиях и сразу после установления диагноза. Удалять их несложно, но они могут рецидивировать.
Причины
Достоверно не установлено, что стимулирует рост менингиом, но предполагается, что это может быть совокупность причин:
- Генетическая предрасположенность. Выявлен генетический дефект в 22 хромосоме (моносомия).
- Рентгеновское облучение кожи головы. Радиотерапия стригущего лишая малыми дозами, которые получал ребенок в детстве.
- Воздействие магнитных полей.
- Облучение при лечении онкологических заболеваний.
- Травма головы.
- Туморогенная роль гормонов. Это подтверждается тем, что имеется склонность к увеличению опухоли в лютеиновую фазу менструального цикла и при беременности. В менингиомах обнаружены рецепторы стероидных и нестероидных гормонов.
- Инфекции мозга и неадекватное их лечение.
- Употребление большого количества нитратов.
- Неблагоприятные экологические факторы.
- В группу повышенного риска входят лица, которые имели онкологические заболевания.
Симптомы
Длительное время опухоль протекает без симптомов, а потом они нарастают постепенно по мере ее роста. Все симптомы можно разделить на общемозговые, связанные с повышенным внутричерепным давлением, и местные, которые обусловлены давлением опухоли на близлежащие анатомические образования, что проявляется специфическими симптомами.
Из общемозговых признаков можно назвать:
- головную боль, которая нарастает со временем, может усиливаться ночью и после сна;
- тошнота и рвота.
Очаговые симптомы проявляются нарушением/выпадением функции, за которую ответственен участок головного мозга, сдавленный опухолью:
- При локализации в основании черепа возможны зрительные нарушения.
- При парасаггитальных опухолях — эпиприступы и психические нарушения, а при парацентральных локализациях нарушение мочеиспускания и слабость в ногах.
- Локализация в задней черепной ямке сопровождается нарушениями координации.
- Расположение опухоли под навесом мозжечка проявляется судорогам и гемипарезом.
- При менингиоме бугорка турецкого седла развивается снижение зрения (с одной стороны или с двух) и слепота. Зрение ухудшается медленно — в течение 3-4 лет, а иногда и более длительно. Большей частью они понижается на одном глазу, а потом и на другом. Поскольку процесс снижения зрения не затрагивает сразу оба глаза, наблюдается значительная разница в остроте зрения двух глаз. Прогрессирующее снижение является показанием к операции, которая помогает его сохранить, а в некоторых случаях и улучшить. При росте опухоль оказывает давление на зрительные нервы, вызывая их атрофию. Достигнув больших размеров, вызывает изменения со стороны турецкого седла, а при давлении на гипофиз и гипоталамическую область — эндокринные расстройства.
- Ольфакторная опухоль проявляется нарушением обоняния.
- При локализации в области височной доли появляются эпилептические припадки, нарушения речи и слуха.
- Опухоли, расположенные по срединной линии, становятся причиной деменции у пожилых лиц.
- Опухоль в области крыла основной кости проявляется двоением в глазах и глазодвигательными нарушениями.
- Менингиомы области орбиты протекают с экзофтальмом (пучеглазие) и снижением зрения.
- Симптомы конвекситальной менингиомы теменной области включают нарушения координации движений и ассоциативного мышления. Также появляются приступы эпилепсии и психические расстройства. Больной теряет элементарные навыки (завязывание шнурков или приготовление пищи) и не может на ощупь определять предметы.
- При размещении опухоли в лобной области появляются психоэмоциональные нарушения: апатия, рассеянность, отсутствие инициативы. Со временем состояние ухудшается и у больных появляется раздражительность, депрессия и даже галлюцинации. Кроме этого, появляется нарушение речи и слабость в конечностях.
- При опухолях затылочной области утрачивается способность оценивать предмет зрительно (зрительная агнозия).
- При менингиомах позвоночника больных беспокоят локальные боли в позвоночнике в месте локализации опухоли. При локализации ее в шейном отделе боль иррадиирует в руки, а при опухолевом процессе в грудном отделе — отдают в грудную клетку. Если менингиома располагается в поясничном отделе боль отдает в ноги. При прогрессирующем сдавливании спинного мозга отмечаются онемение, расстройства мочеиспускания, нарушение походки, также возможен паралич.
Анализы и диагностика
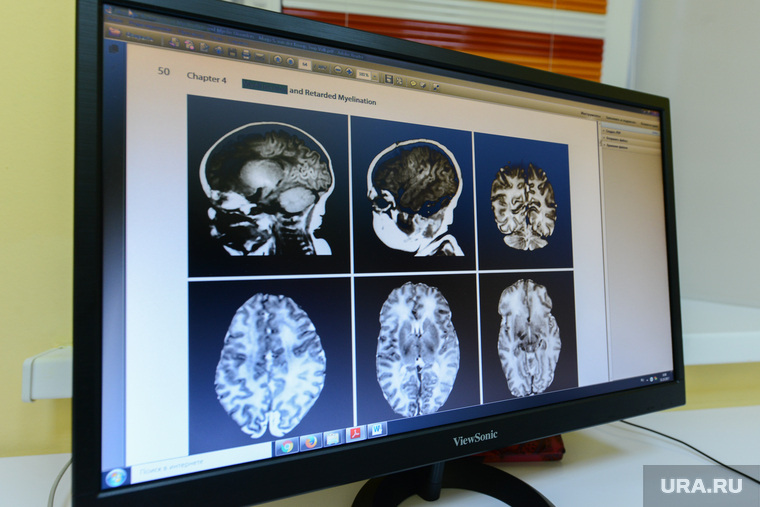
Ведущим методом исследования является магнитно-резонансная томография, которая дает картину патологии с разных ракурсов, размер образования и степень поражения близлежащих анатомических структур.
Компьютерная томография мозга и КТ-ангиография с контрастированием являются дополнительными методами обследования. КТ-ангиография определяет сосуды, питающие опухоль, что важно знать, если предстоит операция. При интенсивном кровоснабжении есть риск интраоперационной кровопотери во время операции, поэтому сначала проводится эмболизация сосудов микроэмболами.
Стереотаксическая биопсия с целью получения образцов патологической ткани редко проводится при менингиомах — только в случае, если есть сомнения в отношении диагноза и злокачественности образования. Биопсия имеет решающее значение для выбора тактики лечения. Под местной анестезией к голове больного винтами фиксируется стереотаксическая рама. Затем проводится МРТ мозга с внутривенным контрастированием, что повышает информативность при биопсии. С помощью специальной программы проводятся математические расчеты, по которым определяют целевую точку биопсии. По координатам на координирующей раме собирается стереотаксическая система. Биопсию проводят под местной анестезией: выполняют разрез, делают фрезевое отверстие, разрезают твердую оболочку мозга. Устанавливается стереотаксическая дуга и пункционной иглой с режущим механизмом выполняют 2-3 биопсии на разной глубине.
Лечение менингиомы головного мозга
При данном заболевании не всегда необходимо хирургическое вмешательство. Так, на ранних стадиях развития опухоли, когда симптомы отсутствуют или не выражены, принимается решение о динамическом наблюдении. С этой целью больному рекомендуется проведение МРТ раз в полгода. Часто нейрохирургическое вмешательство откладывают при:
- крупных опухолях;
- связи их с кровеносными сосудами;
- близком расположении к жизненно важным отделам мозга (ствол мозга).
При наличии жалоб и в случае, когда операция противопоказана, проводится консервативная терапия, которая предусматривает:
- устранение отека мозга;
- устранение воспалительных процессов, если они есть (назначаются глюкокортикостероиды);
- борьбу с судорогами (применяются антиконвульсанты).
Симптоматические или растущие опухоли необходимо удалять. Если их расположение не позволяет удалить полностью или по общему состоянию больного нельзя провести микрохирургическое вмешательство, применяется лечение менингиомы головного мозга без операции — бесконтактное высокоточное радиохирургическое лечение на системе Гамма-нож. Также без операции возможно лечение с помощью роботизированной системы КиберНож, в которой проводится локальное воздействие ионизирующим излучением, разрушающим клетки опухоли. Чем меньше размер опухоли, тем эффективнее лечение на системе КиберНож, которая считается мировым стандартом лечения. Стоимость лечения в Москве зависит от вида нейрохирургической операции и колеблется в переделах 105000-240000 рублей.
Лечение менингиомы головного мозга народными средствами сомнительно, поскольку лекарственных растений, излечивающих доброкачественные и злокачественные опухоли, нет. Безусловно, каждый может попробовать предпринять лечение народными средствами и периодически делать контрольную МРТ. Из народных средств наиболее распространёнными являются отвар цветов каштана, картофеля (учитывать, что они ядовиты), омелы белой (также ядовиты), спиртовые настойки корня дуба, барбариса и барвинка. Врачи скептически относятся к подобным методам лечения, поскольку нет доказательств их эффективности.
Читайте также:


