Биопсия что это такое лейкоз
Казалось бы, о состоянии системы крови можно и нужно судить по общему анализу – с детства известной рутинной медицинской процедуре. Но на самом деле, данные этого анализа — отражение процессов, происходящих в кроветворной системе, и ее главном органе – костном мозге. Поэтому при подозрении на болезнь кроветворной системы анализируют состояние костного мозга. Пункция костного мозга – это вмешательство, которое позволяет получить 0,5-1мл. этой субстанции для дальнейшего исследования.
Что такое костный мозг и зачем его изучают?
Красный костный мозг находится в плоских костях – ребрах, грудине, позвонках, костях черепа и таза – и в эпифизах (концевых частях) трубчатых костей. Он состоит из двух типов клеток – стромы, или, говоря простым языком, основной структуры, и кроветворных ростков из которых, собственно, и формируются форменные элементы: эритроциты, лейкоциты и тромбоциты.

Все элементы крови развиваются из одинаковых стволовых клеток-предшественников. Созревая (в медицине этот процесс называется дифференцировкой), клетки формируют два ростка кроветворения: лимфоидный, из которого потом созревают лимфоциты и миелоидный, создающий остальные форменные элементы. Незрелые клетки крови называются бластами. Обычно 90% всех стволовых клеток находятся в состоянии покоя.
В организме взрослого мужчины в сутки созревает 300г. форменных элементов крови, то есть 9 кг за год и около 7 тонн за 70 лет жизни. Новые клетки формируются взамен состарившихся или погибших по другим причинам (например, в борьбе с инфекциями).
В норме количество вновь созревших клеток строго равно числу погибших. При гемобластозах (лейкозах) клетки кроветворного ростка мутируют, перестают реагировать на регуляторные сигналы организма, и начинают бесконтрольно делиться. Если активность этого процесса настолько велика, что вновь сформированные клетки не успевают созреть, лейкоз называется острым. Если преобладают зрелые формы – хроническим.
Прежде чем выйти в кровоток, измененные лейкозные клетки накапливаются в красном костном мозге. И только инфильтрировав (заполонив) его, поступают сосуды. Изменения в анализе крови далеко не всегда соответствуют происходящему в костном мозге: на некоторых стадиях развития лейкоза количество форменных элементов в крови может не только не увеличиваться, но и уменьшаться.
Именно по этим причинам пункцию костного мозга и миелограммы выполняют при подозрении на любые болезни кроветворной системы.
Как и для чего выполняют пункцию костного мозга?
Чтобы получить материал для исследования, нужно проткнуть (пунктировать) кость там, где она находится близко к коже. В зависимости от возраста (а количество костного мозга в разных анатомических структурах изменяется со временем), это могут быть:
- у детей младше 2 лет – пяточная или большеберцовая кость;
- у детей старшего возраста – гребень подвздошной кости;
- у взрослых – грудина или гребень подвздошной кости.
Прокол делают специальной иглой с ограничителем – иглой Кассирского. 
Она может выглядеть по-разному. Но суть в том, что ограничитель позволяет зафиксировать глубину прокола.
Иногда полученный материал бывает неинформативен. Тогда (и при некоторых других показаниях) делается трепанобиопсия – метод, при котором специальной толстой иглой одним блоком забирают не только красный костный мозг, но и участок костного фрагмента над ним. Такую биопсию обычно делают в области гребня подвздошной кости.

Место прокола закрывается стерильной повязкой или пластырем. Боль может беспокоить и некоторое время после процедуры. Если нет противопоказаний, можно принять обезболивающие. Место прокола нельзя мочить в течение суток, соответственно, не рекомендуют принимать душ или ванну. Какого-то дополнительного ухода после пункции костного мозга не требуется.
Процедура эта безопасна, единственное абсолютное противопоказание – тяжелые нарушения свертывающей системы крови, когда любая травма приводит к обширным гематомам. Относительные противопоказания (когда сравнивают возможную пользу и вред), это:
- острый инфаркт миокарда;
- декомпенсированная сердечнососудистая патология;
- декомпенсированный сахарный диабет;
- гнойные поражения кожи в области предполагаемой пункции.
- кровотечение;
- инфицирование;
- аллергия – при непереносимости обезболивающих средств;
- сквозной прокол грудины, перелом (если пункция выполняется из грудины).
Вероятность осложнений невелика – по данным Британского общества гематологов за время с 1995 по 2001 год на 54890 проведенных пункций пришлось 26 осложнений разной степени тяжести.
Расшифровка и оценка результатов: миелограмма.
В первую очередь, в счетной камере подсчитываются мегакариоциты и миелокариоциты.
Мегакариоциты – это крупные клетки с большими ядрами, предшественники тромбоцитов. Их должно быть более 20, но менее 50 в 1 мкл.
Далее в окрашенных мазках подсчитывают процентные соотношения клеток различных рядов кроветворения. Полученный результат называется миелограммой.

Чтобы оценить по миелограмме качество костного мозга, важно знать не только процентное и количественное содержание гемопоэтических (кроветворных) элементов, но и их соотношение. Вот расшифровка некоторых показателей.
Высчитывается по формуле: (Промиелоциты + миелоциты + метамиелоциты) / (Палочкоядерные + сегментоядерные нейтрофилы). Нормальное значение 0,6 – 0,8.
Формула расчета: (Полихроматофильные + оксифильные нормобласты) / (Все ядросодержащие клетки красного ростка этого пунктата). Норма 0.8 – 0.9 и снижение индекса говорит о чрезмерно медленном наполнении гемоглобином эритроцитов (например, при железодефицитной анемии).
Как и у любого инструментального исследования, референсные значения (нормы) миелограммы могут изменяться в зависимости от лаборатории и используемых аппаратов.
Особенности миелограммы при лейкозах.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона. Это важно для выбора схемы лечения конкретного пациента.
Отвечаем на самые важные вопросы про лейкоз
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
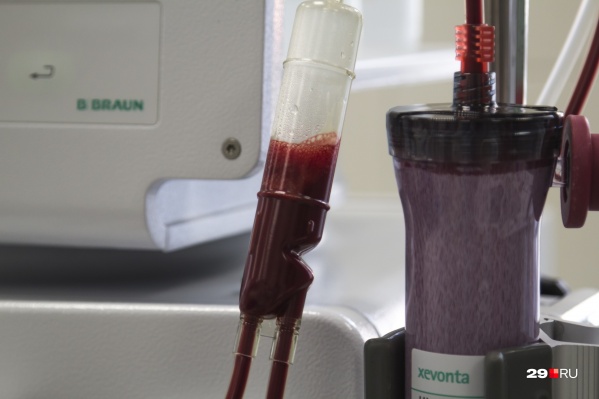
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Лейкоз (лейкемия, белокровие, рак крови) — это тяжелое заболевание системы кроветворения, характеризующееся массовым озлокачествлением и бесконтрольным размножением определенных типов клеток — предшественников лейкоцитов.
Лейкозом с равной частотой болеют лица обоих полов. Это заболевание поражает людей в любом возрасте — детском, юношеском, зрелом и пожилом. При этом острые формы лейкоза чаще всего проявляются в раннем детском возрасте от 2 до 5 лет. Хронические же формы наиболее характерны для людей старше 60 лет.
В общей структуре распространенности онкологических заболеваний лейкоз занимает достаточно скромную долю, однако это сотни тысяч новых случаев каждый год.

Причины и факторы риска
Рак крови развивается, когда ДНК в клетках крови, называемая лейкоцитами, мутирует или изменяется, лишая их способности контролировать рост и деление. В некоторых случаях эти мутированные клетки покидают иммунную систему и выходят из-под контроля, вытесняя здоровые клетки в кровоток.
Хотя для большинства форм болезни лейкоз, причины неизвестны, определенные факторы риска можно уверенно связать с этим заболеванием, включая воздействие радиации.
Возраст
Риск лейкозов увеличивается с возрастом. Средний возраст пациента с диагнозом острый миелоидный лейкоз (ОМЛ), хронический лимфоцитарный лейкоз (ХЛЛ) или хронический миелоидный лейкоз (ХМЛ) составляет 65 лет и старше.
Однако, много случаев острого лимфоцитарного лейкоза (ОЛЛ) встречается в возрасте до 20 лет. Средний возраст пациентов с ОЛЛ на момент постановки диагноза составляет 15 лет.
Заболевания крови
Некоторые заболевания крови, в том числе хронические миелопролиферативные расстройства, такие как полицитемия вера, идиопатический миелофиброз и эссенциальная тромбоцитопения, увеличивают вероятность развития ОМЛ.
Семейная история.
Лейкоз костного мозга редко связан с наследственностью. Однако, если есть родственник первой линии с ХЛЛ или если есть идентичный близнец, у которого был ОМЛ или ОЛЛ, то риск развития лейкемии будет высоким.

Врожденные синдромы.
Некоторые врожденные синдромы, включая синдром Дауна, анемию Фанкони, синдром Блума, атаксию-телеангиэктазию и синдром Блэкфана-Даймонда, повышают вероятность рака крови.
Радиация
Воздействие излучения высокой энергии (например, взрывы атомной бомбы) и интенсивное воздействие излучения низкой энергии от электромагнитных полей (например, линий электропередачи).
Химические канцерогены
Рак крови провоцирует длительное воздействие пестицидов или промышленных химикатов, таких как бензол.
Предыдущая терапия рака
Химиотерапия и лучевая терапия для других видов рака служат факторами риска лейкемии.
Признаки и симптомы
У пациентов с острым лимфобластным лейкозом (ОЛЛ) присутствуют либо симптомы, относящиеся к прямой инфильтрации костного мозга и других органов лейкозными клетками, либо симптомы, связанные с уменьшением продукции нормальных элементов костного мозга.
Лихорадка без признаков инфекции — один из наиболее частых ранних признаков ОЛЛ. Однако даже у пациентов с подозрением на рак крови нужно предполагать, что все лихорадки становятся следствием инфекций, пока не доказано обратное, поскольку неспособность быстро и агрессивно лечить инфекции может привести к летальному исходу. Инфекции по-прежнему остаются распространенной причиной смерти у пациентов, проходящих лечение от ОЛЛ.

Часто присутствуют при заболевании лейкоз и симптомы анемии:
- усталость;
- головокружение;
- сердцебиение;
- одышка даже при незначительной физической нагрузке;
У других пациентов отмечаются признаки кровотечения, которое становится результатом тромбоцитопении. 10% пациентов с ОЛЛ имели диссеминированное внутрисосудистое свертывание (ДВС) на момент постановки диагноза. Эти пациенты могут иметь геморрагические или тромботические осложнения.
У некоторых пациентов наблюдается пальпируемая лимфаденопатия. Инфильтрация костного мозга большим количеством лейкозных клеток часто проявляется как боль в костях. Эта боль может быть сильной и часто нетипичной в распределении.
Около 10-20% пациентов с ОЛЛ могут страдать от давления в левом верхнем квадранте брюшной полости и преждевременного чувства сытости из-за спленомегалии (увеличение селезенки).
Пациенты с высокой опухолевой нагрузкой, особенно с тяжелой гиперурикемией, могут иметь почечную недостаточность.
Пациенты с хроническим лимфолейкозом (ХЛЛ) имеют богатую гамму симптомов и признаков. Начало при этом проходит незаметно, и ХЛЛ часто обнаруживается при анализе крови по другой причине. У 25-50% пациентов выявление заболевания происходит случайно.
Увеличенные лимфатические узлы — наиболее частый первый симптом, наблюдаемый у 87% пациентов. Отмечается предрасположенность к повторным инфекциям, таким как пневмония, простой герпес и опоясывающий лишай. Раннее чувство сытости и/или дискомфорт в животе связанные с увеличением селезенки.

Слизистые кровотечения и/или петехии вызваны тромбоцитопенией. Усталость вторична по отношению к анемии — 10% пациентов с ХЛЛ имеют аутоиммунную гемолитическую анемию .
Синдром Рихтера (или трансформация Рихтера), который наблюдается примерно в 3-10% случаев — это трансформация ХЛЛ в агрессивную В-клеточную лимфому. Пациенты при этом демонстрируют симптомы похудения, лихорадки, ночной потливости и усиления лимфаденопатии. Лечение остается сложным и прогноз плохой, со средней продолжительностью жизни в месяцах.
У пациентов с острым миелоидным лейкозом (ОМЛ) присутствуют признаки и симптомы, возникающие в результате недостаточности костного мозга, инфильтрации органов лейкозными клетками или того и другого. Некоторые пациенты, особенно молодые, имеют острые симптомы, которые развиваются в течение нескольких дней или пары недель. У других отмечается более длительное течение, с усталостью или другими симптомами, длящимися несколько месяцев.
Симптомы недостаточности костного мозга
Симптомы недостаточности костного мозга связаны с анемией, нейтропенией и тромбоцитопенией. Наиболее распространенный симптом — постоянная усталость. Другие симптомы анемии включают:
- одышку при физической нагрузке;
- головокружение;
- ангинальную боль в груди у пациентов с ишемической болезнью сердца.
Фактически, инфаркт миокарда может стать первым симптомом острого лейкоза у пожилого пациента.
Пациенты часто имеют в анамнезе симптомы инфекции верхних дыхательных путей, которые не улучшились после лечения пероральными антибиотиками.

Симптомы инфильтрации органов лейкозными клетками
Проявления болезни могут быть и результатом инфильтрации органов лейкозными клетками. Обычные участки инфильтрации включают селезенку, печень, десны и кожу. Инфильтрация чаще возникает у больных с моноцитарными подтипами ОМЛ.
Гингивит из-за нейтропении может вызвать опухание десен, а тромбоцитопения может вызвать их кровоточивость. Пациенты с высоким уровнем лейкозных клеток могут испытывать боли в костях, вызванные повышенным давлением в костном мозге.
Пациенты с заметно повышенным количеством лейкоцитов (> 100 000 клеток / мкл) могут иметь симптомы лейкостаза — респираторный дистресс и измененный психический статус. Лейкостаз - это неотложная медицинская ситуация, требующая немедленного вмешательства.
Клинические проявления хронического миелогенного лейкоза (ХМЛ) — коварны. Рак крови этого вида часто обнаруживается случайно в хронической фазе, когда повышенный уровень лейкоцитов (WBC) выявляется в ходе обычного анализа крови или когда увеличенная селезенка обнаруживается при общем физикальном обследовании.
Пациенты часто имеют симптомы, связанные с увеличением селезенки, печени или обоих. Большая селезенка может давить на желудок и провоцировать раннее чувство сытости и снижение потребления пищи. Резкая боль в левом верхнем квадранте живота может возникать при инфаркте селезенки. Увеличенная селезенка также связана с гиперметаболическим состоянием, лихорадкой, потерей веса и хронической усталостью. Увеличенная печень может способствовать потере веса пациента.
Некоторые пациенты с ХМЛ имеют низкую температуру и повышенную потливость, связанную с гиперметаболизмом.
Боль в костях и лихорадка, а также увеличение фиброза костного мозга рассматриваются как предвестники бластной фазы.
Тесты для диагностики лейкемии
Биопсия — используется для определения типа рака крови, скорости роста опухоли и распространения болезни. Общие процедуры биопсии для лейкемии включают :
- Биопсию костного мозга.
- Биопсию лимфатического узла.
Проточная цитометрия — этот тест на рак крови может дать ценную информацию о том, содержат ли опухолевые клетки нормальное или аномальное количество ДНК, а также относительную скорость роста опухоли.
Визуальные тесты — эти процедуры могут дать информацию о степени лейкемии в организме, а также о наличии инфекций или других проблем:
- компьютерная томография
- ПЭТ / КТ
- МРТ
- УЗИ
- эхокардиограмма
- Тест легочной функции
Развернутый анализ крови — помогает оценить изменения в составе клеточных элементов крови при раке крови.
Люмбальная пункция. Этот тест может потребоваться для определения степени лейкемии. Люмбальная пункция также используется для инъекций лекарств, таких как химиотерапевтические препараты, для лечения заболевания.
Лечение лейкозов в Европе
Выбор методов лечения рака крови за рубежом и тактики их применения во многом зависит от конкретной формы заболевания. Так, например, при остром раке крови лечение путем трансплантации стволовых клеток костного мозга эффективно у детей более чем на 90%, тогда как у взрослых пациентов — всего на 35-45%. Это требует проведение у взрослых дополнительной терапии для обеспечения лучшей результативности.
Острый лейкоз как лимфобластного, так и миелобластного типа в первую очередь переводится в фазу ремиссии при помощи активного лечения химиопрепаратами (кладрибин, флударабин, даунорубицин, митоксантрон) и таргетной терапией (гемтузумаб, ибрутиниб, иделалисиб).
В последующем ремиссия закрепляется консолидированной терапией, которая предусматривает назначение до пяти препаратов, обеспечивая максимальный уровень воздействия.
По достижении полной ремиссии возможно проведение аллогенной трансплантации костного мозга — единственного на данный момент доказанного метода, способного обеспечить выздоровление не только у детей. Это сложная операция, обеспечивающая высокие показатели выздоровления (особенно у молодых пациентов), но и несущая серьезные риски осложнений при неправильном проведении и некорректной реабилитации.
От практики аутогенной трансплантации (забор материала непосредственно от пациента с последующей очисткой и пересадкой) в Европе сейчас практически полностью отказались, ввиду доказанной неэффективности метода для предотвращения рецидивов.

При острых и хронических формах лимфобластного лейкоза, начиная с 2017 года, в таких странах Европы как Германия, Франция, Великобритания, Бельгия, Швейцария и некоторых других доступно инновационное лечение методом генной терапии. У больного производится отбор лимфоцитов и их культивирование с предварительным генным модифицированием. Затем эти клетки вводятся обратно в кровь пациента.
Метод показал возможность достижения длительных стойких ремиссий у пациентов до 25 лет без необходимости проведения трансплантации костного мозга.
Преимущества лечения лейкозов в Бельгии
- Стоимость лечения. При заболевании лейкоз лечение за границей обходится недешево. Бельгия в этом плане — один из самых гуманных вариантов. Цены на медицинские процедуры здесь на 30-40% ниже, чем в соседних Франции и Германии. При этом уровень лечения такой же, как в клиниках Германии и США.
- Преимущества для проведения трансплантации костного мозга. В Бельгии гораздо проще обстоят дела с получением совместимого донорского материала, чем в странах СНГ.
- Опыт и высокая квалификация врачей. Это важно, в плане такого сложного и дорого лечения как аллогенная трансплантация костного мозга. Результат пересадки — особенно для взрослого человека — зависит от качества ее проведения. В России в год проводится не более 80 таких операций и практически все детям. В Бельгии силами трех ведущих центров выполняется более 300 аллотрансплантаций в год, из них не менее 15% взрослым пациентам. Вывод очевиден.
- Доступность самых новых химиопрепаратов и таргетных препаратов. Клиники Бельгии стремятся как можно быстрее вводить в общую практику новые препараты, получающие одобрение Европейского агентства лекарственных средств (EMEA) и Европейского общества онкологов (ESMO). Это обеспечивает и лучшую эффективность лечения, и меньшую силу и число побочных эффектов.

Клиники лечения лейкозов в Бельгии
- Институт гематологии имени Короля Альберта II при университетской клинке Сен-Люк.
- Институт онкологии Жюля Борде.
- Университетский Клинический центр имени Жоржа Брюгманна.
Получите больше информации о новых возможностях лечения острых и хронических лейкозов в Бельгии. Напишите нам или закажите обратный звонок — исчерпывающая консультация предоставляется бесплатно.
Можно ли острый лимфолейкоз выявить на ранней стадии?
Для многих видов онкологии постановка диагноза на начальном этапе заболевания значительно повышает эффективность лечения. Но в настоящее время нет специальных тестов, рекомендованных для диагностики лейкоза острого лимфобластного на ранней стадии. Лучший способ обнаружить заболевание – сообщать о любых возможных признаках и симптомах лейкемии сразу врачу. Людям с повышенным риском из-за наследственных недугов специалисты рекомендуют проходить регулярные медицинские осмотры.
Для диагностики лейкоза острого лимфобластного проводятся следующие виды тестов в Израиле.
Сбор анамнеза и физикальное обследование
При наличии признаков врач в Израиле захочет получить полную историю болезни и информацию о воздействии каких-либо факторов риска. Во время медицинского осмотра обратит особое внимание на увеличенные лимфатические узлы, кровоподтеки или области кровотечений, возможные признаки инфекций. Тщательно будет осматриваться кожа, область рта, глаза, печень и селезенка.
Лабораторная диагностика лейкоза острого лимфобластного в Израиле
Если есть подозрения на лейкоз, проверяются образцы клеток крови и костного мозга для подтверждения диагноза.
Образцы крови, как правило, берут из вены.
Выполняется клинический анализ крови: измеряется число разных видов клеток. Кроме того, исследуется мазок периферической крови под микроскопом. Изменения в количестве и во внешнем виде клеток помогают диагностировать лейкоз.
У большинства пациентов слишком много незрелых лейкоцитов – лимфобластов, которые, как правило, не функционируют как зрелые лейкоциты и не обнаруживаются в крови, а также недостаточное количество эритроцитов и тромбоцитов.
Может быть проведен анализ на свертываемость крови.
Биохимические анализы крови не используются для диагностики лейкоза. Их применяют для выявления нарушений, вызванных проблемами с печенью или почками из-за распространения лейкозных клеток или побочных эффектов некоторых химиотерапевтических препаратов.
Даже если эти анализы подтверждают подозрение на лейкоз, диагноз ставится после исследования образцов клеток костного мозга.
Клиники Израиля располагают современным диагностическим оборудованием, на постоянной основе осуществляется его обновление. Израиль занимается разработкой и поставкой на мировой рынок медицинской техники для лечения и диагностики – томографов, сканеров, лазеров и пр. Кроме того, страна является лидером по патентам на медицинскую технику.
В случае проведения аспирации пациент находится в положении лежа на боку или на животе. Перед инъекцией применяется местный анестетик. С помощью тонкой полой иглы из костного мозга врач извлекает небольшое количество жидкости. Возможны кратковременные болевые ощущения.
Биопсию костного мозга проводят сразу после аспирации. Посредством иглы большего размера удаляется небольшой кусочек кости и костного мозга. Данные процедуры применяют для диагностики лейкоза, а также с целью проверки эффективности лечения.
В ходе исследования изучают размер, форму и другие признаки лейкоцитов, классифицируют их в определенные типы. Выясняется процент незрелых лимфоцитов. При диагностике лейкоза этот показатель может быть от 20 до 30%. Для здорового человека он составляет не более 5%.
В некоторых случаях этих исследований недостаточно, и применяются другие лабораторные тесты.
При проведении цитохимических тестов на клетки воздействуют специальными химическими красителями, которые вступают во взаимодействие только с некоторыми типами лейкозных клеток. Изменяется цвет патологических элементов, и это можно увидеть под микроскопом, чтобы определить вид лейкоза.
Проточная цитометрия при диагностике лейкоза обнаруживает определенные вещества (рецепторы) на поверхности клеток, которые помогают определить тип лейкоза. Образец клеток обрабатывают специальными антителами, которые прилипают к клеткам, если упомянутые вещества присутствуют на поверхности. Затем клетки облучают лазером, и они становятся флуоресцентными. С помощью компьютерного оборудования производятся измерения и анализ.
В иммуногистохимических тестах также применяются специальные антитела. Но вместо лазера и компьютера определенные типы клеток обрабатываются таким образом, что изменяют цвет, если рассматривать их под микроскопом.
Эти тесты могут быть использованы для иммунофенотипирования – метода, используемого для точного определения типа лейкоза. Разные виды лимфоцитов имеют различные антигены (маркеры) на поверхности, которые могут измениться, когда клетка созревает. Лейкозные же клетки имеют одинаковые антигены. Лабораторные анализы на антигены является точным способом диагностики лейкоза в Израиле.
Под микроскопом изучают хромосомы в лейкозных клетках на предмет каких-либо изменений. Здоровые клетки человека содержат 23 пары хромосом, каждая из которых имеет определенный размер. В некоторых случаях заболевания лейкозом хромосомные изменения можно увидеть под микроскопом.
Например, 2 хромосомы могут обменяться фрагментами, так что часть одной из них прикрепляется к другой. Это изменение называется транслокацией, и его можно увидеть с помощью микроскопа. Большинство хромосомных мутаций у взрослых являются транслокациями. Наиболее распространенная - между 9 и 22 – встречается у одного из четырех взрослых.
Информация о транслокациях может быть полезна, чтобы спрогнозировать реакцию организма человека на лечение. Поэтому большинство врачей обращаются к данному виду диагностики лейкоза.
Цитогенетическое исследование обычно занимает от 2 до 3 недель, потому что лейкозным клеткам необходимо вырасти, чтобы их хромосомы можно было увидеть под микроскопом. Данный тест применяют при изучении образцов костного мозга, при анализе крови.
Однако не все хромосомные изменения можно увидеть с помощью микроскопа. Другие лабораторные тесты часто помогают их найти.

Еще один тип хромосомного теста. Для этого применяются специальные флуоресцентные красители, которые присоединяются к определенным генам или частям отдельных хромосом. С помощью данного метода можно обнаружить изменения, которые визуализируются в стандартных тестах, а также те, которые слишком малы, чтобы их можно было увидеть посредством обычного цитогенетического анализа.
Флуоресцентную гибридизацию применяют для изучения образцов крови и костного мозга, иногда – лимфатических узлов. Анализ отличается высокой точностью, для получения результата требуется несколько дней, он выявляет определенные генные изменения.
Это очень чувствительный тест ДНК, выявляющий малейшие генные изменения, которые невозможно увидеть при помощи микроскопа, даже если в образце присутствует малое количество лейкозных клеток.
Люмбальная пункция выявляет лейкозные клетки в спинномозговой жидкости (ликворе), окружающей головной и спинной мозг. Лейкоз может распространиться на данные области, для проверки удаляют образец ликвора.
При проведении теста пациент может находиться в положении лежа на боку или сидя. Врач обезболивает нижнюю часть спины вдоль позвоночника. Жидкость извлекает, помещая малую полую иглу между костями позвоночника и в область вокруг спинного мозга.
Также люмбальную пункцию назначают для введения химиопрепаратов в ликвор, чтобы предотвратить или лечить распространение лейкоза на область спинного и головного мозга.
Данный вид диагностики редко требуется для постановки диагноза лейкоз, обычно достаточно анализов крови и костного мозга.
В ходе проведения процедуры рассекается кожа для удаления всего лимфатического узла или его части. Если узел располагается вблизи поверхности кожи, применяется местная анестезия, когда внутри грудной клетки или брюшной полости – используется общий наркоз. Эксцизионная биопсия предполагает удаление всего лимфатического узла, инцизионная – его сегмента.
Методы медицинской визуализации в диагностике лейкоза острого лимфобластного в Израиле
Данные способы обследований используют рентгеновские лучи, ультразвук, магнитные поля, радиоактивные частицы для получения изображений внутренних органов. Поскольку лейкоз не образует опухоли, эти методы не являются столь полезными, как при других видах онкологии.
Их применяют для выявления инфекции или других каких-то проблем, иногда – для установления степени заболевания, если есть подозрения на распространение недуга за пределы костного мозга и крови.
Рентгенограмму грудной клетки выполняют, когда предполагают наличие инфекции в легких, либо для диагностики увеличенных лимфатических узлов.

Данный вид диагностики является одним из видов рентгеновский исследований. КТ создает изображения поперечного сечения организма. От обычного рентгена отличается тем, что визуализирует состояние мягких тканей, к примеру, внутренних органов.
КТ могут назначать, если врач подозревает наличие лейкозных клеток, к примеру, в селезенке. Обследование поможет выявить увеличенные размеры лимфоузлов или каких-либо органов.
Могут применять контрастное вещество, его выпивают или вводят внутривенно с помощью инъекции.
Иногда КТ используют при биопсии для установления точной локализации, если есть подозрения на аномалии.
В ряде случаев КТ совмещают с ПЭТ с целью сканирования. Перед процедурой в кровь вводят радиоактивное вещество – фтордезоксиглюкозу или ФДГ (биологический аналог глюкозы) с низким уровнем радиоактивности. Для злокачественных клеток характерен быстрый рост, поэтому они поглощают в больших количествах глюкозу. Специальная камера помогает сформировать картину областей радиоактивности в организме. Данная процедура не часто требуется пациентам с диагнозом лейкоз.
МРТ создает детальные изображения мягких тканей в организме, применяя сильные магниты и радиоволны. Часто используют контрастное вещество – гадолиний перед сканированием для усиления детализации.
МРТ – незаменимая процедура при обследовании головного и спинного мозга.
Ультразвук при диагностике лейкоза в Израиле могут применять, чтобы выявить увеличенные органы (селезенку, почки, печень) и лимфатические узлы вблизи поверхности тела.
Данный вид диагностики является полезным, если имеют место боли в костях, вызванные инфекцией или злокачественными опухолями в костной ткани.
Перед проведением вводится радиоактивный препарат, накапливающийся в области поражения, которая будет рассматриваться с помощью особого типа камеры. Детализация в данном случае отсутствует, для ее получения обращаются к рентгену, МРТ.
Успешное лечение начинается с точной и достоверной диагностики. Достаточно высокий показатель больных лейкемией получают ошибочный диагноз. Специалисты по лабораторным/клиническим исследованиям в Израиле имеют большой опыт в диагностике лейкоза.
Читайте также:

