Бета блокаторы при раке
Бета-блокаторы останавливают распространение метастазов
Журнал АВС по материалам BBC: Beta-blockers 'cut cancer spread'
Препараты для регуляции кровяного давления могут приостанавливать распространение по организму раковых клеток при раке молочной железы, что приводит к снижению показателей смертности среди пациентов, употребляющих бета-блокаторы, сообщают ученые из объединенной группы исследователей из Великобритании и Германии.
Данные препараты блокируют действие гормонов, активирующих распространение рака по организму. Более ранние исследования показали, что способность раковых клеток поражать другие органы во многом зависит от уровня стрессовых гормонов. Бета-блокаторы используют те же рецепторы на поверхности раковых клеток, что и гормоны, таким образом снижая их возможности к поражению других органов.
У 43 пациенток, получавших бета-блокаторы было отмечено значительное сокращение и метастазов, и новых опухолей в области груди. В целом, смертность в этой группе была ниже на 71% по сравнению с пациентами из других групп.
На сегодняшний день раком груди в Великобритании ежегодно заболевает более 30 тысяч человек. Это заболевание достаточно успешно лечится, если раковые клетки не проникли в другие органы тела, но если метастазы начали распространяться по организму, то шансы на успех снижаются.
Ученые предупреждают, что, несмотря на обнадеживающие результаты исследования, не стоит пока назначать бета-блокаторы при раке груди — необходимы дополнительные эксперименты. Но если удастся доказать эффективность бета-блокаторов для предупреждения метастазов, врачи-онкологи получат эффективный и безопасный препарат.
Читать статьи по темам:
Читать также:
Еще одна мишень противоопухолевой терапии: ген AEG-1
Детальное изучение запускаемых AEG-1 механизмов озлокачествления клеток и роста кровеносных сосудов, необходимых для роста и метастазирования опухоли, возможно, позволит разработать новые методы лечения онкологических заболеваний.
Антиоксиданты: от рака или для рака?
Американские ученые выяснили, что антиоксиданты могут способствовать распространению опухолевых клеток. Ранее считалось, что эти вещества снижают риск превращения обычных клеток в раковые.
Просапозин против метастазов
Применение просапозина не устранит причины рака и не позволит предотвратить появление опухолей, но развитие метастазов, возможно, удастся заблокировать.
Протеинкиназа остановит метастазы
Пока фермент протеинкиназа D1 (PKD1) внутри раковых клеток активна, эти клетки не способны перемещаться по тканям организма. Впервые описанные основы механизма развития метастазирующей формы раковых опухолей открывают возможность для создания лекарств, предотвращающих развитие метастазов.
Антираковый фильтр-имплантат
Учёные из университета Рочестера построили и протестировали прототип необычного фильтра крови, который, будучи встроенным в кровоток человека, очищает организм от раковых клеток, снижая вероятность образования метастазов.
Электронное СМИ зарегистрировано 12.03.2009
Свидетельство о регистрации Эл № ФС 77-35618

Новые научные данные показывают, что бета-блокаторы – лекарства, которые обычно используются для снижения высокого артериального давление, также могут иметь противораковые свойства, но которые требуют дальнейшего подтверждения. В исследовании, опубликованном в журнале Cancer, было отмечено, что использование бета-блокаторов у женщин с раком яичников связано с увеличением общей выживаемости от этого заболевания.
" Мы обнаружили, что пациенты, принимающие неселективные бета-блокаторы получили гораздо большую выживаемость по сравнению с теми, кто не принимал бета-блокаторы или с теми, кто принимал бета-1-селективные препараты ", - сообщает автор исследования доктор Анил из Онкологического центра университета Техаса.
Предыдущие исследования показали, что гормоны, выделяемые при стрессе, могут играть существенную роль в развитии рака. В то время как бета-блокаторы обычно назначают для лечения заболеваний сердца, эти лекарства также могут влиять на стрессовую реакцию организма.
Другие исследования намекают на возможность того, что бета-блокаторы могут влиять на выживаемость больных раком яичников. В одном лабораторном исследовании, в частности, было показано, что неселективный бета-блокатор Пропранолол (Анаприлин) затормозил влияние гормона адреналина на инвазивный потенциал раковых клеток яичников.
Тем не менее, во многих исследованиях по изучению применения бета-блокаторов пришли к противоречивым выводам, что говорит о незначительном количестве проведенных экспериментов.
В новом исследовании доктор Соод и его коллеги проанализировали медицинские отчеты 1,425 женщин с 2000 по 2010 года, находившихся на лечении рака яичников в нескольких медицинских центрах. Из этих пациентов, 193 женщины принимали бета-1 адренорецепторов (ADRB1) селективные бета-блокаторы и 76 получали неселективные бета-блокаторы.
Среднее время выживания для пациентов, не получавших бета-блокаторы составило 42 месяца, а для пациентов, получавших какой-либо бета-блокатор, среднее время выживания составило 47,8 месяцев. Однако среди пациентов, получавших неселективные бета-блокаторы, среднее время выживания возрастало до 94,9 месяцев. Этот показатель был достоверно выше, чем медиана времени выживания для пациентов, получающих селективные агенты ADRB1, который исследователи измерили, как 38 месяцев.

Исследователи обнаружили, что пациенты с артериальной гипертензией , как правило, жили более короткое время, чем пациенты без повышенного давления. Но даже среди больных с артериальной гипертонией, исследователи наблюдали увеличение среднего времени выживания, если пациенты принимали неселективные бета-блокаторы. В этом случае гипертоники жили, в среднем, 90 месяцев по сравнению с 38.2 месяцами тех, кто не принимал эти лекарства.
Ученые в своем отчете отметили, что в настоящее время проводятся два клинических испытания, где лечение больных с впервые выявленным раком яичников производится с помощью химиотерапии и переменной дозы Пропранолола .
В тоже время некоторые ученые обращают внимание на тот факт, что бета-блокаторы могут вызвать серьезные побочные эффекты у некоторых пациентов, что может затормозить широкое применение бета-блокаторов у больных раком яичников.
Источники информации:

Поэтому, все-же, на первом плане в деле защиты организма от адреналина стоят действия, которые должны помочь снизить уровень этого гормона.
К таким шагам можно отнести:
1. Физическая нагрузка
2. Прослушивание хорошей, спокойной музыки
3. Просмотр любимых, особенно юмористических телепередач
4. Погружение в увлекательную работу со спокойными действиями
5. Общение с друзьями и любимым человеком
6. Помощь другим людям
7. Юмор, шутка, смех
8. Релаксация (медитация, йога)
9. Массаж
10. Полноценный длительный сон
11. Питание, снижающее уровень глюкозы в крови
12. Отказ от кофеина и алкоголя

Результаты нового исследования позволяют предположить, что неселективные бета-блокаторы (препараты для лечения гипертензии) могут обладать противораковыми свойствами.
Об этом неожиданном открытии в журнале Cancer рассказали ученые из Онкологического центра Андерсона в Техасе.
В прошлые годы некоторые исследователи уже допускали вероятность того, что неселективные бета-блокаторы способны влиять на выживаемость больных раком. Одно любопытное лабораторное исследование продемонстрировало, что адреналин увеличивает инвазивность клеток рака яичников, но этот эффект адреналина можно нивелировать с помощью бета-блокатора пропранолола. Тем не менее, многие клинические исследования пришли к противоречивым результатам, что не дало продолжить работу в этом направлении.
В ходе своей последней работы группа доктора Sood проанализировала 1425 историй болезни женщин, которые в период с 2000 по 2010 год лечились от рака яичников в различных медицинских центрах США. Среди них нашлись 193 пациентки, которые принимали селективные бета-1-адреноблокаторы и 76 пациенток, принимавших неселективные препараты данной группы для лечения сердечнососудистых заболеваний.
Средняя выживаемость больных, которые не получали бета-блокаторы, составила 42 месяца, а для пациенток, которые принимали бета-блокаторы любого типа, она составила 47,8 месяца. При этом женщины, которым были назначены неселективные бета-блокаторы, жили в среднем 94,9 месяца после диагноза, а вот на селективных препаратах всего 38,0 месяцев, что даже меньше, чем в группе сравнения.
Авторы исследования говорят, что пациентки с гипертензией обычно умирают раньше, чем пациентки с нормальным давлением. Но даже когда они приняли во внимание этот фактор, цифры оставались потрясающими – 90 месяцев на неселективных бета-блокаторах против 42 в группе сравнения.
Ученые пишут, что в настоящее время ведутся еще два доклинических исследования по изучению эффективности химиотерапии рака в сочетании с разными дозами пропранолола, а также параллельные лабораторные исследования, направленные на установление механизма действия бета-блокаторов и модуляторов стресса на раковые клетки. Результаты этих исследований, возможно, в будущем помогут разработать новые, более эффективные схемы терапии рака яичников и других типов рака.
В своей сопроводительной статье доктор Kristen Bunch из Национального военно-медицинского центра Уолтера Рида и доктор Christina Annunciate из Национального института рака США обратили внимание на то, что бета-блокаторы, особенно неселективные, вызывают ряд серьезных побочных эффектов, и это может помешать широкому применению данной группы препаратов в онкологии.
В качестве более безопасной альтернативы доктор Bunch предлагает новые программы по борьбе со стрессом, которые должны оказать аналогичное действие на организм больных, но без тяжелых побочных эффектов, присущих бета-блокаторам. Ранее западные медицинские издания уже сообщали о негативном влиянии гормонов стресса на онкобольных.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
- Народная медицина в лечении рака
- Методики лечения рака. Меню раздела
- Прополис в лечении рака
- Лечение рака ядами
- Лечение рака по Болотову
- Народное лечение рака
- Лечение рака травами и растениями
- Альтернативная онкология
- Старинные народные средства лечения рака и других заболеваний
- Онкология
- Онкологические заболевания
- Советы онкологов больным раком
- Статьи по онкологии
- Статьи по общей онкологии
- Новости медицины
- Информация для больных раком
- Лечение рака желудка и пищевода
- Онкология. Диагностики, лечение и профилактики рака
- Лечение рака в Израиле
Бета-блокаторы — лекарства от гипертонии и сердечно-сосудистых заболеваний.
Бета-блокаторы являются эффективными, удобными в применении лекарствами, используемыми для лечения артериальной гипертонии как в качестве единственного лекарства, так и в комбинациях с другими препаратами, понижающими давление. Каждый из этих препаратов имеет свои фармакологические особенности, которые отличают его от других. Для практического применения наиболее важными из них являются адренорецепторная селективность (кардиоселективность), внутренняя симпатомиметическая активность (ВСМА) и водо- или жирорастворимость.
Кардиоселективность бета-блокаторов
Бета-блокаторы различаются по своей способности блокировать разные типы бета-адренергических рецепторов. Выделяют два типа бета-рецепторов (обозначаемых как бета-1- и бета-2-адренорецепторы). Они отличаются по своему назначению и распределению в тканях организма. Бета-1-адренорецепторы доминируют в структурах сердца, островковой ткани поджелудочной железы, юкстагломерулярного аппарата почек, адипоцитах. При их стимуляции учащается сердечный ритм, увеличивается атриовентрикулярная (АВ) проводимость, возрастает сократимость миокарда предсердий и желудочков, увеличиваются высвобождение ренина, секреция инсулина и липолиз. Бета-2-адренорецепторы представлены преимущественно в структурах стенки артериальных сосудов, бронхах, матке. При их стимуляции развиваются вазо- и бронходилатация, расслабление миометрия, увеличивается гликогенолиз.
Ни один из типов бета-адренорецепторов не представлен в перечисленных тканях тела изолированно от другого. Так, в структурах сердца преобладают бета-1-рецепторы, но имеются также бета-2-рецепторы (в значительно меньшем количестве), а в структурах бронхов и сосудов доминируют бета-2-рецепторы, однако представлены также бета-1-адренорецепторы. В зависимости от особенностей блокирования различных типов бета-адренорецепторов выделяют неселективные бета-блокаторы (пропранолол, карведилол, лабеталол, тимолол, надолол, соталол, пиндолол, окспренолол), блокирующие как бета-1-, так и бета-2-адренорецепторы, и кардиоселективные (или бета-1-селективные) бета-блокаторы (метопролол, атенолол, эсмолол, бисопролол, бетаксолол (Локрен®), ацебутолол, целипролол). Последние блокируют преимущественно бета-1-адренорецепторы и в меньшей степени — бета-2-рецепторы.
Вследствие особенностей блокирования бета-рецепторов при применении кардиоселективных бета-блокаторов по сравнению с неселективными меньше вероятность развития бронхо- и вазоконстрикции, нарушения гликогенолиза. Полный список селективных и неселективных бета-блокаторов см. здесь. Кардиоселективность бета-блокаторов относительна: она достаточно выражена при использовании малых дозировок кардиоселективных препаратов (например, в начале терапии). В то же время, при применении более высоких доз (употребляющихся при лечении гипертонии, ишемической болезни сердца, а также рассматриваемых как целевые при подборе дозы для больных с сердечной недостаточностью) кардиоселективность бета-блокаторов значительно уменьшается или утрачивается.
Некоторые бета-блокаторы (лабеталол, буциндолол, карведилол) обладают также способностью блокировать альфа-1-адренорецепторы, представленные в структурах стенки сосудов (отношение бета-1- к альфа-1-адреноблокирующей активности для лабеталола составляет 1:4, для карведилола — 1:10). Эта особенность позволяет таким препаратам оказывать самостоятельное вазодилатирующее (расслабление сосудов) действие, что клинически может проявляться большей степенью снижения артериального давления при их применении.
Внутренняя симпатомиметическая активность бета-блокаторов
Некоторые бета-блокаторы (пиндолол, ацебутолол, целипролол, окспренолол) обладают свойством, которое называется внутренняя симпатомиметическая активность (ВСМА). Это значит, что бета-блокатор не только блокирует бета-рецепторы от действия “возбуждающих” их гормонов, но при определенных условиях способен наоборот стимулировать их. С недавнего времени бета-блокаторы с ВСМА стали намного реже применяться в кардиологической практике. Их используют по большей части для лечения неосложненных форм гипертонической болезни (в том числе гипертонии у беременных — пиндолол и реже окспренолол). У больных со стенокардией применение бета-блокаторов, обладающих ВСМА, уменьшилось, т.к. они проявляют меньшую эффективность по сравнению с препаратами без ВСМА в уменьшении частоты, продолжительности и силы сердечных приступов, а также хуже помогают пациентам переносить физические нагрузки. Бета-блокаторы с ВСМА больше не рекомендуют назначать пациентам с острым коронарным синдромом, а также тем, кто перенес инфаркт, из-за повышенного риска развития сердечно-сосудистых осложнений и смертности в сравнении с препаратами этого же класса без ВСМА. Для лечения больных с сердечной недостаточностью врачи также постепенно отказываются от препаратов с ВСМА.
Жирорастворимость бета-блокаторов
Эта характеристика является важной детерминантой абсорбции и метаболизма бета-блокаторов в организме пациентов. Препараты, относящиеся к жирорастворимым (липофильные), такие как метопролол, пропранолол, карведилол, пиндолол, бетаксолол (Локрен®), окспренолол, лабеталол — хорошо всасываются в кровь из желудочно-кишечного тракта, разрушаются по большей части печенью, выводятся из организма относительно быстро. Поэтому они обычно требуют приема 2-3 раза в сутки, чтобы поддерживать устойчивую концентрацию лекарства в крови.
Важным преимуществом жирорастворимых бета-блокаторов является то, что они не слишком накапливаются в организме при нарушенной функции почек. Это позволяет уверенно назначать их для лечения гипертонии, ишемической болезни сердца u сердечной недостаточности пациентам, у которых диагностированы паренхиматозные заболевания почек. Липофильные бета-блокаторы можно принимать даже пациентам при наличии почечной недостаточности, вплоть до последней терминальной ее стадии. Жирорастворимые блокаторы бета-рецепторов, по мнению многих экспертов, значительно уменьшают риск внезапной смерти для больных- " сердечников " , по сравнению с гидрофильными (растворимыми в воде) препаратами.
Исследователи установили, что бета-блокаторы с пониженной жирорастворимостью (гидрофильные) — к ним относятся атенолол и надолол, — хуже усваиваются в желудочно-кишечном тракте, удаляются из организма по большей части почками и дольше циркулируют в крови. Как правило, пациенты принимают их 1-2 раза в сутки. Но у них есть и преимущество. Эти лекарства плохо проникают через гематоэнцефалический барьер, поэтому они оказывают меньшее действие на мозг и нервную систему. Это значит, что на практике они реже вызывают у пациентов утомляемость и слабость.
Адреналин стимулирует сердечную мышцу. Его выброс ускоряет пульс, повышает давление и заставляет сердечно-сосудистую систему работать как лошадь. Человек может совершать сверхъестественные прыжки, поднимать немыслимые тяжести и т.п.
Напротив, торможение сердечной деятельности происходит из-за снижения воздействия стимулирующих веществ. Замедляется пульс, а с ним и кровоток, снижается давление, в общем, сердце никуда не торопится.
Замедление сердечного бега дает нашему мотору возможность расслабиться и накопить силы. Эта способность сердца широко используется в медицине. И наша тема сегодня – бета-блокаторы, лекарства, которые дают сердцу передышку.
Угнетая эти проявления, можно повысить стрессоустойчивость, в том числе защитить сердце от ненужного волнения. Тогда благодарное сердце сокращается реже и с меньшей силой, что снижает его потребность в кислороде. В итоге приступы стенокардии и нарушения ритма исчезают как по волшебству, а риск внезапной смерти по вине сердца сводится к минимуму.
Рецепторы, на которые воздействует адреналин и подобные ему возбуждающие вещества (β1), находятся также и в сосудах.
В свою очередь уменьшение ЧСС и силы сердечного выброса приводит к снижению выработки в организме сосудосуживающих веществ, которые угнетают работу центральной нервной системы и нарушают питание сосудистой стенки.
Первый бета-блокатор (протеналол) синтезирован в 1962 году. Он повышал число случаев рака у мышей, из-за чего не прошел этапа экспериментальных исследований. Через пару лет появился пропроналол, за разработку которого (с подробным описанием механизма действия всей группы бета-блокаторов) американцы J. Black, G. Elion, G. Hutchings впоследствии, в 1988-м, получили Нобелевскую премию. Правда, на первых порах лекарство было задумано для лечения аритмии, и его способность снижать давление воспринималась как побочный эффект. Время же показало, что для сердца важно и то, и другое.

Фото с сайта russia-now.com
Одни из них предпочтительны для нормализации повышенного давления, другие – для лечения стенокардии, третьи – нарушений сердечного ритма. Безусловно, каждое последующее поколение препаратов работает лучше предыдущего.
Применяют бета-блокаторы в следующих случаях:
- гипертония (для снижения давления за счет сосудорасширяющего эффекта);
- ишемическая болезнь сердца (для предотвращения и лечения приступов стенокардии и других болей в области сердца);
- тахикардия (для урежения частоты и силы сердечных сокращений);
- сердечная недостаточность (чтобы разгрузить сердце и сосуды);
- метаболический синдром (для блокирования ключевых механизмов развития заболевания – выброса адреналина);
- инфаркт миокарда (для улучшения выживаемости и прогноза);
- некоторые нарушения сердечного ритма, в частности синдром удлиненного интервала QT (заболевание чревато высоким риском внезапной смерти);
- другие аритмии, проявляющиеся учащенным сердцебиением;
- сахарный диабет (для кардиопротекции, сосудорасширяющего эффекта).
Подходят ли вам лекарства группы бета-блокаторов, решает только врач. Он же выбирает наименование препарата с учетом его поколения и показаний (не усугубляя сопутствующие заболевания), подбирает дозу – постепенно, с учетом пульса (целевое значение 55-60 уд./мин) и давления (не менее 100/60 мм рт. ст.). Врач определяет и кратность приема, которая зависит от поколения препарата.
Влияние препаратов на вегетативную нервную систему позволяет успешно использовать их в молодом возрасте.
Основные побочные эффекты бета-блокаторов:
- Снижение ЧСС чревато чрезмерной брадикардией, сердечный импульс с трудом пробирается из предсердий в желудочки (предсердно-желудочковые блокады).
- Сужаются бронхи, уменьшается выработка в них слизи, что грозит сужением просвета бронхов и свистящим дыханием (бронхобструкции).
- Гипотоники рискуют снизить цифры давления до критического уровня, когда головной мозг перестанет получать кровь и кислород.
- Диабетикам угрожают эпизоды внезапного неконтролируемого снижения сахара в крови.
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований.
Современную кардиологию невозможно представить без препаратов группы бета-адреноблокаторов, которых в настоящее время известно более 30 наименований. Необходимость включения бета-адреноблокаторов в программу лечения сердечно-сосудистых заболеваний (ССЗ) очевидна: за последние 50 лет кардиологической клинической практики бета-адреноблокаторы заняли прочные позиции в профилактике осложнений и в фармакотерапии артериальной гипертонии (АГ), ишемической болезни сердца (ИБС), хронической сердечной недостаточности (ХСН), метаболическом синдроме (МС), а также при некоторых формах тахиаритмий. Традиционно в неосложненных случаях медикаментозное лечение АГ начинают с бета-адреноблокаторов и диуретиков, снижающих риск развития инфаркта миокарда (ИМ), нарушения мозгового кровообращения и внезапной кардиогенной смерти.
Концепция опосредованного действия лекарственных средств через рецепторы тканей различных органов была предложена N.?Langly в 1905 г., а в 1906 г. H.?Dale подтвердил ее в практике.
В 90-е годы было установлено, что бета-адренорецепторы подразделяются на три подтипа:
Способность блокировать влияние медиаторов на бета1-адренорецепторы миокарда и ослабление влияния катехоламинов на мембранную аденилатциклазу кардиомиоцитов с уменьшением образования циклического аденозинмонофосфата (цАМФ) определяют основные кардиотерапевтические эффекты бета-адреноблокаторов.
Антиишемический эффект бета-адреноблокаторов объясняется снижением потребности миокарда в кислороде, вследствие уменьшения частоты сердечных сокращений (ЧСС) и силы сердечных сокращений, возникающих при блокировании бета-адренорецепторов миокарда.
Бета-блокаторы одновременно обеспечивают улучшение перфузии миокарда за счет уменьшения конечного диастолического давления в левом желудочке (ЛЖ) и увеличения градиента давления, определяющего коронарную перфузию во время диастолы, длительность которой увеличивается в результате урежения ритма сердечной деятельности.
Антиаритмическое действие бета-адреноблокаторов, основанное на их способности уменьшать адренергическое влияние на сердце, приводит к:
Бета-адреноблокаторы повышают порог возникновения фибрилляции желудочков у больных острым ИМ и могут рассматриваться как средства профилактики фатальных аритмий в остром периоде ИМ.
Гипотензивное действие бета-адреноблокаторов обусловлено:
Препараты из группы бета-адреноблокаторов отличаются по наличию или отсутствию кардиоселективности, внутренней симпатической активности, мембраностабилизирующим, вазодилятирующим свойствам, растворимости в липидах и воде, влиянию на агрегацию тромбоцитов, а также по продолжительности действия.
Влияние на бета2-адренорецепторы определяет значительную часть побочных эффектов и противопоказаний к их применению (бронхоспазм, сужение периферических сосудов). Особенностью кардиоселективных бета-адреноблокаторов по сравнению с неселективными является большое сродство к бета1-рецепторам сердца, чем к бета2-адренорецепторам. Поэтому при использовании в небольших и средних дозах эти препараты оказывают менее выраженное влияние на гладкую мускулатуру бронхов и периферических артерий. Следует учитывать, что степень кардиоселективности неодинакова у различных препаратов. Индекс ci/бета1 к ci/бета2, характеризующий степень кардиоселективности, составляет 1,8:1 для неселективного пропранолола, 1:35 — для атенолола и бетаксолола, 1:20 — для метопролола, 1:75 — для бисопролола (Бисогамма). Однако следует помнить, что селективность дозозависима, она снижается с повышением дозы препарата (рис. 1).
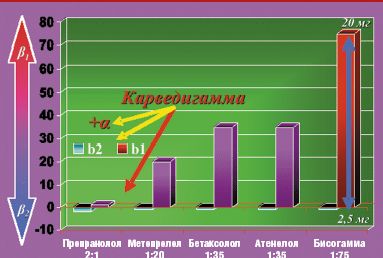
В настоящее время клиницисты выделяют три поколения препаратов с бета-блокирующим эффектом.
I поколение — неселективные бета1- и бета2-адреноблокаторы (пропранолол, надолол), которые наряду с отрицательными ино-, хроно- и дромотропными эффектами обладают способностью повышать тонус гладкой мускулатуры бронхов, сосудистой стенки, миометрия, что существенно ограничивает их использование в клинической практике.
II поколение — кардиоселективные бета1-адреноблокаторы (метопролол, бисопролол), благодаря высокой селективности в отношении бета1-адренорецепторов миокарда обладают более благоприятной переносимостью при длительном применении и убедительной доказательной базой долгосрочного прогноза жизни при лечении АГ, ИБС и ХСН.
В середине 1980-х годов на мировом фармацевтическом рынке появились бета-адреноблокаторы III поколения с низкой селективностью к бета1, 2-адренорецепторам, но с сочетанной блокадой альфа-адренорецепторов.
Препараты III поколения — целипролол, буциндолол, карведилол (его дженерический аналог с брендовым названием Карведигамма®) обладают дополнительными вазодилятирующими свойствами за счет блокады альфа-адренорецепторов, без внутренней симпатомиметической активности.
В 1982–1983 годах в научной медицинской литературе появились первые сообщения о клиническом опыте применения карведилола при лечении ССЗ.
Ряд авторов выявили протективное действие бета-адреноблокаторов III поколения на клеточные мембраны. Это объясняется, во-первых, ингибированием процессов перекисного окисления липидов (ПОЛ) мембран и антиоксидантным действием бета-блокаторов и, во-вторых, снижением влияния катехоламинов на бета-рецепторы. Некоторые авторы связывают мембранстабилизирующее действие бета-блокаторов с изменением проводимости натрия через них и ингибированием ПОЛ.
Указанные дополнительные свойства расширяют перспективы применения данных лекарственных средств, поскольку нивелируют характерное для первых двух поколений отрицательное влияние на сократительную функцию миокарда, углеводный и липидный обмен и в то же время обеспечивают улучшение перфузии тканей, позитивное влияние на показатели гемостаза и уровень оксидативных процессов в организме.
Карведилол метаболизируется в печени (глюкуронирование и сульфатация) с помощью ферментной системы цитохрома Р450, с использованием семейства ферментов — CYP2D6 и CYP2C9. Антиоксидантное действие карведилола и его метаболитов обусловлено наличием в молекулах карбазольной группы (рис. 2).
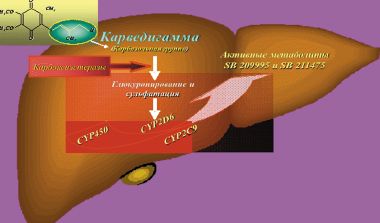
Метаболиты карведилола — SB 211475, SB 209995 угнетают ПОЛ в 40–100 раз активнее, чем сам препарат, а витамин Е — примерно в 1000 раз.
Применение карведилола (Карведигаммы®) при лечении ИБС
Согласно результатам целого ряда завершенных многоцентровых исследований, бета-адреноблокаторы оказывают выраженный антиишемический эффект. Необходимо отметить, что антиишемическая активность бета-адреноблокаторов соизмерима с активностью антагонистов кальция и нитратов, но, в отличие от этих групп, бета-адреноблокаторы не только улучшают качество, но и увеличивают продолжительность жизни пациентов с ИБС. Согласно результатам метаанализа 27 многоцентровых исследований, в которых приняло участие более 27 тыс. человек, селективные бета-адреноблокаторы без внутренней симпатомиметической активности у больных с острым коронарным синдромом в анамнезе снижают риск развития повторного ИМ и смертность от инфаркта на 20% [1].
Благодаря этим уникальным фармакологическим свойствам, карведилол может превосходить традиционные бета1-селективные адреноблокаторы в плане улучшения перфузии миокарда и способствовать сохранению систолической функции у больных ИБС. Как показано Das Gupta et al., у больных с дисфункцией ЛЖ и сердечной недостаточностью, развившейся вследствие ИБС, монотерапия карведилолом снижала давление наполнения, а также увеличивала фракцию выброса (ФВ) ЛЖ и улучшала показатели гемодинамики, при этом не сопровождаясь развитием брадикардии [3].
Согласно результатам клинических исследований у больных хронической стабильной стенокардией, карведилол снижает ЧСС в покое и при физической нагрузке, а также увеличивает ФВ в покое. Сравнительное исследование карведилола и верапамила, в котором принимало участие 313 пациентов, показало, что, по сравнению с верапамилом, карведилол в большей степени уменьшает ЧСС, систолическое АД и произведение ЧСС ´ АД при максимально переносимой физической нагрузке. Более того, карведилол обладает более благоприятным профилем переносимости [4].
Важно, что карведилол, по-видимому, более эффективен при лечении стенокардии, чем обычные бета1-адреноблокаторы. Так, в ходе 3-месячного рандомизированного многоцентрового двойного слепого исследования карведилол напрямую сравнивали с метопрололом у 364 пациентов со стабильной хронической стенокардией. Они принимали карведилол по 25–50 мг два раза в сутки или метопролол по 50–100 мг два раза в сутки [5]. В то время как оба препарата продемонстрировали хорошее антиангинальное и противоишемическое действие, карведилол более значительно увеличивал время до депрессии сегмента ST на 1 мм при физической нагрузке, чем метопролол. Переносимость карведилола была очень хорошей, и, что важно, при увеличении дозы карведилола не произошло заметных изменений типов нежелательных явлений.
Примечательно, что карведилол, не обладающий, в отличие от других бета-адреноблокаторов, кардиодепрессивным действием, улучшает качество и продолжительность жизни пациентов с острым ИМ (CHAPS) [6] и постинфарктной ишемической дисфункцией ЛЖ (CAPRICORN) [7]. Многообещающие данные были получены в ходе исследования Carvedilol Heart Attack Pilot Study (CHAPS) — пилотного исследования влияния карведилола на развитие ИМ. Это было первое рандомизированное исследование, в котором сравнивали карведилол с плацебо у 151 больного после острого ИМ. Лечение начинали в течение 24 часов с момента появления болей в грудной клетке, а дозу препарата увеличивали до 25 мг два раза в сутки. Главными конечными точками исследования были функция ЛЖ и безопасность препарата. Больных наблюдали в течение 6 месяцев с момента начала заболевания. Согласно полученным данным, частота развития серьезных кардиальных событий уменьшилась на 49%.
Полученные в ходе исследования CHAPS эхографические данные 49 пациентов со сниженной ФВ ЛЖ (
А. М. Шилов*, доктор медицинских наук, профессор
М. В. Мельник*, доктор медицинских наук, профессор
А. Ш. Авшалумов**
*ММА им. И. М. Сеченова, Москва
**Клиника Московского института кибернетической медицины, Москва
Читайте также:

