Актуальность онкологии на сегодняшний день
Проблема рака в современном обществе
Рак - бич человечества. По смертности он занимает второе место после сердечно-сосудистых заболеваний, по страху, который внушает людям, - первое. Многие тысячи исследователей стремятся понять его причины, найти пути к его профилактике и лечению. Десятки институтов и сотни лабораторий во всем мире работают над этой проблемой, обеспечивая успех в ее понимании и медленный, но неуклонный прогресс в профилактике и лечении.
Проблема онкологических заболеваний остается приоритетной для современного общества. На протяжении 90-х годов ежегодно от рака в мире умирало 8 млн человек. По прогнозам ВОЗ с 1999 года по 2020 год заболеваемость онкологическими заболеваниями и смертность возрастут в 2 раза: с 10 до 20 млн. новых случаев и с 6 до 12 млн. регистрируемых смертей. Учитывая, что в развитых странах наблюдается тенденция к замедлению роста заболеваемости и снижение смертности от злокачественных опухолей (как за счет профилактики, в первую очередь это борьба с курением, так и за счет улучшения ранней диагностики и лечения), то понятно, что основной прирост придется на развивающиеся страны, к которым сегодня следует отнести и Россию. К сожалению в России следует ожидать серьезное увеличение как заболеваемости, так и смертности от рака. Прогноз, подтверждаемый данными об основных причинах возникновения злокачественных опухолей.
Рак - это более 100 различных разновидностей этой болезни, поражающих почти все ткани организма, но при этом у всех его видов есть общие черты. Наиболее частыми формами злокачественных опухолей являются рак легкого (1,3 млн.), желудка (1,0 млн.), верхнего пищеварительного тракта (0,9 млн., в основном за счет рака пищевода), печени (0,7 млн.).
Основными причинами возникновения рака легкого, полости рта, гортани и в отдельных случаях пищевода и желудка является курение, рака печени - гепатит B. Методы ранней диагностики и лечения этих заболеваний крайне неудовлетворительны. Поэтому необходимо сосредоточить усилия на их профилактике. Отказ от курения и вакцинация от гепатита В способны значительно снизить заболеваемость и, следовательно, смертность рака легкого, верхних дыхательных путей и печени. Еще 4 млн. смертей обусловлены раком кишечника (0,6 млн.), молочной железы (0,4 млн.), простаты (0,3 млн.), шейки матки (0,3 млн.), поджелудочной железы (0,2 млн.) и мочевого пузыря (0,2 млн.). Основными причинами этих заболевания являются гормональные нарушения (рак молочной железы и простаты), вирусы папилломы (рак шейки матки), курение (рак поджелудочной железы и мочевого пузыря). Таким образом курение ответственно за 20% всех смертей от злокачественных опухолей. К остальным причинам следует отнести вирусные инфекции (вирус гепатита В, вирус папилломы, вирус Эпштейн-Барра и т.д.), диетические факторы, вредные факторы окружающей среды, пребывание на солнце.
Возвращаясь к России, мы должны с горечью признать, что все выше перечисленные причины рака имеет тенденцию к росту. В отличие от всего мира, где проводится антиникотиновая борьба, в нашей стране процветает и насаждается культ курения. Особенно прискорбно, что этому пагубному пристрастию подвержены большинство медицинских работников, в том числе и онкологи. Растет заболеваемость вирусом гепатита В, отсутствует профилактика вируса папилломы, передающийся половым путем, ухудшается качество питания большинства населения страны в связи с экономическими трудностями, растет загрязнение окружающей среды и негативное влияние техногенных факторов на человека. В России отсутствует антираковая программа, забыта профилактика онкологических заболеваний и диспансеризация населения, не проводится ранняя диагностика предопухолевых и опухолевых заболеваний, ухудшается ситуация с организацией лечебной помощи. Все это неминуемо приводит к росту заболеваемости и смертности от злокачественных новообразований в нашей стране. (Литература: Peto R. The causes of cancer. European Journal of Cancer Vol 35, Suppl. 4 September 1999, page 125 Abstract: 446).
В США заболеваемость злокачественными новообразованиями оценивают по результатам программы SEER (Surveillance, Epidemiology, and End Results, Течение, распространенность и исходы злокачественных новообразований) Национального института рака, которая охватывает около 10% населения, и демографическим данным Бюро переписи населения. Так, в 1996 г. злокачественными новообразованиями заболели 1360000 американцев (765000 мужчин и 595000 женщин), а умерли из них 555000 (292000 мужчин и 263000 женщин). Структура заболеваемости и смертности представлена на рис. 81.1 .
Главный фактор риска злокачественных новообразований - возраст: две трети больных старше 65 лет. Вероятность онкологических заболеваний резко увеличивается с возрастом: до 39 лет заболевает 1 из 58 мужчин и 1 из 52 женщин; в возрасте 40-59 лет - 1 из 13 мужчин и 1 из 11 женщин, в возрасте 60-79 лет - 1 из 3 мужчин и 1 из 4 женщин.
Среди причин смерти злокачественные новообразования занимают второе место после сердечно-сосудистых заболеваний . Однако в США с 1950 г. смертность от сердечно-сосудистых заболеваний снизилась на 45% и продолжает снижаться, в то время как смертность от онкологических заболеваний растет ( рис. 81.2 ). В табл. 81.1 перечислены злокачественные новообразования, наиболее часто являющиеся причиной смерти среди разных групп населения. Уже в начале XXI века злокачественные новообразования займут первое место в этом списке.
Вместе с ростом заболеваемости злокачественными новообразованиями растет и выживаемость онкологических больных. если в 1960-1963 гг. пятилетняя выживаемость среди белых составляла 39%, в 1986-1991 гг. - уже 58%. Среди негров этот показатель ниже, в 1986-1991 гг. он составлял всего 42%. Причина расовых различий выживаемости неизвестна.
В 2005 году 4 февраля было объявлено Всемирным днем борьбы против рака. Онкологические заболевания являются одной из основных причин смерти в мире: в 2018 году, по прогнозам Всемирной организации здравоохранения (ВОЗ), сделанным в конце прошлого года, от рака умерли 9,6 млн человек. По расчетным данным проекта GLOBOCAN (база данных по онкозаболеваниям Международного агентства исследований рака и ВОЗ), опубликованным в сентябре 2018 года, в прошлом году заболеть должны были более 18 млн человек. В России рак диагностируют более чем у 500 тыс. человек в год. По просьбе “Ъ” члены Российского общества клинической онкологии (RUSSCO) рассказали о наиболее актуальных для России видах заболевания и оценили шансы на их эффективное лечение.
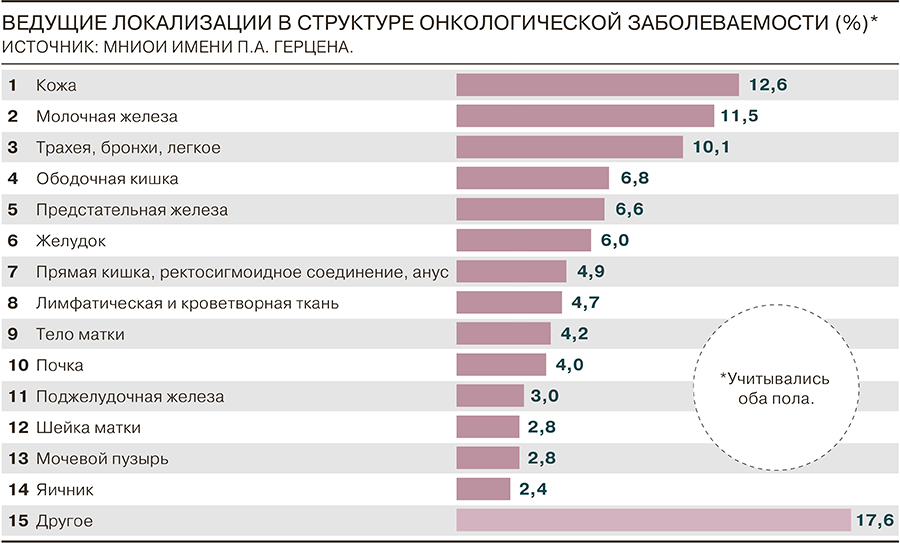
Окончательной статистики по 2018 году пока нет. По данным ежегодного доклада Московского научно-исследовательского онкологического института имени П. А. Герцена, в 2017 году в России выявлено 617 177 случаев злокачественных новообразований (281 902 — у пациентов мужского пола, 335 275 — у пациентов женского пола). Прирост по сравнению с 2016 годом составил 3%. На конец 2017 года в территориальных онкологических учреждениях России на учете состояли более 3,6 млн человек, на конец 2016 года — более 3,5 млн человек.
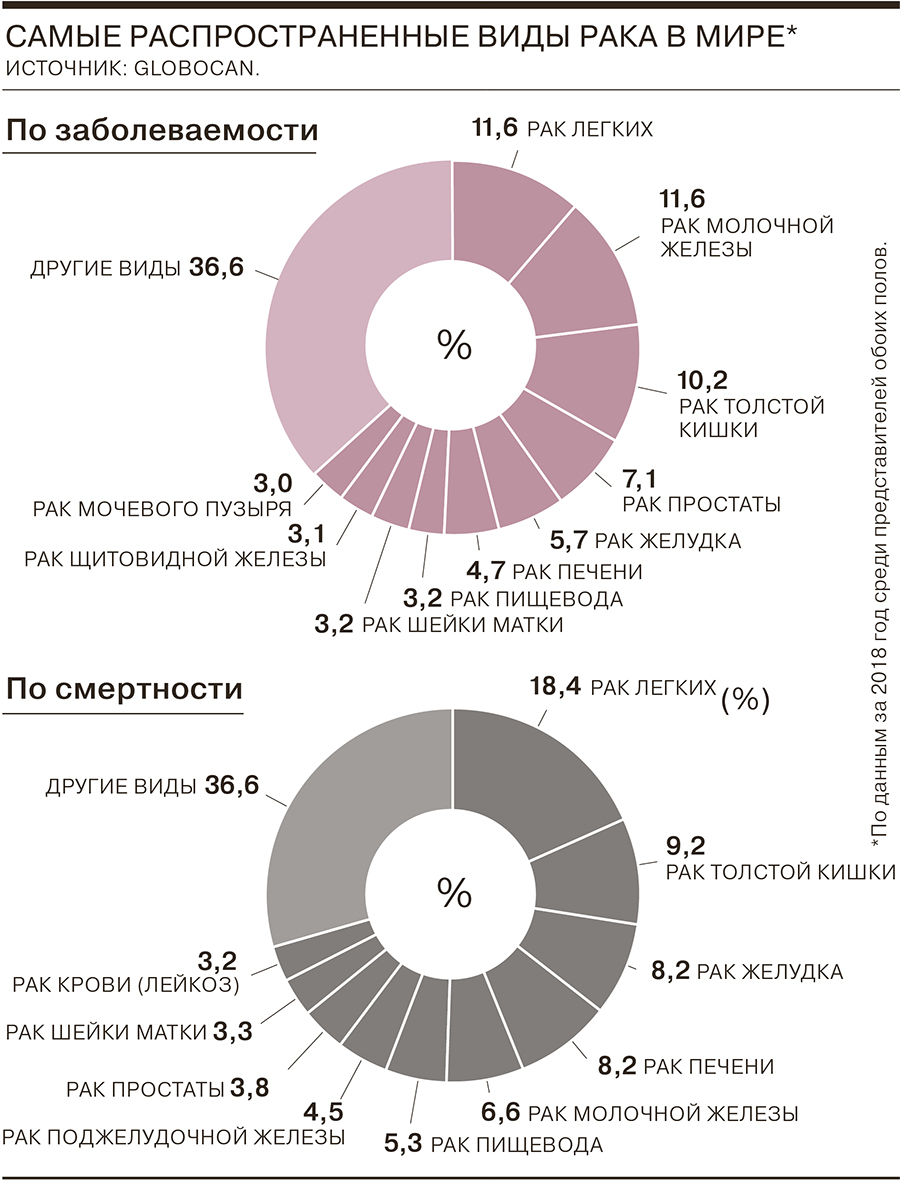

— Рак молочной железы (РМЖ) лидирует в структуре онкологической заболеваемости и смертности среди женщин. В среднем каждая восьмая женщина сталкивается с этим недугом.
Считается, что деторождение и грудное вскармливание снижают риск РМЖ у женщин, тогда как длительное применение оральных контрацептивов и гормонозаместительной терапии этот риск увеличивают. Избыточная масса тела является причиной 15% случаев РМЖ в постменопаузе в странах с высоким уровнем дохода. Здоровое питание и нормальная масса тела в сочетании с интенсивностью физических нагрузок могут значительно снизить риск развития РМЖ и смерти от него. В мире 31% взрослого населения не выполняет рекомендацию ВОЗ, согласно которой интенсивная физическая активность должна составлять 150 минут в течение недели.
Важной составляющей профилактики РМЖ является выявление наследственных форм заболевания. Если у молодых женщин в семье наблюдаются случаи РМЖ и/или рака яичников, то особенно важно определение наследственных мутаций в генах BRCA1/2, при которых риск развития опухолей достигает 85%. По этой причине носительницам мутаций BRCA1/2 предлагается индивидуальный план обследований и профилактических мероприятий.
Диагностика и лечение
Основой в диагностике РМЖ является рентгенологическое исследование молочных желез — маммография. В нашей стране ее необходимо проходить женщинам с 39 до 50 лет каждые три года, а с 50 до 70 лет, когда риск заболеть максимальный,— каждые два года. Проведение маммографического скрининга позволяет снизить смертность от рака молочной железы на 20–30%. Также женщинам рекомендуется проводить ежемесячное самообследование молочных желез.
Одной из важнейших задач, которые сейчас стоят перед онкологами, является введение программ ранней диагностики и усовершенствование методов лечения, в первую очередь адъювантных процедур (лечение, которое применяется в дополнение к основным терапевтическим методам, например облучению или хирургическому вмешательству.— “Ъ”) как вспомогательных к лекарственной терапии, основанной на биологических характеристиках опухоли. Хирургическое лечение не обязательно включает удаление всей молочной железы (мастэктомию). Кроме того, во многих случаях достаточно удаления лишь части железы.
Подавляющему числу пациенток показано проведение лекарственной терапии. В последние годы используются новые лекарственные препараты, доказавшие свою эффективность при разных видах опухолей. В 2018-м у пациенток с крайне неблагоприятным вариантом РМЖ, так называемым тройным негативным (наиболее сложный в лечении подтип онкологии груди.— “Ъ”), появилась новая опция лечения — иммунотерапия. Достижения в лекарственной терапии метастатического РМЖ привели к тому, что большая часть пациенток годами получают лечение, продолжая вести активную жизнь. Таким образом, залог успеха в лечении рака молочной железы основывается сегодня на очень важных составляющих, включая раннюю диагностику и доступность современного комплексного противоопухолевого лечения с учетом индивидуальных биологических характеристик опухоли.

Заведующий онкологического химиотерапевтического отделения биотерапии Санкт-Петербургского клинического научно-практического центра специализированных видов медпомощи (онкологического), доцент кафедры онкологии Северо-Западного государственного медицинского университета им. И. И. Мечникова Федор Моисеенко:
— Большая часть случаев рака легкого напрямую вызвана с употреблением табака. В РФ в 2017 году заболели 56 545 человек. При этом опухоли легкого стали самым частым видом злокачественных образований у мужчин. В течение последних лет наблюдается постепенный рост числа выявленных случаев как у мужчин, так и у женщин. Важно отметить, что в рамках крупных государственных регистров онкологических пациентов не ведется учет гистологических форм злокачественных опухолей, однако в случае их локализации в структурах грудной клетки определяет не только прогноз, но и принципиальный подход к лечению.
Профилактика и диагностика
Несмотря на существование сводных данных, оценить реальную заболеваемость раком легкого сложно, так как в стране отсутствует адекватный современным стандартам регистр онкологических пациентов, который должен позволить следить за результатами лечения пациента с момента выявления опухоли. Работы по его созданию ведутся, но не завершены. Тем не менее мы настроены оптимистично: в прошлом году, в частности, в Петербурге были предприняты заметные усилия по реализации созданной государством электронной карты: когда работа будет завершена, все медицинские данные жителей РФ будут храниться в облачном хранилище. Это, без преувеличения, прорыв в медицине — электронный учет заболеваемости должен уже в ближайшее время изменить наши представления о проблеме опухолей. Например, по данным действующего сегодня ракового регистра, заболеваемость среди женщин раком легкого приблизительно в пять-шесть раз ниже, чем у мужчин. Возьмусь предположить, что это неправда, так как в большинстве стран Европы, на которые мы в большей степени походим с точки зрения эпидемиологии рака легкого и в которых работа по составлению современных регистров завершена, этот показатель различается от силы вдвое. Более детальный контроль необходим, чтобы выявлять рак легкого (и другие опухоли) на ранних, операбельных стадиях. К сожалению, сейчас — и ситуация не сильно меняется в последние десять лет — только треть больных выявляется на операбельных стадиях, когда вероятность излечения превышает вероятность гибели.
Онкологи крайне положительно оценивают проводимую активную борьбу с табакокурением. Эпидемиологически ее результаты пока не свидетельствуют о значимом снижении заболеваемости раком легкого, но связано это, естественно, не с ее бесполезностью, а с долгосрочностью эффекта, который станет заметен через 15–20 лет.
Как и при других злокачественных опухолях, для ранних стадий заболевания принципиально хирургическое удаление опухоли, которое в редких случаях может быть заменено стереотаксической лучевой терапией. К сожалению, рак легкого, протекая крайне агрессивно, возвращается после хирургического лечения довольно часто, что требует проведения системного лечения.
Последние годы ознаменованы существенными сдвигами в подходах к лекарственному лечению рака легкого и в мире, и в России. Арсенал таргетных препаратов в РФ развивается в соответствии с мировыми тенденциями; продолжается расширение списка исследований молекулярных нарушений, которые бесплатно для пациентов определяются в референсных лабораториях; продолжается внедрение жидкостной биопсии, заключающейся в исследовании циркулирующей в плазме опухолевой ДНК. Здесь есть проблемы организационного порядка, но тенденция взята верная и современная.
В целом в диагностике и лечении рака легкого в РФ сделаны начальные шаги в профилактике опухолей легкого за счет воздействия на курение табака. Постепенно происходит оптимизация системы противораковой борьбы, которая, возможно, через пять-десять лет отразится на снижении смертности от этого вида злокачественных новообразований.

— Рак толстой кишки (РТК) включает рак ободочной кишки и рак прямой кишки. В 2018 году в мире РТК заболели около 1,8 млн человек, 880 тыс. человек умерли. В России РТК занимает третье место по заболеваемости, после опухолей кожи и рака молочной железы. К сожалению, в последние годы в нашей стране отмечается рост как заболеваемости, так и смертности от РТК.
Профилактика и диагностика
Факторами, позволяющими снизить риск развития РТК, являются снижение потребления красного мяса, увеличение потребления овощей и клетчатки, физическая нагрузка, снижение избыточной массы тела, отказ от курения, ограничение потребления алкоголя.
РТК является единственной опухолью, при которой проведение скрининга позволяет снизить не только смертность, но и саму заболеваемость. Скрининг включает в себя различные методы: от анализа кала на скрытую кровь с помощью иммунохимического теста до эндоскопических исследований, например, такого как колоноскопия. Выявление и удаление при колоноскопии аденом позволяет предотвратить развитие рака. В России в рамках диспансеризации предлагается исследование кала на скрытую кровь каждые два года с 49 до 73 лет, а выполнение колоноскопии рекомендуется лишь пациентам с положительным анализом или специфическими жалобами. Оптимальным же методом скрининга является ежегодный тест на скрытую кровь или колоноскопия раз в десять лет с возраста 50 лет (в некоторых странах возрастной порог начала скрининга снижен до 45 лет).
При локализованных стадиях (первая—третья стадии) РТК на первом этапе обычно выполняется резекция пораженной части кишки, после операции проводится химиотерапия. Еще год назад стандартом терапии были полгода лечения, тогда как в настоящее время длительность профилактической послеоперационной терапии сократилась до трех месяцев в группе благоприятного прогноза при третьей стадии.
Сложно обстоит вопрос с лечением прямой кишки. Локализуясь в тазу, опухоль зачастую быстро вовлекает соседние органы, что требует проведения до операции химиолучевой терапии. У части больных после лечения удается достичь полного уничтожения опухоли и отказаться от выполнения калечащей операции (удаления всей прямой кишки с выведением кишки на живот). Однако если выбирается подход по отказу от операции при исчезновении опухоли на фоне химиолучевой терапии, то это требует от пациента полной приверженности процедурам и соблюдения сроков наблюдения.
В России проблема заключается в недостаточном качестве предоперационного стадирования (определение стадии опухоли.— “Ъ”), так как необходимы аппараты магнитно-резонансной томографии), а также в недостаточном объеме лучевой терапии — в России мало современных лучевых аппаратов.
Значительные успехи достигнуты в лечении четвертой стадии заболевания. Применение химиотерапии в комбинации с таргетными препаратам позволяют существенно увеличить продолжительность жизни пациентов. Если в 1970-х годах средняя продолжительность жизни составляла около шести месяцев, то сейчас при правильном лечении ряд пациентов живут свыше пяти лет.
Роль иммунотерапии в лечении рака толстой кишки неоднозначна, последние исследования говорят, что вакцинотерапия может даже ухудшать течение заболевания при четвертой стадии болезни, поэтому при раке толстой кишки вакцинотерапия может проводиться только в рамках клинических исследований. Современная иммунотерапия ингибиторами иммунных контрольных точек эффективна в подгруппе опухолей со специфическим нарушением в геноме клетки, которое называется микросателлитная нестабильность высокого уровня. К сожалению, это только 4% всех больных метастатическим раком толстой кишки.

Заслуженный врач РФ Олег Гладков:
— Рак предстательной железы (РПЖ) является одной из самых часто встречаемых злокачественных опухолей. В 2017 году в России было выявлено 39 826 новых случаев. У мужчин это заболевание находится на втором месте среди онкологических, а в возрастной группе 60 лет и старше — на первом месте, опережая рак легкого.
Специальных методов профилактики РПЖ не существует. Борьба с ожирением, физическая нагрузка, частая половая жизнь ассоциированы со снижением риска заболевания.
Диагностика и лечение
Большое значение в диагностике РПЖ имеет определение в крови опухолевого маркера — белка ПСА (простат специфического антигена). В США и странах Западной Европы проведение скрининга РПЖ путем ПСА-тестирования привело к значительному росту выявления новых случаев. Однако в большинстве это были неагрессивные опухоли, которые в силу преклонного возраста заболевших нередко не требовали даже и лечения. Это привело к тому, что в США отказались от проведения скрининга на РПЖ. В России в рамках диспансеризации пациенты в возрасте 45 лет и 51 года могут сдать анализ крови на ПСА. В случае выявления повышенного уровня или наличия специфических жалоб показана консультация уролога с последующей при необходимости биопсией железы.
Основным методом лечения первой—третьей стадий являются хирургическая операция и лучевая терапия, приводящая в очень высоком проценте случаев к контролю за болезнью. Широкое распространение получили методики с использованием эндоскопических хирургических вмешательств, роботизированной техники. В последнее время активно используется метод стереотаксической лучевой терапии (метод лучевой терапии, при котором используется специальное оборудование, фиксирующее расположение опухоли в теле пациента и выполняющее точнейший расчет направления и мощности ионизирующего излучения.— “Ъ”). Во многих регионах РФ, несмотря на высокую стоимость лечения, эти методики уже доступны.
Для лечения метастатических форм болезни применяется гормональная терапия в виде блокады выработки тестостерона — основного фактора прогрессирования заболевания. Эффективность на начальных этапах составляет более 80% и в большинстве случаев позволяет рассчитывать на длительные ремиссии. Государственные программы обеспечивают доступность лекарственных препаратов начального этапа лечения бесплатно практически в полном объеме. Сложнее ситуация с лечением устойчивых форм рака предстательной железы. Новое поколение лекарственных препаратов, предназначенных для лечения рецидивов болезни (абиратерон, энзалутамид, радия хлорид), обладают высокой стоимостью и в настоящее время доступны не всем пациентам.

— Рак желудка (РЖ) продолжает занимать в мире пятое место по заболеваемости и третье место по смертности среди всех злокачественных опухолей.
Снижение заболеваемости РЖ связано с изменением условия хранения продуктов — на смену солению, маринаду и копчению пришли холодильники, позволяющие употреблять людям свежую необработанную пищу. Важной профилактической мерой является отказ от курения и снижение (в идеале — полный отказ) употребления алкоголя. Остается неясным, приводит ли эрадикация (устранение) бактерий Helicobacter pylori, вызывающих гастрит и язвенную болезнь желудка, к снижению риска развития РЖ.
Как и при других опухолях, известны семейные наследственные формы РЖ, выявить которые можно путем генетического тестирования крови.
Диагностика и лечение
Основой диагностики РЖ является эндоскопическое исследование — эзофагогастродуоденоскопия (ЭГДС; детальное исследование слизистой оболочки пищевода, желудка и двенадцатиперстной кишки.— “Ъ”). Скрининг рака желудка в настоящее время проводится лишь в двух странах с наибольшей заболеваемостью — Южной Корее и Японии — и включает в себя выполнение ЭГДС каждые два года в возрасте с 40 (с 50 лет в Японии) до 75 лет.
Долгие годы единственным методом лечения локализованных (первая—третья стадии) форм РЖ была хирургия, при которой пациенту удаляли часть или чаще весь желудок. В последние годы появляется все больше данных, что проведение химиотерапии до и после операции значительно улучшает отдаленные результаты. Развитие лекарственной терапии рака желудка привело к тому, что ряд пациентов, ранее считавшиеся неоперабельными, теперь могут быть излечены. Например, в случае наличия метастазов по брюшине на первом этапе проводится химиотерапия. После нескольких курсов выполняется мини-операция (лапароскопия), позволяющая оценить эффект. И при исчезновении метастазов по брюшине пациенту производится хирургическое вмешательство на первичной опухоли.
К сожалению, успехи лекарственной терапии метастатического рака желудка остаются не столь выразительными, как при других опухолях. Основой лечения остается классическая химиотерапия, средняя продолжительность жизни больных составляет около 10–12 месяцев. Из таргетных препаратов в последние годы в нашу практику вошли иммунотерапия (ниволумаб, пембролизумаб) и препарат, блокирующий образование сосудов в опухоли (рамуцирумаб). Уже сейчас учеными выявлены четыре основных подтипа рака желудка. Анализ образца опухоли позволяет выявить соответствующий подвариант, два из которых являются высокочувствительными к иммунотерапии. Химиотерапия в целом доступна большинству пациентов в нашей стране. Проблемы возникают, пожалуй, лишь с проведением многокомпонентного режима химиотерапии при операбельных стадиях, о котором упоминалось выше. К сожалению, в нашей стране данный подход применяется редко, что связано с консерватизмом хирургов и самих химиотерапевтов. Оставляет желать лучшего и доступность иммунотерапии, которая прежде всего расходуется на больных меланомой и раком легкого.

Это наиболее эффективный метод радиологического лечения опухолей, который вскоре может появиться и в России .
- В этом году на борьбу с раком государство потратит 100 млрд рублей, до 2024 года – 1 трлн рублей. На что пойдут эти средства, как изменится национальная онкологическая служба?
- Рак – это бич для всего мира. Как ожидается, к 2030 году заболеваемость онкологическими болезнями во всем мире вырастет практически вдвое. В развитых странах программы онкологической помощи действуют уже более 30 лет и стоили бюджетам больших денег. Онкология вообще наука дорогая – потому что междисциплинарная. В рамках онкологии приходится развивать и хирургию, и радиологию, и химиотерапию. А еще – математику (создать нормальный канцер-регистр), экономику (обосновать те или иные модели), физику (создавать аппаратуру) и так далее. Онкологов нужно привлекать во все, даже самые отдаленные регионы страны, чтобы максимально приблизить службу к пациенту. Если посмотреть на весь масштаб задач, которые необходимо решать, развивая онкологию, то деньги, которые начали выделяться, уже не выглядят столь большими. С другой стороны, мы и таких раньше не видели никогда, спасибо государству, мы, конечно, почувствуем изменения.
- Вы приняли участие в подписании меморандума с японскими партнерами о создании первого в России центра ионной терапии. Что это за метод, когда ждать первых результатов?
- Работать с японскими коллегами в этом направлении для нас большая честь, так как они весьма осторожно подходят к экспорту данной технологии. Мы очень долго готовили почву, неоднократно они были у нас, а мы – у них, чтобы показать, что Россия действительно на передовых позициях по борьбе с онкологическими заболеваниями. Теперь о сути метода… Целый ряд опухолей лечатся только радиологическими методами, без хирургических вмешательств, сохраняя качество жизни пациентов. К сожалению, около 20% онкологических заболеваний радиорезистентны и требуют иных подходов. Так вот, среди этих иных подходов на лидирующие позиции вышла протонная и ионная терапия. Протонная терапия предполагает воздействие тяжелыми частицами – протонами – на локальную часть центра опухоли. Этот метод позволяет воздействовать на опухоль, не повреждая окружающие ткани. Ионная терапия еще более бережно относится к окружающим тканям. Кроме того, у этого способа лечения меньше всего невосприимчивых опухолей. Центров ионной терапии в нашей стране пока нет, в Японии их 7, а будет 9. Надеюсь, что вскоре и наши врачи смогут освоить эту технологию, а освоение новых технологий лечения, с моей точки зрения, одна из главных задач в развитии радиологии.
- Как сегодня выявляются онкологические заболевания у россиян: диспансеризация, жалобы или побочный результат исследования по другому поводу?
Смертность зависит от того, на какой стадии выявили болезнь. Для снижения смертности необходимо выявлять больше случаев рака 1-2-й стадии. Сейчас это порядка 64% всех случаев, еще недавно было 56%. То есть, мы сделали хороший скачок. Следующая цель – 70%-74%. Рак 1-2-й стадии хорошо лечится, некоторые виды опухолей излечиваются в 97% случаев. Следовательно, чем выше процент раннего выявления, тем лучше результат. Но нужно набраться терпения. Потому что в первые годы после внедрения любого скрининга мы будем находить пациентов с запущенными формами – тех, кто до последнего не обращался к врачам. Через 5-7 лет, когда эти пациенты, к сожалению, уйдут (а программа останется), ранняя выявляемость начнет расти, а смертность, наоборот, снижаться.
Кстати, во всем мире количество обнаруженных случаев рака 4 стадии - примерно на одном уровне. В любой стране мира есть пациенты, которые не идут в больницу, несмотря на СМИ, социальную рекламу и призывы врачей.
- Люди боятся не болезнь, а врача, клинику… Почему, и как это поменять?
- С помощью вас, журналистов. Должны быть программы в СМИ, социальная реклама, буклеты, должен быть открытый разговор. Нам, врачам, тоже надо снять маски, мы должны поддерживать более теплый и человечный диалог с пациентом. Я постоянно говорю своим ученикам: мы или наши близкие можем оказаться на этой койке завтра или послезавтра. Поэтому нужно, чтобы врачи относились к пациентам как к товарищам по несчастью.
Россиянам дали 1 день для диспансеризации. Вышел приказ министра здравоохранения о поощрении врача – не онколога, который выявит онкологическое заболевание. В Калужской области этот механизм работает давно, в Башкортостане врио главы республики обещает платить врачам 5 тысяч рублей за каждого выявленного онкопациента.
Да, возможны ошибки, ложноположительные диагнозы. Но эти 100-150 тысяч рублей за 20-30 ложных диагнозов мы с лихвой окупим экономией на дорогостоящей химиотерапии, которую, скорее всего, не придется применять, если удастся выявить пациента на ранней стадии болезни. Для преодоления инертности пациентов все средства хороши – и призывы, и диспансеризация, и наша сегодняшняя беседа.
- Считается, что одна из главных причин рака – образ жизни. Но у приверженцев ЗОЖ тоже бывает рак, и, с другой стороны, есть курильщики, которые доживают до 90 лет и не сталкиваются с этой проблемой. Что же на самом деле можно назвать бесспорной причиной возникновения онкозаболеваний?
- Ученые должны основываться на многолетних и многокогортных (проводящихся одновременно на 2 и более многочисленных группах испытуемых – ред.) исследованиях. Так вот, многокогортные исследования показали, что курильщики болеют в 30 раз чаще. Те, кто, доживает до 90 лет, вероятно, входят в 15% людей, у которых рака в принципе быть не может. В абсолютном же большинстве случаев курильщик в зоне высочайшего риска развития онкологических заболеваний, причем не только рака легких, но и рака мочевого пузыря, уротелиального рака, рака почки, – и это также доказано в ходе больших исследований. То же и с алкоголем, чрезмерное употребление которого вызывает опухоли поджелудочной железы, желудка и пищевода. Представители обеих этих категорий – и курильщики, и часто выпивающие люди рискуют заболеть раком гортани.
Еще один фактор высокого риска – вирус папилломы человека. Доказана его негативная роль в возникновении рака шейки матки и ротоглотки. Также не стоит забывать о несомненном вреде жирной пищи, злоупотребления красным мясом. Контакты с асбестами и красителями тоже несут вполне конкретные риски.
- Есть пул заболеваний, недостатки в лечении которых могут привести к возникновению опухоли или к перерождению доброкачественных образований в злокачественные. Какие это болезни, и какие меры нужно принимать, чтобы опухоли не возникло?
- В первую очередь следует назвать заболевания органов ЖКТ: любые полипы должны вызывать особую настороженность врача. Пациенты с таким диагнозом должны проходить скрининговое исследование не реже 1 раза в год. На аналогичный контроль должны браться все случаи папилломатоза кишечника, особенно наследственного, папилломатозы мочевого пузыря, гастриты, в том числе атрофические. Все пациенты с подтвержденным ВПЧ онкогенного риска должны быть под особым контролем. Как и родственники пациентов с гормональными формами рака – раком молочной железы, предстательной железы. У всех лиц, находящихся в группах риска, скрининг должен проводиться чаще.
- Давайте поговорим о профилактике. Есть ли надежные, проверенные простые способы хоть как-то себя обезопасить?
- Во-первых, самодисциплина. Почему женщины у нас в среднем доживают до 78? Потому что среди них снижается число курильщиц. Значит, в случае с прекрасным полом работают наши программы по пропаганде здорового образа жизни. В каждом российском регионе сегодня проходит свой марафон, другие спортивные акции. Здорово подешевел фитнес, плавательные бассейны – все это становится более доступным. Мы научились следить за своим телом. Следующий шаг – научиться прислушиваться к организму, понять, например, что любое появление крови в кале , моче или мокроте – повод немедленно идти к врачу, потому что это грозный симптом.
- Часто в медцентрах предлагают сдать анализы на наличие онкомаркеров. Много ли действительно надежных онкомаркеров, кроме всем известного ПСА?
- Есть еще СА-125, он позволяет выявить некоторые локализации гинекологического рака. Остальные маркеры лишь косвенно могут свидетельствовать об опухолевом процессе. Поэтому не стоит соглашаться на сомнительные исследования. После таких анализов некоторые пациенты в панике прибегают к онкологам, у них начинается боязнь развития рака, и мы вынуждены их успокаивать и убеждать в том, что все у них хорошо. Что касается маркеров, то мы работаем над панелями и даже совокупностями панелей маркеров. Чем шире линейка и чем больше положительных ответов на разные маркеры, тем выше вероятность онкологического заболевания.
Сфера применения маркеров не ограничивается выявлением заболевания. К примеру, когда наличие рака и его точная локализация определены, необходимо узнать, есть ли метастазы. Для этого делается позитронно-эмиссионная томография. В этом случае маркеры помогают врачу понять, какой именно изотоп необходимо ввести, чтобы обнаружить (или, к счастью, не найти) тот или иной тип опухоли. Во время лечения химиотерапией маркеры помогают понять, насколько она эффективна.
- Какие методы лечения рака в России вы считаете наиболее перспективными? Есть ли какие-то прорывные разработки, о которых можно и нужно говорить?
- Появилась иммунотерапия. Мы научились воздействовать на белки теплового шока, что позволяет нашему т-лимфоциту распознать опухолевую клетку. Весьма интересны разработки в области жидкостной биопсии, когда мы можем выделять специфичные для опухоли ДНК из жидких сред организма. Генетикам удалось доказать, что многие опухоли гетерогенные. То есть, в опухоли, например, мочевого пузыря, больше клеток, похожих на те, что встречаются в опухоли молочной железы. Это означает, что и лечить такой рак нужно иначе. Активно развивается радиофармакология, это супернаправленный метод лечения. В нашем центре мы занимаемся брахитерапией: это введение в ткань опухоли низко- и высокодозных радионуклидов. Эндоваскулярные методы лечения позволяют закрывать питающие опухоль сосуды.
- Какие мифы о раке сейчас наиболее широко распространены? Давайте их развенчаем.
- Миф первый: рак молодеет. Рак не молодеет. Молодеет он отчасти из-за распространения вируса папилломы человека. Но здесь нужно говорить скорее о распущенности, потому что ВПЧ распространяется половым путем.
Миф второй: рак неизлечим. Опухоли множества локализаций при раннем выявлении излечиваются в 98%-100% случаев. Рак – излечим.
Миф третий: не надо лечить метастатических больных. Тоже неправда. Современные способы лечения дарят годы жизни некоторым пациентам даже с обширными метастатическими поражениями. Пятилетняя выживаемость пациентов с метастазами уже не считается чудом.
Миф четвертый: рак обязательно приводит к глубокой инвалидизации. Вовсе нет. Мы делаем все больше органосохраняющих операций.
Наконец, наиболее распространенный и опасный миф: рак – это инфекционное заболевание. Ни одна теория об инфекционной природе рака ни разу не была доказана в ходе многокогортного исследования. Генетическая обусловленность и образ жизни – вот за чем нужно следить, чтобы не пополнить статистику пациентов онкологических диспансеров.
Читайте также:

