Аденокарцинома рак мочевого пузыря
Рак мочевого пузыря составляет 3-4% от всех диагностируемых типов рака. В урологии он наиболее распространен среди всех новообразований мочевыводящих органов. Его в 4 раза чаще диагностируют у мужчин, причем большая часть из них старше 60 лет. Это связано с тем, что мужское население сталкивается с нарушениями работы мочевых протоков из-за гиперплазии предстательной железы. Еще риск развития онкологии такого вида высок при хроническом цистите.
Прогноз рака мочевого пузыря зависит от его разновидности:
- Переходноклеточный. Еще называется карциномой мочевого пузыря. Самая распространенная форма, которую диагностируют у 90% пациентов с подобным диагнозом.
- Плоскоклеточный. Встречается редко, в 2% случаев такого заболевания.
- Аденокарцинома. Еще одна редкая форма заболевания, встречаемая примерно у 2% пациентов.
Прогноз при инвазивной и неинвазивной форме рака
Еще рак делится на инвазивную и неинвазивную форму. Инвазивная сопровождается прорастанием опухоли через стенки органа с последующим переходом на соседние органы. При неинвазивном раке такого не наблюдается, поэтому заболевание имеет более доброкачественное течение. Если болезнь прогрессирует, неинвазивная форма может перетекать в инвазивную.
Прогноз при низкодифференцированном и высокодифференцированном раке
Не менее важна степень дифференцировки рака. Она определяет характер развития клеток. Так, прогноз при высокодиференцированном раке мочевого пузыря более благоприятный, чем при низкодифференцированном, поскольку клетки в пределах опухоли хорошо различимы. У них ядра правильной формы и нет структур, которые характерны для нормальной ткани.
Низкодифференцированный рак вызывает сильные изменения в структуре клеток, из-за чего иногда их даже не удается распознать. Еще для таких клеток характерна высокая скорость деления, которая дает им высокий потенциал злокачественности. По этой причине прогноз при низкодифференцированном раке хуже, чем при высокодифференцированном.
Прогноз на 1 стадии
Продолжительность жизни при раке мочевого пузыря 1 стадии шансы на выживание составляют 95%. Современные методы диагностики позволяют обнаруживать болезнь на раннем этапе. Очень часто ее выявляют именно на первой стадии, поэтому шансы на выживание остаются высокими.
На 2 стадии
На второй стадии заболевания сохраняется положительная динамика к выздоровлению, но вероятность равна уже 75%, хотя опухоль все еще остается чувствительно к лечению. Прогноз при раке мочевого пузыря 3 стадии менее благоприятный, и шансы на выживание снижаются до 35%.
На 3 стадии
Эта стадия делится еще на несколько подстадий, зависящих от того, куда стали распространяться аномальные клетки. Также третья стадия имеет важное значение. Если заболевание перейдет в четвертую, то прогноз будет крайне неблагоприятным.
На третьей стадии часто прибегают к операции по удалению мочевого пузыря, дополняя лечение химио- и лучевой терапией. Примерно в 25% случаев наблюдаются рецидивы. Но выживаемость при раке мочевого пузыря после операции выше, чем при других онкологических заболеваниях даже при запущенных формах. Прогноз благоприятнее у пациентов, которые не сталкиваются с дополнительными медицинскими проблемами.
На 4 стадии
Данные выживаемости приводятся в официальной статистике ВОЗ. В соответствии с ней самый неблагоприятный прогноз наблюдается при раке мочевого пузыря 4 стадии. При терминальной форме заболевания 5-летняя выживаемость составляет 10%, т. е. 90% больных не переступают данный рубеж.
Опухоль на четвертой стадии распространяется на соседние органы: у мужчин на предстательную железу, а у женщин во влагалище. Еще появляются метастазы в лимфоузлах, брюшной полости, тазовых костях. В связи с этим лечении чаще носит паллиативный характер и имеет целью продлить и улучшить качество жизни пациента.
Чтобы не доводить заболевание до последней стадии, стоит при появлении первых симптомов обратиться к урологу. В нашей клинике вам окажут квалифицированную помощь. Мы располагаем современными методами диагностики и лечения. Для записи на прием вы можете воспользоваться онлайн-формой или контактным номером нашей клиники.
Карцинома мочевого пузыря – что это такое и сколько проживёт человек? Карцинома является разновидностью рака мочевого пузыря. У мужчин рак злокачественная опухоль возникает чаще, чем у женщин. Преимущественно карцинома встречается в возрасте от 40 до 60 лет. Для лечения больных карциномой созданы все условия в Юсуповской больнице:
- Палаты любого типа и степени комфортности;
- Диагностическая аппаратура ведущих фирм США и западноевропейских стран;
- Высокая квалификация врачей;
- Профессионализм и внимательное отношение персонала к пожеланиям пациентов;
- Диетическое питание, которое по качеству не отличается от домашней кухни.
Пациенты Юсуповской больницы имеют возможность проходить сложные диагностические и лечебные процедуры в клиниках-партнёрах и на кафедрах медицинских институтов. Благодаря программам исследований, которые проводятся на базе Юсуповской больницы, пациенты могут получать лекарственные препараты, которые отсутствуют в других онкологических клиниках.
Прогноз пятилетней выживаемости улучшается при ранней диагностике заболевания. К неблагоприятным факторам прогноза инвазивных карцином относят множественность поражения, размеры опухоли более трёх сантиметров, наличие фоновых изменений в виде карциномы ин ситу мочевого пузыря, что повышает риск развития рецидива. Урогенитальный рак мочевого пузыря характеризуется инфильтративным ростом уже на стадии выявления заболевания. В таком случае прогноз особенно неблагоприятный.

Причины
Карцинома мочевого пузыря возникает под воздействием следующих повреждающих факторов:
- Канцерогенов (никотина, бензола или анилиновых красителей);
- Отягощённой наследственностью;
- Онкогенными вирусами.
У женщин происходит инфицирование мочевого пузыря вследствие короткой уретры, вследствие чего развивается урогенитальная карцинома мочевого пузыря.
Стадии и виды
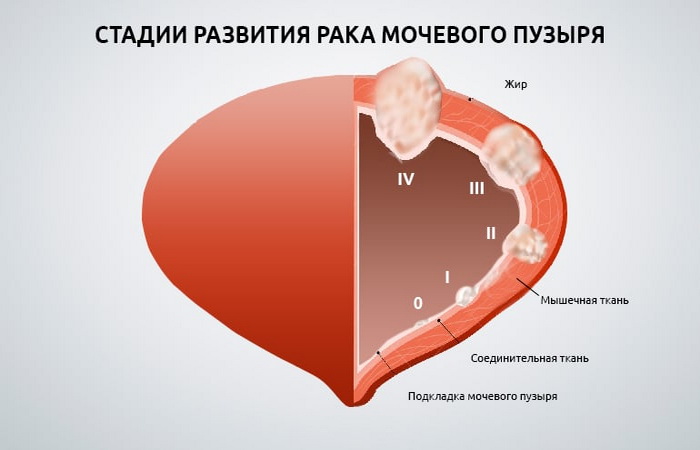
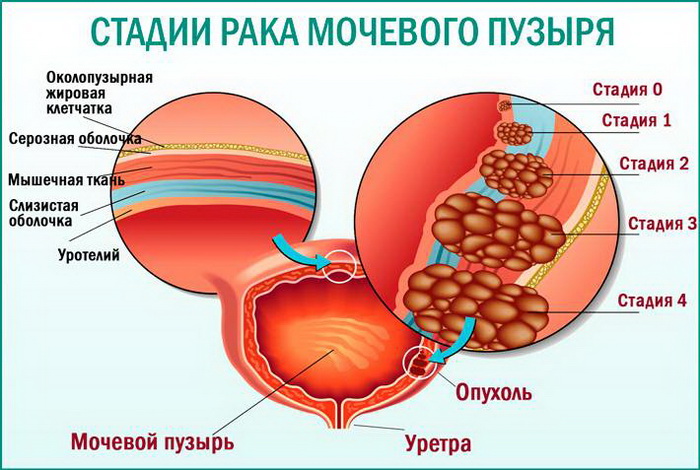
Различают 4 стадии карциномы мочевого пузыря. О нулевой стадии онкологи говорят в том случае, когда в мочевом пузыре обнаруживаются раковые клетки, которые не фиксировались в слизистой оболочке органа. На первой стадии опухоль проникает в глубину слоёв стенки органа, но не затрагивает мышечный слой. При второй стадии новообразование поражает мышечный слой, но не прорастает в него. Третья стадия заболевания характеризуется прорастанием стенки мочевого пузыря. На четвёртой стадии карциномы опухоль прорастает все слои стенки мочевого пузыря, распространяется в окружающую орган жировую клетчатку, метастазирует в лимфатические узлы и внутренние органы.
Различают 3 степени карциномы мочевого пузыря:
- Уротелиальная карцинома мочевого пузыря g1 (прогноз оптимистичный) характеризируется тем, что клетки опухоли почти ничем не отличаются от здоровых. клеток, и именно поэтому она является уротелиальной карциномой мочевого пузыря. Опухоль низкой степени злокачественности. Она обладает небольшим уровнем роста и не имеет тенденции к распространению;
- Инвазивная уротелиальная карцинома мочевого пузыря g2 – клетки опухоли отличаются от здоровых, опухоль быстро растёт и распространяется по организму;
- Уротелиальная карцинома мочевого пузыря g3 является наиболее опасным видом злокачественной опухоли, быстро прогрессирует и даёт метастазы.
Папиллярная уротелиальная карцинома мочевого пузыря образуется из доброкачественных опухолей с высоким потенциалом малигнизации. Плоскоклеточная метаплазия часто встречается в карциномах высокой степени анаплазии. При веретеноклеточном варианте онкологи нередко выявляют регионарные и отдаленные метастазы. В случае превалирования лимфоэпителиомоподобного варианта прогноз относительно благоприятен. Такие варианты уротелиальной карциномы, как микропапиллярная, саркомоподобная, с железистой дифференцировкой, имеют худший прогноз.
Переходно-клеточная карцинома – наиболее часто встречающийся вид рака мочевого пузыря. Опухоль развивается из клеток переходного эпителия. Агрессивным клиническим течением отличаются мелкоклеточная, перстневидноклеточная, плоскоклеточная карциномы. Инвазивная уротелиальная карцинома мочевого пузыря буквально прорастает стенку органа.
Оценку степени распространённости опухоли онкологи Юсуповской больницы проводят в соответствии с классификацией по системе TNM. Чаще всего предварительную клиническую стадию устанавливают по данным цистоскопии, ультразвукового и гистологического исследования биопсийного материала.
При неинвазивных поражениях слизистой мочевого пузыря базальный слой уротелия сохраняет ровный чёткий контур. Под ним находится непрерывная базальная мембрана. В участках инвазии контур утрачивается. В области последней отмечаются явления фиброза и воспалительная инфильтрация.
- Микропапиллярный;
- Микрокистозный;
- Гнёздный.
Уротелиальная карцинома мочевого пузыря принципиально отличается от прогрессирующих поверхностных карцином по своим молекулярно-патогенетическим механизмам развития.
Симптомы и диагностика
Длительное время карцинома мочевого пузыря протекает бессимптомно. Типичными признаками рака мочевого пузыря являются появление крови в моче и боль при мочеиспускании. Если опухоль препятствует прохождению мочи из почек в мочевой пузырь, развивается дисфункция почек. Она выражается болью в поясничной области. Если новообразование блокирует уретру, процесс мочеиспускания становится весьма затруднительным.
Гематурия (появление крови в моче) бывает первой жалобой у 90% пациентов. Гематурия характеризуется наличием эритроцитов в моче. Микрогематурию обнаруживают только при проведении микроскопического исследования. Макрогематурию можно увидеть, поскольку моча приобретает красный или ржавый цвет.
Учащённое, болезненное мочеиспускание, затруднённое начало, неприятные ощущения после мочеиспускания встречаются у 25% пациентов. Отёк наружных половых органов, ног возникает при сдавливании вен лимфатических сосудов. Боль в тазу и животе наблюдается при запущенной опухоли.
Симптомы карциномы мочевого пузыря неспецифичные и встречаются при других болезнях мочевыводящих путей. Только опытный специалист определит настоящую причину присутствия крови в моче и назначит адекватное лечение. Юсуповская больница оснащена современной аппаратурой для проведения качественной диагностики. Чем раньше обнаружена болезнь, тем эффективнее будет лечение карциномы мочевого пузыря и тем лучше прогноз.
При подозрении на карциному мочевого пузыря онкологи проводят комплексное обследование пациента с помощью следующих методов:
- Цитологического исследования мочи;
- Компьютерной томографии брюшной полости;
- Ультразвукового исследования.
Для оценки распространения заболевания проводят дополнительные диагностические процедуры: остеосцинтиграфию, рентгенологическое исследование органов грудной клетки. В Юсуповской больнице существует возможность проведения всех диагностических исследований для достоверного выявления патологии мочевого пузыря с помощью новейшей аппаратуры с высокой разрешающей способностью.
Лечение
Онкологи Юсуповской больницы проводят комплексное лечение карциномы мочевого пузыря. Оно включает хирургические, медикаментозные и лучевые методы. Лечебную тактику определяют на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Основным оперативным вмешательством является трансуретральная резекция мочевого пузыря. Его выполняют на ранней стадии заболевания. В последующем проводят иммунотерапию или лучевое лечение.
Если опухоль прорастает в большую часть стенки мочевого пузыря, хирурги выполняют радикальную цистэктомию (удаление мочевого пузыря) с последующей пластикой (формированием искусственного мочевого пузыря из толстой или тонкой кишки). Пластическая операция позволяет восстановить мочеиспускание естественным путем. Лучевое и химиотерапевтическое лечение используют дополнительно к оперативному вмешательству для предотвращения возврата заболевания.
Внутрипузырная химиотерапия снижает риск возникновения местных рецидивов. Химиотерапевты назначают пациентам цитостатические препараты до и после оперативного вмешательства, что увеличивает безрецидивный период и является наиболее эффективным методом лечения распространённой карциномы мочевого пузыря. Стандартный индукционный курс БЦЖ состоит из 6 еженедельных инстилляций. У 40-60 % больных возникает необходимость в проведении повторного курса
Лучевая терапия помогает уменьшить размеры опухоли. Это облегчает оперативное вмешательство. Облучение опухоли выполняют при кровотечении. Радиотерапия заметно снижает боль при метастазах в костях.
По окончании лечения пациенты находятся под наблюдением онколога Юсуповской больницы. Это позволяет своевременного выявить возможный рецидив заболевания. После осмотра пациента онколог назначает общий анализ и цитологическое исследование мочи, анализ крови. При наличии показаний выполняет цистоскопию и применяет рентгенологические методы диагностики.
Профилактика
Профилактика рака мочевого пузыря включает:
- Устранение профессиональных вредностей;
- Защиту от промышленных канцерогенов (ношение защитной одежды, исключение непосредственного контакта с химикатами);
- Радикальное лечение всех доброкачественных папиллом мочевого пузыря;
- Адекватная терапия цистита;
- Отказ от курения;
- Употребление достаточного количества жидкости;
Получить ответы на вопросы, касающиеся диагностики и лечения карциномы мочевого пузыря, уточнить стоимость операции вы можете по телефону. Контакт центр Юсуповской больницы работает круглосуточно 7 дней в неделю.
Злокачественные новообразования мочевого пузыря занимают всего лишь 3% среди всех видов онкологических заболеваний, но среди опухолей мочеполовой системы – 50%. Из них только 4% – это аденокарциномы, то есть опухоли, происходящие из железистого эпителия. Этот недуг имеет неблагоприятные прогнозы. Находят его преимущественно у мужчин, старше 50 лет. Сегодня мы обсудим, по каким причинам может возникнуть аденокарцинома мочевого пузыря, какие у нее симптомы, как ее диагностируют и лечат.
Общие сведения о раке мочевого пузыря
Мочевой пузырь – орган малого таза. Он соединен с почками при помощи мочеточников. По ним из почек в пузырь поступает моча, которая затем выводится через мочеиспускательный канал. Растягиваясь, мочевой пузырь может вмещать в себя около 0.5 л. жидкости (у мужчин немного больше – до 750 мл).
Мочевой пузырь пронизан кровеносными сосудами и множеством нервных окончаний, сверху этот орган покрыт слизистой оболочкой. Аденокарцинома развивается, когда в клетках этой оболочки происходят нарушения, и они начинают бесконтрольно делиться. Чаще она поражает верхушку, шейку или мочепузырный треугольник. Такие новообразования имеют форму гриба или узла. Его клетки иногда напоминают строение переходного эпителия.

Опухоль мочевого пузыря
По мере роста опухоль прорастает в соседние ткани и органы. Часто рак мочевого пузыря распространяется на мочеточники, из-за чего нарушается отток мочи и она застаивается. По этой причине могут присоединяться инфекции и пиелонефрит.
Также аденокарцинома мочевого пузыря поражает брюшную стенку, обсеменяя органы брюшной полости. Метастазы чаще обнаруживают в прямой кишке, матке, уретре, семенных пузырьках. По лимфатическим узлам рак метастазирует в лимфоузлы нижней полой вены, печени, надпочечников, головного мозга, миокарда, полового члена. Возможно распространение аденокарциномы по венозным путям.
Когда начинает метастазирование аденокарцинома мочевого пузыря? Как правило это происходит на последних, 3 и 4 стадиях болезни.
Виды аденокарциномы мочевого пузыря
Аденокарцинома мочевого пузыря может быть первичной и вторичной. Второй вид аденокарциномы встречается в большинстве случаев. Чаще он является метастазами рака печени или легких.
Также злокачественные опухоли мочевого пузыря делятся на 2 группы:
- поверхностные (которые находятся на поверхности слизистой оболочки);
- инвазивные (которые прорастают стенку мочевого пузыря).
Почти во всех случаях диагностируют аденокарциномы 2 группы.
Существуют такие варианты железистого рака мочевого пузыря:
- обычная аденокарцинома;
- муцинозная аденокарцинома мочевого пузыря;
- светлоклеточная;
- перстневидно-клеточная;
- гепатоидная;
- смешанные варианты.
Причины аденокарциномы мочевого пузыря
Онкология мочевого пузыря может быть следствием таких причин:
- курение. Доказано, что такая вредная привычка вызывает рак у 50% мужчин и у 30% женщин. В табачном дыме содержатся вредные канцерогены, способные провоцировать мутации в клетках. Чем дольше человек курит, тем больше вероятность заболеть раком, но если бросить – то риск постепенно уменьшается;
- хронические инфекции мочевыводящих путей (например, цистит). Такие заболевания напрямую связаны с развитием аденокарциномы, поэтому важно вовремя их излечивать;
- заболевание шистосомозом (инфицирование паразитами кровяными сосальщиками, которые обитают в тропиках). Доказано, что появление аденокарцинома во многих случаях связано с этой инфекцией. В основном ею заражаются в азиатских странах, Африке, Южной Америке;
- контакт с химическими веществами (бензолом и ариламинами). Произойти это может на работе на производстве. Эти химикаты, попадая в организм, оседают в мочевом пузыре, поэтому представляют опасность;
- прохождение лучевой терапии по поводу других опухолей. Риск развития вторичного рака после облучения увеличивается в 3 раза;
- наследственные онкологические заболевания;
- анатомическая предрасположенность. Это относится к врожденным дефектам мочевого пузыря.
Аденокарцинома мочевого пузыря может появиться после лечения той же болезни, но в верхних мочевыводящих путях.
Симптомы рака мочевого пузыря
Основной признак рака в этом органе – тотальная гематурия (появляется у 80% больных). В моче появляется кровь, иногда со сгустками. Проходит она безболезненно. Иногда у больного находят микроскопическую гематурию, то есть кровь не видно в моче при внешнем осмотре, но под микроскопом анализ показывает характерные нарушения.
Остальные симптомы опухоли мочевого пузыря встречаются реже. К ним относятся:
- острая задержка мочи;
- болезненное мочеиспускание и другие дизурические расстройства (редкое или частое мочеиспускание, чувство жжения);
- боли внизу живота. Чаще они появляются на поздних стадиях.
Очень редко возникает пневматурия, то есть выделение газа с мочой. Если опухоли локализируется в урахусе (образование, которое соединяет мочевой пузырь и пупок), то возможно появление кровянистых или слизистых выделений из пупка.
В результате задержки мочи могут развиться:
- пиелонефрит (воспалительное заболевание почек). О его появлении говорит ноющая или резкая боль внизу живота, повышенная температура тела, головные боли, озноб, тошнота и рвота;
- почечная недостаточность. Нарушение функции почек проявляется в виде анемии, отеков, повышенного артериального давления, исхудания и потери аппетита, нарушениях в работе кишечника.
Такие симптомы как усталость, слабость, депрессия – характерны для всех видов рака. Когда опухоль достигает больших размеров, ее можно прощупать.
Стадии аденокарциномы мочевого пузыря
Выделяют следующие стадии рака мочевого пузыря:
Диагностика аденокарциномы
Диагностика рака мочевого пузыря проходит по такой схеме:
- физикальное обследование. Врач осматривает больного, чтобы установить возможные отклонения, прощупывает живот, проводит пальпацию прямой кишки;
- назначение анализов: общий и биохимический анализ крови и мочи (для выявления гематурии);
- ультразвуковое исследование. На УЗИ буде видно состояние органа, наличие опухоли, ее размер, положение и распространенность;
- рентген грудной клетки. Делается для проверки наличия метастаз в легких, сердце, пищеводе, окружающих тканях и сосудах;
- экскреторная урография. Это исследование мочевыводящих путей и почек, с помощью контрастного вещества, которое попадает в мочевой пузырь и высвечивается на рентгене. Так можно увидеть четкие контуры этого органа. Затем проводят цистограмму (во время мочеиспускания и после опорожнения пузыря), чтобы увидеть любые патологические изменения;
- уретроцистоскопия с биопсией. Проводится при помощи эндоскопа, который вводится через уретру в мочевой пузырь. Так можно точнее рассмотреть внутренние ткани органа, и сразу взять образец тканей опухоли. Цистоскопия может проводиться вместе с резекцией аденокарциномы.
Это обязательный перечень анализов. По показаниям могут назначать компьютерную или магниторезонансную томографию, трансректальное или транвагинальное УЗИ, сцинтиграфию или ренгенографию скелета. После всех необходимых процедур и анализов врач сможет установить план лечения.
Лечение рака мочевого пузыря
Во всех возможных случаях для лечения аденокарциномы мочевого пузыря применяют органосохраняющюю операцию, например, трансуретральную резекцию (это удаление опухоли через уретру, проводится оно с помощью специального эндоскопа). Такая операция наименее агрессивная и травматичная, она практически не имеет осложнений. Если трансуретральная резекция невозможна (например, при больших опухолях), проводят открытую резекцию.
Адьювантная терапия включает в себя:
- Внутрипузырное введение вакцины БЦЖ (иммунотерапия). Проводится спустя 14 дней после операции. Вакцина БЦЖ вводится раз в неделю. Это стимулирует укрепление иммунитета. Курс длится 6 недель. По статистике после проведения такой терапии, риск возникновения рецидивов значительно уменьшается, поэтому выживаемость больных увеличивается. К противопоказаниям проведения иммунотерапии относятся ВИЧ инфекции, аллергические заболевания, инфекция мочевых путей.
- Внутрипузырную химиотерапию. Препараты, которые угнетают рост рака, вводятся в мочевой пузырь раз в неделю на протяжении 6 недель. Химиотерапия может проводиться до операции.
- Лучевую терапию. Ее применяют как самостоятельный метод, так и в комплексе с химией и операцией.
При нерезктабельном инвазивном раке или невозможности органосохраняющего лечения, проводят тотальную цистэктомию. Это удаление мочевого пузыря, вместе с прилегающей жировой клетчаткой, а также части семявыводящих протоков и часть уретры (у мужчин), а у женщин – матки с придатками и передней стенки влагалища. Такая операция также необходима, если в образце тканей, которые взяли после частичной резекции, были найдены раковые клетки. После цистэктомии проводится лимфодиссекция.
Послеоперационный период после удаления аденокарциномы мочевого пузыря составляет около 2 недель. Пациенту необходимо создать систему отведения мочи. Это делают в кишечник или на кожу. Также есть возможность реконструкции органа, например, из отрезка кишки. Иногда проводят частичную цистэктомию, если опухоль не проникла в мышечный слой.
При наличии отдаленных метастаз для лечения рака мочевого пузыря применяют только нехирургические методы (химиотерапию и облучение). Пациентам с аденокарциномой мочевого пузыря регулярно нужно проходить обследования. Каждые 3 месяца совершают контроль по моче, проводят цитоскопию и УЗИ.
Онкология мочевого пузыря лечится и народными средствами. Их можно применять в комплексе с другими методами. Они окажут дополнительные противоопухолевые и противовоспалительные действия, укрепят иммунитет.
Вот список популярных народных рецептов при аденокарциноме мочевого пузыря:
- Пить сок чистотела по 1 ч.л. каждый день на протяжении недели, затем дозу увеличить до 1 ст.л. и принимать его еще 4 недели. После одномесячного перерыва курс повторяется. Чтобы перебить неприятный вкус чистотела можно запить его молоком.
- Лечение аденокарциномы мочевого пузыря пищевой содой заключается в приеме ее внутрь, начиная с маленькой дозы, постепенно увеличивая ее. Первые дни пить раствор (соды – на кончике чайной ложки и полстакана воды) 1 раз в день натощак. Потом добавлять соды немного больше, доходя до пол чайной ложки и одновременно увеличивать количество приемов в день. В конце нужно пить раствор 3 раза в день. Польза соды заключается во вредном воздействии этого продукта на раковые клетки. Также она используется для профилактики инфекций мочеполовых путей и выводит мочевую кислоту из почек.
- Смесь водки и масла в равных пропорциях (по 30г. каждого) принимают по методу Шевченка 3 раза в день до приема пищи. Важно, чтобы смесь была однородной, а не разделенной на слои.
Прогноз аденокарциномы мочевого пузыря
На прогноз рака мочевого пузыря влияют такие факторы:
- стадия заболевания и степень злокачественности;
- количество и размер опухоли;
- наличие метастаз (региональных и отдаленных);
- проведенное лечение (если лечение было комплексным, вместе с внутрипузырным введением вакцины БЦЖ, то выживаемость значительно увеличивается);
- число рецидивов;
- состояние больного и т.д.
Самый благоприятный прогноз для пациентов с поверхностной неинвазивной аденокарциномой. После проведения трансуретральной резекции в комбинации с иммунотерапией полная ремиссия наблюдается у 70% больных. У остальных, как правило, в течение 2 лет возникают рецидивы. Пятилетняя выживаемость для первой и второй стадии составляет от 50 до 80%. Число зависит от типа опухоли. Лучший прогноз для высокодифференцированной аденокарциномы.
После радикальной цистэктомии 5 лет проживают до 50% человек. У 15% пациентов рак возвращается через какое-то время в том же месте. Больные с повторной опухолью живут 4-8 месяцев с момента постановления диагноза.
При невозможности операции, больные с 4 стадией и отдаленными метастазами живут меньше всего. 5-летняя выживаемость для 3-4 стадии составляет 20-30%.
Информативное видео
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!
Спасибо за ваше сообщение. В ближайшее время мы исправим ошибку
Плоскоклеточная карцинома. Squamous cell carcinoma. 8070/3
Злокачественная опухоль мочевого пузыря из плоскоэпителиальных клеток без уротелиальных или железистых элементов (рис. 2.25).

Рис. 2.25. Плоскоклеточная карцинома мочевого пузыря. Комплексы плоскоклеточного рака с участками ороговения в стенке мочевого пузыря. Окраска гематоксилином и эозином. х200
Плоскоклеточные карциномы — полиповидные солидные, нередко некротизированные образования, выступающие в просвет мочевого пузыря.
Микроскопически большинство из них умеренно- или высокодифференцированные опухоли с ороговением межклеточными мостиками.
Часто они глубоко прорастают в собственно мышечный слой стенки, изредка наблюдается сопутствующая плоскоклеточная метаплазия уротелия. связанная, как правило, с хроническим раздражением мочевого пузыря. В ряде случаев обнаруживают шистосомы.
К факторам риска относят также курение табака. Основным прогностическим фактором служит стадия опухолевого процесса. 5-летння выживаемость для пациентов с рТ1, рТ2 составляет 56%. для пациентов с Т3, Т4 — только 19%.
Вариант плоскоклеточного рака — экзофитная высокодифференцированная опухоль с минимальной ядерной атипией, папилломатозом и наличием округлых акантотических тяжей в строме без истинной инвазии.
Встречается крайне редко, за исключением мест, эндемичных по шистосомозу, и составляет 3-4,6% карцином мочевого пузыря. В части случаев присутствуют признаки кондиломы с наличием вируса папилломы человека 6-го или 11-го типа.
Веррукозная карцинома в других органах имеет хороший прогноз, однако в отношении мочевого пузыря отдаленные исходы изучены плохо. Известные случаи классической веррукозной карциномы мочевого пузыря не отличались высоким риском прогрессирования как при заболевании, связанном с шистомомозом, так и не связанном с данной инфекцией.
Аденокарцинома. Adenocarcinoma. 8140/3
Возникает из метаплазированного эпителия мочевого пузыря, но не содержит уротелиальных или плоскоклеточных элементов. Опухоль достаточно редкая и составляет 2% всех злокачественных новообразований мочевого пузыря. Чаще встречается у мужчин в шестой декаде жизни. В эту группу включены первичные аденокарциномы мочевого пузыря и карцинома урахуса.
Макроскопически опухоль может быть экзофитной, сосочковой, изъязвленной или эндофитной. Большинство из них сходно с аденокарциномами толстой кишки и может быть тубулярными, коллоидными или перстневидноклеточными (рис. 2.26 и 2.27), а также светлоклеточными, гепатоидными и смешанными опухолями. Светлоклеточный и гепатоидный варианты встречаются чрезвычайно редко. Иногда выявляется аденокарцинома in situ, изолированная или в сочетании с инвазивной аденокарциномой.

Рис. 2.26. Перстневидноклеточная аденокарцинома мочевого пузыря. Под уротелием в стенке мочевого пузыря инфильтративный рост малодифференцированной аденокарциномы, представленной преимущественно перстневидными клетками. Окраска гематоксилином и эозином. х200

Рис. 2.27. Перстневидноклеточная аденокарцинома мочевого пузыря. Под уротелием в стенке мочевого пузыря инфильтративный рост перстневидноклеточного рака. Окраска гематоксилином и эозином. х200
Источником возникновения аденокарциномы мочевого пузыря служит железистая метаплазия уротелия, и во многих случаях рядом с опухолью обнаруживают участки гландулярного цистита или кишечной метаплазии.
Гландулярный цистит присутствует в 14-67% случаев инвазивной аденокарциномы, однако его роль в патогенезе не доказана. Изредка прослеживается связь с аномалиями развития мочевого пузыря. Дифференциальный диагноз включает метастатическое поражение или прорастание рака из других органов.
Иммуногистохимические (ИГХ)-характеристики также сходны с кишечной аденокарциномой. Экспрессия цитокератинов (СК)20 выявляется в большинстве аденокарцином мочевого пузыря. СК7, по разным данным, — от 0 до 82%. CDX2 также положителен в большинстве аденокарцином мочевого пузыря. Однако данный маркер нельзя использовать для дифференциальной диагностики первичной аденокарциномы мочевого пузыря и прорастания аденокарциномы из кишки.
Виллин и актинсвязывающий белок, экспрессирующиеся в эпителиальных клетках, которые имеют щеточную каемку, положительны в аденокарциномах кишки и аденокарциномах кишечного типа мочевого пузыря, однако отрицательны в уротелиальном раке с железистой метаплазией. Для дифференциального диагноза между первичной аденокарциномой кишечного типа и прорастанием аденокарциномы из прямой лишки можно применять в-катенин.
В 81 % случаев аденокарцином кишки, прорастающих мочевой пузырь, наблюдается ядерная экспрессия в-катенина, что свидетельствует о нарушении Wnt-сигнального пути в этих опухолях. С другой стороны, в первичных аденокарциномах мочевого пузыря отмечается нормальная мембранная экспрессия маркера.
Определяющим фактором прогноза аденокарциномы мочевого пузыря служит стадия заболевания. Кроме того, некоторые гистологические варианты (перстневидноклеточный, светлоклеточный) изначально отличаются неблагоприятным прогнозом.
Синонимы: мезонефральная аденокарцинома, тубулярная аденокарцинома.
Рак тубулярного строения со светлыми или мезонефральными клетками типа "шляпок гвоздей" (hobnail). Макроскопически опухоль полиповидная или сосочковая, нередко глубоко инфильтрирует стенку мочевого пузыря, дает регионарные и отдаленные метастазы. Обычно выявляется в уретре, редко — в мочевом пузыре.
Микроскопически опухоль представлена тубулярными и железистыми структурами, реже — микрокистами и сосочками. Клетки обычно светлые или мезонефральные, содержат гликоген и муцин.
Эту опухоль дифференцируют с неврогенной аденомой с признаками клеточной атипии и стратификацией, а также со светлоклеточным вариантом уротелиальной карциномы. Метастатическая почечноклеточная светлоклеточная карцинома отличается эндокрино-подобным расположением сосудов и отсутствием муцина.
Необходимо также исключить метастатическую светлоклеточную аденокарциному женского полового тракта. При ИГХ-исследовании в светлоклеточных аденокарциномах выявляют экспрессию СК7, СК20, раково эмбриональный антиген (СЕА), СА-125.
Опухоль содержит эстрогеновые и прогестероновые рецепторы, простатический специфический антиген (PSA). Во многих случаях наблюдается высокая экспрессия р53, нередко обнаруживают фоновые изменения: эндометриоз, незаращенные остатки мезонефроса.
Эту редкую опухоль чаще выявляют у женщин. Светлоклеточная аденокарцинома мочевого пузыря имеет более благоприятный прогноз, чем в других органах. так как растет в виде экзофита и рано проявляется гематурией, однако поздние стадии отличаются плохим прогнозом.
Злокачественная эпителиальная опухоль: встречается гораздо реже, чем первичная аденокарцинома мочевого пузыря Обычно представлена аденокарциномой. расположенной в своде или задней стенке мочевого пузыря, с эпицентром в собственно мышечном слое или глубже, возникающая из остатков урахуса (рис. 2.28-2.30).

Рис. 2.28. Карцинома урахуса. Опухоль локализуется в собственно мышечном слое мочевого пузыря. Окраска гематоксилином и эозином. х20

Рис. 2.29. Карцинома урахуса. Опухоль локализуется с собственно мышечном слое мочевого пузыря. Окраска гематоксилином и эозином. х50

Рис. 2.30. Карцинома урахуса. В толще мышечного слоя мочевого пузыря инфильтративный рост опухоли. Окраска гематоксилином и эозином. х50
Урогелиальная и плоскоклеточная карциномы чаще всего развиваются из слизистой оболочки мочевого пузыря и крайне редко из урахуса. Поскольку специальные окраски и иммунофенотипирование не позволяют отличить карциному урахуса от метастатической опухоли или аденокарциномы мочевого пузыря, следует ориентироваться на расположение опухоли в своде или вблизи задней стенки и свода мочевого пузыря, главным образом в мышечном слое стенки или глубже, и на отсутствие злокачественной трансформации в прилежащей слизистой оболочке.
Железистая или кишечная метаплазия свидетельствует о первичном раке мочевого пузыря Необходимо также исключить рак кишки, прорастающий в мочевой пузырь. 5-летняя выживаемость, по разным данным, колеблется от 25 до 61 %.
Мелкоклеточная карцинома. Small cell carcinoma. 8041/3
Нейроэндокринные опухоли мочевого пузыря включают карциноид, мелкоклеточный рак и крупноклеточную карциному. Мелкоклеточная карцинома мочевого пузыря идентична по строению мелкоклеточному раку легкого.
Приблизительно в 40-50% случаев сочетается с типичным уротелиальным раком, карциномой in situ, иногда — с плоскоклеточным или аденогенным раком. Иммуногистохимически выявляется экспрессия синаптофизина и хромогранина в 60% случаев, в 40% опухолей экспрессируется TTF1. Имеются сведения о других маркерах: р53 (75%), c-kit (27%), EGFR (27%), однако их прогностическое значение неизвестно.
У подавляющего большинства пациентов (94%) на момент постановки диагноза выявлена мышечная инвазия опухоли и более чем у половины из них (67%) обнаружены метастазы в лимфоузлах (56%), легких (20%), печени (33%), костях (44%), 5-летняя выживаемость пациентов с локализованными формами составляет 8%. Если мелкоклеточная карцинома сочетается с другими типами рака мочевого пузыря, она, как правило, имеет более благоприятный прогноз.
Недифференцированная карцинома. Undifferentiated carcinoma
Эпителиальная злокачественная опухоль, которую нельзя включить ни в одну из перечисленных выше категорий. Встречается крайне редко. Раньше в литературе в группу недифференцированных карцином включали мелкоклеточную, гигантоклеточную и лимфоэпителиомоподобную карциномы, но в настоящее время эту опухоль расценивают как специфический вариант.
Определение нозологической принадлежности, варианта и степени дифференцировки опухоли способствует повышению эффективности диагностики рака мочевого пузыря, уточнению прогноза заболевания и оптимизации лечебной тактики.
Читайте также:

