Абсцесс в пищеводе при раке пищевода
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
- Факторы риска
- Клиническая картина
- Диагностика
- Лечение рака пищевода
- Паллиативное лечение распространённого рака пищевода
Факторы риска
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
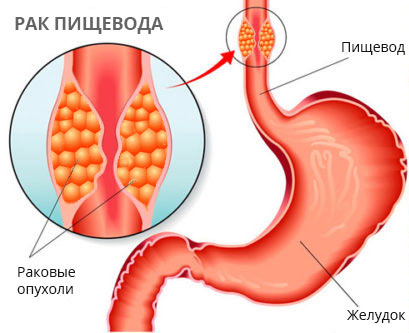
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.

В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.

Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Рак пищевода – это рак, который возникает в пищеводе – длинной полой трубке, которая идет от горла к животу. Пищевод помогает перемещать пищу, которую вы глотаете из задней части горла, в желудок для переваривания.
Рак пищевода обычно начинается в клетках, которые выстилают внутреннюю часть пищевода. Опухоль может возникнуть где угодно вдоль пищевода.

Рак пищевода является шестой по распространенности причиной смерти от рака во всем мире. Показатели заболеваемости различаются в разных географических регионах. В некоторых регионах существует более высокий уровень случаев рака пищевода может быть связан с употреблением табака и алкоголя или с особыми привычками питания и ожирением.
Этиология и патогенез
Мужчины заболевают раком пищевода гораздо чаще женщин: на одну заболевшую женщину приходится шесть больных мужчин. Огромное значение имеет пожилой возраст; рак пищевода лишь в исключительных случаях наблюдается раньше 40 лет, обычно болезнь возникает в возрасте от 50 до 60 лет. Наследственность играет роль предрасполагающего фактора, но гораздо большее значение имеют экзогенные влияния: горячая, раздражающая пища, алкоголь, табак и т. п.
Чаще всего рак пищевода бывает первичным, реже он распространяется с соседних органов (из желудка, гортани). Метастазы из более отдаленных мест являются исключительной редкостью. Анатомически следует различать две формы: твердую (скирозную), которая встречается чаще всего, и мягкую (вегетативную), имеющую наклонность к изъязвлению или к усиленному разрастанию. Над опухолью обычно образуется маловыраженное циркулярное расширение пищевода.
По гистологическому строению рак пищевода — это чаще всего плоскоэпителиальный рак, имеющий по своему характеру доброкачественное течение; он растет медленно, не дает той типичной кахексии, которая быстро появляется при раке желудка; при нем отдаленные метастазы появляются относительно редко.

На фото: Рак пищевода на клеточном уровне
Тяжесть ракового поражения пищевода главным образом заключается в том, что он быстро суживает просвет пищевода, дает его стриктуру, которая может через 3-4 месяца полностью обтурировать пищевод. Зависит это от циркулярного расположения лимфатических сосудов, по которым идет рост опухоли. Таким образом, главным моментом, определяющим положение подобных больных, являются угроза голодной смерти и обеднение организма жидкостью.

На фото: Злокачественная опухоль пищевода
Симптоматика
Дисфагия, или затруднение при прохождении пищи, является основным симптомом рака пищевода. Чтобы оценить его важность, достаточно указать, что в 85% всех сужений пищевода причиной является рак, поэтому всякое медленно развивающееся затруднение при прохождении пищи в возрасте после 45 лет всегда заставляет подозревать его.

Раковая дисфагия начинается постепенно, но она медленно и верно прогрессирует. Сначала больной чувствует затруднение при прохождении твердой пищи (сухой хлеб, куски мяса), ему приходится есть медленнее и, прежде чем проглотить, долго и старательно пережевывать пищу; затем становится трудно есть кашицеобразные и полужидкие блюда, и больной переходит на жидкую пищу. Наконец, при полной обтурации пищевода по нему перестает проходить и жидкость. Однако нужно иметь в виду, что состояние установившейся дисфагии может временно прерываться периодами улучшения вследствие или распада опухоли, или прекращений сопутствующего опухоли спазма, или затихания воспалительных явлений, возникших вокруг рака. Этот симптом особенно тягостен для больных, потому что они обыкновенно сохраняют хороший аппетит в противоположность больным раком желудка, у которых он рано пропадает.
Затруднение при прохождении пищи обыкновенно прогрессирует при раке пищевода. Рано или поздно появляется второй признак — срыгивание или настоящие пищеводные рвоты. Еще до появления срыгивания больные часто жалуются на обильное слюнотечение (в результате пищеводно-слюнного рефлекса). Эти слюнотечения бывают настолько велики, что слюна, накапливающаяся в изобилии над опухолью, стенозирующей пищевод, служит первым поводом для появления срыгивания густыми, слизистыми массами, к которым иногда примешиваются прожилки крови. В дальнейшем (с прогрессированием стеноза) эти срыгивания наступают вскоре после глотания, а затем несколько позже. Срыгиваемые массы содержат непереваренные куски проглоченной пищи, несвернувшееся молоко, и все это перемешано с большим количеством густой слизи.
Третьим признаком являются боли — загрудинные и подложечные. Они не являются постоянными симптомами рака пищевода, однако наблюдаются нередко в результате сдавления растущей опухолью разнообразных и многочисленных нервов, проходящих вблизи пищевода. Их локализация разнообразна: то спереди за грудиной, то сзади между лопатками, то на шее, между ребрами и под ложечкой. Иногда они симулируют стенокардические приступы.
При раке пищевода не нужно забывать и о других компрессионных симптомах, возникающих вследствие роста опухоли и распространения ее на органы грудной полости. Ларингоскопия нередко обнаруживает парез голосовых связок, особенно левой, даже тогда, когда нет изменений со стороны голоса больного. Это — признак сдавления возвратного нерва, который чаще наблюдается при аневризме дуги аорты. В некоторых случаях сужение зрачка, уменьшение глазной щели, ретракция глазного яблока и аномалия потоотделения на одной стороне лица и шеи заставляют подозревать сдавление симпатического нерва.
Появление одышки и судорожного кашля объясняется ростом опухоли по направлению к трахее и бронхам; иногда констатируются стенотическое дыхание и ослабление дыхательного шума. Одним из тяжелых осложнений является образование пищеводно-бронхиального или трахеального свища, когда пищевод сообщается с дыхательными путями и в выделяемой мокроте появляются пищевые массы. Такой свищ легко диагностируется на рентгеновском экране или появлением в мокроте проглоченной больным подкрашенной жидкости. Эти свищи обыкновенно скоро ведут к аспирационной пневмонии и легочной гангрене. Другим тяжелейшим осложнением рака пищевода являются прорастание опухолью аорты и возможность смертельного артериального кровотечения.
Как последствие вторичной инфекции могут возникнуть околопищеводные нагноения, влекущие за собой целый ряд тяжелых осложнений: абсцессы в средостение, перикардиты, гнойные плевриты и пневмотораксы, легочные абсцессы и пр. Отдаленные метастазы при раке пищевода обыкновенно редки, самым излюбленным их местом являются печень и желудок. Похудание и истощение таких больных — это следствие хронического голодания, а не раковой кахексии, которая является столь характерной для рака желудка.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Наиболее часто встречающейся злокачественной опухолью пищевода является плоскоклеточная карцинома, за ней следует аденокарцинома. Симптомы рака пищевода включают прогрессирующую дисфагию и потерю веса. Диагноз "рак пищевода" устанавливается эндоскопией с последующей КТ и эндоскопическим УЗИ для верификации стадии процесса. Лечение рака пищевода зависит от стадии и в целом включает хирургическое лечение с или без химио- и лучевой терапии. Долгосрочное выживание наблюдается в небольшом проценте случаев, за исключением пациентов с ограниченным поражением.
Ежегодно в США диагностируется приблизительно 13 500 случаев рака пищевода и 12 500 смертельных исходов.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
Что вызывает рак пищевода?
Ежегодно в США диагностируется приблизительно 8000 случаев. Заболевание более характерно для районов Азии и Южной Африки. В США плоскоклеточный рак встречается в 4-5 раз чаще среди чернокожих жителей, чем белых, и в 2-3 раза чаще среди мужчин, чем женщин.
Первоочередными факторами риска являются злоупотребление алкоголем и использование табака в любой форме. Другими факторами являются ахалазия, human papillomavirus, химический ожог щелочью (приводящий к стриктуре), склеротерапия, синдром Пламмера-Винсона, облучение пищевода и мембраны пищевода. Генетические факторы неясны, но у пациентов с кератодермией (ладонный и подошвенный гиперкератоз), аутосомно-доминантными заболеваниями рак пищевода в возрасте 45 лет встречается у 50 %, а в возрасте 55 лет - у 95 % пациентов.
Аденокарцинома поражает дистальный отдел пищевода. Заболеваемость увеличивается; она составляет 50 % рака пищевода у людей с белым цветом кожи и в 4 раза чаще встречается среди людей с белым цветом кожи, чем у чернокожих. Алкоголь не является важным фактором риска, но курение способствует развитию опухоли. Аденокарциному дистального отдела пищевода трудно дифференцировать с аденокарциномой кардиального отдела желудка ввиду прорастания опухоли в дистальный отдел пищевода.
Большинство аденокарцином развивается в пищеводе Берретта, который является следствием хронической желудочно-пищеводной рефлюксной болезни и рефлюкс-эзофагита. При пищеводе Берретта цилиндроклеточная, железистая, кишечноподобная слизистая оболочка заменяет многослойный плоский эпителий дистального отдела пищевода в течение фазы заживления при остром эзофагите.

[11], [12], [13], [14]
Более редкие злокачественные опухоли включают веретенообразноклеточную карциному (плохо дифференцированный вариант плоскоклеточной карциномы), бородавчатую карциному (хорошо дифференцированный вариант плоскоклеточной карциномы), псевдосаркому, мукоэпидермоидную карциному, аденоплоскоклеточную карциному, цилиндрому (аденокистозная карцинома), первичную овсяноклеточную карциному, хориокарциному, карциноидную опухоль, саркому и первично злокачественную меланому.
Метастатический рак пищевода составляет 3 % рака пищевода. Меланома и рак молочной железы могут метастазировать в пищевод; другие источники включают раковые поражения головы и шеи, легких, желудка, печени,почек, простаты,яичка и костей. Эти опухоли обычно поражают свободную соединительно-тканную строму вокруг пищевода, тогда как первичные раковые поражения пищевода начинаются со слизистой оболочки или подслизистой основы.
Симптомы рака пищевода
Начальные стадии рака пищевода обычно протекают бессимптомно. Дисфагия появляется, когда просвет пищевода становится меньше 14 мм. Сначала у пациента появляется затрудненное проглатывание твердой пищи, затем полутвердой и, наконец, жидкой пищи и слюны; это устойчивое прогрессирование предполагает процесс злокачественного роста, а не спазм, доброкачественное кольцо Шатцки или пептическую стриктуру. Может наблюдаться боль в груди, обычно иррадиирующая кзади.
Потеря веса, даже при наличии у пациента хорошего аппетита, является почти универсальным признаком. Сдавление возвратного гортанного нерва может привести к параличу голосовых связок и хрипоте. Компрессия симпатических нервов может привести к появлению синдрома Горнера, а сдавление нерва в другом месте может вызвать боль в спине, икоту или паралич диафрагмы. Поражение плевры с плевральным выпотом или метастазирование в легкие могут вызвать одышку. Внутрипросветный рост опухоли может вызывать боль при глотании, рвоту, рвоту с кровью, мелену, железодефицитную анемию, аспирацию и кашель. Возникновение свищей между пищеводом и трахеобронхиальным деревом может привести к абсцессу легкого и пневмонии. Другие выявленные нарушения могут включать синдром верхней полой вены, раковый асцит и боли в костях.
Характерно лимфатическое метастазирование во внутренние яремные, шейные, надключичные, медиастинальные и чревные узлы. Опухоль обычно метастазирует в легкие и печень и иногда в отдаленные зоны (напр., кости, сердце, мозг, надпочечники, почки, брюшина).
Где болит?
Что беспокоит?
Диагностика рака пищевода
Скрининговые тесты в настоящее время отсутствуют. Пациентам с подозрением на рак пищевода необходимо выполнить эндоскопию с цитологией и биопсией. Несмотря на то что пассаж бария может демонстрировать обструктивное поражение, эндоскопия необходима для биопсии и исследования ткани.
Пациентам с идентифицированным раком необходимо выполнить КТ груди и КТ брюшной полости для определения степени распространения опухоли. При отсутствии признаков метастазирования требуется выполнение эндоскопического УЗИ с целью определения глубины прорастания опухоли в стенку пищевода и регионарные лимфатические узлы. Полученные данные позволяют определить терапию и прогноз.
Должны быть выполнены основные анализы крови, включая общий анализ крови, электролиты и функциональные печеночные пробы.

[15], [16], [17], [18], [19], [20]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение рака пищевода
Лечение рака пищевода зависит от стадии опухолевого роста, размера, локализации и пожеланий пациента (многие воздерживаются от агрессивного лечения).
У пациентов с 0,1 и На стадиями заболевания хороший результат достигается хирургической резекцией; химио- и лучевая терапия не требуются. При IIb и III стадиях только хирургического лечения недостаточно из-за низкой выживаемости; эффективность операции и выживание увеличиваются при дооперационном (дополнение) использовании лучевой и химиотерапии с целью уменьшения объема опухоли до резекции. Паллиативное комбинированное лечение рака пищевода, включающее лучевую и химиотерапию, показано пациентам, отказавшимся от хирургического лечения или имеющим противопоказания. Эффективность только лучевой или химиотерапии очень небольшая. Пациенты с заболеванием IV стадии нуждаются только в паллиативной терапии и не требуют хирургического лечения.
Стадии рака пищевода
Опухоль (максимальная инвазия)
Метастазы в регионарные лимфатические узлы
1 Классификация TNM: Tis - карцинома in situ; T1 - собственная пластинка или подслизистая оболочка; Т2 - собственно мышечный слой; ТЗ - адвентиция; Т4 - смежные структуры. N0 - нет; N1 - имеются. М0 - нет; М1 - имеются.
После лечения пациентам показаны ск-рининговые повторные эндоскопическое и КТ-исследования шеи, груди и брюшной полости каждые 6 месяцев в течение 3 лет, а затем 1 раз в год.
Пациенты с пищеводом Берретта нуждаются в интенсивном долговременном лечении пищеводно-желудочной рефлюксной болезни и эндоскопическом наблюдении для контроля злокачественного перерождения в интервале от 3 до 12 месяцев в зависимости от степени метаплазии.
Для лечения требуется резекция единым блоком с удалением всей опухоли на уровне неизмененных тканей дистальнее и проксимальнее опухоли, а также всех потенциально пораженных лимфатических узлов и частично проксимального отдела желудка, содержащего дистальныи путь лимфатического оттока. Операция требует дополнительной мобилизации желудка кверху с формированием эзофагогастро-анастомоза, мобилизации тонкой или толстой кишки. Пилоропластика обеспечивает обязательное дренирование желудка, так как удаление пищевода обязательно сопровождается двусторонней ваготомией. Такое обширное хирургическое вмешательство плохо переносится пациентами старше 75 лет, особенно с сопутствующей основной сердечной или легочной патологией [фракция выброса менее 40%, или FE^ (принудительный объем выдоха за 1 секунду) 50 %) наблюдается в 10-40 %, но в целом эффективность незначительная (небольшое сжатие опухоли) и временная. Различий в эффективности препаратов не отмечается.
Обычно используются в комбинации цисплатин и 5-флюороурацил. В то же время несколько других препаратов, включая митомицин, доксорубицин, виндесин, блеомицин и метотрексат, также являются достаточно активными при плоскоклеточной карциноме.

[27], [28], [29], [30], [31], [32], [33]
Паллиативное лечение рака пищевода направлено на редукцию эзофагеальной обструкции, достаточной для перорального питания. Жалобы при эзофагеальной обструкции могут быть существенными и касаться саливации и рецидивирущей аспирации. Варианты лечения включают процедуры дилатации (бужирование), пероральную постановку стентов, лучевую терапию, лазерную фотокоагуляцию и фотодинамическую терапию. В некоторых случаях требуется цервикальная эзофагостомия с выведением еюностомы для питания.
Эффективность дилатации пищевода сохраняется немногим больше нескольких дней. Гибкая металлическая петля для стентирования более эффективна для поддержания проходимости пищевода. Могут использоваться некоторые покрытые пластмассой модели для закрытия трахеоэзофагеальных свищей, а некоторые модели с клапаном, предотвращающие рефлюкс в случае необходимости размещения стента вблизи нижнего пищеводного сфинктера.
Эндоскопическая лазерная коагуляция может быть эффективной при дисфагии, так как она прожигает через опухоль центральный канал и может быть повторена при необходимости. Фотодинамическая терапия предусматривает введение порфимера натрия, производного гематопорфирина, который захватывается тканями и действует как оптический сенсибилизатор. При активации лазерным лучом, направленным на опухоль, это вещество выделяет цитотоксический синглетный кислород, который разрушает клетки опухоли. Пациенты, получающие это лечение, должны избегать пребывания на солнце до 6 недель после лечения, так как кожа также становится чувствительной к свету.
Пищевая поддержка энтеральным или парентеральным питанием увеличивает устойчивость и выполнимость всех методов лечения. Эндоскопическая или хирургическая интубация для кормления обеспечивает более долгосрочное питание в случае обструкции пищевода.
Поскольку почти все случаи рака пищевода являются фатальными, забота в конце жизни должна быть направлена на стремление уменьшить проявления заболевания, особенно это касается боли и неспособности проглатывать слюну. В определенный момент большинство пациентов нуждаются в значительных дозах опиатов. Пациентам необходимо посоветовать в ходе болезни принять распорядительные решения и сделать записи своих пожелании в случае запущенности процесса.

Этот вид патологии встречается достаточно часто — в 80 % случаев от общего числа заболеваний пищевода.
Проявления включают прогрессирующую дисфагию, похудание. Отдаленный прогноз неблагоприятный; исключение составляют пациенты с местным распространением опухоли.
В США рак пищевода составляет порядка 17 500 случаев в год, смертность - 15 000 случаев в год.
Причины рака пищевода
Воздействие на слизистую оболочку агрессивных факторов (горячей, холодной, грубой, острой пищи), хроническое злоупотребление крепкими спиртными напитками, курение вызывают вначале хроническое воспаление. Так, хронический эзофагит является фоновым заболеванием, нередко приводящим к развитию опухоли. К предраковым заболеваниям относятся и некоторые другие хронические заболевания пищевода: пищевод Баррета, руб-цовые стриктуры пищевода, возникшие как осложнение ожогов; дивертикулы и полипы пищевода, рефлюкс-эзофагиты.
Плоскоклеточный рак. В США ежегодно регистрируется примерно 80 000 новых случаев развития этой опухоли. Заболеваемость выше в некоторых районах Азии и в Южной Африке.
Ведущие факторы риска - употребление алкоголя и табака. Другие факторы - наличие ахалазии, инфекция вирусом папилломы человека, проведение склеротерапии. Генетическая основа остается неопределенной, однако у 50% пациентов с кератодермией (гиперкератозом ладоней и подошв) - заболевания с аутосомным доминантным типом наследования - рак пищевода развивается к 45 годам, у 95% - к 55 годам.
Аденокарцинома. Распространенность этой опухоли растет. У лиц европеоидной расы она встречается в 4 раза чаще, чем у афроамериканцев. Курение рассматривается как важный фактор риска, тогда как употребление алкоголя - нет.
В большинстве случаев аденокарциномы развиваются на фоне пищевода Баррета, осложняющего хроническое течение гастроэзофагеальной рефлюксной болезни и рефлюкс-эзофагита. Ожирение повышает риск развития аденокарциномы пищевода в 16 раз, вероятно, из-за того, что оно предрасполагает к патологическому рефлюксу. При пищеводе Баррета, когда заживление эзофагита идет в условиях постоянного воздействия соляной кислоты желудка, происходит замещение нормального для дистальной части пищевода плоского эпителия метаплазированным по кишечному типу цилиндрическим железистым эпителием с щеточной каемкой и бокаловидными клетками.
Другие злокачественные опухоли. К менее распространенным опухолям относятся веретеноклеточный рак (низкодифференцированный вариант плоскоклеточного рака), бородавчатый рак (высокодифференцированный вариант плоскоклеточного рака), псевдосаркома, мукоэпидермоидная карцинома, железисто-плоскоклеточная карцинома, цилиндрома (железисто-кистозная карцинома), хориокарцинома, карциноид и первичная злокачественная меланома.
Метастазы рака другой локализации составляют 3% случаев злокачественных опухолей пищевода. Чаще это метастазы меланомы и рака молочной железы, кроме того, в пищевод метастазируют опухоли головы и шеи, легкого, желудка, печени, почки, предстательной железы, яичка, костной ткани. Метастазы этих опухолей обычно распространяются в соединительнотканной строме, окружающей пищевод, тогда как первичный рак пищевода начинает расти из слизистой оболочки или подслизистой основы.
Патогенез рака пищевода
К предраковым состояниям относятся всевозможные хронические заболевания, сопровождающиеся атрофическими, дистрофическими и дисрегенераторными процессами в тканях страдающих органов. В данном случае образуются участки метаплазии и пролиферации клеток ткани, из которых впоследствии может образоваться очаг опухолевого роста. К предраковым условиям относится дисплазия, возникающая в условиях дисрегенерации ткани и проявляющаяся недостаточной дифференцировкой стволовых клеток ткани, а также дискоординацией между процессами пролиферации клеток и их созревания.
Прединвазивный рак представляет собой развитие опухолевого процесса в пределах эпителиального слоя. Это бессосудистая стадия развития злокачественного образования. Жизнедеятельность таких клеток служит пока лишь их выживанию в условиях устанавливающегося равновесия между их размножением (пролиферацией) и гибелью. Длительность этой стадии может достигать 10 лет и более.
Ранний инваэивный рак представляет собой локализованное злокачественное эпителиальное новообразование, которое проросло базальную мембрану на глубину до 3 мм. На этом этапе опухоль еще не пронизывается сосудами. С момента, когда произошел ангиогенез, т. е. в опухоли образовались сосуды, она становится способной к метастазированию. Помимо способности к метастазированию, в данных условиях опухоль начинает получать через кровь все необходимые питательные вещества и кислород, и соответственно это ускоряет ее рост. Пока не произошло ангиогенеза, опухолевые клетки получают ограниченное питание посредством диффузии из окружающей ткани. Опухолевые клетки неплохо приспособлены к жизнедеятельности в анаэробных условиях — при нехватке или отсутствии кислорода. Переход из одной стадии в другую, вероятность развития из нормальной дисплазии злокачественной опухоли во многом зависят от иммунного статуса организма.
Для злокачественных новообразований характерны следующие признаки: атипия клеток, их автономный S рост, клетки приобретают свойство иммортальности (бессмертия) за счет способности безудержно делиться.
Стадии рака пищевода
| Стадия | Опухоль (максимальное распространение) | Метастазы в регионарные лимфатические узлы | Отдаленные метастазы |
| 0 | Tis | N0 | M0 |
| I | T1 | N0 | M0 |
| II | T2 или T3 | N0 | M0 |
| III | T3 или T4 | N1 | M0 |
| IV | Любое значение T | Любое значение N | M1 |
- Tis - карцинома in situ; Т1 - распространение в пределах собственной пластинки слизистой или подслизистого слоя; Т2 - прорастание в мышечную оболочку; Т3 - прорастание адвентиции; Т4 - распространение в прилежащие структуры.
- N0 - отсутствуют; N1 - имеются.
- М0 - отсутствуют; M1 - имеются.
Симптомы и признаки рака пищевода
На первой стадии заболевания рак in situ патогномоничных признаков не имеет. Наиболее распространенный симптом — это дисфагия, т. е. нарушение глотания, неприятные ощущения при этом: чувство распирания, кома в горле при проглатывании пищи, спазм при глотании, боль за грудиной. Причем этот симптом имеет характерную динамику: вначале нарушено проглатывание твердой пищи, затем — и жидкой, а когда опухоль начинает распадаться, глотание несколько восстанавливается. Не менее часто встречаются такие симптомы, как отрыжка воздухом, а иногда и съеденной пищей, повышенное слюноотделение.
Пищеводная рвота — это поздний симптом заболевания, когда пища скапливается в пищеводе в результате разрастания опухоли и нарушается пассаж пищи. Больные жалуются на распирающие боли в пищеводе после приема пищи и обратное ее поступление в полость рта, иногда на икоту.
Рак пищевода чаще метастазирует в шейные лимфатические узлы, узлы средостения, надключичные — на них нужно обращать внимание при пальпации. На поздних стадиях метастазы наблюдаются в легких, печени, а также в костной системе.
На ранних стадиях рак пищевода, как правило, протекает бессимптомно. Когда диаметр просвет сокращается до 75 лет могут плохо переносить обширные операции, особенно при наличии фоновой патологии сердечно-сосудистой или дыхательной системы. Общая операционная летальность составляет около 5%.
К осложнения хирургичесих вмешательств относятся несостоятельность анастомоза, образование фистул и стриктур; желчный желудочно-пищеводный рефлюкс; демпинг-синдром. Жгучая боль в грудной клетке вследствие рефлюкса желчи после дистальной эзофагэктомии может доставлять даже больший дискомфорт, чем предшествующая дисфагия, и в ряде случаев служит показанием к последующему проведению еюностомии Roux-en-Y для отведения желчи. Сегмент тонкой или толстой кишки, замещающий пищевод, в грудной клетке получает недостаточное кровоснабжение; есть угроза его перекрута, ишемии и гангрены.
Наружная (внешняя) лучевая терапия. Для лечения пациентов, которым невозможно провести радикальное хирургическое лечение, в т.ч. на поздних стадиях, как правило, применяется лучевая терапия, в комбинации с химиотерапией. Лучевая терапия противопоказана больным с трахео-эзофагеальной фистулой, т.к. сморщивание опухоли вызывает увеличение размеров фистулы. При наличии выраженной сосудистой сети, окутывающей опухоль, и сокращении размеров последней может возникать массивное кровотечение. В начале курса лучевой терапии развивающийся отек может ухудшить проходимость пищевода и усилить дисфагию и одинофагию. Для предотвращения этого перед началом лечения может потребоваться расширение пищевода или установка чрескожной гастростомической трубки. К другим побочным эффектам лучевой терапии относятся тошнота, рвота, отсутствие аппетита, усталость, проявления эзофагита, избыточное образование слизи в пищеводе, сухость во рту, формирование стриктур, лучевой пневмонит, лучевой перикардит.
Химиотерапия. Изолированная химиотерапия малоэффективна в лечении опухолей. Эффективность лечения (которая оценивается как уменьшение всех поддающихся измерению размеров опухоли > 50%) варьирует от 10 до 40%, однако ответ, как правило, неполный (наблюдается минимальное сокращение опухоли) и непродолжительный. Ни один из препаратов не обладает явным преимуществом.
В большинстве случаев применяется комбинация цисплатина и 5-фторурацила. При плоскоклеточном раке активны также некоторые другие препараты, в т.ч. митомицин, доксорубицин, виндезин, блеомицин, метотрексат.
Паллиативное лечение. Паллиативные меры направлены на уменьшение степени выраженности обструкции пищевода, достаточное для восстановления возможности принимать пищу через рот. Пациент может испытывать существенные страдания вследствие нарушения проходимости пищевода, при этом наблюдаются саливация и аспирация. Паллиативные методы включают расширение пищевода (бужирование), эндоскопическую установку стентов, лучевое воздействие. В ряде случаев может потребоваться проведение цервикальной эзофагостомии, еюностомии для кормления.
Облегчение после расширения пищевода, как правило, продолжается лишь несколько дней. Гибкие металлические сетчатые стенты более эффективны в поддержании проходимости пищевода. Для закрытия опухолевых трахео-эзофагеальных фистул также применяются модели стентов, покрытые пластиком; при необходимости установки стента вблизи нижнего пищеводного сфинктера применяют модели, оснащенные антирефлюксным клапаном.
Эндоскопическое лазерное лечение помогает уменьшить проявления дисфагии за счет коагуляции опухоли и создания канала для прохождения пищи; данное вмешательство можно повторять. После активации пучком лазера, направленного на опухоль, порфимер высвобождает цитотоксичный синглетный кислород, разрушающий опухолевые клетки.
Поддерживающие мероприятия. Энтеральная нутритивная поддержка повышает эффективность и переносимость всех методов лечения. Зонд для питания, устанавливаемый эндоскопически или хирургически, в условиях нарушения проходимости пищевода позволяет обеспечить поступление пищи в более дистальные отделы.
В большинстве случаев рак пищевода фатален, поэтому уход за больным в терминальной стадии всегда нацелен на облегчение самочувствия, особенно боли и невозможности проглатывания слюны. В определенный период возникает необходимость введения больших дох опиоидов. Пациентам советуют заранее обдумать решения по тактике ведения в терминальной стадии болезни и закрепить свои распоряжения в письменном виде.
Читайте также:

