Снижение смертности от рака при ранней диагностике

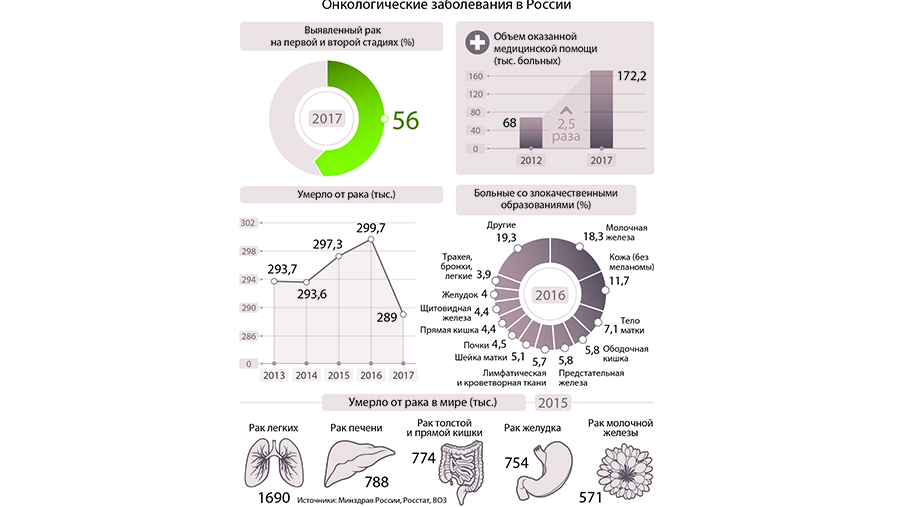
В 2017 году смертность от рака в России снизилась впервые за три года. Это произошло в том числе благодаря массовым скрининговым исследованиям пациентов, считают в Минздраве. По словам экспертов, нужно усилить выявление онкологических заболеваний на ранних стадиях — сейчас этот показатель составляет около 56%.

Снижение смертности от онкологических заболеваний зафиксировали впервые за три года. В 2015–2016-м наблюдался рост.
По данным официальной статистики, количество больных раком россиян ежегодно растет. Совокупный показатель распространенности злокачественных новообразований в 2016 году составил 2403 случая на 100 тыс. населения (данных за 2017 год еще нет), что выше уровня 2006 года на 38,8%. По словам специалистов, увеличение связано с улучшением диагностики.
— Благодаря активному онкопоиску в 2017 году на ранних стадиях (первой и второй) было выявлено около 56% злокачественных новообразований, а при ряде локализаций рака — до 85%, — пояснили в ведомстве.
В Минздраве отметили, что объем высокотехнологичной медицинской помощи пациентам с онкологическими заболеваниями за пять лет увеличился в 2,5 раза. Если в 2012 году ее получили 68 тыс. человек, то в 2017-м — 172,2 тыс.
В ведомстве добавили, что в прошлом году была сформирована единая система управления качеством медицинской помощи, включая онкологическое направление.
По данным Росстата, новообразования — вторая по распространенности причина смерти в стране, на первом месте — сердечно-сосудистые заболевания.
Для дальнейшего снижения показателей смертности нужно увеличивать долю диагнозов, поставленных на ранних стадиях, отметил главный внештатный онколог Минздрава Михаил Давыдов.

— Чем раньше пациенту диагностируют рак, тем больше шансов полностью вылечить его, — пояснил эксперт.
Для этого нужно 1–2 раза в год проводить скрининговые исследования, особенно часто в группе риска — в возрасте 50-75 лет, добавил Михаил Давыдов.
Пока не существует универсального теста или набора тестов для раннего выявления всех опухолей, пояснил член правления Российского общества клинической онкологии Николай Жуков.
Эффективный скрининг есть лишь для пяти видов рака: шейки матки, молочной железы, толстой кишки, предстательной железы и легкого. Скрининговые тесты для их выявления включены в программу диспансеризации.
— Меры, которые принимаются государством, имеют долгоиграющий эффект, и положительные изменения могут произойти только через несколько лет. Например, программа отказа от курения, инициированная Минздравом, может в разы снизить заболеваемость раком легких, но на это уйдет около 20 лет, — рассказал эксперт.

В 2012 году Россия занимала 1-е место по онкологическим заболеваниям. Перспектива удручала, но уже через пять лет смертность уменьшилась на 3,5%. Останавливаться нельзя.
Такую позицию занимает председатель Совета Федерации Валентина Матвиенко.
Задача поставлена – выполнять
Проблема должны быть решена на всех этапах: от диагностики до процесса эффективного лечения. Для этого президент предложил привлечь науку и отечественную фарминдустрию.

Программа действий
Кроме того важна и реабилитация пациента. Щербаков подчеркивает, что необходимо наблюдать за пациентом в ремиссии и не забывать про психологическую поддержку.
К 2029 году ожидается, что смертность снизится до 180 случаев на 100 тысяч. Если сравнить с показателями 2016 года, когда 200 случаев на 100 тысяч считались везением и удачей, прогресс есть. Но нет предела совершенству.

От слов к делу
Не отстает от Москвы и периферия. В Дальневосточном Федеральном Университете ученые получили биологически активные вещества из морской губки с противоопухолевыми свойствами. В будущем эти вещества можно будет использовать в антираковых препаратах. А в новосибирском Институте Химической биологии и фундаментальной медицины начали работать над самим препаратом. Предполагается, что в его состав войдут вирус осповакцины и белок грудного молока.
Но расширяется не только база лекарств, но и специализированных центров. Хотя и не очень уверенно. В апреле, например, обещали построить центр ядерной лучевой медицины в Крыму. Уже в мае министр здравоохранения Вероника Скворцова говорила о новом центре в Димитровграде. В итоге центр открылся в Ростове-на-Дону. А к 2020 обещают еще один в Свердловской области.

Реформы приняты
Кроме того, теперь некоторые виды помощи можно будет получить за счет обязательного медицинского страхования. На 60% увеличился расход на лечение онкологических заболеваний. Именно поэтому такие процедуры как химиотерапия стали доступны даже в дневных стационарах. Хотя раньше они привязывали человека к больнице. Так же в ОМС войдет индивидуальная консультация у страхового представителя, что упростит лечение.
Онколог Щербаков согласен с большим прогрессом, который был достигнут в области лечения онкологии.

Совет Федерации в теме
Совет Федерации не остался в стороне. Матвиенко объяснила, почему президент поставил задачу по онкологическим заболеваниям.
А 16 июля на заседании региональному здравоохранению депутаты верхней палаты обсудили программу борьбы с онкологией. На этот раз Матвиенко предложила несколько кардинальных нововведений. К ним относится обязанность работодателей стимулировать их работников проходить медосмотры, фиксированный алгоритм действий при подозрении у пациента онкологии и создание общей базы больных. Пока это только планы и предложения, и спикер Совфреда акцентирует внимание на большом объёме будущих работ.
Достижениями же успела похвастаться Скворцова. Минздрав завершил разработку перечня международных кодов онкологических заболеваний.
Было создано 940 моделей онкологических заболеваний на основе 77 клинических рекомендаций. Каждому коду соответствует несколько алгоритмов действий врача, которые выбираются в зависимости от индивидуальных особенностей организма.
Многие вопросы программы борьбы с онкологическими заболеваниями будет обсуждаться Советом Федерации 24 и 28 июля.
Смертность от онкологических заболеваний в России снижается год от года, констатируют ученые. Этот тренд связан со снижением заболеваемости раком легкого и раком желудка. О том, почему это происходит, и о наиболее эффективных способах профилактики в интервью рассказал член-корреспондент РАН, профессор Давид Заридзе. Профессор Заридзе является руководителем отдела эпидемиологии и профилактики Национального медицинского исследовательского центра онкологии им. Н.Н. Блохина, президентом Противоракового общества России, приглашенным профессором Оксфордского университета.
— В майском указе 2018 года среди приоритетов здравоохранения президент РФ указал борьбу с раком. Почему именно сейчас к онкологии такое внимание?
— Неинфекционные хронические заболевания — сердечно-сосудистые, злокачественные опухоли, диабет, легочные — являются сегодня главными убийцами в мире, и в России в том числе. На них приходится около 75% смертей. В России смертность от злокачественных опухолей на втором месте после сердечно-сосудистых заболеваний. Внимание к этой проблеме очевидно, тем более что сегодня есть механизмы для снижения смертности.
— Растет ли число россиян, умерших от злокачественных новообразований?
— В России в 2017 году от злокачественных опухолей умерли 155,7 тыс. мужчин и 134,9 тыс. женщин. В целом смертность от злокачественных опухолей в России снижается с середины 90-х годов. С 1993 по 2017 год стандартизованный показатель смертности мужчин от всех видов злокачественных новообразований на 100 тыс. населения снизился с 220 до 150, то есть на 35%, женщин — со 100 до 80, то есть на 20%. В то же время увеличивается абсолютное число случаев рака и грубый показатель смертности. Этот показатель будет расти, потому что население России увеличивается, меняется его структура — становится больше пожилых людей, а мы знаем, что злокачественные образования — это болезнь среднего и пожилого возраста. Вопрос в том, как мы можем повысить темпы снижения смертности от рака.
— Как эта российская статистика соотносится с мировыми трендами?
— За счет чего снижается смертность?
— В основном за счет снижения заболеваемости, а заодно и смертности от рака легкого и рака желудка. Заболеваемость раком желудка начала снижаться лет 50–60 назад, и это связано с улучшением условий жизни людей во всем мире, изменением образа питания. Люди стали есть более качественную пищу, в рационе появилось больше овощей и фруктов, снизилась скученность населения и уменьшилась инфицированность бактерией Helicobacter pylori, которая является основной причиной развития рака желудка.
Что касается заболеваний раком легкого, то снижение началось в первую очередь в Великобритании, где была открыта связь между курением и развитием рака легкого. В этой стране впервые были применены меры по контролю за курением. В России распространенность курения среди мужчин и женщин начала снижаться около 5-6 лет назад, ранее этот показатель только рос. Снижение смертности от рака легкого в России связано с уменьшением в табачных изделиях смол и канцерогенных веществ. Это достижение моей команды. Мы первыми в 1984 году провели анализ состава табачного дыма в советских сигаретах, который показал, что более чем в половине из них концентрация смолы достигает 25–30 мг на сигарету и выше. В Европе и США концентрация смолы на сигарету составляет около 12–15 мг. На этом основании мы рекомендовали Минздраву и Санэпиднадзору ввести показатели предельно допустимого содержания смолы в сигаретах. Это сработало: производители уменьшили концентрацию смол в сигаретах, и это стало единственной причиной снижения заболеваний раком легкого в России. Мы сохранили сотни тысяч жизней. Вряд ли этого удалось бы достичь, если бы мы ждали результатов кампании по снижению распространения курения, которая началась лишь 7-8 лет назад.
— Табачные компании сегодня делают ставку на разработку инновационных никотиносодержащих продуктов. Частичное замещение ими традиционных сигарет окажет влияние на снижение числа заболеваний раком легкого?
— Полный отказ от курения — это лучшее решение проблемы. Но, будем объективны, достичь этого невозможно. Никотиновая зависимость — дело серьезное. Переход курящих людей, которые не могут бросить курить, на электронные сигареты и системы нагревания табака считаю положительной тенденцией. Это особенно актуально для курящих онкологических больных, которым значительно труднее бросить курить.
А от этого в значительной степени зависит исход заболевания, его прогноз. В настоящее время имеются убедительные научные данные, что прогноз заболевания и эффективность лечения значительно хуже у курящих онкологических больных по сравнению с некурящими. Такого мнения придерживаюсь не только я. 72 ученых из разных стран обратились к генеральному директору Всемирной организации здравоохранения с рекомендацией воздержаться от мер, которые будут противодействовать внедрению электронных систем доставки никотина. Для многих чиновников эти имена ничего не значат, а для меня это выдающиеся ученые, которые внесли колоссальный вклад в профилактику рака и других неинфекционных заболеваний, многих из них я знаю лично.
— Как оцениваете инициативу Минздрава приравнять электронные сигареты и системы нагревания табака к обычным?
— Закон об ограничении курения работает — снижение числа курящих в России наблюдается последние 5-6 лет. Но я против приравнивания электронных систем доставки никотина к сигаретам — это будет мешать доступности продуктов, альтернативных традиционным табачным изделиям. Электронные сигареты и системы нагревания табака имитируют курение, и поэтому переход на них для заядлого курильщика предпочтительнее — он продолжает как бы курить, но не получает те дозы вредных веществ, которые есть в обычных сигаретах. Канцерогенов и токсических веществ в таких системах доставки никотина на 90% меньше, чем в дыме обычных сигарет.
Табак в сигаретах во время затяжки горит при очень высоких температурах (800–900 градусов по Цельсию и выше). Происходит пиролиз, и образуется огромное количество токсических и канцерогенных веществ. В то же время в содержащих табак электронных сигаретах и системах нагревания табака он нагревается до относительно низких температур. В результате в них значительно меньше или даже полностью отсутствуют канцерогенные вещества.
Никотинозаместительные препараты нужно покупать в аптеках, и, к слову, они недешевые. Разумеется, электронные системы доставки никотина небезопасны. Противники распространения таких альтернативных продуктов указывают, что никотин — токсическое вещество. Это так, но он есть и в лекарственных веществах, которые применяются для лечения табачной зависимости, причем почти в той же концентрации, что в сигаретах. Ко всем решениям относительно антитабачных мер нужно подходить с учетом имеющихся научных данных. То, что в таких вопросах к мнению ученых не прислушиваются, — нехорошо, мы понимаем в этом деле лучше, чем депутаты в Госдуме или чиновники в Минздраве. Я — единственный в России ученый, посвятивший вопросам эпидемиологии и профилактики хронических неинфекционных заболеваний почти 40 лет, с уникальным опытом исследований и научных публикаций, как отечественных, так и международных, в том числе в области табачного канцерогенеза и табакозависимых опухолей.
— Поможет ли в решении проблемы выявления онкологических заболеваний обязательная диспансеризация населения?
— Какие меры профилактики онкозаболеваний вы считаете наиболее эффективными?
— Самый эффективный метод — контроль курения. Курение является причиной 15 форм рака: полости рта, гортани, желудка, пищевода, легкого и т.д. Отказ от курения предотвращает одну треть развития всех злокачественных опухолей. Что касается инфекционных онкогенных вирусов, например вируса папилломы человека, который является причиной почти всех случаев рака шейки матки, то сегодня мы имеем 100-процентную возможность избавиться от этого вида рака. Через 20–25 лет он может полностью исчезнуть из нашей жизни благодаря вакцинации подростков в возрасте 11–13 лет.
В Австралии, где уже есть длительный опыт вакцинации, значительно снизилась заболеваемость раком шейки матки. А мы почему-то тянем с внедрением этого уникального по эффективности метода профилактики. Еще один метод профилактики связан с контролем за весом тела. Риск развития рака молочной железы, тела матки, толстой кишки и других форм выше у людей с избыточной массой тела и с недостатком физической активности.
Курение и избыточный вес — факторы риска не только для рака, но и для сердечно-сосудистых заболеваний, диабета, хронических легочных заболеваний. Если мы, онкологи, сможем достичь успеха в контроле за этими факторами риска злокачественных опухолей, то добьемся снижения целого ряда других заболеваний.
Министерство здравоохранения России работает над новой Национальной онкологической программой на период до 2030 года. Об этом сообщила глава ведомства Вероника Скворцова, выступая 30 января на расширенном заседании комитета Совета Федерации по социальной политике.
Скворцова подчеркнула, что над документом работает всё министерство. Предполагается, что реализация программы позволит поднять качество медицинской помощи и улучшить диагностику рака. Речь идёт, в частности, о системе скринингов и углублённых исследований, а также о применении цифровых технологий. Кроме того, планируется развивать ядерную медицину — будут построены новые центры протонной терапии.
Преобразования запланированы в рамках мер по снижению смертности трудоспособного населения. По словам Скворцовой, по туберкулёзу и сердечно-сосудистым заболеваниям показатели смертности снижены, но по онкологии ситуация остаётся проблемной. Онкологические заболевания являются причиной 15,6% смертей в России. На первом месте по-прежнему находятся сердечно-сосудистые заболевания — на их долю приходится 47,8% смертей.
Напомним, предыдущая Федеральная национальная онкологическая программа действовала с 2009 по 2014 годы, на её финансирование было направлено 47,6 млрд рублей.
Болезнь пожилых
Как сообщили RT в Московском научно-исследовательском онкологическом институте имени П.А. Герцена, за период с 2012 по 2016 год заболеваемость онкологией в России выросла на 14%. При этом смертность увеличилась на 2,7%. Эти данные, в частности, свидетельствуют о том, что система диагностики рака в России улучшилась.
По данным статистики, у мужчин и женщин чаще всего рак поражает органы мочеполовой системы, на втором месте у мужчин — рак дыхательных органов, а у женщин — молочной железы. При этом в 2016 году онкологические заболевания у женщин диагностировались чаще, чем у представителей сильного пола, — 325 763 и 273 585 случаев соответственно.
Согласно расчётам Российского общества клинической онкологии, больше всего случаев онкозаболеваний выявляется в Архангельской, Псковской, Брянской и Курской областях. Эксперты отмечают, что сегодня от рака в России излечивается более половины пациентов.
Однако смертность в России от онкологических заболеваний всё равно выше, чем в развитых странах. Такие данные в июле 2017 года привела вице-премьер Ольга Голодец.
В России раком болеют 3,5 млн человек и ежегодно диагностируется около 600 тыс. новых случаев. Успех лечения зависит в первую очередь от своевременной диагностики. Например, выявленный на первой стадии рак вылечивается в 92% случаев, на второй — в 76%, на третьей — в 56%. А вот четвёртая стадия оставляет шансы на жизнь всего 12% больных.
Известно, что риск онкологических заболеваний значительно повышается с возрастом, одновременно растёт и вероятность летального исхода. По прогнозам ВОЗ, к 2035 году рак будет диагностироваться у 24 млн людей на планете, при том что в 2014 году уровень заболеваемости онкологией в мире составлял примерно 14 млн случаев в год. Это тенденция охватывает многие страны и связана с такими объективными факторами, как рост средней продолжительности жизни, совершенствование методов диагностики и увеличение населения планеты.
По данным Росстата, средняя продолжительность жизни россиян в 2016 году составила почти 72 года (в 2012 году — 70,2 года). Для сравнения: в Китае этот показатель составляет 76 лет, во Франции — около 82 лет, на Кубе — 79,4 года, в Казахстане — 69,4 года.
Проблемы диагностики
В России проводится немало научных исследований, направленных на совершенствование методик лечения рака. Например, сотрудники научного центра при Томском политехническом университете совместно с врачами Института детской онкологии, гематологии и трансплантологии разработали специальные микроконтейнеры для доставки препаратов прямо в раковые клетки. Контейнеры сделаны из нетоксичных материалов, разлагающихся в тканях без вреда для организма. С помощью этой разработки в перспективе можно снизить побочные эффекты от раковой терапии для пациентов.
Однако серьёзной проблемой остается первичная диагностика рака. Большой резонанс вызвал случай Дарьи Стариковой — жительницы города Апатиты, которая обратилась к президенту России Владимиру Путину во время прямой линии. Из-за сокращения числа специалистов в городских медучреждениях онкологический диагноз не был поставлен девушке вовремя и болезнь перешла в запущенную стадию.
Сокращение профильных специалистов в небольших поликлиниках и больницах осуществляется в рамках программы оптимизации системы здравоохранения, согласно которой строятся крупные лечебно-диагностические центры областного значения. При этом программа всеобщей диспансеризации, проводимой во всех поликлиниках страны, не помогает улучшить ситуацию с выявлением онкологических болезней, отмечают эксперты.
Программа скрининга есть в США: там применяют компьютерную томографию, чтобы выявлять у курильщиков рак легкого. А вот в Европе таких программ нет, объяснил эксперт.
Увеличение случаев диагностики рака на ранних стадиях в России Тимофеев связывает с общим прогрессом в области средств диагностики.
Системный дисбаланс
Врач-онколог, кандидат медицинских наук Евгений Черёмушкин в интервью RT пояснил, что одна из ключевых мер в сфере борьбы с раком — информирование пациентов. Эксперт привёл пример Японии: страна находится на первом месте в мире по уровню заболеваемости этим недугом, но власти буквально обязали население страны регулярно проходить диагностику.
Комментируя ситуацию Дарьи Стариковой из Апатит, эксперт отметил, что это отнюдь не единичный случай, хотя благодаря новым методикам и препаратам российским специалистам в целом удалось добиться снижения смертности от рака.
"Масштабное исследование по возможности раннего выявления рака легких было сделано в нашей стране еще 50 лет назад на базе нашего института, - рассказал директор "НМИЦ онкологии им. Н.Н. Петрова", профессор Алексей Беляев.- Мы обобщили данные за много лет по 1 миллиону наших пациентов и подтвердили улучшение прогноза по результатам лечения при раннем выявлении заболевания. В то время основным способом обследования была флюорография, с современной точки зрения далеко не самый информативный и точный метод. Теперь технологии ушли вперед, появилась возможность использовать методы низкодозовой компьютерной томографии, максимально щадящей по уровню облучения для пациентов. В то же время эффективность такого скрининга намного выше".


Скрининг отличается от диагностических исследований тем, что к обследованию приглашают людей, не имеющих симптомов заболевания. Он действует на опережение и позволяет обнаружить опухоль на ранней стадии, задолго до того, как она проявит себя, а значит, лечить более эффективно. Но в то же время такой подход затратен: дорогостоящая техника, подготовка специалистов - все это немалые расходы для системы здравоохранения. Поэтому проблема, которую вынуждены решать правительства всех стран - поиск баланса: кого и как обследовать, чтобы получить максимальный эффект при разумных затратах.
Известный онколог из Нидерландов доктор Кевин Тен Хааф представил результаты исследования, обобщившего опыт разных стран (США, Канады, Бельгии, Дании, Великобритании, Германии, Италии). Повально охватывать скринингом молодежь, как оказалось, дорого и нецелесообразно. В то же время регулярные обследования в группах риска - это, в первую очередь, курильщики с многолетним стажем - действительно позволяют выявлять рак на ранней стадии и (по сравнению с использованием рентгенографических методов) добиться снижения смертности на 20 процентов. Важный момент, отметил доктор Хааф, - общие затраты на лечение таких больных также оказались ниже на 7 процентов."Фактически мы получили подтверждение экономической целесообразности расширения скрининговых программ для определенных групп населения, - отметил господин Хааф. - При этом важно действовать комплексно: одновременно со скринингом проводить разъяснительную работу, призывая пациентов отказаться от курения. Для многих именно обследование может стать толчком к тому, чтобы прекратить курить".
Пилотная программа по скринингу рака легких проводится и в нашей стране - в ней участвуют порядка десяти московских поликлиник. За год было обследовано более пяти тысяч москвичей. Критерии для участия - активные курильщики (по пачке в день) с большим стажем, старше 55 лет. Рак был выявлен у 84 человек, при этом в 23 случаях - на первой стадии.
_d_850_t_310x206.jpg)
_d_850_t_310x206.jpg)
Внедрение аналогичной программы планируется и в Санкт-Петербурге.
"При организации скрининга нам приходится решать массу проблем, и дело не только в ресурсах - наличии достаточного количества томографов, финансировании, - рассказал руководитель отдела качества радиологии московского "НПЦ медицинской радиологии", руководитель пилотного проекта Виктор Гомболевский. - Приходится искать ответы на многие вопросы. Есть, например, утвержденный СанПин - предельная доза лучевой нагрузки, которую необходимо учитывать. В то же время любой томограф имеет множество настроек - под выполнение разных задач. Следовательно, нужны утвержденные протоколы по проведению томографии, учитывающие и необходимое качество получаемой "картинки", и лучевую нагрузку. Нам пришлось сделать отдельную программу по подготовке рентгенлаборантов. В результате всего за год качество результатов исследования заметно улучшилось".
Миф 1: заболеваемость растет быстрее, чем в других странах, и молодеет
Как на самом деле:
- Распространенность рака в России растет, как и во всем мире - в среднем на 2 - 3% в год, - рассказывает руководитель Национального медицинского исследовательского центра (НМИЦ) радиологии, главный онколог Минздрава России, академик РАН Андрей Каприн. - Во-первых, рост заболеваемости связан с увеличением продолжительности жизни. Уже точно известно, что в большей степени рак развивается у людей старшего возраста. Во-вторых, улучшается диагностика. Поэтому болезнь обнаруживают чаще. Но! Что важно, на более ранних стадиях, когда шансы на успешное лечение, как правило, высоки.
Если сравнивать Россию с другими странами, то, скажем, в Дании , государстве с хорошей экологией, заболеваемость на каждые 100 тысяч населения выше, чем у нас, на 100 человек. На самом деле это значит, что мы пока недовыявляем примерно 50 - 60 человек на 100 тысяч населения, поясняет эксперт.
Миф 2: рак заразен
Как на самом деле:
Не существует ни одного серьезного исследования, которое достоверно подтверждало бы инфекционную природу развития рака, подчеркивают ученые и врачи.

Миф 3: онкология - это приговор
Как на самом деле:
- Рак 1 - 2-й стадии хорошо лечится, некоторые виды опухолей излечиваются в 97% случаев. Поэтому, чем выше процент раннего выявления (именно на это нацелена сейчас диспансеризация. - Ред.), тем лучше результат, - говорит академик Каприн. - Говорить об излечиваемости онкозаболеваний ни в одной стране мира в полной мере нельзя. Рак - это острое состояние, которое мы должны перевести в хроническое заболевание.
Причем можно достичь ремиссии длиною в целую жизнь, подчеркивают эксперты.
Миф 4: простому человеку передовые технологии недоступны
Как на самом деле:
Государство принимает серьезные меры для повышения доступности и качества помощи онкобольным, отмечают эксперты. Установлены предельные сроки ожидания медпомощи. Выстраивается эффективная система онкопомощи (подробности см. в инфографике). С этого года дополнительные полномочия по контролю за качеством оказания медпомощи онкобольным получили страховые представители пациентов в системе ОМС. Значительно расширен список онкологической помощи по государственной гарантии.

Миф 5: за границей лечат лучше
Как на самом деле:
Лечение онкозаболеваний проводится по единым международным протоколам - как за рубежом, так и в России, поясняют эксперты. Наши онкоцентры не отстают
от ведущих медорганизаций мирового уровня - как по оснащению, так и по профессионализму врачей. В РФ выполняются уникальные операции, используются методики нового поколения.
Так, мы освоили сложный и в то же время малотравматичный метод лечения опухолей печени - радиоэмболизация эндоваскулярным доступом, которая применяется мало где в мире. Проведена успешная операция по брахитерапии при раке поджелудочной железы (зачастую в других странах это отказные случаи). В России делают аутотрансплантацию (то есть за счет собственных тканей пациента) многих органов, которые удаляют с опухолью. Людей возвращают к нормальной жизни после удаления гортани, пищевода, языка, глотки.
Важно, что все эти дорогостоящие операции, передовые методы лечения проводятся в рамках госгарантий, то есть для пациентов - бесплатно. С этого года, например, в список услуг по госгарантиям вошла протонная терапия. При этом больные и их родственники могут рассчитывать на контроль качества и помощь со стороны страховых компаний по ОМС.
Установление объективных критериев оценки деятельности онкологической службы имеет важное значение для ее прогрессивного развития. За почти полувековой период существования в нашей стране государственной системы онкологической помощи населению были разработаны не только принципы ее функционирования, но и ряд показателей, по которым пытались оценивать ее состояние.
Уровень выявляемости онкологических заболеваний, удельный вес ранних или, напротив, запущенных форм рака, неучтенной смертности, одногодичной летальности — вот далеко не полный перечень таких показателей. Все они в совокупности, ни тем более каждый из них в отдельности не давали целостного представления о состоянии онкологической помощи населению.
Ведущей целью деятельности онкологической службы всех уровней является достижение главного ее конечного результата — снижения смертности от злокачественных новообразований, т. е. сохранение или продление жизни больным. Только этот критерий и может свидетельствовать об эффективности онкологической помощи населению.
Рассматривая смертность как показатель, наиболее объективно отражающий деятельность онкологической службы, необходимо учитывать, что он является слагаемым конечных результатов функционирования ряда подсистем единой целостной системы. Речь идет о триединстве таких подсистем как первичная, вторичная и третичная профилактика рака.
Совокупный показатель смертности от рака определяется прежде всего уровнем заболеваемости и возможностью воздействия на него путем управления процессом канцерогенеза, в естественных условиях жизни населения, т. е. первичной профилактикой рака.
Это наиболее сложный и долговременный процесс, который зависит, как минимум, от трех условий:
- 1. От знания роли различных факторов окружающей среды в этиопатогенезе злокачественных новообразований (причинная детерминированность управления);
- 2. От степени влияния этих факторов на заболеваемость (вероятная эффективность управления);
- 3. От реальных возможностей управления различными элементами системы на современном уровне наших знаний, научно- технических достижений и социально-экономического состояния общества (реальность управления).
Первичная профилактика рака носит региональный характер и решение ее задач зависит от конкретных знаний канцерогенной ситуации, сложившейся на определенной географической территории.
О реальной возможности снижения заболеваемости (а следовательно, и смертности) от рака свидетельствует опыт ряда стран. Активная перестройка исторически сложившихся традиций приготовления пищи в Японии, внедрение в быт холодильников, позволило отказаться от обычая консервировать пищевые продукты, сохранять их в натуральном виде и добиться существенного снижения заболеваемости раком желудка. Активная компания по борьбе с курением, начатая в США в 70-е годы способствовала значительному снижению числа курящих мужчин (с 55 до 36%) и приостановке роста заболеваемости рамком легкого к середине 80-х годов.
Решение задач вторичной профилактики, т. е. выявления и оздоровления лиц, страдающих хроническими предраковыми заболеваниями, неотделимо от раннего выявления рака и практически должно осуществляться одними и теми же силами и средствами. На современном этапе развития здравоохранения наиболее эффективным методом решения этих задач является разработка и внедрение различных форм и методов скрининга.
Можно выделить, как минимум, пять взаимодополняющих друг друга форм скрининга, обеспечивающих его комплектность:
- 1) анкетно-опросный;
- 2) гинеко-цитологический;
- 3) флюорографический;
- 4) лабораторный;
- 5) эндоскопический.
Основной принцип функционирования скрининга — этапность. На первом этапе осуществляется отбор лиц, предъявляющих различные жалобы со стороны наружных и внутренних органов или с патологическими изменениями, обнаруживаемыми различными объективными методами исследования, безотносительно того, имеются или нет подозрения на наличие онкологических заболеваний. Главными действующими лицами первого этапа являются средние медработники (фельдшера, акушерки, медсестры) фельдшерских и фельдшерско-акушерских пунктов, здравпунктов, смотровых кабинетов, терапевтических и цеховых участков.
На втором (врачебном) этапе осуществляются необходмые дообследования с целью уточнения диагноза. Этот этап может иметь ряд вариантов, связанных как с особенностями выявленной патологии, так и с состоянием лабораторно-технической базы массового обследования. Решающее значение для успешного осуществления этого этапа имеет создание на базе крупных городских и всех центральных районных больниц скрининг-диагностических отделений (центров), оснащенных современным диагностическим оборудованием и аппаратурой.
Завершающим этапом скрининга онкопатологии является онкологический диспансер. На этом этапе окончательно решаются вопросы диагностики, определяется лечебная тактика, обеспечивается лечение.
Реальность вторичной профилактики рака отчетливо прослеживается на примере рака шейки матки, а также рака желудка. По данным японских исследователей, наблюдавшееся в стране снижение смертности от рака желудка на 53,9% произошло вследствие снижения заболеваемости, а на 46,1% за счет усовершенствования диагностики, роста выявления ранних форм рака желудка как основной гарантии радикального лечения.
Третичная профилактика рака по сути и есть заключительный этап вторичной. Она призвана обеспечить качество диагностики и лечения онкологического больного, их динамическое наблюдение и реабилитацию. Важным элементом, обеспечивающим эффективность третичной профилактики, является диспансеризация онкологических больных.
В связи с ростом заболеваемости злокачественными новообразованиями и значительным увеличением численности контингентов больных, находящихся на учете в онкологических учреждениях, назрела необходимость перехода на автоматизированную систему учета и диспансеризации онкологических больных. Создание современной лечебно-диагностической базы онкологической службы, развитие специализированных ее подразделений, подготовка кадров врачей — онкологов различных специальностей — все это является неотъемлемой частью третичной профилактики рака.
Разработка и реализация для каждой территории комплексных программ профилактики рака должны послужить достижению благоприятного конечного результата — снижению смертности от рака различных органов.
Читайте также:

