Симптомы рака кишки колит
Дивертикулит и дивертикулез толстой кишки. Обзор болезней в видео от врача и разница между ними (Июль 2020).
- Рак толстой кишки состоит из нерегулируемых аномальных клеток, которые могут распространяться на другие органы в организме (метастазы), тогда как язвенный колит (UC) состоит из острого или хронического воспаления мембраны, которое выстилает толстую кишку. Язвенный колит не распространяется на другие участки тела.
- Симптомы рака толстой кишки и язвенного колита, например,
- Частые расстройства кишечника с кровью или без нее
- Брюшной дискомфорт или боль
- малокровие
- Усталость
- вялость
- Ощущение неотложности движения кишечника (тенезмы).
Рак - это трансформация нормальных клеток. Эти трансформированные клетки растут и размножаются аномально. Раки опасны из-за их неконтролируемого роста и возможности распространения. Рак подавляет здоровые клетки, ткани и органы, принимая их кислород, питательные вещества и пространство.
В раке толстой кишки эти аномальные клетки растут и, в конечном счете, распространяются через стенку толстой кишки, чтобы вовлечь соседние лимфатические узлы и органы. В конечном счете, они распространяются (метастазируются) в отдаленные органы, такие как печень, легкие, мозг и кости.
Большинство рака толстой кишки являются опухолями аденокарциномы, которые развиваются из желез, выстилающих внутреннюю стенку толстой кишки. Эти раковые образования или злокачественные опухоли иногда называют колоректальным раком, что отражается на том, что прямая кишка, конечная часть толстой кишки, также может быть затронута. Анатомические различия в прямой кишке по сравнению с остальной частью толстой кишки требуют, чтобы врачи отдельно признавали эти области.

Изображение рака толстой кишки (колоректального)
Язвенный колит (UC) является острым или хроническим воспалением мембраны, которая выстилает толстую кишку (толстая кишка или толстая кишка). Воспаление происходит во внутреннем большинстве слоев толстой кишки и может привести к образованию язв (язв). Язвенный колит редко поражает тонкую кишку, за исключением нижней части, называемой терминальной подвздошной кишкой. Воспаление заставляет толстую кишку часто вызывать диарею. Язвы образуются в местах, где воспаление убивает клетки, выстилающие толстую кишку. Язвы кровоточат и производят гной и слизь.
UC изначально вызывает воспаление в прямой кишке и может постепенно распространяться на всю толстую кишку. Если речь идет только о прямой кишке, это называется язвенным проктитом.
Язвенный колит является одним из воспалительных заболеваний кишечника (IBD), а другой - болезнью Крона. По оценкам, от 1 до 1, 3 миллиона человек в Соединенных Штатах имеют воспалительное заболевание кишечника. Язвенный колит обычно встречается у молодых людей, и диагноз часто делается у людей в возрасте от 15 до 30. Менее часто заболевание также может возникать у людей в более позднем возрасте, даже в возрасте старше 60 лет. Это затрагивает как мужчин, так и мужчин женщин одинаково, и существует семейная предрасположенность к ее развитию. У еврейского наследия более высокий уровень язвенного колита.

Изображение язвенного колита
У некоторых людей с раком толстой кишки нет симптомов, и, если у них есть симптомы, они часто сведены к минимуму и игнорируются до тех пор, пока рак не станет более серьезным. Таким образом, скрининговые тесты на рак для рака толстой кишки важны для лиц в возрасте 50 лет и старше. Рак толстой и прямой кишки может иметь много разных симптомов и признаков. Если у вас есть какие-либо из этих симптомов, обратитесь за медицинской помощью. Вы можете заметить кровотечение из вашей прямой кишки или крови, смешанной с вашим стулом. Это обычно, но не всегда, можно обнаружить через фекальный оккультный (скрытый) анализ крови, в котором образцы стула подаются в лабораторию для обнаружения крови.
Ректальное кровотечение из-за рака толстой кишки может не быть заметным или хроническим и может проявляться только в виде железодефицитной анемии, а не рака толстой кишки. Рак толстой кишки может быть связан с усталостью и бледной кожей из-за анемии. Изменения частоты движения кишечника также являются симптомом рака толстой кишки.
Если опухоль в толстой кишке становится достаточно большой, она может полностью или частично блокировать вашу двоеточие. Симптомы обструкции кишечника включают:
- Брюшное растяжение: ваш живот торчит больше, чем раньше, без увеличения веса.
- Боль в животе: это редко встречается при раке толстой кишки. Одной из причин является разрывание (перфорация) кишечника. Утечка содержимого кишечника в таз может вызвать воспаление (перитонит) и инфекцию.
- Необъяснимая, постоянная тошнота или рвота
- Необъяснимая потеря веса
- Изменение частоты или характера стула (движения кишечника)
- Малокалиберный (узкий) или лентообразный стул
- Запор
- Ощущение неполной эвакуации после движения кишечника
- Ректальная боль: Боль редко возникает при раке толстой кишки и обычно указывает на громоздкую опухоль в прямой кишке, которая может проникать в окружающие ткани после перемещения через подслизистую.
- Исследования показывают, что средняя продолжительность симптомов (от начала до диагноза) составляет 14 недель.
Общие симптомы язвенного колита включают:
- Частые расстройства кишечника с кровью или без нее
- Срочность наличия дефекации (тенесмуса) и недержания кишечника (потеря контроля кишечника)
- Снижение дискомфорта или судорог брюшной полости
- Лихорадка, летаргия и потеря аппетита
- Потеря веса при продолжающейся диарее
- Анемия из-за кровотечения с движениями кишечника
Поскольку воспалительное заболевание кишечника может быть вызвано дефектом в системе иммунного ответа, могут быть задействованы другие органы тела, включая, например:
- Проблемы со зрением или боль в глазах
- Совместные проблемы
- Боли в области шеи или нижней части спины
- Кожная сыпь
- Болезнь печени и желчных протоков
- Проблемы с почками
Большинство колоректальных раковых образований возникают из аденоматозных полипов. Такие полипы состоят из избыточного количества как нормальных, так и аномальных появляющихся клеток в железах, покрывающих внутреннюю стенку толстой кишки. Со временем эти аномальные ростки увеличиваются и в конечном итоге вырождаются, чтобы стать аденокарцином.
Люди с определенными генетическими аномалиями развивают так называемые семейные аденоматозные полипозные синдромы. У таких людей риск развития колоректального рака выше обычного. В этих условиях в толстой кишке развиваются многочисленные аденоматозные полипы, что в конечном итоге приводит к раку толстой кишки. Существуют определенные генетические аномалии, обнаруженные в двух основных формах семейного аденоматозного полипоза.
Аденоматозные полипозные синдромы имеют тенденцию развиваться в семьях, которые называются семейным аденоматозным полипозом (FAP). Celecoxib (Celebrex) был одобрен FDA для семейного аденоматозного полипоза. Через шесть месяцев целекоксиб уменьшил среднее количество полипов прямой кишки и толстой кишки на 28% по сравнению с плацебо (сахарная таблетка) на 5%.
Наследственный неоположительный колоректальный рак (HNPCC) представляет собой еще одну группу синдромов рака толстой кишки, которые также проходят в семьях. В этих синдромах рак толстой кишки развивается без полипов-предшественников. Синдромы HNPCC связаны с генетической аномальностью. Для идентификации этой генетической аномалии доступен тест. Люди, которым угрожает этот тип рака толстой кишки, могут быть идентифицированы с помощью генетического скрининга. После идентификации в качестве носителей аномального гена эти люди нуждаются в консультировании и регулярном скрининге для выявления предраковых и злокачественных опухолей. Синдромы HNPCC иногда связаны с опухолями в других частях тела.
Другие факторы риска развития рака толстой кишки включают:
- Язвенный колит или болезнь Крона (IBD)
- Рак молочной железы, матки или яичников сейчас или в прошлом
- Семейная история рака толстой кишки
- Рак толстой кишки обычно возникает до 40 лет.
Причина язвенного колита неясна. Исследователи считают, что иммунная система организма реагирует на вирус или бактерии, вызывая постоянное воспаление в стенке кишечника. Хотя UC считается проблемой с иммунной системой, некоторые исследователи считают, что иммунная реакция может быть результатом, а не причиной язвенного колита.
Эмоциональный стресс или чувствительность к пище не вызывает язвенного колита; однако эти факторы могут вызвать симптомы у некоторых людей.
Факторы риска воспалительного заболевания кишечника включают:
- Генетическая или семейная история: у идентичных близнецов наблюдается высокая сходство симптомов, особенно с болезнью Крона. Человек имеет больший риск получить заболевание, если затрагивается родственник первой степени, такой как родитель или родственник.
- Инфекционные агенты или экологические токсины: ни один агент не ассоциируется последовательно как причина воспалительного заболевания кишечника. Вирусы были обнаружены в образцах тканей у людей с воспалительным заболеванием кишечника, но нет никаких убедительных доказательств того, что это единственная причина заболевания.
- Иммунная система: несколько изменений в иммунной системе были идентифицированы как способствующие воспалительному заболеванию кишечника; однако ни один из них не доказал, что он вызывает язвенный колит или болезнь Крона.
- Курение: если вы курите, вы увеличиваете риск развития болезни Крона в два раза. Напротив, курильщики имеют только половину риска развития язвенного колита.
- Психологические факторы: Эмоциональные факторы не вызывают воспалительного заболевания кишечника. Однако психологические факторы могут изменить ход заболевания. Например, стресс может ухудшить симптомы или вызвать рецидив и может повлиять на ответ на терапию.
Полипы, если предположить, что они являются либо связанными с раком, либо специфичными по отношению к раку, но и немногочисленными, могут быть удалены во время колоноскопии (полипэктомия). Иногда оказывается, что только полип является злокачественным, и удаление (полипектомия) полипа может быть всем, что необходимо.
Хотя первичная терапия рака толстой кишки заключается в хирургическом удалении части толстой кишки или всего ее (колэктомии) у некоторых пациентов, химиотерапия после операции может повысить вероятность излечения, если рак толстой кишки распространился на близлежащие лимфатические узлы.
Радиационная терапия (лучевая терапия) после операции не улучшает показатели излечения у людей с раком толстой кишки, но это важно для людей с раком прямой кишки. Радиация может уменьшить размер опухоли, если она назначена до операции. Это может улучшить шансы удаления опухоли. Радиация до операции также, по-видимому, снижает риск возникновения рака после лечения. Радиация плюс химиотерапия до или после операции по поводу рака прямой кишки может повысить вероятность того, что рак будет излечен.
Обычно для лечения рака толстой кишки удаляется только часть толстой кишки. В редких случаях, например, при длительном язвенном колите или в тех случаях, когда большое количество полипов обнаружено, тогда может потребоваться удаление всей толстой кишки. Большая хирургия рака толстой кишки не приведет к колостомии (кусок толстой кишки отвлекается и открывается через часть брюшной стенки), необходимо, так как очистка кишечника до операции может быть безопасно повторно подключена (резекция) после удаления части, При раке прямой кишки иногда колостомия необходима, если не безопасно или невозможно повторно подключить участки прямой кишки и заднего прохода, которые остаются после удаления участка рака.
Хирургия также может быть сделана для облегчения симптомов при распространенном раке, например, когда рак вызвал обструкцию кишечника. Обычная процедура - обход для препятствий, которые невозможно вылечить. Редко, рак толстой кишки, такой как с такой сильной блокировкой (обструкция), резекция не может быть выполнена.
Лечение язвенного колита зависит от тяжести заболевания. Большинство людей с язвенным колитом лечатся лекарствами. Если у вас есть значительное кровотечение, инфекция или осложнения, может потребоваться хирургическое вмешательство для удаления больного двоеточия. Хирургия - единственное лекарство от язвенного колита.
Язвенный колит может поражать людей по-разному, и лечение корректируется для удовлетворения потребностей конкретного человека. Важное значение имеет также эмоциональная и психологическая поддержка.
Симптомы язвенного колита приходят и уходят. Периоды ремиссии, при которых симптомы разрешаются, могут длиться месяцы или годы до рецидива. Вы и ваша медицинская команда вместе должны решить, будут ли лекарства продолжены во время ремиссии. Лекарства помогают справиться с язвенным колитом, и прекращение их приведет к рецидиву.
Язвенный колит является пожизненной болезнью и не может быть излечен. Необходимы регулярные медицинские осмотры, и запланированные колоноскопии важны для мониторинга вашего здоровья и для обеспечения того, чтобы вы управляли язвенным колитом и что он не распространяется.
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
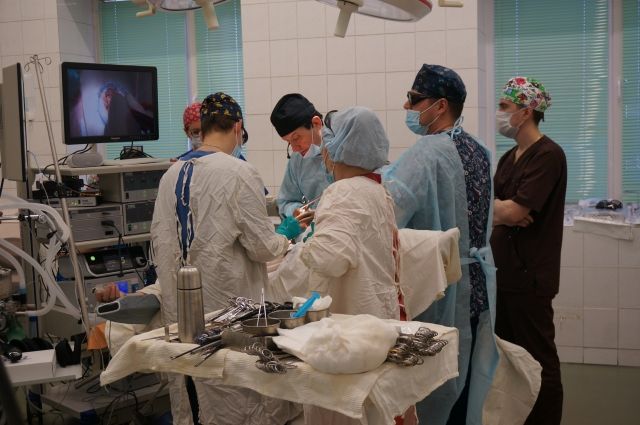
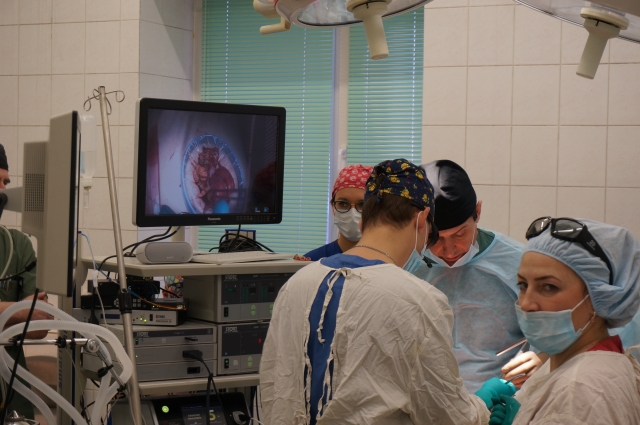
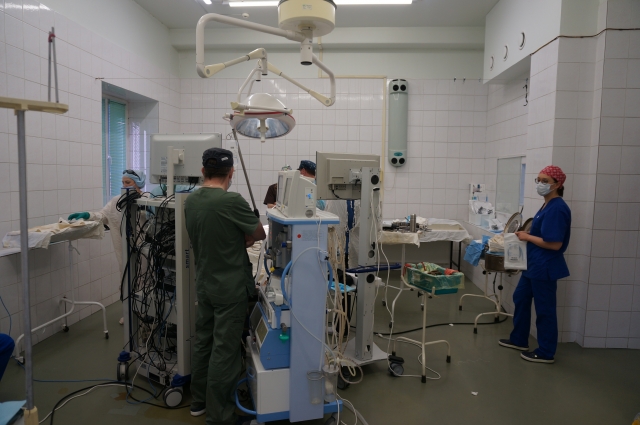
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Патологические процессы, диагностированные в толстой кишке, такие как полипы и воспалительные заболевания, способны привести к образованию злокачественной опухоли. При этом больной долгое время может не догадываться о развитии страшной патологии. Как держать ситуацию под контролем и на какие симптомы обращать внимание?
Толстая кишка, или толстый кишечник, — это конечная часть кишечника длиной полтора–два метра. Она включает в себя слепую кишку, все ободочные кишки, прямую кишку, заднепроходной канал и анус. Злокачественное новообразование может возникнуть в любом из отделов толстой кишки.
Рак толстой кишки: о чем говорит диагноз?
Злокачественную опухоль, растущую из слизистой оболочки в ободочной, слепой или прямой кишке либо в заднепроходном канале, в медицинской практике называют раком прямой кишки (колоректальным раком).
Ежегодно в мире диагностируют около 600 000 случаев этого заболевания. В России за последние 25 лет количество заболевших увеличилось вдвое. Как ни парадоксально, болезнь наиболее распространена в развитых странах со стабильной экономикой. Последний факт обусловлен тем, что с развитием технологий и улучшением качества жизни снижается двигательная активность населения, а значит, повышается вероятность ожирения. Все это — факторы риска развития рака толстой кишки.
Так, в Великобритании от этого заболевания каждый год умирают 15 000 человек. В США ежегодно регистрируют 145 000 пациентов с таким диагнозом, треть из них умирает. Что касается России и постсоветских стран, то рак толстой кишки по распространенности здесь занимает четвертое место среди всех онкологических заболеваний. В нашей стране проживают 239 000 человек, имеющих этот диагноз, и каждый год выявляется 50 000 новых случаев. От рака толстой кишки в России умирают 36 000 человек в год.
Однако этот диагноз не является приговором, кроме того, чем раньше обнаружен рак толстой кишки, тем больше у пациента шансов избавиться от заболевания.
Существует несколько основных причин возникновения рака толстой кишки. Рассмотрим их подробно:
- Заболевания толстой кишки — язвенные колиты, аденомы, полипы, болезнь Крона, семейный полипоз, воспалительные заболевания кишечника. Пациенты, имеющие подобные диагнозы, должны регулярно проходить диагностические обследования, поскольку риск заболеть раком у них возникает уже через семь–восемь лет после того, как были обнаружены указанные выше заболевания.
- Наследственность. Если у кого-то из близких родственников диагностирован рак толстой кишки, нужно обязательно проходить регулярные профилактические осмотры, поскольку генетическая предрасположенность значительно повышает риск образования опухоли.
- Пожилой возраст. Рак в большинстве случаев диагностируют у людей старше 50 лет, поэтому пожилым следует более внимательно относиться к состоянию кишечника.
- Характер питания. Изобилие в пище мяса, животных жиров и мучных блюд при недостатке растительной пищи, богатой клетчаткой, — все это может негативно сказаться на состоянии кишечника и привести к возникновению патологических процессов.
- Вредные привычки. Курение наряду со злоупотреблением алкоголем в целом очень ослабляет организм и отравляет его. Если же у человека вдобавок есть предрасположенность к заболеванию, то губительные привычки способны спровоцировать рак.
По очертанию новообразования выделяют: эндофитную (не имеющую четких границ, растущую в толще стенки кишки), экзофитную (овальную или круглую, растущую в просвет кишки) и блюдцевидную опухоль (сочетающую особенности обеих предыдущих и имеющую форму опухоли-язвы).
При некоторых особенностях клеточного строения из железистой ткани образуется аденокарцинома — она встречается в 75–80% случаев рака толстой кишки. Аденокарцинома может быть слизистой, в этом случае диагностируют мукоидный (слизистый, или коллоидный) рак. На оставшиеся 20–25% приходится перстневидноклеточный, или мукоцеллюлярный, рак. В этом случае клетки опухоли напоминают по форме перстень с камнем: узкий ободок с клеточным ядром. Также встречаются недифференцированная и неклассифицируемая формы рака.
В процессе развития рака толстой кишки выделяют четыре стадии.
- На первой стадии опухоль очень мала, она находится в пределах слизистой и подслизистой оболочек. На данном этапе болезни высокий эффект дает химиотерапия. В 74% случаев больные вылечиваются.
- На второй стадии рака толстой кишки опухоль еще не дает метастазов, но внедряется в близлежащие ткани. Условно врачи выделяют на этом этапе подкатегории болезни: А, В, С. Соответственно каждой категории процент выздоровления составляет 65%, 52%, 32%.
- Для третьей стадии характерно разрастание опухоли, она может распространиться на всю толщину стенки кишки, прорастать в лимфатические узлы. Процент выживаемости — менее 30%.
- Во время четвертой стадии опухоль имеет очень большие размеры. Новообразование затрагивает и ближайшие органы: как правило, метастазы переходят в печень, легкие, костную ткань, органы мочевыделительной системы. На этом этапе химиотерапия малоэффективна, прогнозы неутешительные, пятилетняя выживаемость наблюдается примерно у 6% пациентов.
Риску заболеть раком толстой кишки одинаково подвержены и мужчины, и женщины, течение болезни также не зависит от пола. Различия заключаются лишь в том, какие отделы толстой кишки более уязвимы у представителей обоих полов. Так, у мужчин чаще обнаруживают рак прямой кишки — до 60% случаев, а у женщин — ободочной (до 55% случаев).
Болезнь может начаться в любом возрасте, однако обычно рак толстого кишечника диагностируется у пациентов в возрасте после 50 лет, пик же заболевания приходится на 60–75 лет.
Данный вид рака коварен тем, что на ранних стадиях он может никак себя не проявлять. Однако некоторые изменения в организме должны насторожить пациента. Так, тревожными сигналами могут стать частые запоры, недержание газов или каловых масс, вздутие живота, ложные позывы к испражнению.
Если же в каловых массах появилась кровь или испражнения окрасились в малиновый цвет, необходимо срочно пройти обследование, так как кровоизлияние в кишечный просвет может указывать на онкологический процесс.
В целом при раке толстой кишки отмечается общее ухудшение самочувствия: слабость, потеря аппетита и веса, продолжительные боли в животе. При прогрессирующем процессе появляется анемия, выраженная чересчур бледным цветом кожи, непроходимость кишечника, скопление жидкости в области брюшины.
Заболевания разных отделов толстой кишки выражены специфическими симптомами. Так, если опухоль развивается в ректосигмоидном отделе толстой кишки (прямая кишка и сигмовидный отдел), то во время дефекации возникают сильные боли. При раке прямой кишки часто наблюдаются гнойные, кровянистые или слизистые примеси в каловых массах. При опухоли в поперечном отделе ободочной кишки отмечаются тяжесть, дискомфорт и ноющие боли в верхней части живота — их часто путают с гастритом или панкреатитом.
Продукты для профилактики рака:
- крестоцветные: брокколи, цветная капуста, кочанная капуста, брюссельская капуста;
- соя и продукты из нее;
- лук и чеснок;
- бурые водоросли;
- орехи и плодовые семечки;
- томаты;
- рыба и яйца;
- чай.
Поскольку течение болезни на начальном этапе может проходить скрыто, лицам старше 50 лет следует ежегодно проходить профилактические осмотры у врача-гастроэнтеролога. Если после подробного опроса, осмотра и пальпации брюшной полости пациента у врача возникли подозрения на образование опухоли в области прямой кишки, то он назначает исследование кала на скрытую кровь и общий (клинический) анализ крови. В случае если анализы подтвердили предположения врача, необходимо дальнейшее обследование.
Для того, чтобы более конкретно определить локализацию опухоли и ее размеры, врач может назначить следующие диагностические процедуры:
- Ирригоскопия — рентген кишечника, перед которым с помощью клизмы в организм вводят контрастное вещество. Это позволяет визуализировать состояние толстой кишки.
- Ректороманоскопия — частичный осмотр кишечника при помощи специального аппарата, который вводят в задний проход. Метод позволяет увидеть до 30 см толстой кишки.
- Колоноскопия — метод, аналогичный предыдущему, но с большим участком визуализации толстой кишки (до метра).
- Биопсия — взятие на анализ небольшого фрагмента слизистой оболочки кишки для его подробного исследования под микроскопом. Биопсию обычно назначают пациентам, имеющим полипы кишечника.
- Анализ крови на онкомаркеры — позволяет определить степень активности онкопроцесса в организме.
- Ультразвуковое исследование — визуализация состояния толстой кишки с помощью УЗИ через брюшную полость и ректально (с введением датчика в задний проход).
- ПЭТ-КТ (позитронно-эмиссионная томография, совмещенная с компьютерной томографией). Это исследование является наиболее чувствительным методом, позволяющим одновременно определить местоположение и размеры не только самой опухоли, но и распространенность онкологического процесса в организме (метастазов).
В мировой медицинской практике перечень методов диагностики рака толстого кишечника выбирается на основе международных стандартов. К сожалению, в государственных медучреждениях России не всегда придерживаются данных стандартов. А это может отразиться на результатах лечения самым трагическим образом.
Читайте также: