Симптомы опухоли в височных костях
Эти опухоли развиваются из лицевого нерва или окружающих тканей (гломусная опухоль, рак и т. д.).
Среди опухолей, исходящих из лицевого нерва, чаще всего 1встр.ечается невринома, исключительно \редко саркома и менингиома.
Невринома лицевого нерва отмечается значительно реже, чем невринома слухового нерва. Всего в мировой литературе к ill9i63 г. описано 51 наблюдение (Kette). B 1005 ir. Schmidt сообщил еще об одном случае, а в 1966 г. Koide, Takahaschi и Arai представили данные о множественной невриноме лицевого нерва.
Опухоли вертикального (сосцевидного) сегмента лицевого нерва встречаются чаще, чем опухоли горизонтального сегмента нерва. По мере роста они могут распространиться в барабанную полость и лабиринт, обнажить твердую 'мозговую оболочку задней и средней черепных ямок и даже проникнуть в мозг с развитием абсцесса мозга и других внутричерепных осложнений. При (разрушении передней стенки наружного слухового прохода опухоль может вовлечь околоушную железу, а при деструкции верхушки сосцевидного отростка — мягкие ткани шеи.
Барабанная перепонка обычно почти не изменена, однако при распространении опухоли в барабанную полость отоскопические изменения могут быть резко выражены, вплоть до выпячивания перепонки или разрушения ее полиповидной опухолью, выступающей в наружный слуховой проход.
Симптомы невриномы лицевого нерва зависят от локализация и направления роста опухоли. Паралич лицевого нерва при опухоли, исходящей из вертикального сегмента нерва, является ранним и нередко единственным в течение рада лет. Однако описаны случаи (Kettel), когда паралич отсутствовал. При поражении горизонтального сегмента появлению паралича чаще предшествует понижение слуха. Обычно паралич нерва возникает раньше, чем появляется опухоль •в наружном слуховом проходе, но не всегда. Иногда до наступления слабости лицевого нерва возникает тик. Паралич лицевого нерва при поражении обоих его сегментов развивается постепенно, однако может появиться внезапно, чаще он бывает стойким, но наблюдаются и ремиссии.
Понижение олуха при опухолях горизонтального сегмента сможет предшествовать появлению паралича лицевого нерва в течение нескольких лет. С ростом опухоли и вторичным инфицированием (гнойный средний отит) слух еще более ухудшается. При деструкции опухолью внутреннего уха наступает глухота з сочетании с нарушением вестибулярной функции. Однако головокружение может отсутствовать 'благодаря центральной компенсации, чему способствует медленный рост опухоли.
При опухолях вертикального сегмента нерва, не распространяющихся на барабанную полость, слух нормальный или может быть понижен за счет закупорки наружного слухового прохода полипом, проникшим туда через переднюю стенку сосцевидного отростка.
Нарушение вкуса в передних 2/3 языка и а стороне, соответствующей опухоли, свидетельствует о локализации опухоли проксимальнее отхождения барабанной струны.
Боль в ухе отсутствует за редким исключением. Обычно ее появление связано со вторичным гнойным средним отитом или внутричерепными осложнениями.
Изменения барабанной перепонки в более ранних стадиях опухоли горизонтального отрезка лицевого нерва описаны выше.
Опухоль в наружном слуховом проходе вначале имеет .гладкую поверхность, покрытую эпителием, затем вследствие мацерации эпителия она принимает вид полипа.
Рентгенологическое исследование височных костей мало информативно. |В отдельных случаях можно заподозрить опухоль лицевого нерва при наличии четко ограниченной зоны просветления над шило-сосцевидным отверстием (Miehlke). Томография, по-видимому, более перспективна, так как она может выявить деструкцию наружного слухового прохода и барабанной полости (Miindnich и Frey).
Лечение исключительно хирургическое. В зависимости от локализации опухоли производится простая трепанация, аттикоантротомия или радикальная операция, при необходимости — лабиринтэктомия. Полное удаление опухоли и замещение дефекта нерва аутотрансплантатом обычно дает эффект (при хорошей хирургической технике — более чем у 90% больных). Однако если имеется дегенерация мимических мышц, необходимо прибегнуть к мышечной или фасциальной пластике. При сохранившейся функции нерва Lundgren советует удалять опухоль не полностью, оставляя место ее выхождения из нерва с расчетом на то, что возможны остановка роста опухоли на ряд лет и сохранность функции нерва при наличии достаточно широкой операционной полости, допускающей новое распространение опухоли.
Кроме невриномы лицевого нерва, описаны нейроксантома его (М. А. Москаленко), менингиома барабанного его отдела выявлена (Cawthorne на операции по поводу предполагаемой невриномы слухового нерва и успешно удалена с последующей операцией трансплантации) и саркома сосцевидного отдела лицевого нерва (по одному наблюдению Kettel, Guttmann и Simon, Figi и Hempstead). Клинически саркома в 2 случаях протекала как доброкачественная невринома, без рецидива после , операции. Больной, .наблюдаемый Figi и Hempstead, умер через 3 месяца после операции.
Отличить невриному лицевого нерва от других опухолей в наружном слуховом проходе или в барабанной полости, с одной стороны, а с другой — от хронического гнойного среднего отита, осложнившегося парезом лицевого нерва, нелегко.
Эпидермоидная опухоль характеризуется постепенным развитием паралича лицевого нерва, гомолатеральной тугоухостью, отсутствием выраженных отоскопических изменений, рентгенологически кистоподобной полостью, окруженной .как бы .капсулой из уплотненной кости, но истонченной сверху.
Гломусная опухоль среднего уха, как установил Rosenwasser, развивается из детально описанных Guild гломусных телец (нехромаффинный параганглий), адвентиции луковицы яремной вены (непосредственно под дном барабанной полости, из этих же телец по ходу барабанного нерва — в одноименном сплетении, на медиальной стенке барабанной полости) и из гломусных телец по ходу ушной ветви вагуса (в описанном случае Bradley и Maxwell гломусная опухоль, или параганглиома, находящаяся непосредственно под верхушкой сосцевидного отростка, разрушила здесь лицевой нерв). Эта опухоль, представляющая собой клубок анастомозирующих артерио-венозных капилляров и прекапилляров с включенными гломусными клетками, тесно связана с системой блуждающего нерва. К настоящему времени в мировой литературе приведено свыше 200 случаев опухолей яремного гломуса.
Гломусные опухоли встречаются в 5 раз чаще у женщин, чем у мужчин, и преимущественно в среднем возрасте. Опухоли проникают в барабанную полость из купола яремной вены либо развиваются в самой барабанной, полости, затем заполняют ее, разрушают барабанную перепонку и выступают в наружный слуховой проход в виде сильно кровоточащего при дотрагивании полипа. Опухоль может распространяться в пирамиду височной кости, внутреннее ухо и полость черепа. В наблюдении Weile и Lane опухоль, разрушив всю пирамиду височной кости, проросла в .носоглотку.
Чаще всего встречается гломусная опухоль среднего уха и яремной ямки, причем в половине случаев опухоль выявляется в наружном слуховом проходе (П. Г. Вайшенкер). Гломусная опухоль вызывает понижение слуха по проводниковому типу и различные степени нарушения. лабиринтной функции, вплоть до ее выпадения. Ушные симптомы обычно предшествуют довольно частому поражению лицевого нерва (по данным Fuller, Brown, Harrison Siekert, паралич лицевого нерва наблюдался у 19 из 72 больных с гломусной опухолью); реже встречается обратное явление. Поражение IX—XII черепно-мозговых нервов свидетельствует о распространении, процесса на яремную ямку и наблюдается в более поздней стадии опухоли (Э. П. Флейс).
Проникновение опухоли в полость черепа чаще отмечается в заднюю ямку через сосцевидный отросток или яремную ямку.
При рентгенологическом исследовании (включая томографию) можно наблюдать в зависимости от стадии и направления роста опухоли расширение яремной ямки, ее нечеткие контуры, затемнение нижнего и среднего отделов барабанной полости, разрушение дна барабанной полости, частичное разрушение нижней и задней поверхности пирамиды, истончение боковой массы затылочной кости.
Естественно, что сочетание опухоли яремного гломуса с периферическим параличом лицевого нерва может напоминать невриному лицевого нерва, как и хронический гнойный средний отит, осложненный полипом.
Лечение гломусной опухоли сводится к операции, лучевой терапии или комбинации их. Хирургическое вмешательство показано при опухоли, не распространяющейся за пределы среднего уха. При неполном удалении опухоли применяется дополнительное облучение.
B связи с сильным кровотечением (осложняющим удаление опухоли) в последнее время операция производится с контролируемым глубоким снижением кровяного давления. После удаления опухоли вместе с поврежденным ею лицевым нервом дефект нерва замещается аутотрансплантатом.
Комбинированное лечение проводится при гломусной опухоли среднего уха и яремной ямки. При распространении опухоли ,в полость черепа и значительной деструкции височной и затылочной костей применяется только лучевая терапия (дистанционная статическая гамматерапия).
Хронический гнойный средний отит. В отличие от невриномы лицевого нерва паралич лицевого нерва при хроническом гнойном среднем отите обычно является не первым симптомам, а развивается после длительного гноетечения. При сохранности барабанной перепонки Bradley и Maxwell обращают внимание на то, что во время исследования эластичным серебряным зондом барабанная перепонка при хроническом среднем отите дает ощущение флюктуации, тогда как при невриноме и гломусной опухоли ощущается плотность резины. При наличии полипа отсутствие его кровоточивости говорит против гломусной опухоли.
Выявленное при рентгенологическом исследовании нарушение пневматизации сосцевидного отростка свидетельствует о хроническом среднем отите, но при этом не исключена невринома. При сохранности пневматизации одновременная деструкция стенок наружного слухового прохода (задней и нижней)., дна барабанной полости и латеральной стенки аттика характерна для невриномы и не характерна для хронического среднего опита. Специфичная для гломусной опухоли рентгенологическая картина описана выше.
В трудных для диагностики случаях приходится прибегать к биопсии. Последняя проста при наличии полипа. При сохранности барабанной перепонки делается разрез, как при операции на стремени при отосклерозе; после отворачивания барабанной перепонки осматривается барабанная полость я берется материал для биопсии.
Рак среднего уха. В отличие от неврогенной опухоли для рака характерно длительное гноетечение, зловонный гной и грануляции, протяженный кариес (рак почти всегда развивается на почве хронического гнойного среднего отита), поздний паралич лицевого нерва, сильная боль в ухе. Иногда (в более поздней стадии заболевания) на рентгенограмме имеются выраженные деструктивные изменения. Окончательный диагноз ставится при .помощи биопсии.
Лечение как рака, так и других злокачественных опухолей уха комбинированное (хирургическое в сочетании с облучением). Проблема щажения лицевого нерва и восстановления его функции при этих заболеваниях отходит на задний план.
Туберкулез среднего уха. Определенное знамени; для дифференциальной диагностики имеет отсутствие специфических признаков в организме. Рентгенологическое исследование мало информативно. Решающую роль играет биопсия.
Ишемический паралич лицевого нерва. Практическое значение для дифференциальной диагностики имеет начальная стадия невриномы лицевого нерва при отсутствии отоскопических изменений.
Ввиду отсутствия каких-либо выраженных симптомов (за исключением паралича лицевого нерва) диагноз может быть очень затруднен. Рентгенологическое исследование также не облегчает диагностику; известное значение для распознавания невриномы может иметь томография.
Miehlke рекомендует в неясных случаях после 2 месяцев безуспешного консервативного лечения проводить ревизию сосцевидного отростка и канала лицевого нерва.
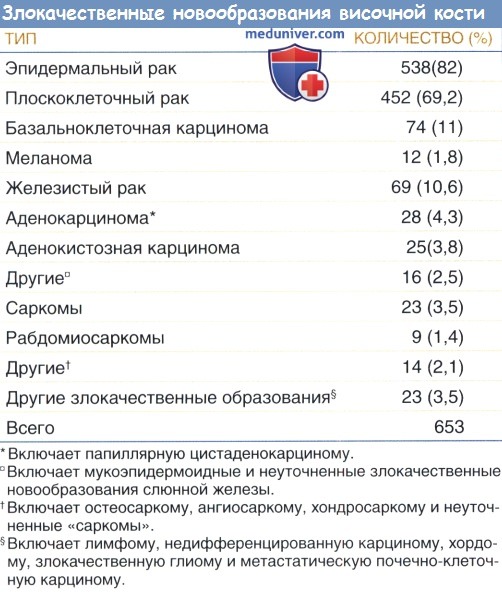
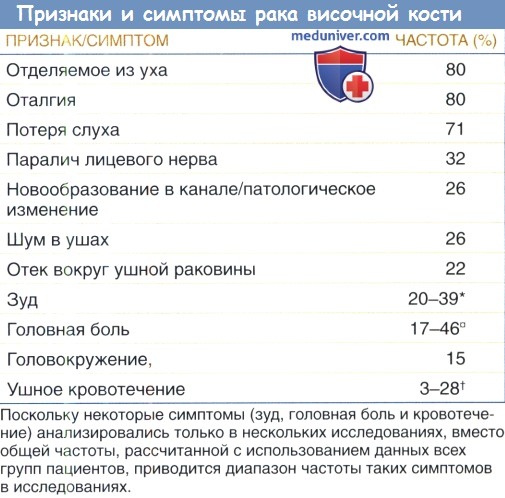
Плоскоклеточный рак височной кости нередко диагностируется поздно по причине неспецифической природы типичных симптомов.
В таблице ниже перечислены наиболее частые признаки и симптомы из нескольких больших групп. Первоначальное проявление карциномы височной кости очень похоже на хронический наружный отит или хронический гнойный средний отит, включая гнойную оторею с неприятным запахом, тяжелую оталгию, кровотечение и зуд.
Пациентов с хроническим гнойным процессом в ухе, не поддающимся терапии антибиотиками, необходимо тщательно обследовать на предмет злокачественного новообразования. Раннее выявление может оказать значительное влияние на результат лечения.
Другие симптомы злокачественного новообразования включают потерю слуха, головные боли, звон в ушах, головокружение и заложенность уха. Постановку диагноза часто осложняет вторичная бактериальная инфекция.
Поражение черепного нерва обычно происходит позже, и является зловещим признаком значительного распространения опухоли. При прорастании опухоли в сегмент сосцевидного отростка или барабанной полости, или распространением в околоушную слюнную железу может быть затронут лицевой нерв.
Вовлечение в процесс других черепных нервов может вызывать широкий спектр симптомов, включая парестезию лица, хрипоту, нарушения зрения и дисфагию. Распространение на суставную ямку может привести к тризму, а вовлечение в процесс твердой мозговой оболочки— вызывать сильную боль и головную боль.
а) Доброкачественные формы опухоли височной кости. Ряд наиболее распространенных доброкачественных заболеваний часто протекает в виде, схожем со злокачественными опухолями височной кости.
К таким формам заболевания относятся хронический гнойный средний отит с наличием или отсутствием холестеатомы, холестеатомы наружного слухового прохода (НСП), экзостозы наружного слухового прохода (НСП) или остеомы и псевдоэпителиоматозная гиперплазия (ПГ). Считается, что псевдоэпителиоматозная гиперплазия является результатом хронического раздражения эпителия, что часто связано с хроническими инфекциями.
Необходимо рассматривать псевдоэпителиоматозную гиперплазию при вызывающих подозрение заболеваниях НСП. Описаны документально подтвержденные случаи ПГ, изначально диагностированные как плоскоклеточный рак; и, наоборот, при изначально поставленном диагнозе ПГ после соответствующей хирургической резекции, спустя годы был выявлен плоскоклеточной рак.
б) Плоскоклеточный рак височной кости. Плоскоклеточный рак является наиболее распространенным гистологическим подтипом злокачественных новообразований височной кости и составляет 60-85% всех злокачественных опухолей этой области. Локализация включает НСП, пространство среднего уха или сосцевидного отростка и обширные опухоли ушной раковины.
Местные и отдаленные метастазы из опухоли височной кости наблюдаются редко. Частота местного метастазирования составляет 9— 18%. При поражении лимфоузлов, чаще вовлекаются верхние яремно-двубрюшные и околоушные узлы.
в) Базальноклеточная карцинома. Базальноклеточная карцинома составляет, приблизительно 11% опухолей височной кости. Вовлечение в процесс височной кости чаще возникает в результате распространения опухоли из ушной раковины с вовлечением в патологический процесс НСП. Такая форма распространения особенно часто наблюдается при поражениях, возникающих на коже в предушной области и в области чаши ушной раковины.
Базальноклеточная карцинома редко мета-стазирует, но может быть очень агрессивной при местном распространении. При Базальноклеточной карциноме прогноз обычно лучше, чем при плоскоклеточном раке, и даже после метастазирования возможна радикальная резекция опухоли.
г) Меланома. Меланома в НСП и височной кости, встречается редко. В отличие от ушной раковины, которая подвергается большому количеству воздействия ультрафиолетового излучения, НСП защищен.
Когда меланома затрагивает проход или височную кость, она обычно прогрессирует и имеет очень плохой прогноз. Лечением является резекция (если возможно) с последующей лучевой терапией.
д) Железистые злокачественные новообразования (аденокарциномы). Злокачественные новообразования, возникающие из железистых структур НСП, встречается редко и составляет приблизительно 10-20% всех злокачественных опухолей височной кости.
Имеется значительное разнообразие патологической классификации таких злокачественных поражений. Литература изобилует различными описаниями церумином, рака апокринных желез, папиллярной цистаденокарциномы и аденокарциномы церуминальных желез. В недавних публикациях предпринимались попытки упростить такие беспорядочные классификации.
В настоящее время в литературе определяются две первичные злокачественные железистые опухоли: аденокистозная карцинома и аденокарцинома церуминальных желез. Описаны другие менее распространенные железистые злокачественные новообразования височной кости, такие как мукоэпидермоидная карцинома.
Аденокистозная карцинома является наиболее часто встречающимся злокачественным железистым новообразованием наружного слухового прохода (НСП). Это поражение обычно характеризуется медленным, но постоянным ростом и предрасположенностью к периневральной инвазии. С гистологической точки зрения опухоль состоит из хорд и островков неопластических эпителиальных клеток.
Существует четыре классически описанные гистологические картины: решетчатая, трубчато-гландулярная, солидная и гиалиновая. Солидная опухоль имеет самый плохой прогноз. Лечением аденоки-стозной карциномы является хирургическая резекция с широкими краями.
Аденокистозная карцинома также может распространяться в гаверсову костную систему без выраженного разрушения кортикального слоя. Часто выполняется краткосрочное радикальное удаление опухоли; тем не менее, довольно распространены местные рецидивы, они часто возникают через 8-10 лет после первичного хирургического вмешательства. Вдобавок к местному рецидиву опухоль может появляться рядом с основанием черепа или внутри черепа по причине нейронного распространения.
Такая картина позднего местного рецидива осложняет интерпретацию исследований, документально регистрирующих пятилетние коэффициенты выживаемости при аденокистозной карциноме. Также наблюдается отдаленное метастазирование, наиболее часто в легкие. Тем не менее пациенты могут жить в течение многих лет с активным рецидивирующим или метастатическим заболеванием, и рецидивы необязательно приводят к быстрой смерти.
Аденокарцинома церуминальных желез — это менее распространенная форма злокачественных железистых опухолей височной кости. Институт патологии Вооруженных сил США разделил такие опухоли на низкодифференцированную форму (папиллярная цистаденокарцинома) и недифференцированную форму.
Низкодифференцированный одтип часто растет медленно, редко метастазирует, и часто может быть отличим от доброкачественной аденомы только при патологической инвазии в окружающие ткани или кости. Опухоль обычно состоит из двухслойных кубических или столбчатых эпителиальных клеток, р асположенных в виде железистой структуры.
Обычно присутствует различное количество атипии и плеоморфизма. Низкодифференцированная аденокарцинома представлена недифференцированными клетками, которые часто напоминают метастазы из других опухолей.
Методом выбора является широкая хирургическая резекция с послеоперационным облучением. Такие опухоли обладают способностью к распространению на подкожный уровень, что часто создает трудности при анализе краев. Распространение опухоли за пределы наружного слухового прохода (НСП) имеет плохой прогноз.

КТ височных костей без контраста в (а) аксиальной, (б) фронтальной и (в) сагиттальной проекциях: массивное образование, разрушающее пирамиду левой височной кости.
Опухоль распространяется в область ската, поражает основание клиновидной кости. Ее расположение в области каменисто-скатового синхондроза является признаком агрессивной хондросаркомы основания черепа.
Обычно структура таких опухолей представлена сильно кальцифицированным хондроидным матриксом, имеющим форму кольца или арки;
но у данного пациента содержание кальцифицированного матрикса в опухоли минимально, что затрудняет постановку диагноза.
Хондросаркому основания черепа всегда следует рассматривать в качестве возможного заболевания, поражающего костные структуры данной области.
Также стоит рассмотреть возможность наличия метастатического поражения, плазмоцитомы, холестеатомы верхушки пирамиды, хордомы.
е) Саркома височной кости. Саркомы являются наиболее распространенным злокачественным новообразованием у детей. Тем не менее, саркомы височной кости чрезвычайно редкое явление, представляющее меньше 5% всех злокачественных образований височной кости.
Рабдомиосаркома — это наиболее часто встречающийся вариант; она составляет около 30% всех сарком височной кости. Другие типы включают фибросаркому, остеобластическую саркому, саркому Юинга, саркому Капоши, хондросаркому и недифференцированные саркомы.
Рабдомиосаркома — это наиболее распространенная саркома мягких тканей у детей. Область головы и шеи — типичная первичная локализация. Частота вовлечения в патологический процесс головы и шеи различается в зависимости от исследования, но в последнем межгрупповом исследовании (IRS-IV) сообщалось о 16% для области головы и шеи (включая глаза) и 25% для параменингеальной локализации.
Однако фактически менее 10% поражений головы и шеи затрагивают височную кость. Больше 70% пациентов оказываются в возрасте до 10 лет, средний возраст составляет пять лет. Большинство остеобластических поражений возникает из среднего уха.
Проявляющиеся вначале симптомы схожи с симптомами хронического среднего отита, и включают ото-рею с гнойными выделениями или с кровью, оталгию, полипы в слуховом проходе и грануляционную ткань, а также потерю слуха. Тем не менее, РМС, возникающая в каменистой части височной кости, может вызывать головные боли и паралич черепных нервов, не связанные с ушными симптомами.
Естественный ход развития РМС в височной кости охватывает агрессивную местную инвазию с предрасположенностью к отдаленным метастазам. До 14% пациентов с РМС с параменингеальной локализацией имеют отдаленные метастазы.
В среднем ухе опухоль быстро проникает в фаллопиев канал, приводя к парезу или параличу лицевого нерва, и затем может распространяться проксимально во внутренний слуховой канал, другие черепные нервы и оболочки головного мозга. Она также может распространяться путем разрушения тегмена или вдоль евстахиевой трубы.
Рабдомиосаркомы раз виваются из поперечнополосатых скелетно-мышечных клеток. Первоначальные подвиды РМС — это эмбриональный, альвеолярный и недифференцированный. Ранее описываемые гроздевидные и веретеноклеточные варианты в настоящее время относятся к подтипам эмбриональной саркомы.
В данных IRS-IV 70% опухолей были вариантами эмбриональной/гроздевидной/веретеноклеточной саркомы, 20% альвеолярной, 4% недифференцированной. Эмбриональный вариант насчитывает значительное большинство поражений головы и шеи. Тип РМС значительно влияет на прогноз. Эмбриональные подтипы, в целом, имеют благоприятный исход, по сравнению с альвеолярным и недифференцированным типом. Система классификации для РМС более сложная, чем для большинства злокачественных новообразований.
Существует система классификации TNM (размер опухоли/наличие раковых клеток в лимфатических узлах/наличие метастазов) одновременно с системой классификации группы IRS (международное изучение рабдомиосаркомы). Система классификации включает четыре группы, и основывается на операбельности опухоли.
Группа I включает заболевания, распространение которых позволяет выполнить радикальную резекцию.
Группа II — это случаи потребовавшие широкой резекции с микроскопической картиной положительных краев.
Группа III — случаи частичной резекции, группа IV — наличие метастазов.
Раньше лечение РМС височной кости заключалось в агрессивной хирургической экстирпации, которая приводила к частым осложнениям и плохим результатам. До 1970-х ровень излечения при РМС головы и шеи составлял только 20%. С 1970-х уровень излечения при локализованной РМС увеличится почти в три раза с 25%, приблизительно, до 70% при применении комбинированной терапии, включающей хирургическое вмешательство и полихимиотерапию с проведением или без лучевой терапии.
Предполагается, что у некоторых пациентов с благоприятным характером заболевания и отсутствием метастазов, общее длительное выживание должно составить более 80%. В течение последних нескольких десятилетий было выполнено четыре межгрупповых исследования рабдомиосаркомы (IRS). Самое последнее исследование, IRS-IV, включало пациентов с 1991 года по 1997 год, и в настоящее время доступны данные многолетних наблюдений этого исследования.
В настоящее время стандартным протоколом лечения является хирургическая биопсия для патогистологического диагноза с последующей химиотерапией, и возможной лучевой терапией. Используя такой подход, коэффициент трехлетней выживаемости при РМС головы и шеи поднялся до 75%. Общий исход лечения для пациентов, включенных в исследование IRS-IV, был схож с IRS-III.
Саркомы, отличные от РМС, — более редкие новообразования височной кости. Риск развития таких сарком повышается после неоадъювантной лучевой терапии. Саркома Юинга лучше отвечает на химиолучевую терапию, как и РМС.
При других саркомах, включая остеобластическую саркому, фибросаркому, саркому Калоши, хондросаркому и липосаркому, необходима широкая резекция единым блоком, возможно, с последующим облучением. Редкость этих опухолей делает данные выживаемости и прогноза ненадежными.
ж) Метастазы. Метастазы в височную кость — редкое явление. Причиной метастазирования обычно является гематогенное распространение из височной доли мозга.
Наиболее распространенными раковыми опухолями, метастазирующими в височную кость, являются опухоли молочной железы (25%), легких (11%), почек (9%), желудка (6%), бронхов (6%) и предстательной железы (6%). Чаще всего встречающиеся симптомы включают потерю слуха, паралич лицевого нерва и головокружение.
Прогноз для пациентов с метастазами в височную кость различается в зависимости от гистопатологии, но обычно плохой. Когда проводится лечение, оно обычно включает паллиативную лучевую терапию.
з) Другие злокачественные новообразования. Помимо описанных ранее встречаются другие злокачественные новообразования с вовлечением височной кости, непосредственно распространяющиеся из прилегающих областей. Опухоли, возникающие в околоушной железе, носоглотке, ушной раковине и центральной нервной системе, могут распространяться на височную кость.
Лечение зависит от особенностей патологического процесса, но часто влечет за собой широкую хирургическую резекцию, если считается, что опухоль операбельна. Другие редкие опухоли включают экстрамедуллярную плазмоцитому, лимфому и гемангиоперицитому, все они вовлекают в патологический процесс другие области головы и шеи намного чаще, чем височную кость.
Наконец, следует упомянуть гистиоцитоз из клеток Лангерганса (ЛКГ), ранее называвшейся гистиоцитозом X. Хотя и не являющийся истинно злокачественным, ЛКГ может представлять собой распространенный процесс при местно агрессивном заболевании.
Гистиоцитоз из клеток Лангерганса обычно поражает детей, но может наблюдаться во всех возрастных группах. Он включает аномальное разрастание и скопление клеток Лангерганса, которые являются антиген-презентующими клетками, сосредоточенными в эпидермисе. Очаги поражения выглядят мягкими и гранулированными с областями некроза и геморрагии.
При микроскопии обнаруживаются гроздья клеток Лангерганса, эозинофилы, многоядерные гигантские клетки и другие воспалительные клетки. Под электронным микроскопом в клетках Лангерганса могут быть идентифицированы гранулы Бирбека, которые специфичны для ЛКГ.
Обычно клетки Лангерганса (ЛКГ) разделялись на три возрастающие по степени агрессивности группы: эозинофильная гранулема, болезнь Хенда-Шюллера-Крисчена и болезнь Леттерера-Сиве. В настоящее время для характеристики этих трех групп используются описательные термины (локализованное, многоочаговое и диссеминированное заболевание).
Приблизительно у 25% пациентов с ЛКГ развиваются ушные симптомы. Может наблюдаться грануляционная ткань в среднем ухе или НСП, оторея и потеря слуха из-за разрушения косточек. Сопутствующие симптомы включают болезненный отек свода черепа, увеличение шейных лимфатических узлов и сыпь, напоминающую хронический дерматит.
В процесс могут быть вовлечены другие костные области, в других органах может развиться диссеминированное заболевание, особенно у младенцев. При рентгенографии черепа могут быть выявлены характерные полупрозрачные области, что может помочь при постановке диагноза. Биопсия поражений является решающей диагностической процедурой, она должна выполняться у любого ребенка, особенно младше трех лет, с наличием гранулематоза или полипоидного заболевания среднего уха, чтобы исключить ЛКГ.
Консервативный кюретаж зачастую вполне достаточен для лечения ограниченного заболевания, прогноз в таких случаях обычно прекрасный. Для выполнения обширной мастоидэктомии или резекции области поражения нет причин. Для пациентов с многоочаговым и диссеминированным заболеванием, жизненно важную роль играет адъювантная химиотерапия и лучевая терапия.
Выживаемость при многоочаговой форме заболевания составляет 65-100%, но у детей с диссеминированным заболеванием прогноз очень плохой.
Доброкачественные поражения среднего уха представлены довольно большим количеством местных и системных поражений, локализующихся по всей глубине среднего уха и не выходящих за пределы височной кости. Несмотря на их доброкачественные гистологические характеристики, эти поражения могут быть локально разрушительными для организма человека и, прежде всего, для его нервной системы. Точная диагностика и направленное лечение необходимы для предотвращения или остановки прогрессирования аудиологической и вестибулярной дисфункции, а также нарушений в работе лицевого нерва, которые часто присутствуют при доброкачественных опухолях и других новообразованиях. Некоторые из этих поражений довольно редки и не охарактеризованы до мелочей, поскольку база прецедентов малочисленна, а методы лечения не установлены.
Понимание патофизиологии и молекулярной биологии этих поражений позволит более объективно классифицировать, охарактеризовать доброкачественную опухоль и дать прогресс лечению.
Далее будут рассмотрены наиболее часто встречающиеся доброкачественные новообразования среднего уха, этиология и патофизиология которых в основном изучена хорошо.
Гломусная опухоль
Гломусные опухоли разделяют на барабанные и яремные. Барабанные возникают по ходу расположения ветви нерва Якобсона - языкоглоточного нерва, а яремные - на аурикулярной ветви нерва Арнольда (блуждающего). Оба типа поражений характеризуются медленным ростом и распространяются по пути наименьшего сопротивления: например, сквозь височную кость по нейронным отверстиям и сосудистым каналам, а также по евстахиевой трубе и гаверсовы каналы — небольшие отверстия в трубчатых костях человека и других млекопитающих.
Динамика появления спорадическая, но известны и случаи наследственной предрасположенности к появлению гломусных опухолей. Дефектный ген передается носителями мужского пола, но наследственные случаи заболевания проявляются лишь у женщин. Опухоль может проявляться через поколение, обычно это происходит в возрасте старше 50 лет.
Внешне — это красновато-фиолетовые, сосудистые, дольчатые массы. Они напоминают обычные параганглии с характерными типами клеток.
Симптомы
Поскольку в первую очередь опухоль поражает кровеносные сосуды, характерным признаком является шум в ушах. Этот симптом проявляется раньше других. Дальнейший рост опухоли приводит к тугоухости вследствие нарушения мобильности слуховых косточек. Чем больше разрастается опухоль, тем сильнее нарушается целостность барабанной перепонки, возникает кровотечение, дисфункция лицевого нерва, нейросенсорная потеря слуха и головокружение. Если опухоль будет выделять катехоламины, больной будет страдать от головных болей, диареи, тахикардии или гипертонии. Прочие симптомы: боль и давление в ушах, оторея кровавая, пульсация и шум.
Лечение
Основной способ лечения — хирургический. Маленькие поражения обычно удаляются после отоскопии. Иногда для резекции применяются лазеры. Чем больше размер опухоли, тем труднее её удалить. Полное удаление производится более чем у 90% пациентов. Еще у 10% опухоли становятся неоперабельными, в таких случаях показана паллиативная лучевая терапия (она останавливает рост).
Периферические опухоли нервных оболочек (шванномы)
Периферические опухоли нервных оболочек происходят из шванновских клеток в периферической нервной системе. Наиболее распространенные доброкачественные опухоли такого типа — это шванномы и нейрофибромы, около 45% этих поражений образуется именно в голове или шее. Наиболее распространенной опухолью височной кости и мостомозжечкового угла является шваннома, она составляет примерно 6% всех внутричерепных опухолей и около 91% опухолей, возникающих вокруг височной кости.
Шванномы обычно возникают в пределах внутреннего слухового прохода, над мостомозжечковым углом или яремной впадиной. Тем не менее, они иногда возникают и в пределах среднего уха, мешая работе лицевого нерва. Расширение шванномы за пределы среднего уха вызывает порой необратимые слуховые нарушения или частичную потерю слуха даже после успешного лечения.
Симптомы
Шванномы бывают вестибулярными и лицевого нерва. Последние растут медленнее и часто никак себя не проявляют очень долгое время. Шванномы лицевого нерва встречаются в 30% случаев и приводят к параличу или тремору лица. Наиболее распространен у больных медленно прогрессирующий паралич, сопровождающийся гемифациальными спазмами. Последовательные приступы паралича означают, что лицевой нерв поврежден. Прочие симптомы: ноющая боль в половине лица, онемение щеки и виска, потеря слуха и шум в ушах, головокружение, оторея.
Лечение
Лечение заключается в наблюдении, микрохирургии или стереотаксической радиохирургии. Простое наблюдение и периодические сеансы МРТ являются оправданными для опухолей, которые малы в размере и несимптоматичны. Хирургическое лечение показано опухолям с интенсивным ростом. Удаление опухоли почти всегда означает удаление лицевого нерва частично или целиком. Тем не менее, операция должна быть проведена как можно раньше, если соседние участки тканей находятся под угрозой (ЦНС или другие части уха).
Аденома среднего уха
Аденома среднего уха — это еще одно новообразование, симптомами которого является боль в ушах, головокружение, частичная потеря слуха. Часто развивается эрозия слуховых косточек. Внешне аденома среднего уха — мягкая ткань, не затрагивающая барабанную перепонку, но ухудшающая качество слуха. На ранних стадиях это поражение часто путают с хроническим отитом, диагноз редко ставится до операции, и обычно аденома среднего уха диагностируется во время процедуры мастоидэктомии. Единственный эффективный способ лечения — хирургическое удаление аденомы. Если слуховые косточки так же содержат больную ткань, их удаляют во избежание рецидива (фиксируется около 18% повторяющихся после удаления аденом).
Хористома
Хористома — плотная масса гистологически нормальной ткани, расположенная в анатомически неприемлемом для этого месте. Большинство хористом развиваются в слюнных железах, однако хористомы нервных клеток и сальных желез также встречаются.
Микроскопически хористома среднего уха выглядит как хорошо сформированные серозные и слизистые ацинусы произвольного или лобулярного формирования. Также могут присутствовать муцинозные микроцисты и компоненты фиброзно-жировой ткани.
Среди самых распространенных симптомов хористомы среднего уха можно выделить перекос мышц лица, кондуктивную тугоухость, серозный отит, шум в ушах, оторею.
Если опухоль не растет, её можно не удалять. Вероятность перерождения хористомы в рак довольно мала.
Гемангиомы и сосудистые мальформации
Гемангиомы обычно проявляются в течение первого месяца жизни и характеризуются быстрым периодом роста (пролиферативной фазой) с последующим медленным периодом инволюции. Гемангиомы среднего уха встречаются крайне редко. Эти сосудистые аномалии почти всегда присутствуют у ребенка с рождения или развиваются в течение первых месяцев жизни, и потом либо растут, либо начинают рубцеваться и исчезать.
Гемангиомы бывают артериальными, капиллярными, венозными, лимфатическими или сочетают в себе несколько типов. Сосудистые аномалии височной кости составляют менее 1% от всех костных опухолей. Возможно хирургическое удаление гемангиом в случае, если новообразование приводит к потере слуха. При медленном росте или его отсутствии операция не нужна.
Гистиоцитоз X (эозинофильная гранулема)
Гистиоцитоз Лангерганса (ретикулоэндотелиоз либо эозинофильная гранулема) является редким расстройством, которое характеризуется накоплением клеток Лангерганса. Бывает множественным и одиночным, описывается в трех формах: легкой, протекающей в виде костных эрозий длинных костей, позвонков, костей таза, верхней и нижней челюсти.
Синдром Леттерера-Сиве и синдром Ханда-Шуллера являются хроническими и более тяжелыми формами гистиоцитоза. В последних двух случаях обычно задействованы несколько органов. Точная причина аномальных пролифераций неизвестна, однако предполагаемые причины относятся к таким категориям: метаболические, генетические, инфекционные, опухолевые, иммунологические.
Внешне эозинофильная гранулема — это мягкая, рыхлая, красная масса, состоящая из гистиоцитов, эозинофилов, лимфоцитов, плазматических клеток и многоядерных гигантских клеток. В лабораторных условиях наличие гистиоцитов распознается по трехслойным палочковидным органеллам в цитоплазме внутри ядра клетки.
Для заболевания характерны повреждения сосцевидного отростка височной кости или всей височной кости. Одиночные формы эозинофильной гранулемы чаще встречаются у детей в возрасте старше 5 лет, а во взрослом возрасте проявляются более тяжелые, системные формы гистиоцитоза.
Основные симптомы при гистиоцитозе среднего уха: отек заушной области, оторея, скопление грануляционной ткани в наружном слуховом проходе, наружный отит. Последствия: потеря слуха или эрозия слуховых косточек, возможна нейросенсорная тугоухость. Остеолитические поражения височной кости часто принимают за симптомы гнойного мастоидита или холеастому.
Лечение обычно заключается в хирургическом удалении или (при неоперабельных случаях) в низких дозах лучевой терапии. При мультисистемных поражениях показаны стероиды внутривенно. Для предотвращения повторного образования гранулемы хирургическая резекция подразумевает чистку костной полости, созданной опухолью. Эозинофильная гранулема исчезает полностью после удаления, без рецидива
Мультисистемные поражения без участия костной ткани имеют гораздо более негативный прогноз, процент смертности в этих случаях равен 40%.
Читайте также:

