Радиоизотопная диагностика рака легких
Ранняя диагностика рака легких способна предотвратить прогрессирование заболевания и обеспечить результативное лечение. Выявление опухоли на 1—2 стадии положительно отображается на дальнейшем прогнозе. При 3—4 стадии диагностические мероприятия выполняются для выявления новообразования и контроля лечения. Важно понимать, что профилактические осмотры и периодическое обследование легких нужно осуществлять минимум 1 раз в год, чтобы уберечь себя от негативных последствий.

Когда нужна диагностика?
К показаниям проведения обследования относятся:
- курение;
- хронический бронхит;
- бронхиальная астма;
- бронхоэктатическая болезнь;
- доброкачественное образование;
- ежегодное профилактическое исследование;
- рак легких в семейном анамнезе;
- затяжной кашель и боль в груди;
- выделение мокроты в больших количествах;
- кровь в легочном отделяемом;
- общая слабость и недомогание.
Методы диагностики
Это метод ранней диагностики рака легкого, который должен проходить каждый человек 1 раз в год, а люди, работающие в сфере медицины или учебных заведений — дважды. Флюорография относится к безопасным процедурам и способна проверить, есть ли в органах дыхательной системы патологические очаги. Снимок не покажет вид и стадию рака, но, обнаружив изменения, можно применять иные методы исследования для уточнения диагноза.
С помощью флюорографии рак диагностируется на начальных этапах развития, что имеет положительное влияние на дальнейшее лечение и прогноз.
Это высокотехнологические методики, позволяющие послойно изучить не только пораженный орган, но и целый организм. Диагностика легких этим способом дает возможность узнать все физические характеристики новообразования, особенности его кровоснабжения, степень инвазии в соседние ткани и распространение. КТ и МРТ выявляют метастазы в лимфатических узлах и других органах даже при их незначительных размерах, благодаря использованию контрастных средств.
Рак легкого включает этот метод, как дополнительный, поскольку при этом организм пациента поддается сильному влиянию позитронов, что может негативно отобразиться на состоянии у пожилых людей или детей. Механизм работы этого устройства основан на фиксировании с помощью излучений степени обмена веществ в органах и структурах. Далее изображение в разнообразной цветовой гамме переносится на экран. Каждый цвет обозначает степень интенсивности обмена. Клетки опухоли непрерывно и неконтролируемо делятся, и это отображается на снимках.
Существует метод позитронно-эмиссионной томографии в сочетании с КТ. Они диагностируют рак и предоставляют целый спектр необходимых сведений — локализацию, размеры опухоли, точные границы новообразования, распространение в лимфатические узлы и отдаленные метастазы. Результаты этих исследований определяют дальнейшую тактику лечения и способы терапии.
При обнаружении опухоли с помощью КТ или МРТ в обязательном порядке нужно исследовать патологическую ткань. Для этого нужно проникнуть в первичный очаг и отделить от него небольшую частицу. Далее материал отправляется на гистологическое и цитологическое исследование, с помощью которого определяется степень злокачественности клеток, скорость их деления и развития.
Существуют следующие разновидности проведения биопсии:
- При бронхоскопии. Методика, подразумевающая введение бронхоскопа в дыхательную систему до участка образования, и специальным приспособлением отщепление части патогенной ткани, что граничит со здоровыми структурами.
- При медиастиноскопии. Введение эндоскопа осуществляется через средостение. Эту методику используют при поражении левого легкого. Для введения аппарата делают специальный разрез на шее, проводят трубку к злокачественному очагу и щипцами забирают материал.
- Пункционная биопсия. Проводится длинной тонкой иглой, которую вводят непосредственно в месте проекции опухоли под контролем УЗИ до контакта с образованием. После получения материала, иглу извлекают.
Этот метод основан на введении радиоизотопного средства — технеция, который способен излучать гамма-волны. Специальное устройство фиксирует, как препарат распространяется в легких, и отображает это на снимках. Даже на ранних стадиях рака можно выявить патологическое скопление технеция в месте новообразования. Чем большая злокачественность клеток, тем значительнее концентрация вещества.
Сцинтиграфию костей успешно применяют для диагностики метастазов в опорно-двигательной системе в случае отсутствия результатов на рентгеновских снимках.
К дополнительным способам диагностики образований в дыхательной системе относится рентгенография. Ее проводят при подозрении на пневмонию, туберкулез или плеврит, но сделав снимок, можно обнаружить опухолевидное образование. Часто случается, что диагностические мероприятия по другом поводу обнаруживают рак на ранних стадиях. УЗИ органов брюшной полости, забрюшинного пространства и лимфатических узлов проводится для обнаружения участков метастазов.

Радиоизотопное лечение и диагностика злокачественных опухолей сегодня активно применяется в онкологии. Современное оборудование позволяет точно рассчитать дозы облучения с минимальным отрицательным воздействием на организм.
Что такое радиоизотопная диагностика?
Радионуклидный способ диагностики можно назвать одним из самых популярных лучевых методов. Он уступает только обычной диагностике с помощью рентгена. Задача этого метода в обнаружении патологий в органах и системах организма. При этом используются радиофармпрепараты, в которых содержатся радионуклиды.
Такой вид диагностических исследований включает в себя применение в малых дозах радиоактивных веществ. Разные методы применения дают возможность обнаружить скопления радиоиндикаторов в различных тканях и органах.
Сегодня последние научные достижения позволили создать целые комплексы оборудования, которые дают возможность получить подробные изображения органов, всего тела. Такие изображения позволяют врачу рассмотреть функции организма, особенности работы отельных органов и тканей.
От других фармпрепаратов, которые применяются при лечении других заболеваний, радиофармпрепараты отличаются не только содержанием радиоактивного вещества. Его количество очень мало, поэтому при попадании в организм человека, они не дают побочных реакций. Как, например, при применении биологического лечения, могут возникать различные аллергии.
Особенность радиоизотопной диагностики на сегодняшний день в том, что применяются только радиоизотопы, которые живут крайне мало. Современные комплексы радиодиагностики позволяют получить очень подробные картины заболевания. Такая точность данных достигается за счет абсолютно новых методов обработки данных. Большой поток информации поступает в систему, обрабатывает очень быстро и без искажений.
Риски и противопоказания при применении радионуклидной диагностики
С одной стороны, радиоизотопная диагностика предполагает использование радиоактивных веществ в крайне малых дозах, поэтому организм получает низкий уровень облучения. Это дает множество преимуществ, по сравнению с рисками, которые имеются в этом случае. Тем более, что такой способ диагностики используют в онкологии вот уже больше полувека. За это время наблюдения показали, что каких-либо побочных реакций с течением времени не выявлено.
С другой стороны, все же имеется ряд противопоказаний для применения этого метода. Перед тем, как назначить метод диагностики, врач проводит анализ всех рисков, которые могут иметь место и плюсов, которые даст исследование. Обо всех этих нюансах он должен сообщить пациенту, чтобы у него не возникало вопросов.
Легкие аллергические реакции возникают крайне редко, но стоит с самого начала рассказать врачу о том, что у вас могут быть реакции на какие-либо препараты или агенты. Особенно важно уделить внимание побочным реакциям организма, которые возможно возникали при предыдущих исследованиях с применением радиоизотопов.
При введении радиофармпрепарата внутривенно, место введения может сильно покраснеть, также эта процедура слегка болезненна, однако, подобные реакции проходят достаточно быстро.
Исключается применение радиоизотопной диагностики, если имеется подозрение на беременность, а также при грудном вскармливании.
Что позволяет выявить радиоизотопная диагностика?
Подобный вид диагностики позволяет выявить злокачественные новообразования на самых ранних стадиях в костях, органах, тканях. Он дает подробную визуализацию онкологических опухолей в головном мозге и щитовидной железе.
Такая четкая картина новообразования дает возможность прогнозировать развитие заболевания и контролировать его течение. Особенно это важно для оценки эффективности других видов лечения, например, химиотерапии.
В каких случаях применяют радиоизотопное лечение?

Метод радиоизотопной терапии предполагает внутривенное или пероральное введение препарата, содержащего радиоактивное вещество. Спустя определенное время оно переносится на участок, который поражен раковыми клетками и облучает его целенаправленно. Эффективность такого лечения в том, что радиоактивное излучение происходит местно.
На раковые клетки воздействует облучение, от которого они погибают. Чтобы этот вид терапии был максимально эффективным, нужно очень тщательное планирование такого лечения, а врач, занимающийся лечением, должен иметь достаточно квалификации. Дело в том, что для каждого пациента дозы и вариант лечения являются индивидуальными.
Сегодня радиоизотопная терапия получает все большую популярность при лечении злокачественных новообразований. Большая часть научных изысканий в сфере фармацевтики посвящена разработке именно радиофармпрепаратов, которые очень эффективны в борьбе с раковыми опухолями.
При любом из видов радионуклидного лечения обязательно проводят компьютерную томографию. Данные, полученные при исследованиях, дают возможность проанализировать то, как накапливаются радиоактивное вещество в различных тканях, помогают дать прогноз развития заболевания, и точно рассчитать дозы применения препарата. Так контролируется и эффективность проводимого лечения. Иногда после получения результатов компьютерной томографии принимается решение о необходимости повторения сеансов лечения.
Применение радиоизотопов при нейроэндокринных опухолях
Нейроэндокринные новообразования иногда лечат с помощью излучения, которое переносится в больные ткани пептидами. Во многих странах Европы именно этот метод лечения рекомендуется при такой разновидности онкологии. Сегодня этот вид лечения апробируется при злокачественных образованиях в поджелудочной железе, печени и предстательной железе.
Радиоизотопное лечение костных метастазов
Фармпрепараты, содержащие радиоактивные вещества, позволяют снизить болевые синдромы в случаях сильного поражения костных тканей метастазами. В таком случае радиофармпрепараты оказывают воздействие на области возле метастазов, а они характеризуются усиленным обменом веществ в этих районах. Также препараты окружают нервные окончания, что помогает подавить боли, при этом на здоровые ткани оказывается минимальное отрицательное воздействие. Таким образом, продляется жизнь пациента и улучшается ее качество.
Лечение при других видах рака
Примерно 15 лет опыту использования радиофармпрепаратов при лечении лимфомы. Такая терапия позволяет уничтожать раковые клетки облучением. Также эффективно применение этого вида лечения при онкологии щитовидной железы, в таком случае используется радиоактивный йод. Во время терапии в метастазах накапливается это вещество, и его излучение уничтожает онкоклетки или уменьшает их количество.
Этот вид терапии можно применять и при некоторых других образований, которые встречаются редко, а также при заболеваниях крови (лейкемия). Однако, на сегодняшний день лечение изучено крайне мало, клинические исследования проведены у небольшого количества пациентов. Обычно, такое лечение предполагает взаимодействие сразу многих врачей из разных сфер медицины. Да и в целом, всего несколько медицинских центров по всему миру могут оказать полноценное лечение таким методом.
Какие побочные эффекты имеет метод?
В основном методы радиоизотопной диагностики и лечения не имеют сильных побочных эффектов и безболезненны. Единственное неудобство может вызвать постановка катетера в вену, но существенного дискомфорта ожидать не стоит.
Обычно при введении фармпрепарата в вену, иглу устанавливают в районе ямки в локте. Естественно, что для этого придется сделать укол. Сама инъекция может вызвать ощущение холода, которое распространяется на всю руку, также случаются покраснения, но других реакций обычно не наблюдается.
Излучение радиоактивного вещества со временем исчезает, потому что радиоизотопы распадаются. После обследований препарат выводится из организма вместе с калом или мочой. Все это занимает несколько дней или часов. Если необходимо скорее вывести из организма радиоактивное вещество, то рекомендуют употреблять много жидкости. Подробные рекомендации составляет лечащий врач.
Заболевание, носящее название рак легких, считается одним из наиболее опаснейших. И дело даже не в том, что жизнь пациента может угаснуть в считанные месяцы. А кроме этого, быстро развивающиеся злокачественные клетки переносятся с кровяным потоком к другим органам, тем самым поражая практически весь организм.
Диагностика рака легких – дело совсем не простое, поскольку на ранних стадиях, его определить практически невозможно. Все дело в том, что чаще всего в данный период времени врачами-практиками выставляется совершенно другие диагнозы, например, такие как пневмония, туберкулез или астма. А злокачественные новообразования продолжают прогрессировать.
Поэтому любому пациенту следует запомнить, что если была диагностирована пневмония и после курсового лечения состояние стабилизировалось, но в течение месяца появились снова те же симптомы заболевания, то необходимо настаивать на проведении дополнительных исследований, А не стараться излечить недуг тем же самым путем, с учетом того, что прописанный антибиотик, оказавший эффект при лечении заболевания может быть повторно использован, только по истечении 3 календарных месяцев.
В противном случае вырабатывается устойчивый иммунитет к данному препарату и в последствии при его использовании можно не получить ни каких результатов.
Основные методы диагностики рака легких на ранних стадиях развития
Для того чтобы выявить злокачественные новообразования в легких на самых ранних стадиях, следует подключить все известные на сегодняшний момент способы выявления данного заболевания. Рассмотрим следующие:
![]()
Рентгенографический снимок. Это метод один из самых распространенных при ранней диагностики рака легкого. Хотелось бы отметить, что на снимке можно заметить не четкость, размытость и неоднородность контуров новообразования. Для того чтобы определить данным способом наличие раковой опухоли и поставить правильный диагноз, с момента появления данного заболевания должно пройти около 126 календарных дней.- Магниторезонансная томография. Выявление злокачественной опухоли в тканях легких на ранних стадиях таким способом дает наиболее точную информацию о состоянии плевральной жидкости, состоянии сосудов легочных тканей и степени заражения данным процессом смежных органов.
- Исследование при помощи бронхоскопии. Данное исследование более эффективное, чем обычная рентгенография. Поскольку основывается оно на непосредственном введении специальной гибкой трубки со встроенным объективом в бронх. И таким образом обследуется бронхи при развитии раковой опухоли можно наблюдать сужение и изъявление, стенки его смещаются в сторону и поддаются деформации.
![]()
Еще один наиболее достоверный диагностический способ определения развития злокачественной опухоли – это исследование мокроты на цитологию. Важным условием является форма ее сбора, она производится только в моменты глубокого откашливания. В тех случаях, когда мокрота отходит скудно или вообще наличие мучительного кашля является сухим, то ее забор производится во время бронхоскопии. Данным методом обследования можно не только выявить развитие раковой опухоли, но и предсказать ее появление на несколько лет вперед, поскольку материал, предоставляемый на исследование может содержать клетки, которые склонны к мутации.- Ранняя диагностика рака может определиться и по лабораторным исследованиям крови пациента. На развитие онкологического заболевания могут указывать следующие показатели:повышенный уровень белка, обнаружение в крови онкомаркеров – это РАЭ (злокачественные новообразования в органах дыхательных путей), NCE (развитие мелкоклеточного рака).
- Метод пункционной биопсии. Возможность его проведения основывается на близком расположении пораженного участка органа по отношению к грудной клетке. Проведение данной процедуры возможно только при одновременном проведении ультразвукового исследования либо компьютерной томографии. Взятая пункция подлежит детальному исследованию под микроскопом. При раке легких, можно определить не только этап развития поражения, но и его тип.
![]()
Торакоцентез. Известен в медицине как плевральная пункция. Пациенту делают прокол и выкачивают жидкость, скопившуюся между плевральной областью и легочной тканью. Данная процедура проводится с целью уменьшения имеющегося болевого синдрома и устранения одышки, но если отдать данный материал на исследование, то с легкостью можно выявить отклонения от нормы при онкологии. К ним следует отнести следующие показатели: завышенные показатели лейкоцитов, присутствие высокого количества патологических клеток, ферментативный уровень LHD приобретает отметки высокий и очень высокий.
Также, рак легкого определяется с помощью дифференциальной диагностики (ДИФ). Выявление центрального рака легкого происходит по следующим показателям:
- на рентгенографическом снимке заметен неоднородный плотный сегмент,
- в случаях полного закупоривания бронха на снимке виден ателектаз,
- при ранней диагностике заметно сужение бронхов по объему.
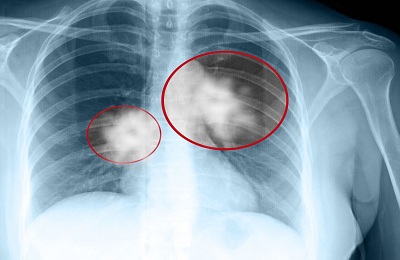
Развитие рака по периферическому типу диагностируется по несколько иным показателям:
- появление затененных участков, видимых на рентгеновском снимке, в виде овальной формы с выявленными неровными краями,
- если имеется явное поражение лимфоузлов, то на снимке будет прослеживаться дорожка, отходящая от зоны поражения к основанию легкого.
Еще одним действенным способом диагностики является обследование на рак легких при помощи ПЭТ (позитронно-эмиссионной томографии).
Данный вид обследования относится к одному из наиболее точных, то есть уверенность в постановке диагноза лежит в промежутке от 90 до 99%. Он основывается на использовании камеры специально типа и радиоактивном индикаторе, которые равномерно поступает во время проведения обследования в периферическою вену. Именно он проходит через весь обследуемый организм и способен к накоплению в очаге поражения.
Поскольку раковые клетки в несколько десятков раз активнее здоровых клеток, то именно они, в первую очередь захватят всю радиоактивную глюкозу. И в следствие этого, все опухолевые ткани становятся заметнее на позитронно-эмиссионных томографах.
Только при полном обследовании, сочетая все известные выше перечисленные методики по обнаружению рака, можно его диагностировать на ранних стадиях. Именно это позволяет человеку сохранить его жизнь и полностью избавиться от губительного недуга.
В тех случаях, когда развитие заболевания по некоторым причинам не было выявлено на ранних его стадиях, например:
![]()
нежелание обратиться к лечащему врачу,- страх прохождения диагностических процедур,
- неправильное трактование клинической картины заболевания, особенно в следствие имеющейся наследственности.
Все эти факторы, к сожалению, возможны при современном темпе жизни человечества. Когда больному человеку регламентируют определенное количество времени, для посещения медицинского специалиста, а им в свою очередь отводят четкие рамки на прием одного пациента, что в среднем составляет не более 15 минут.
Нужно знать, что самые правдивые на сегодняшний момент показания дает лучевая диагностика рака легкого. Именно эта характеристика обследования способна дать все необходимые для лечащего врача показания.
И в связи с полученными данными специалист будет способен назначить оптимальный индивидуальный курс по излечению от недуга.
Кроме того, каждому пациенту следует помнить о том, когда незамедлительно стоит настаивать на обследовании, все дело в том, что диагностировать рак легких на поздних стадиях можно самостоятельно полагаясь на следующие симптомы
![]()
наличие частого влажного кашля с отходящей мокротой желто-зеленого цвета,- мокрота часто наделена присутствием кровавых сгустков,
- частая утомляемость организма (даже при незначительных нагрузках),
- постоянное присутствие болевых ощущений в области грудной клетки (особенно в состоянии покоя),
- проявление одышки (даже при незначительной нагрузке на организм).
При всех проявлениях выше указанной симптоматики рак легких диагностируется с легкостью, используя один или два контрольных метода, которые были перечислены ранее.
Так же следует помнить о том, что при любом безосновательном обращении пациента прибегнуть к исследованию под названием лапароскопия специалист в праве ответить отказом.
Поскольку данный приравнивается к микрохирургии и дает показатели равные 99%. Данная диагностика является своего рода операцией, поэтому прежде чем прибегнуть к данному варианту, нужно оценить следующие показатели:
![]()
возраст больного,- его реакцию на местный наркоз,
- показатели сердечно-сосудистой системы,
- данные других более безболезненных процедур по определению развития данного заболевания,
- использованная курсотерапия и ее показатели в динамике.
Безусловно, любой легочный онкологический процесс на поздних стадиях развития может диагностировать любой метод выше описанной диагностики. Но для положительного исхода развивающихся событий его следует обнаружить как можно ранее, поэтому, если пациент находится в группе риска, а именно:
- имеет наследственную предрасположенность к заболеванию,
- не отличается пассивностью к табакокурению,
- в следствие должностных обязанностей, пребывает в местах, обозначенных для курильщиков,
- страдает хронической формой бронхитов и пневмоний,
- работает с канцерогенными веществами (характерно для химиков, лаборантов и судебных медицинских экспертов).
Врачам следует обратить на них обособленное внимание, даже при незначительных проявлениях отклонений.
Важно помнить, что рак легких – это коварное заболевание, а его диагностика, особенно на ранних этапах очень затруднительна. Поэтому важное значение имеет комплексный подход к диагностике и своевременное обращение на свое здоровье.
В. Д. Стоногин, А. В. Богданов
Из 2-й кафедры хирургии (заведующий кафедрой профессор Тимофей Павлович Макаренко) Центрального ордена Ленина института усовершенствования врачей (ректор М. Д. Ковригина) на базе Центральной клинической больницы Министерства Путей Сообщения (начальник В. Н. Захарченко), Москва, Россия.
Публикация посвящена памяти Василия Дмитриевича Стоногина (1933-2005).
V. D. Stonogin, A. V. Bogdanov
From the 2-nd faculty of surgery (professor Timofej Pavlovich Makarenko managing faculty) Lenin's Central award of institute of improvement of doctors (rector M.D. Kovrigina) on the basis of the Central clinical hospital of The Ministries of Railways (chief V.N. Zaharchenko), Moscow, Russia.
The publication is devoted to memory of Vasily Dmitrievich Stonogin (1933-2005).
Based on the analysis of 154 scannograms, performed in patients with pulmonary cancer, and comparison of the scanning findings with the results of roentgenological study, angiopneumography, operation and histological findings, it is concluded that radioisotope scanning of the lung is a simple and safe method of investigation of the lung capillary blood flow providing valuable accessory information about disturbances in the pulmonary circulation, that enabled to judge the functional and anatomical operability of a patient.
В исследовании больных с заболеваниями лёгких большое значение имеет изучение малого круга кровообращения и именно периферического отдела его, непосредственно участвующего в газообмене.
До настоящего времени основными методами исследования лёгочного кровообращения являются зондирование сердца и лёгочных сосудов и ангиопульмонография.
Однако, техническая сложность, некоторая опасность для больного, а также наличие ряда противопоказаний ограничивает широкое использование этих методов в клинике. Всё это заставляет искать новые, более простые и безопасные методы исследования лёгочного кровотока. С 1963 года за рубежом, а затем и у нас в стране начала развиваться новая, явно прогрессивная методика изучения лёгочного кровотока -радиоизотопное скеннирование лёгких (1, 2, 5, 6, 7 и др.). Метод основан на временной задержке частиц меченого альбумина в лёгочных артериолах и капиллярах после внутривенного введения препарата. Распре¬деление макроагрегатов в этих сосудах, регистрируемое на скеннограммах, позволяет наглядно и объективно оценивать лёгочное кровообращение сразу во всех отделах обоих лёгких.
Во 2-й хирургической клинике ЦОЛИУв скеннирование лёгких начали применять с 1966г. Широкому клиническому использованию метода предшествовали экспериментальные исследования на собаках (3).
К настоящему времени проведено 532 скеннирования легких, 507 больным с различными заболеваниями лёгких (25 исследованы повторно, после операции).
Среди обследованных у 165 больных был хронический нагноительный процесс в лёгком, у 154 - рак лёгкого, у 122 - туберкулез лёгких, у 32 - тромбоэмболия лёгочной артерии и её ветвей, у 34 - прочие заболевания лёгких (солитарная киста лёгкого, актиномикоз, саркоидоз Бека, пневмосклероз и другие).
Из 154 больных раком лёгкого у 124 рак был центральный, у 28 - периферический, и у 2 - метастаз рака из других органов. Возраст обследованных больных был от 40 до 65 лет, мужчин было 142, женщин - 12.
Методика исследования. За 2-3 дня до исследования больному назначается раствор Люголя по 10-15 капель 2 раза в день. После такой подготовки йод, образующийся в результате распада макроальбумина, будет выделяться почками, почти не накапливаясь в щитовидной железе.
Доза вводимого для исследования макроальбумина составляет 3-4 мк кюри на 1 кг веса исследуемого. Альбумин вводится медленно в течение 3-5 минут. Положение больного в момент введения препарата строго горизонтальное на спине: в таком положении препарат более равномерно распределяется в лёгких (4). Исследование начинается сразу же после введения препарата. Скеннирование производили на скеннере МВ-7101 венгерского производства с коническим коллиматором с диаметром отверстия 12мм, углом диафрагмы 250°. Часть исследований была выполнена на скеннере американского производства (фирмы Nuclear Chicago Corporation).
Положение больного в момент скеннирования на спине. Однако в некоторых случаях, когда очаг поражения расположен в 10-15см от поверхности воспринимающего устройства, целесообразно проводить, исследование в положении больного на животе. Скеннирование лёгких производили при следующих режимах: скорость движения головки счетчика 30 или 10 см/мин, промежутки между строками 3 или 6мм, шкала пересчета А4 или А2, делитель кратности Д7 или Д9, отсечка фона 15-20%. Показатели режима работы скеннера при каждом исследовании несколько меняются, что зависит от физикотехнической характеристики макроальбумина, дозы препарата, вводимой исследуемому, конституциональных особенностей пациента и от предполагаемых изменений в лёгком.
Результаты скеннирования сопоставляли с рентгенологическими (рентгенография, томография, бронхография), с данными общей и селективной ангиопульмонографии, с результатами раздельной бронхоспирометрии.
Из 154 обследованных больных раком лёгких, 86 были оперированы и результаты скеннирования сопоставлены с операционными данными и с результатами гистологического исследования удаленных препаратов.
Нормальная скеннограмма лёгких человека (рис. 1), констатирующая полноценный лёгочный кровоток в лёгочных артериях и капиллярах, представляется в виде плотной и равномерной штриховки, напоминающей контуры лёгких.

Рисунок 1 - Скеннограмма легких в норме. Положение больного в момент скеннирования на спине.
Сердце и крупные сосуды дают зону резкого уменьшения радиоактивности, выявляя очертания средостения. Сцинти¬графическая картина напоминает изображения их на рентгенограммах. При патологическом процессе в лёгком на скеннограмме в области очага поражения наблюдается уменьшение по сравнение со здоровыми участками лёгкого накопления макроальбумина или полное отсутствие его. Причем сцинтиграфическая картина зависит как от характера про¬цесса, так и от его локализации и распространенности.
При обследовании больных раком лёгкого нами было выявлено 4 группы наблюдений.
В первую группу вошли 8 больных периферическим раком, у которых размер опухоли, определяемый рентгенологически, не превышал 2,5-3см в диаметре. На скеннограмму у этих больных зона аваскуляризации или совсем не выявлялась, или была недостаточно четкой. По-видимому, пока это предел метода. По мере совершенствования конструкций скеннеров будет расти и их разрешающая способность.
Во вторую группу вошли 63 больных центральным и периферическим раком легкого, у которых данные скеннографии полностью соответствовали рентгенологическим, т. е. резкое уменьшение радиактивности над сегментарным или долевым ателектазом. Результаты скеннографии у этих больных указывают на выраженное уменьшение артериоло-капиллярного кровотока в зоне гиповентиляции легочной ткани.
Первый пример. Больной Ш., 55 лет поступил в клинику с жалобами на боли в правой половине грудной клетки, сухой кашель, боли в суставах. Рентгенологически (рис. 2а) в верхней доле правого легкого определяется округлое образование с четкими контурами, размером 4*3 см, расположенное субплеврально.
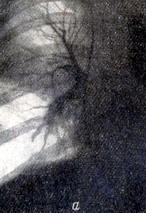


Рисунок 2 - а - ангиопульмонограмма больного Ш. Зона аваскуляризации в области опухоли; б - прямая рентгенограмма грудной клетки того же больного. Тень опухоли в области верхней доли; в - скеннограмма того же больного. Отсутствие радиоактивности над проекцией опухоли.
В анализах мокроты обнаружены раковые клетки. На ангиопульмонограмме (рис. 2б) - зона аваскуляризации соответственно расположению опухоли. Видны множественные культи мелких артериальных сосудов на уровне опухоли. На скеннограмме (рис. 2в) отсутствие накопления изотопа над проекцией расположения опухоли.
Второй пример. Больной К., 56 лет, поступил в клинику 4.V.1968 года с жалобами на боли в левой половине грудной клетки. Болен 2 месяца. Состояние удовлетворительное. Перкуторно - над правым лёгким ясный лёгочный звук, слева - в области проекции верхней доли звук притуплен. Аускультативно - слева над верхней долей дыхание ослаблено. Рентгенологически (рис. 3а) шаровидное образование в верхней доле левого лёгкого с ателектазом всей доли. На скеннограмме (рис. 3б) - отсутствие изотопа над проекцией верхней доли.
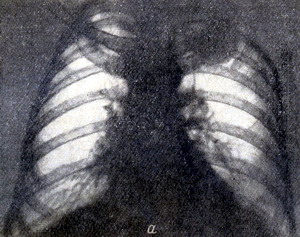

Рисунок 3 - а - прямая рентгенограмма грудной клетки больного К. В области верхней доли шаровидное образование; б - скеннограмма того же больного. Отсутствие радиоактивности над проекцией верхней доли.
22.V.1968 г. больной оперирован. В верхней доле левого лёгкого обнаружена опухоль, локализующаяся в области I и III сегментов, размером 7*7см, расположенная субплеврально. В корне лёгкого увеличенных лимфоузлов нет. Про¬изведено удаление верхней доли. Гистологически: плоскоклеточный рак.
В третью группу вошли 62 больных центральным и периферическим раком легких, у которых по данным сцинтиграфии объем поражения значительно превышал рентгенологически определяемое поражение лёгкого. Так, у больных центральным раком легкого без ателектаза всего лёгкого или частичным ателектазом, но с неполным сдавленней легочной артерии, увеличенными лимфоузлами, как правило, наблюдается резкое, но равномерное снижение накопления изотопа.
Пример. Больной К., 48 лет. В результате обследования в клинике установлен рак верхней доли левого лёгкого. На рентгенограмме тень опухоли в области II сегмента, ателектаз верхней доли слева. На скеннограмме (рис. 4) - значительное снижение, почти полное отсутствие накопления изотопа в левом лёгком.

Рисунок 4 – Скеннограмма больного К. Отсутствие радиоактивности над верхней долей и значительное снижение над нижней долей левого лёгкого.
Больной оперирован. Опухоль диаметром 5см в верхней доле, ателектаз последней, пакет увеличенных, плотных лимфоузлов вокруг лёгочной артерии, интимно с ней связанных и сдавливающих её. Произведена пневмонэктомия с большими техническими трудностями. Через 4 месяца после операции больной умер от метастазов в лимфоузлы средостения.
В четвертую группу (21 больной) вошли больные центральным и периферическим раком лёгкого, у которых данные скеннографии указывали на полное отсутствие артериоло-капиллярного лёгочного кровотока на стороне поражения.
Если при периферическом раке лёгкого отсутствует накопление изотопа над проекцией всего лёгкого, то это говорит о вовлечении в процесс сосудов корня лёгкого за счет метастазов в лимфоузлы корня и о неоперабельности больного.
При отсутствии накопления радиактивного вещества в лёгком и при наличии ателектаза лёгкого говорить о неоперабельности только по данным скеннирования нельзя, поскольку сцинтиграфическое исследование отражает состояние артериоло-капиллярного русла. Известно, что при нарушении вентиляции (при ателектазе) нарушается и капиллярный кровоток. Другими словами, вентиляция и кровоток являются взаимосвязанными процессами, снижение или прекращение вентиляции ведет к уменьшению или прекращению кровотока в артериоло-капиллярном русле лёгкого. Но при центральном раке, если на скеннограмме отсутствует накопление изотопа во всем лёгком, а полного ателектаза пет, можно с уверенностью говорить о вовлечении в процесс легочной артерии и о неоперабельности больного.
Пример. Больной К-ой, 57 лет, поступил в клинику с жалобами на одышку, сухой кашель. Болен 4,5 месяца. Установлен диагноз - рак левого лёгкого. Рентгенологически: в верхней доле левого лёгкого - опухолевое образование (рис. 5а). Гиповентиляция верхней зоны. На скеннограмме (рис. 5в) - отсутствие накопления изотопа в левом лёгком.
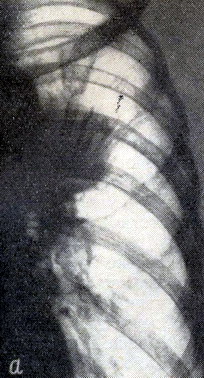
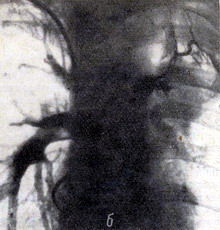

Рисунок 5 - а - прямая рентгенограмма грудной клетки больного К-ой. Тень опухоли в об¬ласти верхней доли; б - ангиопульмонограмма того же больного. Культя левой лёгочной артерии; в - скеннограмма того же больного. Отсутствие накопления изотопа в левом лёгком.
Выраженное несоответствие рентгенологических и сцинтиграфических данных позволило заподозрить вовлечение в опухолевый процесс крупных артериальных стволов. Последующая ангиопульмонография (рис. 5б) подтвердила это предположение: обнаружена культя левой лёгочной артерии.
Таким образом, анализ результатов скеннографии в сопоставлении с данными клинико-инструментальных методов исследования позволяет считать, что скеннирование при раке лёгких дает ценную дополнительную информацию о нарушениях лёгочного кровообращения. Осложнений, связанных с применением метода, мы не наблюдали.
Выводы
- В комплексном обследовании больных раком лёгких радиоизотопное скеннирование позволяет определить состояние лёгочного кровотока в обоих лёгких и таким образом судить о функциональном состоянии всего дыхательного аппарата.
- У больных периферическим раком лёгких без метастазов в лимфоузлы корня результаты скеннирования соответствуют рентгенологическим данным.
- У больных центральной формой рака, а также периферической с наличием метастазов в лимфоузлах корня лёгкого, зона расстройства кровообращения, определяемая с помощью скеннирования, превышает рентгенологически определяемое поражение. Отсутствие накопления изотопа на стороне поражения указывает на вовлечение в процесс крупных артериальных стволов и на неоперабельность больного.
1. В. Л. Маневич, В. К. Модестов, В. С. Афанасьева, В. И. Хроменков, В. В. Галкин. Хирургия, 1968, 4, 35-41.
2. В. И. Стручков, В. Г. Спесивцева, А. В. Григорян, М. П. Рубин, Л. М. Недвецкая, В. В. Прохоров. Сов. мед., 1968, 5, 10-15.
3. В. И. Хроменков. Радиоизотопное скеннирование лёгких в хирургической клинике. Автореф. канд. дисс., М., 1969.
4. Doern F., Wolf К. Brock R., Storek U. Fortschr. Rontgenstr., 1967, 106, 1, 34-42.
5. Tap1in G. W., Jоhnsоn D. E., Dаrе Е. К., Кap1an H. S. JASA Athom., 1964,20-24, 11,3-34.
6. Taplin G.W., Griswold W. G., Johnson D. E. Kaplan H. S., Akcay М. М. G. Nucl., Med., 1964, 382-384.
7. Wagner N. H,, Sobiston D. C, Mc. Abeс G. C, Meger J. K. J. A. M. A., 1964, 187, 8, 601-608.
Data on authors:
Восстановление текста, компьютерная графика - Сергей Васильевич Стоногин.
Любое копирование материала запрещено без письменного разрешения авторов и редактора.
Работа защищена Федеральным законом о защите авторских прав Российской Федерации.
Restoration of the text, computer schedule - Sergey Vasiljevich Stonogin.
Any copying of the material is forbidden without the written sanction of authors and the editor.
Work is protected by the Federal law on protection of copyrights of the Russian Federation.
Читайте также: