Профилактика и диагностика рака шейки матки
… в целом до 80% всех женщин на планете имеют риск быть инфицированными вирусом папилломы человека, из них до 50% – онкогенными штаммами.
Основным этиологическим фактором рака шейки матки (РШМ) является вирус папилломы человека (ВПЧ). Международное агентство по исследованию рака официально объявило ВПЧ 16 и 18-го типов канцерогенными факторами. Их персистирующее (то есть постоянное) носительство впоследствии приводит к дисплазии шейки матки, которая заканчивается развитием инвазивного рака.
( ! ) Женщин с длительной персистентной инфекцией ВПЧ – около 10% от общего числа инфицированных. Однако в течение 3 лет у 30% из них в мазках будет обнаруживаться вирусная ДНК, что свидетельствует о прогрессировании папилломавирусной инфекции. Даже уже через год после инфицирования есть очевидный риск развития дисплазии и онкопатологии в связи с возрастающей агрессивностью вируса.
К факторам риска развития РШМ также относятся:
• курение;
• инфицирование вирусом иммунодефицита человека (ВИЧ) и хламидийной инфекцией;
• недостаточное употребление фруктов и овощей;
• избыточный вес;
• длительное (в течение 5 и более лет) применение противозачаточных препаратов;
• множественные беременности;
• случаи рака шейки матки в семье;
• низкий социально-экономический статус.
Факторы риска увеличивает вероятность развития рака, однако наличие одного или даже нескольких факторов риска еще не означает вероятность развития заболевания (РШМ). Вероятность приобретения ВПЧ увеличивается в случае: начала половой жизни в очень молодом возрасте; наличия многих половых партнеров и половых контактов с мужчинами, которые не подвергались операции обрезания. Презервативы не защищают от ВПЧ.
( ! ) Для инфицирования ВПЧ не обязателен полноценный половой акт; для инфицирования порой достаточно даже попадания вируса на поврежденные слизистые оболочки или кожу.
Профилактика и ранняя диагностика предрака и РШМ основана на проведении первичной и вторичной профилактики.
Первичная профилактика основана на применении системы мер по выявлению факторов риска развития РШМ и их устранении:
• пропаганда здорового образа жизни;
• повышение образования населения, в том числе образование девочек и подростков в отношении гигиены сексуальных отношений, особенно раннего начала половой жизни;
• борьба с курением;
• использование барьерных методов контрацепции;
• профилактика и выявление факторов риска распространения папилломавирусной инфекции (ПВИ) и других инфекций, передаваемых половым путем (ИППП);
• разработка и внедрение профилактических вакцин.
Вторичная профилактика предопухолевых состояний эпителия шейки матки, а также РШМ заключается в проведении и организации цервикального скрининга (при помощи простого унифицированного метода - диспансеризация и/или профилактические осмотры) с последующим направлением на лечение женщин, которые нуждаются в такой помощи (с выявленной патологией шейки матки)
Методами ранней диагностики РШМ (наиболее доступными для практики) являются:
• клинико-визуальный метод:
• кольпоскопия;
• молекулярно-биологические методы (ПЦР, тест DIGENE)
• морфологические методы (цитологическое исследование мазков, гистологическое исследование биоптата шейки матки).
Клинико-визуальный метод (т.е. осмотр врача-гинеколога) является одним из наиболее важных в диагностике заболеваний шейки матки и других отделов гениталий. С помощью рутинного осмотра шейки и влагалища с добавлением теста с 3–5% уксусной кислотой и раствором Люголя выявляется большинство выраженных патологических состояний шейки матки. Недостатки метода: имеется возможность гипердиагностики, не стандартизован, не надежен в менопаузе.
Атипически измененный эпителий (выявленный с помощью клинико-визуального метода) является основанием для направления пациентки на кольпоскопическое исследование. Если визуально после проб не определяется аномальных образований, можно ограничиться мазком на цитологию, после отрицательных результатов которого женщина подлежит традиционному наблюдению.
Кольпоскопия является высокоинформативным и недорогим методом ранней диагностики заболеваний шейки матки. Однако данный метод является малоспецифичным, в известной мере субъективным, и требует квалифицированной подготовки специалистов, поэтому этот метод нельзя рассматривать как скрининговый (кольпоскопия не отнесена к скрининговым методам в соответствии с международными стандартами исследования).
Молекулярно-биологические методы, направленные на обнаружение мельчайших частиц ДНК вируса папилломы с помощью ПЦР (полимеразной цепной реакции), теста DIGENE.
Digene-тест выявляет клинически значимый уровень инфицирования вирусом папилломы человека, приводящий к развитию неоплазии шейки матки (в отличие от обычных ПЦР-методов, направленных на максимальную чувствительность выявления вирусной ДНК, что не всегда имеет прямые клинические корреляции).
Если Digene HPV тест положительный у женщин моложе 30 лет, то это служит показанием к повторному тестированию через 9 месяцев, поскольку у молодых женщин инфекция ВПЧ может носить транзиторный характер. Положительный Digene HPV тест у женщин старше 30 лет может свидетельствовать о персистенции вируса. При соответствующем результате цитологического исследования это означает, что женщина имеет высокий риск развития онкопатологии шейки матки и ей требуется специальная профилактика или лечение.
Цитологический скрининг (исследованием мазков из шейки матки) признан классическим методом и рекомендован ВОЗ для проведения в масштабах национальных программ. ПАП-мазок (мазок на онкоцитологию, мазок по Папаниколау) во всем мире составляет основу скрининга РШМ. Во время рутинного гинекологического осмотра из поверхностных слоев эпителия шейки матки берется клеточный материал, наносится на предметное стекло, фиксируется и направляется в лабораторию. Там образцы обрабатывают специальным составом и окрашивают, после чего врачи-цитологи проводят микроскопию полученных клеток. У клеток, которые подвергаются малигнизации, наблюдается ряд патологических морфологических признаков, по которым их можно распознать.
Если по результатам ПАП-мазка выявляется цитопатология, то женщина должна быть направлена на последующие анализы или обследования, включая кольпоскопию и ПЦР, позволяющую с высокой степенью точности определить наличие ВПЧ-инфекции. В случае обнаружения при кольпоскопии патологических изменений шейки матки проводится прицельная биопсия с забором ткани пораженного участка эпителия. При отсутствии патологии женщина подлежит дальнейшему регулярному медицинскому наблюдению.
Если по результатам биопсии выявляются поражения высокой степени риска, показано проведение комплексного лечения, в т.ч. с применением противовирусных препаратов для эрадикации ВПЧ.
Согласно рекомендациям Противоракового общества России ежегодный скрининг на РШМ (досимптомное обследование) должны проходить все женщины через 3 года после начала половой жизни (но не позже 21 года).
Начиная с 30-ти лет, женщины, имевшие три последовательных отрицательных результата при исследовании мазков из шейки матки, могут проходить скрининг каждые 2-3 года.
Женщины с ВПЧ или ослабленной иммунной системой в результате трансплантации, химиотерапии или длительного применения стероидных гормонов, должны продолжить ежегодный скрининг.
Женщины 70 лет и старше с тремя и более нормальными результатами исследования мазков из шейки матки за последние 10 лет могут не участвовать в скрининге.
Женщины, переболевшие раком шейки матки, имеющие ВПЧ или ослабленную иммунную систему и которым произведено удаление матки, но без удаления шейки матки должны участвовать в скрининге.
Женщины, перенесшие удаление матки и шейки матки, могут не участвовать в скрининге, если операция была выполнена не по поводу рака / предракового состояния шейки матки.
В 2004 г. Международное агентство по изучению рака рекомендовало проводить скрининг населения для выявления РШМ начиная с 25 лет каждые 3 года до 50 лет, а затем каждые 5 лет – до 65 лет (С.И.Роговская, В.Н. Прилепская, 2005).
( ! ) В среднем программы скрининга РШМ включают обследование женщин после 3 лет от начала половой жизни каждые 3 года, в возрасте старше 50 лет – каждые 5 лет; после 65-70 лет обследование прекращают при условии получения подряд нескольких отрицательных результатов.
Программы скрининга позволяют выявить патологически измененные и предраковые клетки эпителия шейки матки, но они не предотвращают основной причины патологии шейки матки, то есть персистирующей ВПЧ-инфекции, вызванной онкогенными типами вируса. В этой связи отличным примером первичной профилактики РШМ может служить вакцинация здоровых женщин репродуктивного возраста вакцинами против онкогенных ВПЧ. Вакцинация позволяет значительно уменьшить количество патологий шейки матки, избежать последующего лечения и сохранить многие жизни.
Созданы два типа профилактических вакцин: квадривалентная - направлена на 4 типа (6, 11, 16, 18) вируса папилломы человека (Гардасил), и бивалентная - направлен на 2 типа (16, 18) вируса папилломы человека (Церварикс), которые в проведенных рандомизированных плацебо-контролируемых, двойных слепых исследованиях с участием девушек-подростков и молодых женщин показали хорошие результаты.
Таким образом, вакцинироваться лучше до начала половой жизни примерно в 16-17 лет (но не ранее 9), когда снижается нагрузка периода полового созревания и когда организм уже сформирован (и нет ВПЧ-инфицированности).
Препарат Церварикс® по показаниями применяют у девочек и женщин в возрасте от 10 до 25 лет. Вакцину вводят только в/м, в область дельтовидной мышцы. Рекомендуемая разовая доза для девочек старше 10 лет и женщин - 0,5 мл. Схема первичной иммунизации включает введение трех доз вакцины по схеме 0–1–6 мес. Необходимость ревакцинации к настоящему времени не установлена.
Препарат Гардасил® по показаниями применяют у детей и подростков в возрасте от 9 до 17 лет и у молодых женщин в возрасте от 18 до 26 лет; разовая доза вакцины составляет 0,5 мл в/м, в дельтовидную мышцу или переднелатеральную область бедра. Рекомендуемый курс вакцинации состоит из 3 доз и проводится по схеме: 1-я доза - в назначенный день; 2-я доза - через 2 месяца после первой; 3-я доза - через 6 месяцев после первой.
Наиболее многообещающим способом защиты женщин от РШМ является сочетание вакцинации с цитологическим скринингом. Программа вакцинации дает возможность начинать цитологический скрининг в более старшем возрасте и реже проводить обследования. Комбинирование вакцинации с регулярно проводимым скринингом, по предварительным оценкам, может значительно снизить заболеваемость РШМ и значительно уменьшить количество аномальных результатов скрининга, требующих дальнейшего обследования. Показано, что наиболее экономически целесообразной является модель с комбинированной стратегией профилактики РШМ: вакцинация в возрасте 12 лет и цитологический скрининг каждые 3 года, начиная с 25 лет.
( ! ) Вместо заключения: необходимо знать и помнить, что РШМ - это визуальный вид рака, для обнаружения опухоли или предопухолевого состояния нет необходимости применять дорогостоящие или инвазивные методы исследования, рентгенографию или томографию; достаточно визуально, при помощи кольпоскопии определить предраковую патологию, подтвердив диагноз цитологическим исследованием. В этом плане важно воспитывать в женщинах самосознание необходимости плановых визитов к гинекологу.
Никакой приказ не заставит женщину обратиться к гинекологу; прежде всего, необходимо осознать важность сохранения своего здоровья и приложить к этому небольшие усилия; в развитых странах плановый визит к гинекологу и сдача мазка для цитологического анализа стали для большинства женщин практически рефлекторными действиями.
Злокачественные опухоли в области шейки матки бывают у женщин 35-55 лет, реже у молодых. У около полумиллиона женщин в мире ежегодно диагностируют этот недуг, для тысяч он становится причиной смерти.
Рак этой формы один из распространенных среди заболеваний половой сферы у женщин (25% случаев).
Факторы риска
Основной фактор риска заболеть раком, что многократно доказано исследованиями онкологов — ВПЧ (вирус папилломы человека). Если в организме женщины присутствуют канцерогенные штаммы № 16 и 18 этого вируса, то они неизбежно приводят к дисплазии (изменение строения клеток).
Такое нарушение эпителия провоцирует перерождение клеток в злокачественные опухоли. Есть и другие факторы риска: снаружи поверхность цервикального канала шейки покрыта плоским эпителием, внутри — цилиндрическим. Если эпителий по каким-либо причинам повреждается или смещается, то клетки могут перерождаться. Рак никогда не возникает на здоровом эпителии, поэтому важно понимать как появляется рак шейки матки.
Предраковые состояния слизистой:
- эрозия – смещение цилиндрического эпителия, оголение слизистой;
- дисплазия – нарушение структуры, клеточного строения слизистой.
Такую патологию нельзя оставлять без внимания, необходимо пролечить, не дожидаясь серьезных проблем. Начальные симптомы долгое время себя никак не проявляют и могут быть не замечены женщиной. Переход от эрозии к дисплазии может тянуться годами. Надежный путь к выздоровлению – обнаружение патологии на ранней стадии.
Когда же появляются ощутимые симптомы (повышение температуры, выделения с кровью, неприятным запахом), то это может говорить о запущенной стадии. Лечение зависит от площади и глубины поражения эпителия, наличия инфекций.
Эпителий слизистой шейки состоит из 3-х слоев:
- нижний (базальный), в котором происходит непрерывное деление клеток для обновления слизистой;
- промежуточный, в котором происходит созревание клеток эпителия;
- поверхностный (функциональный), в котором располагаются созревшие плоские клетки.
При дисплазии происходит разрастание клеток в слоях эпителия. Нарушается процесс созревания и обновления клеток. Дисплазию шейки матки диагностируют, когда процесс затрагивает все слои слизистой, кроме нижнего. Если патологические изменения затрагивают и базальный (глубинный) слой, то состояние считается предраковым. Условно дисплазия шейки может быть легкой, умеренной и тяжелой стадией.
Факторы, способствующие дисплазии
- Пассивное или активное курение – увеличивает вероятность в 4 раза!
- Слабый иммунитет, связанный с хроническими заболеваниями, стрессами, образом жизни, неправильным питанием, употреблением медикаментов, приводящих к иммунодефициту.
- Хронические формы инфекционных заболеваний половых органов.
- Травмирование шейки матки.
- Ранние роды или начало половой жизни.
Причины рака шейки матки
При продолжительном воздействии на организм женщины вредных факторов, отсутствии лечения, здоровые клетки эпителия трансформируются в злокачественные.
- гормональный сбой;
- частое травмирование шейки, приводящее к возникновению эрозии;
- использования лекарственных препаратов для контрацепции;
- многочисленные аборты;
- частые роды;
- скудное питание с недостатком витаминов (особенно А и Е).
Ослабленный иммунитет, курение, наследственность — повышают риск возникновения заболевания.
Профилактика рака шейки матки
Одна из распространенных причин онкологии у женщин – аборты. Как при обычном, так и при мини-аборте слизистая подвергается механическому травмированию и страдает от изменения гормональной перестройки.
Необходимо избегать прерываний беременности, используя современные методы контрацепции. С целью профилактики онкологических заболеваний и для снижения количества абортов, врачи должны проводить разъяснительные беседы среди молодежи, давать конкретные рекомендации, оказывать помощь пациентам в подборе методов защиты от нежелательной беременности.
ВПЧ, передаваемый половым путем, является основной причиной дисплазии шейки матки, даже если другие предпосылки отсутствуют. Как следствие в течение нескольких лет развивается онкология. Чтобы исключить заражение ВПЧ, надо подходить избирательно к выбору партнера и избегать случайных половых контактов. Рекомендуется делать прививку от ВПЧ: 1-й раз — в 10-12 лет, 2-й раз (дополнительно) с 16 лет, только тем, кто не заражен этим вирусом. Это даст иммунитет от этого вируса.
Диагностика рака
Частные клиники могут иметь точное оборудование для диагностирования болезней женской половой сферы, чем обычные женские консультации. Рекомендуется пройти такие обследования:
- кольпоскоп с подсветкой для определения величины участка поврежденных тканей;
- ПАП-тест. Забор образца тканей специальными одноразовыми инструментами на стекло для проведения цитологии (определение качества клеток, наличия раковых клеток);
- ВПЧ -тест для диагностирования зараженности ВПЧ и степени риска развития рака.
- биопсия — анализ (взятие кусочка ткани) для установления стадии заболевания.
При посещении гинеколога надо проходить осмотр с зеркалами и при обнаружении патологии — кольпоскопию. С помощью специального инструмента, схожего с увеличительным стеклом , врач осматривает структуру подозрительных участков слизистой шейки. Для гистологического исследования берет мазок.
Лечение рака шейки матки
Если обнаружена дисплазия или эрозия шейки матки, затягивать с лечением нельзя. Может быть предложено прижигание (обычное, лазерное) или криодеструкция (прижигание жидким азотом).
Выбор метода лечения зависит от клинической картины заболевания конкретной пациентки. Женщина должна быть под постоянным бдительным присмотром врачей.
Профилактика рака шейки матки
Профилактика рака шейки матки может быть: первичной, вторичной, третичной.
В детском и подростковом возрасте для первичной профилактики надо провести следующие мероприятия:
- проведение вакцинация от ВПЧ;
- пропагандирование здорового образа жизни;
- сексуальное воспитание и привитие ответственности в интимных отношениях.
Меры вторичной профилактики для женщин в период детородного возраста:
- ЗОЖ в повседневной жизни и половой сфере;
- скрининг рака шейки матки – тестирование всех женщин группы риска. Окрашенные цитологические мазки исследуют на наличие предраковых и опухолевых изменений;
- неотложное лечение при выявлении патологий;
- систематическая госпитализация.
Для женщин, болеющих, важна третичная профилактика:
- ЗОЖ;
- Плановые осмотры.
- Медикаментозное и иные способы лечения, неуклонное соблюдение назначений.
С профилактической и лечебной целью проводится санация (очистка) половых путей:
- Накануне родов и для предупреждения преждевременных.
- Перед операцией.
- После выкидыша.
- Перед прижиганием эрозии.
- При обнаружении в мазке болезнетворных бактерий.
Для санации применяют вагинальные тампоны, спринцевания с антисептическими препаратами, противогрибковые свечи для восстановления нормальной микрофлоры. Для спринцеваний используют народные средства: отвары ромашки, календулы, спорыша.
Для профилактики можно использовать народные средства, как дополнение к методам официальной медицины. Помогают предотвратить появление и рост атипичных клеток лекарственные травы и грибы: чистотел, болиголов, березовый гриб – чага, мухомор, прополис. Свежие соки свеклы и капусты можно употреблять в любом количестве, считается, что им присущи противораковые свойства.
Здоровый образ жизни, регулярная санация половых органов, разумное отношение к половой жизни и взвешенное материнство, раннее обнаружение предраковых состояний – таковы рекомендации для профилактики онкологии половой сферы женщин.
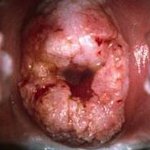
Рак шейки матки – опухолевое поражение нижнего отдела матки, характеризующееся злокачественной трансформацией покровного эпителия (экто- или эндоцервикса). Специфическим проявлениям рака шейки матки предшествует бессимптомное течение; в дальнейшем появляются контактные и межменструальные кровянистые выделения, боли в животе и крестце, отеки нижних конечностей, нарушения мочеиспускания и дефекации. Диагностика при раке шейки матки включает проведение осмотра в зеркалах, расширенной кольпоскопии, исследования цитологического соскоба, биопсии с гистологическим заключением, эндоцервикального кюретажа. Лечение рака шейки матки проводят с учетом гистологической формы и распространенности с помощью хирургического вмешательства, лучевой терапии, химиотерапии или их комбинации.
МКБ-10

- Причины РШМ
- Факторы риска
- Классификация
- Симптомы рака шейки матки
- Диагностика
- Лечение рака шейки матки
- Хирургическое лечение
- Противоопухолевое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Причины РШМ
Среди других ИППП, повышающих риски развития рака шейки матки, выделяют генитальный герпес, цитомегаловирусную инфекцию, хламидиоз, ВИЧ. Из всего вышесказанного следует, что вероятность развития рака шейки матки больше у женщин, часто меняющих половых партнеров и пренебрегающих барьерными методами контрацепции. Кроме того, при раннем начале сексуальной жизни (в возрасте 14-18 лет) незрелый эпителий шейки матки обладает особой восприимчивостью к воздействию повреждающих агентов.
К факторам риска по развитию рака шейки матки относят ослабление функции иммунной системы, курение, возраст старше 40 лет, диеты с малым содержанием фруктов и овощей, ожирение, недостаток витаминов А и С. Также доказано, что вероятность развития рака шейки матки увеличивается при длительном (свыше 5 лет) приеме оральных контрацептивов, многочисленных родах, частых абортах. Одним из факторов позднего обнаружения рака шейки матки является низкая медицинская культура, нерегулярное прохождение женщинами профилактических осмотров с исследованием мазка из цервикального канала на онкоцитологию.
К фоновым заболеваниям, предрасполагающим к развитию рака шейки матки, в гинекологии относят лейкоплакию (интраэпителиальную неоплазию, CIN), эритроплакию, кондиломы, полипы, истинную эрозию и псевдоэрозию шейки матки, цервициты.
Классификация
По гистологическому типу, в соответствии с двумя видами эпителия, выстилающего шейку матки, различают плоскоклеточный цервикальный рак с локализацией в эктоцервиксе (85-95%) и аденокарциному, развивающуюся из эндоцервикса (5-15%). Плоскоклеточный рак шейки матки, в зависимости от степени дифференцировки, может быть ороговевающим, неороговевающим и низкодифференцированным. К редким гистотипам рака шейки матки относятся светлоклеточная, мелкоклеточная, мукоэпидермоидная и др. формы. С учетом типа роста различают экзофитные формы рака шейки матки и эндофитные, встречающиеся реже и имеющие худший прогноз.
Для оценки распространенности в клинической гинекологии используются классификации рака шейки матки по двум системам: FIGO, принятой Международной федерацией акушеров и гинекологов, и ТNМ (где T – распространенность опухоли; N – вовлеченность регионарных лимфоузлов; M – наличие отдаленных метастазов).
Стадия 0 (FIGO) или Тis (ТNМ) расценивается как преинвазивный или внутриэпителиальный рак шейки матки (in situ).
Стадия I (FIGO) или T1 (ТNМ) - опухолевая инвазия ограничивается шейкой матки, без перехода на ее тело.
- I A1 (T1 А1) – микроскопически определяемый рак шейки матки с глубиной инвазии до 3 мм с горизонтальным распространением до 7 мм;
- I A2 (T1 А2) – прорастание опухоли в шейку матки на глубину от 3 до 5 мм с горизонтальным распространением до 7 мм.
- I B1 (T1 В1) – макроскопически определяемый цервикальный рак, ограниченный шейкой матки, либо микроскопически выявляемые поражения, превышающие IA2 (T1А), не превышающее в максимальном измерении 4 см;
- I B2 (T1 В2) - макроскопически определяемое поражение, превышающее в максимальном измерении 4 см.
Стадия II (FIGO) или T2 (ТNМ) характеризуется распространением рака за пределы шейки матки; нижняя треть влагалища и стенки таза интактны.
- II A (T2 А) – опухоль инфильтрирует верхнюю и среднюю треть влагалища или тело матки без прорастания параметрия;
- II B (T2 В) – опухоль инфильтрирует параметрий, но не доходит до стенок таза.
Стадия III (FIGO) или T3 (ТNМ) характеризуется распространением рака за пределы шейки матки с прорастанием параметрия до стенок таза либо вовлечением нижней трети влагалища, либо развитием гидронефроза.
- III A (T3 А) – опухоль захватывает нижнюю треть влагалища, но не прорастает в стенки таза;
- III B (T3 В) – опухоль переходит на стенки таза либо вызывает гидронефроз, или вторичное поражение почки.
Стадия IV А (FIGO) или T4 (ТNМ) характеризуется распространением рака шейки матки в смежные органы либо распространением за пределы таза. Стадия IV B (T4 M1) свидетельствует о наличии отдаленных метастазов.
Симптомы рака шейки матки
При прорастании опухоли в стенки таза или нервные сплетения появляются боли в животе, под лоном, в крестце в покое или во время полового акта. В случае метастазирования рака шейки матки в тазовые лимфоузлы и сдавливания венозных сосудов могут наблюдаться отеки ног и наружных гениталий.
Если опухолевая инфильтрация затрагивает кишечник или мочевой пузырь, развиваются нарушения дефекации и мочеиспускания; появляется гематурия или примесь крови в кале; иногда возникают влагалищно-кишечные и влагалищно-пузырные свищи. Механическая компрессия метастатическими лимфоузлами мочеточников приводит к задержке мочи, формированию гидронефроза с последующим развитием анурии и уремии. К общим симптомам рака шейки матки относятся общая слабость, повышенная утомляемость, лихорадка, похудание.
Диагностика
Основу раннего выявления микроинвазивного цервикального рака составляют регулярные онкопрофилактические осмотры с цитологическим исследование соскоба шейки матки. Пап-тест (мазок по Папаниколау) позволяет выявлять предраковые процессы, раковые клетки при преинвазивном росте опухоли. Схема обследования включает:
- Осмотр шейки матки в зеркалах. Визуальный гинекологический осмотр в ранней стадии позволяет обнаружить или заподозрить РШМ по внешнем признакам: изъязвлениям, изменению окраски шейки матки. В инвазивной стадии при экзофитном типе роста рака на поверхности шейки матки определяются фибринозные наложения, опухолевидные разрастания красноватого, белесоватого, розовато-серого цвета, которые легко кровоточат при прикосновении. В случае эндофитного роста цервикального рака шейка становится увеличенной, приобретает бочковидную форму, неровную бугристую поверхность, неравномерную розово-мраморную окраску. При ректо-вагинальном исследовании в параметрии и малом тазу могут определяться инфильтраты.
- Кольпоскопия. С помощью кольпоскопии при увеличении изображения в 7,5- 40 раз возможно более детально изучить шейку матки, обнаружить фоновые процессы (дисплазию, лейкоплакию) и начальные проявления рака шейки матки. Для исследования зоны трансформации эпителия используют проведение пробы с уксусной кислотой и Шиллер-теста (йодной пробы). Атипия при раке шейки матки выявляется по характерной извитости сосудов, менее интенсивному окрашиванию патологических йоднегативных очагов. При подозрении на рак шейки матки показано исследование опухолеассоциированного антигена плоскоклеточных карцином – онкомаркера SCC (в норме не превышает 1,5 нг/мл).
- Биопсия шейки матки. Кольпоскопия дает возможность выявить участок трансформации и произвести прицельную биопсию шейки матки для гистологического исследования забранных тканей. Ножевая биопсия шейки матки с выскабливанием цервикального канала обязательна при подозрении на цервикальный рак. Для определения степени инвазии рака производится конизация шейки матки – конусовидное иссечение кусочка тканей. Решающим и окончательным методом в диагностике рака шейки матки является морфологическая интерпретация результатов биопсии.
Дополнительно при раке шейки матки проводится УЗИ малого таза, позволяющее стадировать опухолевый процесс и планировать объем вмешательства. Для исключения прорастания опухоли в смежные органы и отдаленного метастазирования прибегают к выполнению УЗИ мочевого пузыря и почек, цистоскопии, внутривенной урографии, УЗИ брюшной полости, рентгенографии легких, ирригоскопии, ректоскопии. При необходимости пациентки с выявленным раком шейки матки должны быть проконсультированы урологом, пульмонологом, проктологом.

Лечение рака шейки матки
Все операции при раке шейки матки делятся на органосохраняющие и радикальные. Выбор тактики зависит от возраста женщины, репродуктивных планов, распространенности онкопроцесса. В онкогинекологии применяется:
- Органосохраняющая тактика. При преинвазивном раке у молодых женщин, планирующих деторождение, выполняются щадящие вмешательства с удалением начально измененных участков шейки матки в пределах здоровых тканей. К таким операциям относят конусовидную ампутацию (конизацию) шейки матки, электрохирургическую петлевую эксцизию, высокую ампутацию шейки матки. Экономные резекции при раке шейки матки позволяют соблюсти онкологическую радикальность и сохранить репродуктивную функцию.
- Радикальная тактика. При более выраженных изменениях и распространенности опухолевого процесса показано удаление матки с транспозицией яичников (выведением их за пределы таза) или с овариэктомией. При раке шейки матки в стадии I B1 стандартным хирургическим объемом является пангистерэктомия – экстирпация матки с аднексэктомией и тазовой лимфодиссекцией. При переходе опухоли на влагалище показано проведение радикальной гистерэктомии с удалением части влагалища, яичников, маточных труб, измененных лимфоузлов, парацервикальной клетчатки.
Хирургический этап лечения рака шейки матки может сочетаться с лучевой или химиотерапией, либо с их комбинацией. Химио- и радиотерапия могут проводиться на дооперационном этапе для уменьшения размеров опухоли (неоадъювантная терапия) или после операции для уничтожения возможно оставшихся опухолевых тканей (адъювантная терапия). При запущенных формах рака шейки матки выполняются паллиативные операции – выведение цистостомы, колостомы, формирование обходных кишечных анастомозов.
Прогноз
Лечение рака шейки матки, начатое на I стадии, обеспечивает 5-летнюю выживаемость у 80-90% пациенток; при II ст. выживаемость через пять лет составляет 60-75%; при III ст. - 30-40%; при IV ст. – менее 10%. При осуществлении органосберегающих операций по поводу рака шейки матки шансы на деторождение сохраняются. В случае проведения радикальных вмешательств, неоадъювантной или адъювантной терапии фертильность полностью утрачивается.
При выявлении рака шейки матки при беременности, тактика зависит от сроков гестации и распространенности опухолевого процесса. Если срок гестации соответствует II-III триместру, беременность возможно сохранить. Ведение беременности при раке шейки матки осуществляется под повышенным медицинским наблюдением. Методом родоразрешения в этом случае обычно служит кесарево сечение с одновременным удалением матки. При сроке гестации менее 3-х месяцев производится искусственное прерывание беременности с немедленным началом лечения рака шейки матки.
Профилактика
Основной профилактической мерой рака является массовый онкологический скрининг с помощью цитологического исследования соскобов с шейки матки и из цервикального канала. Обследование рекомендуется начинать после начала половой жизни, но не позднее возраста 21 года. В течение первых двух лет мазок сдается ежегодно; затем, при отрицательных результатах – 1 раз в 2-3 года.
Профилактика рака шейки матки требует раннего выявления и лечения фоновых заболеваний и половых инфекций, ограничения числа сексуальных партнеров, использования барьерной контрацепции при случайных половых связях. Пациенткам групп риска необходимо прохождения осмотра гинеколога не реже 1 раза в полгода с проведением расширенной кольпоскопии и цитологического мазка. Девочкам и молодым женщинам в возрасте от 9 до 26 лет показано проведение профилактической вакцинации против ВПЧ и рака шейки матки препаратами Церварикс или Гардасил.
Читайте также:

