Основной морфологический диагностический критерий опухоли
Особое место в онкологии занимают морфологические методы исследования цитологический и гистологический.
Ни один из существующих специальных методов лечения (хирургический, лучевой, лекарственный) не может проводиться без морфологической верификации диагноза. Несоблюдение этого правила ведет к неправильной постановке диагноза к необоснованному проведению специального лечения вследствие чего выполняются тяжелые, порой калечащие операции, проводится лучевая терапия с тяжелыми лучевыми повреждениями или химиотерапия, обладающая тератогенным и канцерогенным эффектом.
Исключение диагноза злокачественной опухоли без морфологического исследования может быть ошибочным, что отодвигает сроки начала специального лечения и ухудшает его отдаленные результаты.
Чрезвычайно быстрое развитие и становление претерпел цитологический метод исследования. Материалом для исследования могут быть клетки которые самостоятельно слущиваются из опухоли и выделяются (эксфолиативная цитология) и клетки полученные путем аспирации при пункции опухоли (аспирационная цитология).
Материалом для исследования в первом случае является мокрота, моча, секрет предстательной железы, выделения из соска грудной железы, выделения из шейки матки и влагалища, выделения из прямой кишки. Материал из полых органов может быть получен путем смывов изотоническим раствором натрия хлорида, путем отпечатков или соскоба с поверхности тканей при помощи ватного тампона или специальных щеточек. Материалом для эксфолиативной цитологии может быть мазок-отпечаток с поверхности кусочков, полученных при биопсии. Неэксфолиативная (аспирационная) цитология предполагает исследование клеток полученных при пункции опухолевых образований из щитовидной и грудной желез, слюнной и предстательной желез, лимфатических узлов, опухолей легких и средостения, опухолей мягких тканей и костного мозга.
Пункция позволяет получить цитологический материал из плевральной и брюшинной полостей, спинномозгового канала, перикарда и синовиальных влагалищ. С помощью стернальной пункции также получают ткань костного мозга для цитологического исследования.
О злокачественном превращении клеток можно судить на основании совокупности признаков, характеризующих клетки новообразования и их взаимоотношения с другими клетками. К основным группам относятся резковыраженная атипия по сравнению с нормальными клетками, которая заключается: в полиморфизме величины и формы клеток, увеличении ядра относительно размеров клетки, образовании гигантских ядер, эксцентричном расположении ядра, наличии нескольких ядер в одной клетке (рис. 8). Характерным признаком для злокачественной опухоли является большое
Рис. 8. Морфологические особенности опухолевых клеток.
количество митозов, гиперхромия ядер и вакуолизация цитоплазмы. Имеется большое количество “голых” ядер.
Величина опухолевых клеток колеблется от 4 до 60 m. Чаще всего опухолевые клетки больше клеток исходной ткани и могут иметь разнообразную форму: овальную, круглую, веретенообразную, цилиндрическую, треугольную, звездчатую, полигональную и др. Клетки неправильной формы с отростками цитоплазмы, включениями и вакуолями имеют сходство с амебой.
Форма ядер злокачественных клеток также разнообразна и может быть овальной, бобовидной, веретнообразной, серповидной и неправильной.
Основными красителями ядра опухолевых клеток окрашиваются интенсивнее нормальных. Хроматин в них расположен неравномерно в виде крупных зерен и толстых нитей. Важным признаком опухолевых клеток является то, что их ядро занимает большую площадь чем цитоплазма.
В опухолевых клетках насчитывается от 4 до 6 ядрышек. В связи с этим ядерно-ядрышковое соотношение составляет 1:25 и даже 1:15, в нормальных клетках оно равно 1:50.
Границы злокачественных клеток чаще размытые, неровные.
Одним из основных морфологических признаков злокачественных опухолей является образование многоядерных гигантских клеток. Это является следствием неразделившейся цитоплазмы в клетке где произошел митоз. Одно из ядер многоядерной клетки может делиться митотически, в то время как другие ядра не имеют признаков деления.
Для злокачественной опухоли характерно большое количество митозов. В здоровой ткани на 1000 клеток приходится менее четырех митозов. По индексу кариокинетической активности устанавливается отношение делящихся клеток к общему числу клеточных элементов в поле зрения. Индекс 1:200 свидетельствует о низкой степени малигнизации, 1:100 - о средней степени и 1:50 - о высшей степени злокачественности.
Активность опухолевых клеток часто проявляется в виде пиноцитоза и фагоцитоза. Вследствие этого в цитоплазме опухолевых клеток много вакуолей, различных включений, обломков эритроцитов и других клеток.
В злокачественных раковых опухолях часто определяется аутофагия (“каннибализм”, “самопоедание”), которая проявляется в виде поглощения крупной опухолевой клеткой более мелкой. Поглощенная клетка в дальнейшем почти полностью разрушается (“переваривается”).
В настоящее время существует около 200 различных цитоморфологических признаков опухоли.
Совокупность цитоморфологических признаков указывает на характер изменений клеток по отношению к их гистогенетическому прототипу в физиологических условиях.
Наибольшие успехи достигнуты при цитологической диагностике рака шейки матки и желудка. Значительная часть рака шейки матки диагностируется в стадии развития Ca in situ, при котором возможно полное излечение в 100 % случаев. Преимуществом цитологического метода является простота исследования, доступность, безопасность, что делает возможным его применение в поликлинических условиях для обследования больших контингентов населения.
При необходимости цитологическое исследование дополняется цитохимическим анализом, позволяющим определить обменные процессы в клетках, а также методами генетического исследования.
При цитологическом методе исследования возможны два вида ошибок. Ложноотрицательный диагноз характерен для тех случаев, когда при наличии опухоли в исследуемом материале отсутствуют опухолевые клетки. Это возможно при заборе материала из некротизированного участка опухоли, или из здоровой ткани.
Ложноположительный диагноз возможен в тех случаях, когда выраженный пролиферативный процесс воспринимается цитологом как опухолевый.
В ряде случаев, цитологический метод не позволяет точно установить характер заболевания, что делает необходимым выполнение гистологического исследования. С этой целью применяется несколько видов прижизненных диагностических биопсий. Менее травматичной является пункционная биопсия, при которой специальной иглой путем пункции извлекают столбик ткани. При эндоскопическом исследовании проводится щипцевая биопсия. При опухолях, чаще наружных локализаций, выполняется эксцизионная биопсия при которой удаляется весь патологический очаг (сектор молочной железы, пигментное образование кожи, участок легкого) в пределах здоровых тканей. В тех случаях, когда опухоль имеет большие размеры или неудалима, выполняется инцизионная биопсия, при которой получают участок ткани непосредственно из патологического очага.
Ткань для гистологического исследования из полых органов можно получить путем щипцевой биопсии или кюретажа (выскабливания).
Полученный прижизненно биопсийный материал подвергается гистологическому исследованию, которое позволяет выявить гистогенез опухоли, характер роста, степень ее анаплазии и инвазии в окружающие ткани.
В практике онкологических учреждений часто применяют срочные субоперационные биопсии, ответ на которые дается во время операции в течение небольшого времени. Очень часто ответ влияет на дальнейший ход операции или в сторону расширения объема (например, радикальная мастэктомия) или операция ограничивается малым объемом (секторальная резекция).
Чем больше опухоль утрачивает черты внешнего сходства с исходной тканью, тем клинически она протекает более злокачественно. Опухоли могут претерпевать столь глубокие изменения, что возникают трудности в определении их гистогенеза, в связи с чем их называют недифференцированными (анаплазированными).
Установление гистогенеза опухоли является важным критерием при выборе метода лечения.
Для злокачественных опухолей характерен инвазивный рост, поэтому между опухолью и окружающими тканями нет четкой границы. Опухолевые клетки проникают в нормальные тканевые структуры. Одним из признаков инфильтрирующего роста является прорастание базальной мембраны, а также прорастание в кровеносные и лимфатические сосуды. Опухолевые клетки распространяются по рыхлым соединительно-тканным прослойкам, серозным покровам, по просветам выводных протоков желез.
Гистологический диагноз устанавливается главным образом на основании данных изучения состояния парехнимы опухоли и результатов определения особенностей (атипизма) ее клеток. Неправильное строение паренхимы, нарушение ее соотношения со стромой и отдаленное сходство с нормальной тканью является признаками органного и тканевого атипизма.
Доказано в эксперименте, что злокачественными свойствами при раке обладает только паренхима опухоли. Строма играет роль посредника между новообразованием и организмом. Строма большинства раковых опухолей построена из нормальных структур. Данные о ее строении имеют вспомогательное значение в диагностике опухолей. Поэтому для точной морфологической диагностики применяются гисто- и цитохимические исследования, а также электронная микроскопия.
Раковые опухоли могут развиваться из покровного и железистого эпителия. Рак из покровного эпителия имеет несколько гистологических разновидностей: интраэпителиальный рак (carcinoma in situ) и плоскоклеточный (эпидермоидный) ороговевающий и неороговевающий рак.
Плоскоклеточный ороговевающий рак характеризуется способностью некоторых раковых клеток к ороговению. Последние образуют округлые скопления, в центре которых они сливаются в гомогенные оксифильные массы с базофильными зернами, которые называются роговыми жемчужинами.
Плоскоклеточный неороговевающий рак отличается от ороговевающего более низкой дифференцировкой клеток, отсутствием признаков ороговения эпителия и большей митотической активностью.
Аденокарциномой называют рак из железистого эпителия. Микроскопически опухоль образует трубчатые железы с неравномерным просветом и толстыми многослойными стенками, состоящими из резкоатипического цилиндрического эпителия.
Раковая опухоль в которой строма резко преобладает над паренхимой называется скиррозной (фиброзный рак). Опухоль в которой преобладает паренхима (раковые клетки) над стромой называется медуллярный (мозговидный, мягкий) рак.
Скирр относится к инфильтративным формам рака, которые вызывают сморщивание и уплотнение стенок органов, на разрезе напоминает беловатую рубцовую ткань.
Медуллярный (мозговидный) рак макроскопически представляет серо-желтую крошащуюся ткань с обильным соскобом.
Аденокарцинома, продуцирующая много слизи, которая скапливается в неправильной формы ячейках (“озерах” или “цистернах”), разделенных соединительнотканными прослойками называется коллоидный или слизистый рак. Коллоидный рак на разрезе серовато-розового цвета, по внешнему виду напоминает желе или студень.
В раковых опухолях встречаются самые разнообразные сочетания приведенных форм, каждая из которых может возникать и развиваться самостоятельно, не проходя предшествующих стадий и не переходя в последующие.
ОБЩИЕ ПРИНЦИПЫ И МЕТОДЫ ЛЕЧЕНИЕ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ
Подходы к лечению злокачественных опухолей принципиально отличаются от подходов в лечении терапевтических, хирургических и инфекционных заболеваний.
Это обусловлено необычными свойствами злокачественной опухоли, а именно ее способностью к безудержному росту и метастазированию. Поэтому основным стратегическим направлением в лечении опухолей является полное уничтожение опухолевых тканей и отдельных клеток, где бы они не находились в организме.
В большинстве случаев на момент установления диагноза злокачественной опухоли мы имеем не локальный патологический процесс, а системное поражение организма. В связи с этим в онкологии принят термин раковая болезнь. Поэтому лечение должно включать не только методы локального воздействия на опухоль, но и системного воздействия с целью эрадикации всех опухолевых клеток из организма. Вторая задача представляется наиболее сложной, так как требует избирательного воздействия на опухолевые клетки с минимальным повреждением здоровых.
В онкологии существует несколько видов лечения в зависимости от поставленных задач: радикальное, паллиативное и симптоматическое.
Радикальное лечение направлено на полную ликвидацию всех очагов опухолевого роста. Однако, радикализм в определенной степени условен, так как нет методов исследования, позволяющих судить о полной эрадикации опухолевых клеток из организма. Поэтому после радикального лечения можно говорить только о клиническом излечении. Полное биологическое излечение наступает после истечения определенного периода времени. Критерием биологической излеченности у взрослых является 5-ти летний период, у детей - 2-х летний. Эти временные критерии условны, так как рецидивы и метастазы удаленной опухоли могут развиваться через 10 и более лет.
Паллиативное лечение направлено на уменьшение массы опухоли в тех случаях, когда излечение заведомо невозможно. В качестве примера может служить гастрэктомия с оставлением метастаза Шницлера. Паллиативное лечение часто продляет жизнь больных и улучшает ее качество.
Симптоматическое лечение направлено на устранение тягостных симптомов или осложнений. Часто симптоматическое лечение заключается в трахеостомии, гастростомии, цистостомии, наложении обходных анастомозов и т.д.
В лечении злокачественных опухолей применяются хирургический, лучевой и лекарственный методы лечения. Сочетание двух методов называется комбинированным лечением. Применение всех трех методов в различной последовательности или одновременно называется комплексным.
Кроме указанных методов лечения опухолей применяются методы не имеющие самостоятельного значения: иммунотерапия, гипертермия, гипергликемия и др.
Дата добавления: 2015-02-06 | Просмотры: 2723 | Нарушение авторских прав
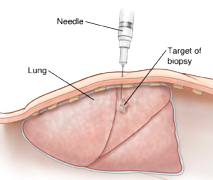
Практически во всех случаях точный диагноз онкологического заболевания может быть установлен только на основании результатов исследования образца опухолевой ткани, полученной у пациента. Наиболее часто с этой целью используются следующие методы получения биологического материала:
- Пункция (прокол) опухоли тонкой иглой;
- Биопсия опухоли при помощи толстой иглы, в ходе которой можно получить столбик опухолевой ткани;
- Эндоскопическая биопсия, во время которой в тело человека вводится специальная подвижная тонкая трубка (эндоскоп) при помощи которой осуществляется забор опухолевого материала;
- Удаление во время хирургическое операции всего новообразования или его части
В большинстве случаев забор опухолевой ткани осуществляется с использованием того или иного метода обезболивания (анестезии).
Во время пункции возможно получить небольшое количестве клеток для цитологического исследования. Во время выполнения этого вмешательства врач вводит в опухоль тонкую иглу и при помощи шприца забирает небольшое количество материала. После этого полученная ткань (жидкость и содержащиеся в ней клетки) помещается на специальное предметное стекло. Данный метод исследования называется цитологическое исследование (цитология), он дает возможность получить информацию об отдельных клетках, из которых состоит исследованная ткань. Пункция является наименее травматичным методом получения материала для исследования, однако его информативности в некоторых случаях может быть недостаточно. К примеру, отрицательные результаты пункции не всегда означают отсутствие опухолевого роста.
Для цитологического исследования также может быть использована слюна, мокрота, моча, жидкость, скопившаяся в брюшной или плевральной полости (асцит или плеврит), а также мазки или смывы из половых путей, дыхательных путей и т.д. Также используют отпечатки с патологических образований (язв, эрозий). В последнем случае предметное стекло прикладывается к интересующей зоне, после чего изготавливается материал, аналогичным образом может быть взят мазок-отпечаток при котором с патологического образования соскребается материал при помощи шпателя, скальпеля или других инструментов.
В отличие от пункции при проведении биопсии удается получить значительно большее количество опухолевой ткани, данный вид забора материала применяется для получения материала для гистологического исследования материала. В ходе его выполнения можно получить точную информацию о строении опухолевой ткани. В отличие от вышеописанного цитологического исследования результаты данного вида исследования отличаются большей точностью, кроме того, больший объем материала позволяет точнее установить диагноз (например, выявить точный подвид опухолевых клеток), и, в случае наличия необходимости, провести дополнительные иммуногистохимические методы обследования (подробнее описано ниже).
Несмотря на указанные преимущества, выполнение биопсии является более травматичной процедурой для организма, чем выполнение пункции. В некоторых случаях проведение данного исследования может быть невозможно вследствие наличия высокого риска травматического повреждения близко расположенных к опухоли сосудов, например, при опухолях расположенных в области поджелудочной железы, в связи с чем пункция может быть единственным доступным методом получения материала для исследования.
- Трепан-биопсия – забор столбика ткани при помощи полой трубки с заостренным краем. Наиболее часто применяется для биопсии костей и близких к ним по плотности опухолей;
- Core-биопсия – забор столбика опухолевой ткани из мягких тканей при помощи специальной полой трубки с заостренным краем (толстой иглы). Для этого часто используются системы, напоминающие по своему устройству гарпун. Этот метод нашел очень широкое применение при исследовании новообразований молочной железы и других органов;
- Щипковая биопсия – получение материала для исследования при помощи специальных щипцов;
- Инцизионная биопсия – забор для исследования части новообразования. К инцизионной биопсии относится удаление части опухоли;
- Эксцизионная (тотальная) биопсия – удаление и забор для исследования всего патологического образования. В некоторых случаях при небольших размерах опухоли целесообразным является её полное удаление с последующим проведением гистологического исследования. Если в ходе проведения этого исследования была удалена вся опухоль, этого может быть достаточно для того, чтобы считать пациента излеченным от онкологического заболевания. К эксцизионной биопсии может относиться и удаление опухоли в ходе хирургической операции.
- Петлевая биопсия – забор материала при помощи специальной петли. Применяется при новообразованиях ЛОР-органов, гинекологии, а также при эндоскопических исследованиях. В качестве примера можно привести петлевую биопсию полипа в толстой кишке.
В зависимости от расположения опухоли биопсия может быть выполнена как снаружи через кожу, так и изнутри организма. С этой целью в организм могут вводиться эндоскоп, который представляет собой тонкую гибкую трубку, оснащенную видеокамерой и различными манипуляторами. При помощи эндоскопических методов может быть осуществлена биопсия новообразований, расположенных в просвете желудочно-кишечного тракта (гастроскопия и колоноскопия), например, полипов толстой кишки, бронхов (бронхоскопия), мочевыводящих путей (цистоскопия), грудной клетки (торакоскопия) и брюшной полости (лапароскопия).
Гистологическому исследованию в обязательном порядке подвергается любой удаленный материал, в том числе – после хирургического удаления опухоли в ходе оперативного этапа лечения. Изучение послеоперационного материала позволяет уточнить диагноз, распространенность процесса и его стадию, оценить наличие вовлечения в болезнь лимфатических узлов и т.д.
После получения материала для исследования любым из вышеуказанных способов он отправляется на исследование к специалисту по морфологическому изучению опухолей – патологоанатому (или патоморфологу), который обрабатывает полученную ткань необходимым образом и проводит её исследование. Так как ткань опухоли подвержена естественным процессам разрушения, необработанный материал может стать непригодным для дальнейших исследований. В первую очередь с целью обеспечения сохранности ткани проводится её обработка специальным фиксирующим раствором, например формалином.
По результатам исследования врач-патоморфолог составляет цитологическое или гистологическое заключение, в котором отражаются результаты изучения образца опухолевой ткани под микроскопом, а также результаты гистохимических и молекулярных исследований, если они проводились. Как правило, гистологическое заключение может содержать следующую информацию:
Как правило, проведение гистологического исследования занимает до 10 дней. Обязательно сохраните у себя копию гистологического заключения, а также убедитесь в сохранности стекол и блоков
С этой целью врач-патоморфолог может дополнительно провести иммуногистохимическое исследование (ИГХ). Суть ИГХ исследования заключается в обработке опухолевой ткани специальными антителами, которые связываются со своими белками-мишенями на поверхности опухолевых клеток. После выполнения определенных процедур это приводит к тому, что эти белки становятся видны при микроскопическом исследовании опухоли, если они ей продуцируются.
- Определить откуда исходит опухолевый процесс в том случае, если имеет место первично-множественное метастатическое поражение органов или метастазы исходят из невыявленного первичного очага;
- Провести дифференциальный диагноз между различными видами злокачественных опухолей, например, меланомой, саркомой, раком и лимфомой;
- Определить точную разновидность лейкоза или лимфомы.
Наличие в опухоли повышенной экспрессии белка HER2-neu ассоциировано с высокой её агрессивностью и быстрым ростом. Это требует применения специальных препаратов, избирательно воздействующих на этот сигнальный путь. Наиболее часто с этой целью применяется трастузумаб – моноклональное антитело, связывающее HER2-neu.
В отдельных случаях применяются дополнительные молекулярные методы изучения опухоли. В этом случае проводится дополнительное изучение генома злокачественных клеток. При некоторых заболеваниях это может дать ценную информацию для лечения. К молекулярным методам исследования относится флюоресцентная гибридизация in situ (FISH) и полимеразная цепная реакция (ПЦР). Эти методы исследования являются наиболее точными, но их проведение может потребовать дополнительного времени, кроме того они являются достаточно дорогостоящими.
В некоторых случаях, особенно при лечении редкого заболевания, полезным может оказаться получение второго мнения (консультации другого специалиста) по результатам гистологического исследования. Для этого вам понадобиться получить изготовленные стекла и опухолевые блоки и предоставить их на консультацию в выбранное вами учреждение. Дополнительно следует предоставить актуальную выписку из вашей истории болезни и результаты предыдущих гистологических исследований, так как это может дать врачу ценную информацию.
Обратите внимание: проведение дополнительных исследований с целью получения второго мнения может быть платным.
Внимание! Информация в данном разделе не является заменой квалифицированного мнения врача, представлена исключительно в образовательных целях и не является руководством к действию.
Это может быть толстая игла, эндоскоп (когда исследуют пищевод или желудок), световод (при бронхоскопии), обычный скальпель (во время хирургической операции).
Основное назначение биопсии - установить, с доброкачественным или злокачественным процессом предстоит бороться. К этой процедуре прибегают и в том случае, когда проводят контроль за лечением раковых опухолей.
Правильно взять биопсию - особое искусство, требующее от врача опыта и мастерства. От точности его выбора (в начале своего существования злокачественный очаг бывает совсем крохотным) зависит результат анализа и, соответственно, выбор тактики лечения.
Полученные с помощью биопсии кусочки тканей отправляют в специальную лабораторию, где проводится их гистологический анализ. Он основан на том, что все клетки организма имеют характерное строение, в зависимости от того, к какой ткани они принадлежат. При злокачественном перерождении картина кардинально меняется: внутреннее строение клетки нарушается, она перестает быть похожей на соседние. Эти нарушения, как правило, столь значительны, что их можно увидеть в обыкновенный микроскоп.
Прежде чем рассматривать взятый во время биопсии материал, его необходимо обработать особым образом: нарезать на очень тонкие прозрачные ломтики (их называют срезами) и окрасить. Чтобы приготовить срезы, кусочек ткани сначала делают твердым (например, пропитывают парафином), а затем, закрепив в специальном держателе, нарезают с помощью особого сверхострого ножа - микротома.
Получившиеся тоненькие пленочки помещают на небольшие продолговатые стекла и прямо на них подвергают окраске. Способов окрашивания довольно много, но роднит их одно - все они проводятся в несколько этапов.
Раньше препараты перекладывали из ванночки в ванночку вручную, теперь все стадии окраски способны проводить специальные приборы. Но это, пожалуй, единственный этап, где возможна автоматизация. Все остальные целиком зависят от умения и внимания специалистов.
Когда окрашенный препарат оказывается под окуляром микроскопа, в дело вступает патологоанатом - врач чрезвычайно важной в медицине специализации. Оценив особенности исследуемых клеток, он выносит свой вердикт: доброкачественная или злокачественная ткань была взята на биопсию.
Цитологический метод, как и гистологический, является методом морфологической верификации диагноза. Получить материал для исследования можно из любой точки организма путем мазка или скарификата (соскоба) с поверхности образования (кожи или слизистой), пункции подкожного или внутрикожного образования, при эндоскопическом исследовании (бронхоскопии, гастроскопии, колоноскопии), из естественных или патологических жидкостей организма (например, моча, мокрота, отделяемое из соска молочной железы, выпотные жидкости из кист и полостей организма). Полученный материал равномерно распределяют на предметном стекле или помещают в закрывающийся контейнер, пробирку и направляют в цитологическую лабораторию.
Преимущества цитологического метода
- Безболезненность ввиду малой травматичности (при скарификации – дискомфорт, при пункции – боль как при внутримышечой инъекции).
- Безопасность получения материала (включая места, где биопсия технически трудно- или невыполнима, сопряжена с осложнениями).
- Быстрота постановки диагноза: от 30 минут от взятия материала до микроскопии!
- Возможность диагностики рака в начальной (преклинической) стадии. При этом результаты сопоставимы и близки по эффективности с результатами гистологического метода.
- Относительная простота и доступность: недорогие оборудование и реактивы для цитологического исследования, относительная простота и воспроизводимость методики.
- Малое количество материала, необходимое для постановки морфологического диагноза.
Когда используется цитологический метод
Цитологический метод применяется:
- при профилактических и диагностических обследованиях на амбулаторном этапе (в поликлинике);
- в ходе динамического наблюдения за пациентами: многократные исследования в динамике атипических изменений, в динамике до и после лечения; для оценки терапевтического патоморфоза (гибели) опухоли;
- параллельно с гистологическим исследованием;
- в ситуациях, когда тяжесть состояния пациента не позволяет выполнить более травматичное гистологическое исследование.
Этапы цитологического исследования
Забор материала осуществляет врач на приеме: гинеколог или акушерка, онколог, узкий специалист или хирург общего профиля. Затем полученный материал направляют в цитологическую лабораторию, где фельдшера-лаборанты изготавливают цитологические микропрепараты, а врачи-цитологи изучают их под микроскопом.
В большинстве случаев на регистрацию и изготовление микропрепаратов уходит не более 30 минут. Время на микроскопическое изучение и постановку диагноза зависит от сложности микроскопической картины и информативности полученного материала. Заключение в большинстве исследований выдается в день поступления, в сложных для диагностики случаях, когда требуются дополнительные методы анализа (имуноцитохимическое, проточная цитометрия) результат можно ожидать до 10-14 дней.
Что дает цитологическое заключение
Цитологический метод является методом морфологического подтверждения диагноза, желательного в ряде неонкологических болезней и обязательного для онкологических пациентов.
При цитологическом исследовании подтверждают наличие воспаления, определяют его активность и степень выраженности, во многих случаях указывают на инфекционный агент, вызвавший воспаление, что способствует назначению правильного лечения.
Точно установить природу неопухолевого заболевания согласно международным классификациям с помощью цитологического исследования не всегда возможно, однако более важно, что в цитологии хорошо видно, если начинается злокачественное перерождение клеток, что позволит вовремя направить пациента к врачу-онкологу.
В цитологических препаратах всегда хорошо видно злокачественную природу образования. Уровень современных знаний врачей-цитологов позволяет устанавливать диагноз в соответствии с международными гистологическими классификациями злокачественных опухолей в случае наиболее распространенных заболеваний (рак легких, желудка, кишечника, матки, молочной железы), также как и более редко встречающихся (меланома, лимфомы, рак печени, почек, поджелудочной железы и др.). По результатам цитологического исследования определяют перечень необходимого обследования, планируют виды и объемы лечения, дают предварительный прогноз по исходу заболевания.
Читайте также:

