Нужно ли делать мрт при кисте бейкера
-
Содержимое:
- Причины образования кисты
- Симптоматика
- Диагностирование
томография при кисте Бейкера Травмы, воспаление коленного сустава, как и сбой нормального процесса метаболизма в клетках, провоцирую развитие грыжи (бурсита) подколенной ямки. Наличие кисты сопровождается болезненностью и ограниченностью (скованностью) движений коленного сустава (любые физические нагрузки причиняют человеку боль и дискомфорт). Помимо этого больной жалуется на наличие припухлости (отечности) в подколенной области.
В виду того, что наличие новообразования при хроническом воспалительном процессе в подколенной ямке не всегда можно определить при первичном осмотре, для подтверждения диагноза врач может назначить диагностическое обследование (МРТ кисты Бейкера или УЗИ). Несомненно, МРТ томография является наиболее дорогостоящей процедурой, но по информативности и высокой точности данный метод диагностики не имеет себе равных.
В результате обследования на МРТ киста Бейкера может быть выявлена даже при маленьких размерах. Исследование позволяет визуализировать структуру опухоли, ее размер, а так же обнаружить повреждения хрящевой прокладки (мениска), выполняющей функцию амортизатора и стабилизатора в коленном суставе. МРТ диагностика дает возможность оценить общее состояние коленного сустава.
Вышеперечисленные недуги наиболее характерны для спортсменов, людей, деятельность которых сопряжена с большими нагрузками на ноги, а так же для лиц старшего и пожилого возраста. У малышей и подростков образование кисты Бейкера наблюдается редко.
К тому же дети зачастую не могут охарактеризовать состояние дискомфорта в ноге и объяснить, что именно им мешает. В таком случае, как и при неясной клинической картине заболевания, для получения точного диагноза – киста Бейкера МРТ исследование является наиболее приемлемым для ребенка (безболезненным и безопасным) методом диагностики.
Образование кисты может протекать бессимптомно, но по мере ее роста (увеличения) появляются определенные признаки заболевания, характеризующиеся:
- Болезненностью и напряженностью в области колена
- Затруднением двигательных функций коленного сустава, сопряженных с ограниченностью движений, невозможностью сгибания/разгибания ноги, затруднением ходьбы
- Припухлостью и выраженной отечностью
- Периодической блокадой коленного сустава
Конечно же, симптомы бурсита коленного сустава не угрожают жизни пациента, но без своевременной диагностики (МРТ кисты Бейкера), проведенной при помощи высокоточной процедуры сканирования, и надлежащего лечения способны привести к серьезным осложнениям, в т. ч. тромбозу вен нижних конечностей, гнойному артриту и даже к разрыву кисты, сопровождаемому болезненными синяками.
Существуют разные способы исследования (КТ, УЗИ, диафаноскопия), способные обнаружить наличие новообразований, но наиболее точным и информативным методом диагностики признана магнитно-резонансная томография при кисте Бейкера, травме мениска и других патологиях коленного сустава.
Данный вид томографического обследования основан на воздействии электромагнитных импульсов на область исследования. В ходе процедуры МРТ проводиться ряд многоплоскостных снимков высокого разрешения. Полученные данные проходят компьютерную обработку и выводятся на экран монитора в виде объемных трехмерных изображений.
Вся полученная информация фиксируется на цифровых носителях, благодаря чему специалисты других профилей медицины могут воспользоваться сохраненными данными для уточнения поставленного диагноза.
Помимо этого, метод МРТ сканирования не несет лучевой нагрузки на организм, используя в своей работе магнитные волны, безвредные для человека. Следовательно, МРТ – безопасная процедура диагностического обследования, способная выявить не только наличие кисты, но и определить ее местоположение, размер и физиологическое состояние.

Киста Бейкера коленного сустава – это грыжевое выпячивание в подколенной ямке, представляющее собой эластичное и мягкое образование и формирующееся на фоне воспалительного процесса.
Кисты Бейкера бывают первичными (идиопатическими) и вторичными. Во втором случае причинами появления кисты являются смежные патологии коленного сустава – разрыв мениска, хондромаляция надколенника, ревматоидный и псориатический артрит, остеоартрит, синдром Рейтера, гонартроз. Развитие дефекта также связывают с избыточным весом, повышенной нагрузкой на сустав, перенесенными травмами.
Клинические проявления кисты Бейкера на ранних стадиях практически отсутствуют. Пациент может самостоятельно обнаружить заболевание только при значительном увеличении размера кисты, в связи с которым образование начинает сдавливать сосуды и нервы. Симптоматически процесс проявляется в стойком болевом синдроме, ограничении подвижности коленного сустава, парезах нижней конечности. Дифференциальная диагностика кисты Бейкера возможна только в амбулаторных условиях с привлечением профессионалов.
Диагностика кисты Бейкера
Окончательный диагноз устанавливается на основании субъективных жалоб пациента, осмотра и пальпации, дополнительных неинвазивных исследований.

Для диагностики кисты Бейкера практикуют следующие методы:
- рентгенография;
- УЗИ;
- МРТ.
Наименее информативным вариантом является рентгенография. С ее помощью удается выявить крупное мягкотканное образование, однако определить его границы и структуру невозможно.
Проведение УЗИ помогает врачу обозначить точное расположение грыжи. Киста визуализируется на мониторе как эластичное бессосудистое включение.
МРТ коленного сустава – самый достоверный и надежный метод диагностики среди представленных. При магнитно-резонансной томографии возможна дифференциация образования с опухолевыми процессами. В ходе исследования врач оценивает количество суставной жидкости в коленном суставе, состояние межсухожильной сумки, содержимое полости кисты и плотность ее стенок. Специалист может определить конкретные причины появления образования, если болезнь является вторичной. МРТ отлично визуализирует признаки синовитов и артрозов. Благодаря процедуре нередко удается предотвратить распространенные сосудистые осложнения кист Бейкера – тромбозы и тромбофлебиты вен голени.
Лечение
Метод лечения подбирается в индивидуальном порядке после получения исчерпывающих данных о стадии и течении патологии.
В тяжелых случаях травматологи и ортопеды прибегают к диагностической артроскопии. Процедура обязательна при планировании хирургического вмешательства (если консервативное лечение оказалось нецелесообразным или неэффективным).
Классическая схема консервативного лечения выглядит следующим образом:
- Пунктирование толстой иглой с удалением содержимого образования;
- Инъекционное введение СПВС в полость кисты.
Терапия не всегда дает искомый результат, и после пункций кисты Бейкера часто рецидивируют.
При наличии провоцирующих заболеваний проводится системная этиотропная терапия:
- Прием противовоспалительных средств + местное применение мазей и компрессов;
- Физиотерапия;
- Лекарственные блокады.
Оперативное лечение кисты Бейкера показано при продолжительном ее существовании, крупном размере, сдавлении сосудов, мягких тканей и нервных окончаний колена, прогрессирующей симптоматике и низкой результативности других видов терапии.
Своевременная и качественная диагностика кисты Бейкера – важный шаг на пути к выздоровлению и возобновлению нормальной двигательной активности. Магнитно-резонансная томография – точный и безопасный метод исследования, который широко применяется в современной медицине. С ее помощью удается выявить не только анатомические характеристики обследуемого органа, но и сделать выводы о специфике течения заболевания в каждом случае.
Данный материал представлен исключительно в познавательных целях, не может быть использован для самодиагностики и не заменяет консультации у врача.
Киста Бейкера (другие названия заболевания - бурсит, грыжа подколенной ямки) – это выпячивание воспаленной части коленного сустава в пространство подколенной ямки. Заболевание вызывается дегенеративно-дистрофическими, травматическими и воспалительными процессами, протекающими в суставах, менисках, соединительной ткани.
Процесс образования кисты Бейкера происходит постепенно, на первых стадиях заболевание никак не проявляется, и лишь когда выпячивание достигает внушительных размеров и начинает сдавливать близлежащие сосуды и нервные окончания, пациент начинает ощущать симптомы:
- Боли в колене, особенно при сгибании/разгибании сустава;
- Невозможность нормально разогнуть ногу;
- Ощущения покалывания, онемения в подошвах ног;
- Появление видимого образования на задней поверхности колена, плотного на ощупь, при пальпации незначительно болезненного.
Однако, не так страшна сама киста Бейкера, сколько ее осложнения. Одно из наиболее опасных последствий данного заболевания – риск сильного сдавления кровеносных сосудов в области колена, что может привести к застою крови и образованию тромбов. Тромб может оторваться и привести к возникновению смертельно опасного состояния – тромбоэмболии легочной артерии. Также в некоторых случаях киста Бейкера может способствовать развитию крайне неприятного, со сложным, дорогостоящим лечением заболевания - остеомиелита (воспаление костного мозга), а также некрозов тканей вследствие нарушения питания в них.
Таким образом, иметь диагностированный или не диагностированный бурсит и не предпринимать никаких действий при этом, равноценно ношению на себе бомбы замедленного действия. При появлении любых тревожных симптомов необходимо сразу же обратиться за качественной диагностикой.
Диагностика кисты Бейкера
Для диагностики кисты Бейкера применяются различные методы, но не все они позволяют со 100% вероятностью определить заболевание и дать адекватный прогноз на лечение в зависимости от степени развития кисты, состояния окружающих тканей и т.п.
Так, например, при диагностике бурсита используются:
- Рентгенография. Позволяет определить факт наличия новообразования, но без возможности классифицировать его природу, поэтому считается в данном случае малоинформативной.
- Ультразвуковая диагностика, позволяет более точно установить факт наличия именно кисты в виде полости без сосудистой структуры. Однако не позволяет судить о степени сдавления окружающих нервных волокон и сосудов, что неинформативно в плане назначения лечения (консервативное или оперативное).
- МРТ. Магнитно-резонансная томография в данном случае оказывается наиболее информативным методом исследования коленного сустава. Позволяет точно дифференцировать кисту от других типов новообразований, в том числе и от злокачественных опухолей, а также дает возможность оценить состояние расположенных в непосредственной близости сосудов, нервных корешков и мягких тканей на предмет сдавления и достаточности питания. Кроме этого МР-сканирования позволит определить причины развития кисты Бейкера, такие как артроз сустава, воспаление синовиальной оболочки сустава, другие дегенеративно-дистрофические изменения твердых тканей.
При диагностике на томографе киста Бейкера визуализируется как кистозное (бессосудистое, с явно выраженной оболочкой) образование, заполненное жидкостью, сообщающееся с коленным суставом. При несфомировавшейся до конца кисте возможно проведение исследования с внутривенным и даже внутрисуставным введением гадолиния, что позволяет даже на этой стадии подтвердить диагноз.
Таким образом, если вы заинтересованы в получении исчерпывающих сведений о диагнозе и необходимом способе лечения, без походов по врачам и кабинетам, при подозрении на кисту Бейкера имеет смысл сразу же обратиться в современный диагностический центр. Своевременное обращение позволит значительно улучшить шансы на полное восстановление.
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
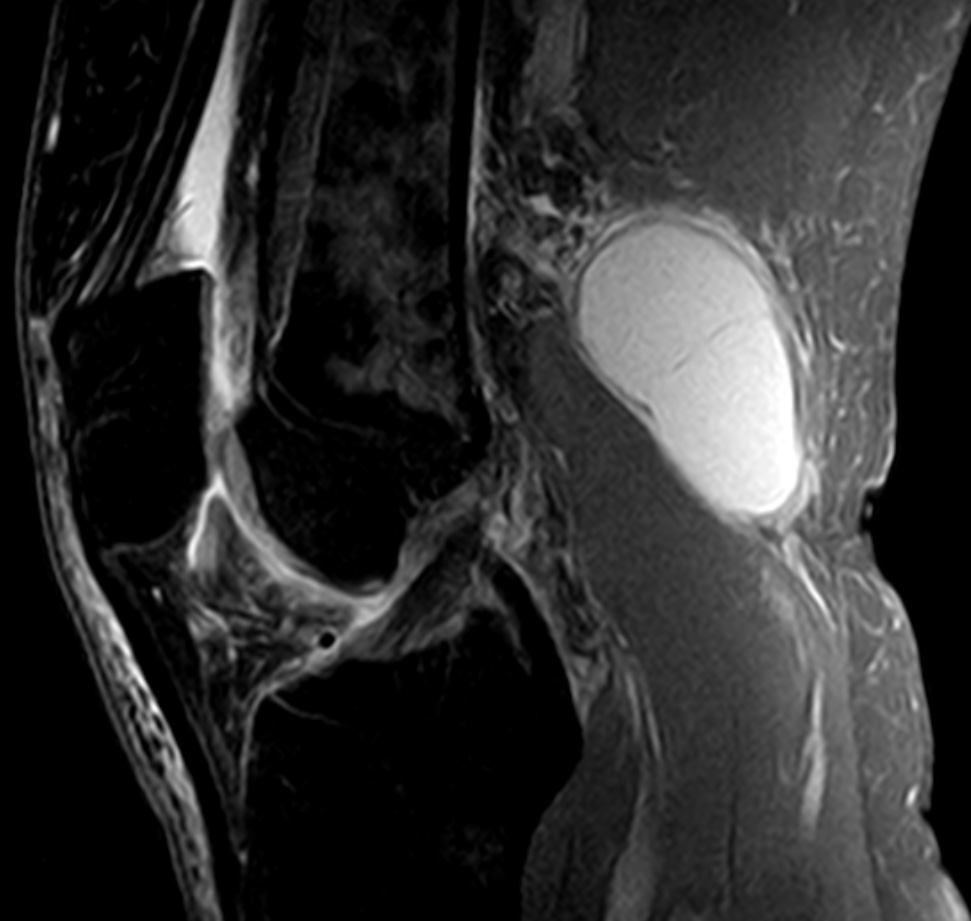
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
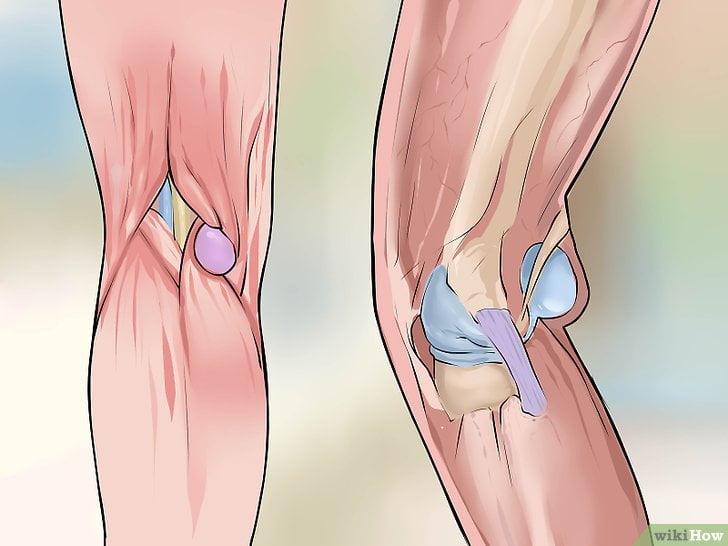
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
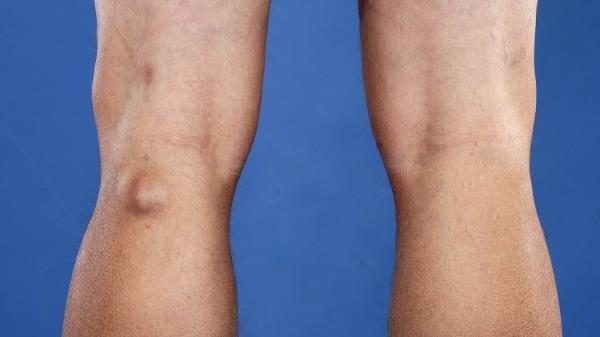
Заболевание классифицируют на такие подвиды:
- Симптоматическая форма – течение патологического процесса характеризует выраженная боль. Ее локализация – коленный сустав.
- Идиопатическая форма – когда происхождение развития заболевания непонятно, а установить первопричину не удается даже поле проведения многочисленных видов исследования.
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
- Длительные боли, чаще периодические, возникающие внутри подколенной ямки сразу после физической нагрузки.
- Чувство дискомфорта, скованности внутри конечности, сложность разгибания коленного сустава.
- Крупные образования сдавливают сосудисто-нервный пучок, вызывая отечность голеностопного сустава.
- Под коленом прощупывается округлое новообразование – оно не спаяно с кожей.
- Выполнение нескольких сгибаний, разгибаний способствует увеличению размеров выпячивания.
- Незначительные проявления нейропатии большеберцового нерва, когда она, будучи больших размеров, защемляла его.
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
- Анализ крови (клинический, биохимический).
- Определение сахара крови.
- Рентгенологический метод исследования.
- УЗИ – безопасный, очень информативный и недорогой метод диагностики. Учитывая высокую результативность способа, применение ультразвука приобрело ведущее значение в программе обследования. Метод активно используется с целью дифференциальной диагностики. Характеристики синовиальных кист сравнивают с другими возможными патологиями подколенной области. По окончании процедуры, больной получает фото кисты Беккера.
- Компьютерная томография, ядерно-магнитный резонанс в клинической практике проводят не по поводу подколенной грыжи. Выявляют их абсолютно случайно, в процессе обследования. Поводом для обращения к врачу у больных становится уточнение причины дискомфорта внутри подколенной области.
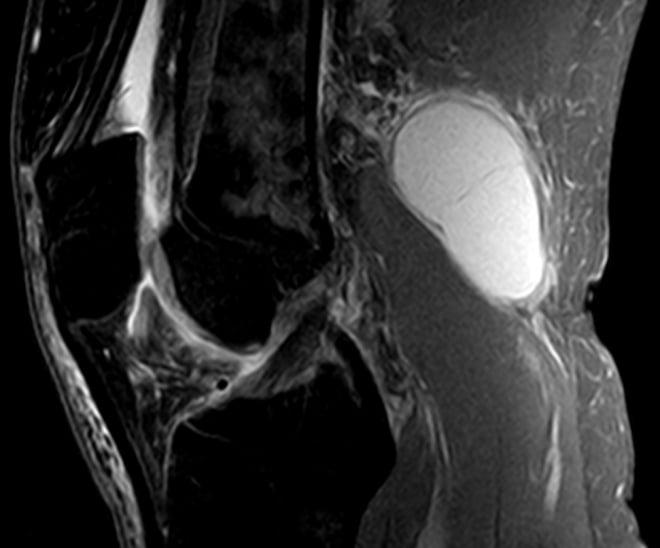
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
- разгрузку сустава;
- физиотерапевтическое лечение;
- пункцию опухоли с последующей эвакуацией содержимого и введением медикаментозных препаратов.
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
- Физиотерапевтическое лечение. Самыми действенными методиками признаны электрофорез, УВЧ. Реализовать указанные варианты терапии допустимо только после исключения онкологического процесса.
- Пункция. Выполняют для эвакуации содержимого грыжи. Когда развитие опухоли достигает 2-3 стадии, содержимое ее капсулы имеет желеобразную консистенцию. Уплотненное новообразование сложно поддается проколу, и последующей эвакуации внутренней части. Также в этом случае бессмысленно вводить кортикостероиды.
- Положительный результат обеспечивает гормональное лечение. Кортизонотерапия эффективна в 50% всех клинических случаев. Научную идею применения гормональных средств впервые разработали и применили ревматологи. Наблюдению подлежали пациенты с грыжей, возникшей на фоне ревматоидного артрита. Терапевтическая тактика позволила оценить – после внутрисуставного введения глюкокортикостероидов, размеры новообразования уменьшались.
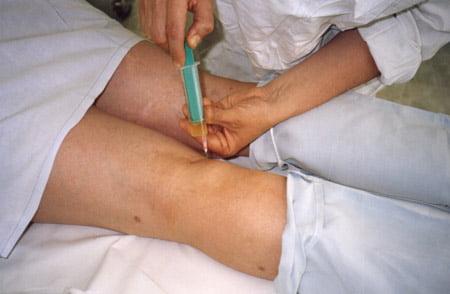
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
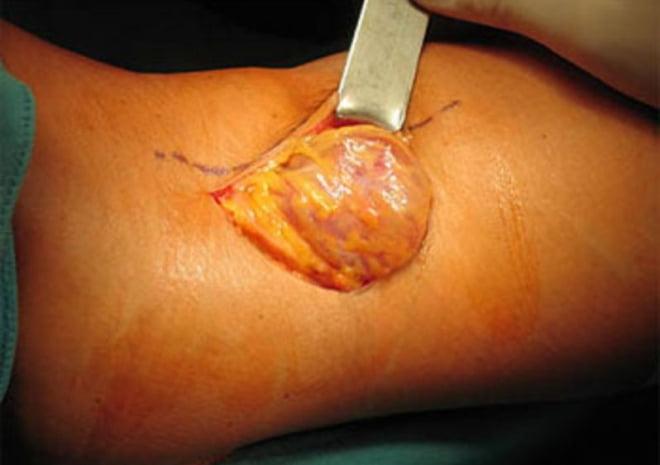
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
- некое ощущение наличие постороннего предмета под коленом;
- отсутствие возможности разогнуть ногу;
- сложности с функцией конечности;
- болевой синдром разной степени интенсивности;
- перемещение мурашек по поверхности ноги (парестезии);
- голеностопный сустав становится холодным на ощупь.
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
- Быстро купировать болевой синдром даже высокой степени интенсивности.
- Полностью восстановить подвижность коленного сустава.
- Минимизировать длительность пребывания в стационаре.
- Уменьшить вероятность развития подколенных послеоперационных рубцов.
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
Открытая операция
В период послеоперационного восстановления у 68,8% пациентов возникала подкожная гематома.У 50,3% пациентов отмечали выраженный отек под коленом, который распространялся еще и на медиальную головку икроножной мышцы.У 18,7% прооперированных больных образовался гипертрофированный рубец, который привел к адгезии ткани под коленом. Патологическое явление вызвало формирование сгибательной контрактуры в 165° и 175°.
Заключение
В основе заболевания лежит микроповреждение коленного сустава, вызванное неадекватностью гидродинамического давления, а также различные деструкции. Поэтому изначально следует устранить заболевание-первопричину. Киста Беккера – новообразование, требующее лечения. Но только в том случае, если образование не позволяет полноценно сгибать и разгибать ногу в колене. В остальных случаях, когда кистозная опухоль имеет небольшие размеры – ее нежелательно затрагивать даже посредством гормонов. Однако объективным показателем все же является самочувствие пациента.
Киста Бейкера — распространенная патология, встречающаяся у пациентов всех возрастов. Процесс роста болезненного новообразования может затронуть детей, взрослых и пожилых людей. Если консервативные методы не помогают, пациентам показано хирургическое решение.
Что такое киста Бейкера коленного сустава, размеры для операции, являющиеся показанием к хирургическому удалению, каковы особенности процедуры и реабилитационного периода?
Особенности патологии

Киста не сразу доставляет своему обладателю дискомфорт, болезненные ощущения начинают проявляться по мере ее роста. Постепенное увеличение объемов новообразования приводит к возникновению болей из-за сдавливания нервных волокон, существенно затрудняет движение и способно вызвать блокаду всего сустава.
Новообразование способно увеличиться от 2 мм до 100 мм в диаметре, по достижении максимального объема его капсула лопается.
Лечение
Консервативное лечение способно принести эффект только на начальных этапах формирования кисты Бейкера коленного сустава. Перед составлением программы терапии врач (хирург, ортопед или ревматолог) должен убедиться в доброкачественности образования и оценить его размеры. Для этой цели назначается диагностическая пункция кисты Бейкера, УЗИ, а также КТ или МРТ.
При подтверждении диагноза и положительном прогнозе специалист может назначить вам курс консервативного лечения, в который входит физиотерапия и обезболивающие противовоспалительные препараты. Подобные меры направлены больше на купирование симптоматики, нежели на устранение самой кисты, — препаратов, которые смогли бы остановить процесс роста капсулы, не существует.
В качестве способов временного задержания роста кисты используются пункции. С их помощью можно освободить кисту от содержащейся в ней суставной жидкости и остановить ее развитие на неопределенный период.

Пункция кисты Бейкера — один из часто используемых оперативных методов для остановки роста капсулы. В ходе процедуры в тело новообразования осторожно вводится игла.
Суставная жидкость отсасывается из капсулы в максимально возможном объеме, после чего в межсухожильную сумку вводится один из противовоспалительных препаратов:
- Дипроспан;
- Триамцинолон;
- Берликорт.
Операция по удалению

Консервативная терапия практически никогда не приносит желаемый результат, в редких случаях киста Бейкера коленного сустава рассасывается самостоятельно. В основном новообразование продолжает расти, пока не достигает размеров, доставляющих своему обладателю существенный дискомфорт и грозящих разрывом капсулы. Пункции и введение в межсухожильную сумку стероидных препаратов являются временной мерой.
Наиболее эффективный метод, помогающий устранить новообразование — операция по удалению кисты. После ее иссечения пациентам показано комплексное лечение, направленное на устранение первопричины ее роста.
Многие пациенты отказываются от проведения операции, одних пугает стоимость процедуры во вневедомственных клиниках, другие боятся оперативного вмешательства и возможных сложностей реабилитационного периода. Регулярно обращаясь к методу пунктирования или вовсе используя народные методы лечения с недоказанной эффективностью, они ставят под угрозу свое здоровье. Чем же опасна киста Бейкера?
Наличие кистозных образований на суставе способно спровоцировать развитие опасных патологических состояний: остеомиелит и тромбофлебит. Известны случаи, когда игнорирование роста капсулы с суставной жидкостью привело к тромбоэмболии легочной артерии и летальному исходу.
Главная опасность игнорирования роста новообразования без предпринятия адекватных мер по ее удалению заключается в риске разрыва капсулы. Причем нарушение целостности оболочки может наступить в любой момент и при любых размерах кисты. Спровоцировать разрыв способно любое неосторожное движение, при котором стенки новообразования сдавливаются соседствующими тканями.
Излившаяся суставная жидкость вызывает в мягких тканях ноги сильнейший воспалительный процесс, сопряженный с интоксикацией, слабостью и повышением температуры.
Устранение последствий разрыва кисты Бейкера занимает длительный период — пациенту производится длительная операция и назначается комплексная медикаментозная программа терапии. Чтобы избежать подобных опасных последствий, лучше не игнорировать рост новообразования и обратиться к специалистам для его своевременного удаления.

Каковы показания к хирургическому удалению кисты Бейкера? Размеры, которые имеет новообразование, для операции не столь существенны: конечно, большие капсулы, достигшие 80-100 мм, будут иссечены хирургами в срочном порядке. Но специалисты занимаются удалением и относительно небольших кист при желании пациентов.
Отсутствие положительной динамики в ходе консервативной терапии делает оперативный метод единственным эффективным способом устранить патологическое образование.
Существует ряд факторов, являющихся неоспоримыми показаниями для иссечения кисты Бейкера:
- Болезненность новообразования;
- Стремительный рост;
- Отсутствие положительной динамики при использовании консервативных методов;
- Капсула сдавливает кровеносные сосуды и сухожилия;
- Провоцирование кистой сопутствующих патологических состояний (остеомиелит и тромбофлебит).

Экстренная операция назначается, если лабораторные анализы выявили в содержимом капсулы, взятом при пункции, некротические включения, говорящие о течении в новообразовании воспалительных процессов.
Противопоказания
Как и любое хирургическое вмешательство, проводимое под местной анестезией, операция имеет ряд временных и постоянных противопоказаний.
Ее откладывают при следующих состояниях:
- При вирусном или простудном заболевании;
- При наличии повышенной температуры;
- При гипертонии;
- При беременности;
- При наличии в области коленного сустава герпесных высыпаний.

Если у пациента сахарный диабет, операция будет проводиться только в крайних случаях, когда его жизни будет угрожать здоровье. Замедление заживления тканей и риск последующей потери конечности делает нецелесообразным проведение операции.
Для лечения кисты в таких случаях специалисты будут использовать некардинальные методики, приносящие временное облегчение — пункции и физиотерапию.
Операция по удалению кисты длится не более получаса. Она производится под местной анестезией, редко применяется эпидуральная. Технология удаления состоит из нескольких этапов:
- Оперативное поле дезинфицируется и обезболивается;
- Производится рассечение тканей (лазером, эндоскопом или скальпелем);
- Аккуратно выделяются оболочки кисты Бейкера, а канал, соединяющий ее с суставом, пережимается;
- Киста отсекается, оставшийся канал ушивается.
![]()
- Операционное поле обрабатывается антисептиками, и производится сшивание тканей с установкой временного дренажа для отведения жидкостей и предупреждения отечности.
Дренаж удаляется через 2-4 дня при отсутствии признаков нагноения или скопления в тканях жидкости. При необходимости на коленный сустав накладывается фиксирующий гипс или тугие повязки. Шовный материал снимают на 7-14 день, в зависимости от динамики заживления.
Реабилитационный период
Реабилитационный период после операции по удалению кисты Бейкера длится довольно долго и сопряжен с определенными сложностями.
Чтобы избежать нежелательных последствий, следует строго следовать всем рекомендациям и назначениям хирурга:
- В первые 14 дней проходит курс лечения противовоспалительными препаратами. Они помогают снять отечность тканей и предупредить развитие осложнений в прооперированной конечности.
![]()
- Нельзя нагружать прооперированную ногу: в течение 2 недель после операции ей необходим полный покой.
- Передвигаться разрешается только на пятые сутки после хирургического вмешательства, обязательно — с помощью опоры.
- При выраженной отечности необходимо сделать УЗИ для оценки состояния вен, чтобы исключить развитие тромбофлебита.
- Давящая повязка должна накладываться ежедневно в течение полутора месяцев. Также в этот период показано ношение эластичного чулка и прием препаратов для профилактики тромбофлебита.
- После снятия швов хирург рекомендует регулярно заниматься лечебной физкультурой, которая будет служить профилактической мерой против застойных процессов.
- Мыться после удаления кисты Бейкера разрешается после снятия швов и полного заживления рубца.
Чтобы восстановить нормальные функции коленного сустава после удаления кисты Бейкера, необходим оптимальный режим реабилитации. Чрезмерное форсирование событий способно вызвать рецидив появления новообразования и опасные осложнения, недостаток же нагрузок значительно замедлит процесс возвращения функциональности конечности.
Читайте также:



