Лимфоидные опухоли лабораторная диагностика
Лимфомы в настоящее время рассматривают как опухоли иммунной системы. К ним относятся болезнь Ходжкина и лимфоцитарные опухоли. Лимфомы развиваются в лимфатических узлах или в лимфоидной ткани паренхиматозных органов. У 90 % лиц с болезнью Ходжкина первично поражаются лимфатические узлы, у 10 % источником заболевания являются внеузловые очаги. При лимфоцитарных лимфомах 60 % опухолей происходят из лимфатических узлов и 40 % — из опухолевых очагов другой локализации.
Первичные лимфомы средостения локализуются преимущественно в переднем средостении и классифицируются как ходжкинская и неходжкинская лимфомы.
Ходжкинская лимфома — лимфогранулематоз (болезнь Ходжкина) является злокачественной опухолью, исходящей из Т-, реже В-лимфоцитов, наблюдается в 20—30-летнем возрасте и после 50 лет. В противоположность этому частота неходжкинских лимфом значительно увеличивается с возрастом. Ходжкинская лимфома протекает либо бессиптомно, проявляясь лишь появлением безболезненных увеличенных лимфатических узлов, не спаянных между собой, либо сопровождается лихорадочным состоянием, проливными ночными потами, значительным похуданием, иногда кожным зудом. Болезнь медленно прогрессирует, захватывает смежные поля лимфатических узлов средостения и надключичных лимфатических узлов. Стадию развития ходжкинской лимфомы определяют на основе количества областей тела с пораженными лимфатическими узлами. При I стадии болезнь поражает только один регион лимфатических узлов, при II стадии — два и более региона по одну сторону диафрагмы, при III стадии поражаются лимфатические узлы по обе стороны диафрагмы (выше и ниже), селезенка и экстралимфатические органы, к IV стадии относят диссеминированные формы.
Медиастинальные лимфомы проявляются различными симптомами сдавления органов средостения. При быстро растущих опухолях возникают кашель, одышка, затруднение дыхания, боль в груди, стридор, синдром верхней полой вены. Общими симптомами болезни являются лихорадка, потеря массы тела, потрясающие ночные поты. В диагностике ведущая роль отводится компьютерной томографии, медиастиноскопии, тонкоигольной аспирационной биопсии и парастернальной медиастинотомии (биопсия лимфатического узла). В трудных случаях при необходимости проведения указанных исследований прибегают к диагностической торакотомии.
Характерным признаком лимфогранулематоза являются клетки Рида-Березовского—Штернберга. Основной способ лечения лимфогранулематоза — химио- и лучевая терапия. Для химиотерапии используют доксорубицин, блеомицин, винбластин и дакарбазин. Известно несколько схем химиотерапии. Если планируется лучевое лечение, то необходимо точно установить стадию болезни, чтобы обоснованно выбрать поля для лучевого воздействия. В IV стадии применяют преимущественно химиотерапию. Лишь в исключительно редких случаях на начальных стадиях изолированного медиастинального лимфогранулематоза возможно оперативное удаление опухоли. В основном роль хирурга при лечении этого заболевания сводится к выполнению инвазивных диагностических мероприятий для получения биопсийного материала. Прогноз заболевания зависит от стадии заболевания. На ранних стадиях комплексное лечение приводит к излечению или длительной ремиссии более чем у 80 % больных. Улиц с запущенными формами показатель 5-летней переживаемости составляет около 50—60 %.
Неходжкинская лимфома объединяет большой спектр злокачественных лимфобластических опухолей, которые делят на неактивные и агрессивные формы. К неходжкинским лимфомам относят ретикулосаркому, лимфосаркому и гигантоклеточную лимфому, они характеризуются диффузным ростом с тенденцией к диссеминации, реже локализуются в средостении, однако, поскольку заболеваемость неходжкинекой лимфомой в 6 раз выше по сравнению с ходжкинской, они составляют почти две трети лимфом средостения.
Неходжкинские лимфомы отличаются значительно более агрессивным клиническим течением, быстрой инвазией опухоли в окружающие органы и ткани, развитием у большинства больных компрессионного синдрома. Оперативное лечение применяется лишь на ранних стадиях опухолевого процесса. Традиционный способ лечения — полихимиотерапия и лучевое лечение. Прогноз неблагоприятный.
Лимфомой называется злокачественный процесс, развивающийся в лимфатической ткани. Из-за специфики течения болезни диагностировать ее на ранних стадиях бывает очень сложно. Анализ крови при лимфоме является одним из самых информативных исследований, так как может показать наличие патологического процесса на ранних стадиях. Какие исследования необходимо сдать, и какие результаты указывают на опасное заболевание, – об этом подробнее.
Диагностика патологии по анализам
Анализ крови является обязательным при подозрении на развитие заболевания
Анализы крови при лимфоме входят в перечень необходимых обследований при подозрениях на это заболевание. При лимфоме в крови могут обнаруживаться специфические онкомаркеры, что позволяет поставить диагноз на ранней стадии и своевременно приступить к лечению.
Особенность лимфомы заключается в том, что эта патология длительное время может протекать бессимптомно. Как правило, на протяжении долгого срока единственным тревожным симптомом выступает лимфаденопатия, или увеличение лимфатических узлов. Этот признак сопровождает множество самых разных заболеваний, от инфекций до изменения гормонального фона. Само по себе наличие такого симптома должно насторожить пациента и заставить обратиться к врачу. Врач проведет осмотр и направит на анализы, которые помогут либо подтвердить, либо опровергнуть злокачественную природу нарушения.
Анализы крови на лимфому являются достаточно достоверным показателем, помогая выявить патологию на 1-2 стадии.
В первую очередь при появлении лимфаденопатии необходимо обратиться к терапевту. Врач направит пациента на обследование, включающее лабораторные анализы. По результатам этих анализов будет приниматься решение о дальнейшей терапии. В случае, если подтвердится рак, пациент будет направлен на лечение к онкологу.
Виды анализов
Анализ крови при лимфоме необходим, так как только такое исследование помогает поставить диагноз на ранней стадии развития патологии. Тем не менее, для того, чтобы врач предположил этот диагноз, необходимы веские основания. Пациенту сначала необходимо пройти общее обследование, которое включает УЗИ увеличенных или воспаленных лимфатических узлов. В случае, когда увеличены регионарные узлы одной области, может дополнительно назначаться рентгенография или МРТ для точной визуализации состояния лимфоидной ткани.
Перечень необходимых лабораторных анализов:
- общий анализ крови;
- биохимия крови;
- определение онкомаркеров;
- иммунологическое исследование крови.
Общий анализ крови является обязательным для всех пациентов, обратившихся к врачу с жалобами на увеличение лимфатических узлов. Он достаточно информативен и позволяет исключить инфекционные причины лимфаденопатии. Биохимический анализ также входит в перечень обязательных. Более того, такое исследование врачи рекомендуют делать ежегодно, независимо от наличия жалоб.
Онкомаркеры при увеличении лимфоузлов – еще один информативный анализ. Наличие специфических белков в анализе лимфы или крови позволяет диагностировать ходжкинскую и неходжкинские лимфомы.
Иммунологическое исследование не входит в перечень необходимых анализов и назначается только по показаниям.
Общий анализ крови является самым простым и при этом даёт основную информацию о наличии и степени генерализации патологии
Общий клинический анализ крови (ОАК) при лимфоме – одно из первых исследований, которое необходимо пройти для предварительной оценки состояния лимфатической системы. Этот анализ позволяет предположить диагноз на основании количественных изменений показателей крови. Причем ОАК является обязательным анализом при любых патологиях, связанных с увеличением лимфатических узлов и общим ухудшением самочувствия.
Итак, какие показатели в анализе крови будут указывать на лимфому?
- В первую очередь, в анализе будет выявлен низкий уровень гемоглобина, что указывает на малокровие (анемию). Этот показатель в полной мере объясняет плохое самочувствие пациентов при злокачественном процессе, протекающим в лимфатической системе. Для лимфомы характерна быстрая утомляемость, упадок сил, снижение аппетита и потеря веса, что наблюдается у всех людей при низком гемоглобине.
- Вторым важным критерием оценки общего состояния лимфатической системы является скорость оседания эритроцитов (СОЭ). При лимфоме этот показатель будет значительно увеличен, в то время как норма его составляет до 20 мм/ч.
- Общий анализ крови при лимфоме показывает заметное уменьшение количества тромбоцитов. Этой характеристикой объясняются частые внутренние кровотечения при патологическом процессе.
- Внимание также уделяется показателю количества лимфоцитов в анализе крови, число которых при лимфоме уменьшается.
- В случае лимфосаркомы, лимфомы Ходжкина и других видов злокачественных процессов в лимфатической системе анализ крови позволит выявить высокий уровень эозинофилов.
Перечисленные результаты позволяют заподозрить наличие злокачественного процесса и обуславливают необходимость проведения дополнительных анализов для получения полной картины происходящего в организме.
Если общий анализ крови дает общую характеристику изменений, происходящих при лимфоме, то биохимия крови позволяет получить более развернутый результат. Такой анализ направлен, в первую очередь, на выявление патологических процессов в печени и селезенке, которые первыми попадают под удар при злокачественных процессах в лимфоузлах.
Основные показатели биохимического анализа, указывающие на злокачественный процесс:
- высокий уровень креатинина, что указывает на нарушения в работе почек и мочевыделительной системы;
- высокий уровень щелочной фосфатазы;
- повышение ЛГД.
Увеличение количества ферментов (лактатдегидрогеназы, или ЛГД, и щелочной фосфатазы) указывает на нарушения в работе почек, печени и мочевыделительной системы. Если сопоставить полученные результаты с общим анализом крови, можно предположить не только наличие лимфомы, но и примерную стадию онкопатологии.
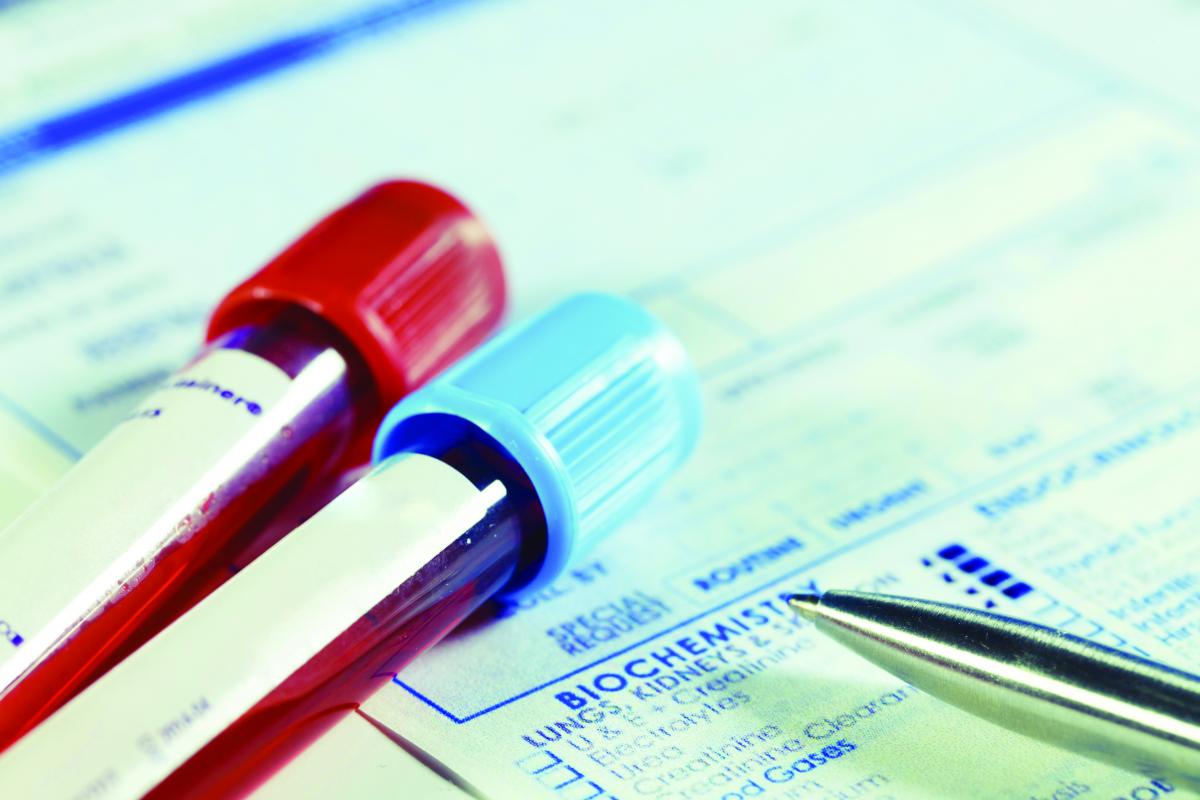
Онкомаркер b-2-микроглобулин используют для подтверждения диагноза и мониторинга пациентов с неходжкинской лимфомой
При любом виде злокачественного процесса в организме выделяются особые белковые соединения, называемые онкомаркерами. При патологиях лимфоузлов онкомаркеры обнаруживаются в крови. Основной онкомаркер, наличие которого необходимо проверить при подозрениях на рак лимфоузлов, – это бета-2-микроглобулин.
Этот онкомаркер обнаруживается тогда, когда лимфоузлы поражены злокачественной опухолью, в том числе и при распространении метастазов. При этом чем выше уровень этого белка, тем обширнее опухолевый процесс, тем хуже прогноз.
Важно знать, что микроглобулин бета-2 обнаруживается в крови не только при лимфоме, но и при гемобластозах и миеломе. Кроме того, это вещество в сыворотке крови может указывать на тяжелые инфекционные процессы, воспаления, аутоиммунные патологии и вирусные инфекции.
Диагностика лимфомы по анализу крови включает иммунологическое исследование. Показания к проведению этого анализа – различные симптомы общего характера, сохраняющиеся в течение длительного срока (более трех недель). Этот анализ назначают в том случае, если есть основания предполагать любой иммунопатологический процесс. Поскольку любые злокачественные процессы, протекающие в организме, оказывают выраженное влияние на иммунитет, а лимфатическая система является важной частью иммунной системы, такой анализ при лимфоме является достаточно информативным.
При наличии онкопатологии в крови будет обнаружены аномальные лимфоцитарные клетки. Также в результатах этого анализа можно заметить отклонение от нормы количества В- и Т-лимфоцитов.
Проведение и стоимость анализов

Для сдачи анализов необходимо иметь направление врача
Анализы крови можно сдать как в поликлинике, так и в частных лабораториях. Для этого необходимо направление от лечащего врача. При получении результатов анализов следует предоставить заключение из лаборатории лечащему врачу, так как самостоятельно расшифровать результаты очень сложно.
Прежде чем сдавать кровь, необходимо подготовиться. Нужно придерживаться следующих правил:
- за три дня до исследования исключить алкоголь;
- сдавать кровь натощак;
- за 8-10 часов до сдачи материала отказаться от пищи;
- за неделю до исследования отменить медикаменты.
Курящим людям рекомендуется воздержаться от курения за полтора-два часа до сдачи анализа. Кроме того, непосредственно в момент взятия биоматериала пациенту необходимо расслабиться и не нервничать.
Стоимость анализов зависит от ценовой политики клиники или лаборатории. В частной лаборатории простой ОАК стоит около 200 рублей. Биохимический анализ крови обойдется примерно в 350 рублей.
Стоимость анализа на определение онкомаркеров — 700-1000 рублей, в зависимости от клиники, в которой сдается анализ. Стандартное иммунологическое исследование стоит порядка 1500 рублей.
Какие анализы сдаются во время лечения лимфомы?
Во время лечения онкопатологии пациенту необходимо регулярно сдавать биохимический анализ крови и анализ на онкомаркеры. Эти обследования позволяют оценить эффективность выбранной схемы терапии, определить динамику заболевания. Кроме того, при успешном лечении количество микроглобулина бета-2 со временем начнет уменьшаться, что является хорошим признаком.
Мезенхимальные опухоли
В средостении наблюдается большое разнообразие тканей мезенхималь-ного происхождения, поэтому мезенхимальные опухоли средостения бывают разнообразными. Они могут быть доброкачественными и в 50% случаев — злокачественными. Опухоли развиваются из жировой, соединительной, мышечной ткани, а также из эндотелия сосудистой стенки. Они встречаются преимущественно у лиц молодого возраста, поражая примерно с одинаковой частотой мужчин и женщин. Доброкачественные новообразования растут медленно и не имеют специфической симптоматики. При достижении ими значительных размеров появляются признаки компрессии внутренних органов. Причинами развития компрессионного синдрома у 75% больных являются злокачественные новообразования. Как доброкачественные, так и злокачественные мезенхимальные опухоли могут локализоваться в любом отделе средостения.
Наиболее часто встречаются липомы.Обычно они наблюдаются у лиц зрелого возраста, гиперстенического телосложения, чаще у женщин. Излюбленная их локализация — правый кардиодиафрагмальный угол, достаточно часто они исходят из предбрюшинной клетчатки и проникают в средостение через отверстие Ларрея. На рентгенограмме липомы кардиодиаф-рагмального угла выглядят в виде гомогенного образования с четкими, ровными контурами, примыкающего к тени средостения. Для проведения дифференциального диагноза с опухолью легкого, кистой перикарда, грыжей Ларрея используют рентгенологическое исследование, однако наиболее информативными являются компьютерная и магнитно-резонансная томография.
Лечение мезенхимальных опухолей хирургическое. При злокачественных опухолях в связи с большими их размерами оперативное вмешательство далеко не всегда возможно. Химиотерапия и лучевое лечение малоэффективны.
Лимфомы в настоящее время рассматривают как опухоли иммунной системы. К ним относятся болезнь Ходжкина и лимфоцитарные опухоли. Лим-фомы развиваются в лимфатических узлах или в лимфоидной ткани паренхиматозных органов. У 90% лиц с болезнью Ходжкина первично поражаются лимфатические узлы, у 10% источником заболевания являются внеузловые очаги. При лимфоцитарных лимфомах 60% опухолей происходят из лимфатических узлов и 40% — из опухолевых очагов другой локализации.
Первичные лимфомы средостения локализуются преимущественно в переднем средостении и классифицируются как ходжкинская и неходжкинская лимфомы.
Ходжкинская лимфома— лимфогранулематоз(болезнь Ходжкина) является злокачественной опухолью, исходящей из Т-, реже В-лимфоцитов, наблюдается в 20—30-летнем возрасте и после 50 лет. В противоположность этому частота неходжкинских лимфом значительно увеличивается с возрастом. Ходжкинская лимфома протекает либо бессиптомно, проявляясь лишь появлением безболезненных увеличенных лимфатических узлов, не спаянных между собой, либо сопровождается лихорадочным состоянием, проливными ночными потами, значительным похуданием, иногда кожным зудом. Болезнь медленно прогрессирует, захватывает смежные поля лимфатических узлов средостения и надключичных лимфатических узлов. Стадию развития ходжкинской лимфомы определяют на основе количества областей тела с пораженными лимфатическими узлами. При I стадии болезнь поражает только один регион лимфатических узлов, при II стадии — два и более региона по одну сторону диафрагмы, при III стадии поражаются лимфатические узлы по обе стороны диафрагмы (выше и ниже), селезенка и экстралимфатические органы, к IV стадии относят диссеминированные формы.
Медиастинальные лимфомы проявляются различными симптомами сдавления органов средостения. При быстро растущих опухолях возникают кашель, одышка, затруднение дыхания, боль в груди, стридор, синдром верхней полой вены. Общими симптомами болезни являются лихорадка, потеря массы тела, потрясающие ночные поты. В диагностике ведущая роль отводится компьютерной томографии, медиастиноскопии, тонкоигольной аспирационной биопсии и парастернальной медиастинотомии (биопсия лимфатического узла). В трудных случаях при необходимости проведения указанных исследований прибегают к диагностической торакотомии.
Характерным признаком лимфогранулематоза являются клетки Рида-Березовского—Штернберга. Основной способ лечения лимфогранулематоза — химио- и лучевая терапия. Для химиотерапии используют доксору-бицин, блеомицин, винбластин и дакарбазин. Известно несколько схем химиотерапии. Если планируется лучевое лечение, то необходимо точно установить стадию болезни, чтобы обоснованно выбрать поля для лучевого воздействия. В IV стадии применяют преимущественно химиотерапию. Лишь в исключительно редких случаях на начальных стадиях изолированного ме-диастинального лимфогранулематоза возможно оперативное удаление опухоли. В основном роль хирурга при лечении этого заболевания сводится к выполнению инвазивных диагностических мероприятий для получения биопсийного материала. Прогноз заболевания зависит от стадии заболевания. На ранних стадиях комплексное лечение приводит к излечению или длительной ремиссии более чем у 80% больных. Улиц с запущенными формами показатель 5-летней переживаемости составляет около 50—60%.
Неходжкинская лимфомаобъединяет большой спектр злокачественных лимфобластических опухолей, которые делят на неактивные и агрессивные формы. К неходжкинским лимфомам относят ретикулосаркому, лимфосаркому и гигантоклеточную лимфому , они характеризуются диффузным ростом с тенденцией к диссеминации, реже локализуются в средостении, однако, поскольку заболеваемость неходжкинекой лимфомой в 6 раз выше по сравнению с ходжкинской, они составляют почти две трети лимфом средостения.
Неходжкинские лимфомы отличаются значительно более агрессивным клиническим течением, быстрой инвазией опухоли в окружающие органы и ткани, развитием у большинства больных компрессионного синдрома. Оперативное лечение применяется лишь на ранних стадиях опухолевого процесса. Традиционный способ лечения — полихимиотерапия и лучевое лечение. Прогноз неблагоприятный.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Добавить в "Мою ленту"
Здоровая лимфатическая система – надёжное свидетельство нормального функционирования большинства систем организма пациента. Но у современных жителей больших городов с лимфосистемой всё, к сожалению, далеко не так безоблачно.
Статистически рак лимфосистемы не самый распространённый вид онкопатологий, но число пациентов, попадающих в группу риска, год от года только растёт. Поэтому сегодня мы с вами поговорим о том:
Разновидности рака лимфоузлов
Рак лимфатической системы провоцирует вырождение лимфоцитов: вместо выполнения защитной функции иммунитета клетки-бойцы наносят повреждения тканям и свободно распространяют по лимфатическим протокам метастазы.

Главная угроза – именно в активном распространении раковых клеток по органам и системам. По тому, выходит ли раковый процесс за пределы лимфосистемы или ограничивается ею, онкопатологии лимфосистемы подразделяют на две группы:
- лимфома Ходжкина (остаётся в пределах лимфосистемы);
- неходжскинские лимфомы (около 30 разновидностей рака, которые развиваются в лимфоузлах, но поражают не только их).
- разрастание и уплотнение узлов без изменения цвета кожных покровов, рост лимфоузлов грудной клетки → дискомфорт, одышка, затруднённое дыхание;
- нарушение венозного оттока → увеличение шейных вен, отёки лица и груди, головные боли, шумы и тяжесть в голове на фоне артериальной гипертензии;
- увеличение лимфоузлов вокруг аорты;
- поражение тканей лёгких и суставов → боли;
- ночные боли и спазмы в области поясницы.

- фолликулярные лимфомы,
- волосатоклеточный лейкоз
- лимфоцитарная лейкемия,
- макроглобулинемия Вальденстрема,
- множественные миеломы, плазмоцитомы и нек. др.
Причиной МКЛ считается генная мутация, а единственное радикальное лечение – трансплантация гемопоэтических (кроветворных) стволовых клеток костного мозга.
Лимфобластная лимфома (ЛБЛ) – разновидность Т-клеточного (реже B- и NK-клеточного) рака лимфосистемы, при котором лимфоциты перестают созревать и выполнять свои функции. Вместо этого запускается механизм хаотичной пролиферации, дефективные клетки-клоны накапливаются и формируют опухоль.
Причиной развития данного заболевания является накопление генетических ошибок, которое приводит к нарушению механизма клеточного роста, отбора и уничтожения.
Лимфома Бёркитта – одна из разновидностей B-клеточных лимфом с высоким уровнем злокачественности и тенденцией к распространению за пределы лимфосистемы и поражения внутренних органов, ЦНС и костного мозга. Чаще поражает челюстные лимфоузлы, но может затрагивать желудок, поджелудочную железу, женские и мужские половые железы, оболочки и вещество головного мозга, другие органы и ткани.
Развитие этой формы рака лимфосистемы провоцируют низкий уровень иммунитета, вирусная инфекция Эпштейна-Барр, радиация и контакт с канцерогенными веществами.

Самое опасное в динамике рака лимфосистемы в том, что ранние симптомы редко обращают на себя внимание пациента и даже врача. Развитие опухоли часто начинается с лимфаденита или лимфаденопатии, но без лечения приводит к образованию опухоли, метастазирующей как в соседние, так и в отдалённые части организма.
Во многих случаях развитие рака лимфосистемы провоцирует бактериальная или вирусная инфекция, пролеченная неправильно или перенесённая без лечения. Скрытые хронические воспаления – серьёзный фактор риска, а значит, оценка состояния и поддержание здоровья лимфосистемы должны стать нормой жизни современного человека.
Чтобы не доводить дело до онколога, заболевания лимфосистемы, в том числе раковые, необходимо грамотно профилактировать: проводить разгрузки и очищение лимфосистемы. Лучше всего – под контролем врача-терапевта или лимфолога.
Обучение бесплатное: пройти его можно уже сегодня. Перейдите на сайт, чтобы зарегистрироваться и получить доступ к обучающей платформе.
Симптомы заболеваний лимфосистемы: не упустить рак
Большинство раковых заболеваний лимфосистемы является возраст-ассоциированным. Однако в последние десятилетия наблюдается тенденция к увеличению процента заболевших среди пациентов молодого и даже детского возраста.
Ранние симптомы рака лимфосистемы неспецифичны, и основой диагностики заболеваний лимфопролиферативной природы были и остаются морфологическое и иммуногистохимическое исследования биопсийного материала.

Но залог успешного лечения любой патологии – ранее обнаружение (чем, к сожалению, статистика ведения больных раком лимфосистемы похвастаться не может).
В каких случаях врачу общей практики и самому пациенту стоит заподозрить неладное? Прежде всего, определимся с группами риска. Подверженность раку лимфосистемы выше при следующих критериях.
- Возраст старше 50 лет.
- Принадлежность к европеоидной расе.
- Нарушения работы иммунной системы.
- Мужской пол.
- У женщин – поздние и/или тяжёлые роды.
- Лимфатические онкопатологии в семейном анамнезе.
- Другие онкопатологии среди близких родственников.
- Установленная генетическая предрасположенность.
- Воздействие радиации и канцерогенов.
Первые неспецифические симптомы рака в лимфоузлах таковы:
- увеличение лимфоузлов (как правило, без болезненных ощущений),
- ощущение давления органов и сдавливания кровяной сосудистой системы,
- расширение вен, рост новых кровеносных сосудов,
- усиление отёчности лица, шеи, рук, грудного отдела,
- одышка, затруднённое дыхание и глотание.
Причина увеличения – в бесконтрольном росте опухолевых клеток. Пытаясь справиться с ним, организм, как может, увеличивает приток крови к месту опухоли; этим вызван рост кровеносных сосудов, который для взрослого организма не является нормальным.
Частая мишень для рака лимфосистемы – шейные и подчелюстные лимфоузлы. Причина – в частых респираторных заболеваниях, глазных и ЛОР-инфекциях, а также запущенных стоматологических проблемах.
Рот и горло являются зоной обширного контакта с агрессивной внешней средой через слизистые оболочки. При известной неаккуратности пациента это повышает нагрузку на лимфосистему, провоцирует длительно увеличенное состояние лимфоузлов и может катализировать онкопроцесс.
Когда это происходит и опухоль формируется в области лица или шеи, по мере роста она начинает давить на дыхательные пути и пищевод, а кроме того ухудшает циркуляцию жидкость, провоцируя её накопление в тканях (пастозность, отёки).

Также практически при всех формах рака лимфосистемы на начальных стадиях наблюдается повышение температуры в вечерние и ночные часы без очевидной пациенту причины, быстрая утомляемость, частая слабость, усиленное потоотделение, снижение массы тела и аппетита, реже – кожный зуд.
Дополнительные симптомы, которые могут косвенно указывать на раннее развитие рака лимфосистемы:
- помутнение сознания (дезориентация, галлюцинации, психомоторная гиперактивность и др.),
- сонливость при регулярном высыпании суточной нормы 7-8 часов,
- частые головокружения,
- хроническая внутренняя отечность носа, носовые кровотечения,
- голубоватый оттенок кожи лица или купероз.
Рак лимфосистемы никак не может быть диагностирован пациентом самостоятельно. Скорее всего, его сразу не диагностирует и врач-терапевт. Но внимание к первичным симптомам, умение наблюдать и делать выводы на основе динамики клинической картины позволяет грамотному специалисту вовремя заподозрить проблему и назначить обследование, а пациенту – задать лечащему врачу правильные вопросы.
Когда следует их задавать?
- Когда противовирусная терапия или антибиотикотерапия не дала улучшений при увеличении лимфоузлов → значит, возможно, увеличение вызвано не инфекцией, а раком.
- Когда увеличиваются не только соседние лимфоузлы, но и отдалённые от первично увеличенных → значит, проблема распространяется.
- Когда увеличению лимфоузла не предшествовали инфекционные заболевания → возможно, процесс не был спровоцирован появлением патогенов.
- Когда при пальпации края увеличенных лимфоузлов неровные или увеличенный лимфоузел становится заметным глазу выступающим бугорком без изменения цвета кожного покрова → это очень тревожный симптом, который редко бывает единственным и означает одно: немедленно к врачу!
Если лимфоузлы беспокоят, ни в коем случае не нужно греть их, охлаждать, мять или проводить иные манипуляции: это опасно. Обращение к терапевту обязательно, если вы не хотите, чтобы лимфаденит перешёл в злокачественный процесс.
После того, как доктор помог вам устранить причину увеличения лимфоузлов, для полной уверенности вы можете провести грамотную, мягкую детоксикацию организма, тем самым разрузив лимфосистему, облегчив её работу. Это не будет лишним и здоровым пациентам – в целях общей иммунопрофилактики.

Профилактика раковых заболеваний лимфосистемы
Увеличенные лимфоузлы – далеко не всегда признак рака. Но в 100% случаев – повод обратить внимание на состояние лимфосистемы и выяснить причину лимфаденита (лимфаденопатии). То, что было симптомом воспаления, может стать причиной рака лимфосистемы, поэтому разговор о ранних методах диагностики и регулярных мерах профилактики – более чем резонный.
Онкологические процессы часто длительное время протекают бессимптомно. Выживаемость на I и II стадии рака лимфосистемы составляет 80%, но на более поздних стадиях прогнозы в 99,9% случаев неблагоприятны, так как атипичные клетки присутствуют уже во многих (если не во всех) лимфоузлах пациента.
Онкологические процессы часто длительное время протекают бессимптомно. Выживаемость на I и II стадии рака лимфосистемы составляет 80%, но на более поздних стадиях прогнозы в 99,9% случаев неблагоприятны, так как атипичные клетки присутствуют уже во многих (если не во всех) лимфоузлах пациента.
Если онкологический процесс уже присутствует, профилактикой заниматься поздно. Поэтому мы будем говорить о профилактике у здоровых людей, которые могут находиться в группе риска, и у тех пациентов, кто хочет усилить естественную защиту организма путём общих и направленных онкопротекторных мероприятий. Что необходимо сделать?
Но начать следует с главного. Профилактика проводится исходя из индивидуальных особенностей состояния здоровья каждого пациента. Профилактика по лимфосистеме противопоказана:
- беременным женщинам,
- пациентам с обострением хронических заболеваний,
- пациентам с острым респираторным или вирусным заболеванием,
- пациентам, которые перенесли операцию менее 6 месяцев назад..
Список показаний к очищению лимфосистемы значительно шире и включает признаки, которые, на первый взгляд, едва ли имеют отношение к току лимфы в организме. Однако имеют. Это:
- индекс массы тела выше 27,
- отёчность и целлюлит,
- белый/серый/жёлтый налёт на языке по утрам,
- нарушение подвижности суставов,
- системные кожные проблемы (прыщи, сыпи, акне),
- проблемы с пищеварительным трактом и мочеполовой системой,
- недавняя антибиотикотерапия,
- гиподинамия, лень, прокрастинация,
- отсутствие аппетита по утрам и регулярные ночные атаки на холодильник.
Поддержка нормального функционирования лимфосистемы – основа профилактики раковых заболеваний лимфоузлов. Полезно проводить детоксикации 3 раза в год: весной, осенью и в зимний период после новогодних праздников. Биоритмически наш организм также предрасположен к сезонным разгрузкам именно в эти периоды.
Основа подготовки к очищению – восстановление водного баланса, нормализация питьевого режима. Следует убедиться, что вы выпиваете каждый день жидкость в объёме
3% от массы вашего тела. При этом не менее 2-х литров должно приходиться на чистую воду, а не чай-кофе и другие напитки.
Организм человека не любит рывки. Любое резкое воздействие вызывает перегрузки и провоцирует проблемы: будь то физическая нагрузка, нагрузка лекарственными препаратами, нагрузка тяжёлой пищей, нагрузка агрессивными методами активации лимфотока…
Лучшее, что можно сделать для здоровья лимфосистемы в целях профилактики раковых поражений лимфоузлов, – выработать образ жизни, при котором риски возникновения онкологических процессов минимальны.

Раковые клетки возникают в организме каждого человека, однако в норме иммунитет с ними справляется. Чтобы так происходило и дальше, следует придерживаться элементарных правил.
- Соблюдать личную гигиену, исключив тем самым лишнюю нагрузку на лимфосистему: невымытые руки, нечищенные зубы, нерегулярные водные процедуры способствуют накоплению ядов, которые могли бы в принципе не попасть в наш организм.
- Поддерживать себя в хорошей физической форме, соблюдая водный баланс – для нормального обмена веществ и вывода токсинов из организма.
- Избегать употребления продуктов, которые содержат канцерогены, вызывают аллергическую реакцию или реакции скрытой иммунной гиперчувствительности.
Следует принять за норму две вещи.
Но совсем не норма – это застои лимфы, которые приводят к чрезмерному накоплению токсинов и иммуногенного мусора, а впоследствии – развитию раковых заболеваний лимфосистемы.
Если вы обнаружили у себя 3 и более совпадения со списком показаний выше, вы уже столкнулись с проблемой перегрузки лимфосистемы, и она остро нуждается в вашем внимании. Занимайтесь собой. Следите за состоянием вашего здоровья и не болейте!
Читайте также:

