Как диагностировать злокачественную опухоль бронхов
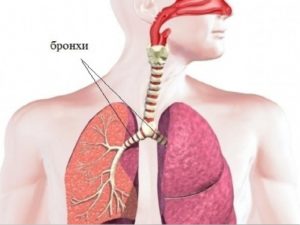
Рак бронхов – новообразование злокачественного вида, формирование которого начинается в железистой ткани и покровном эпителии, и бывает периферическим и центральным. Центральный рак формируется из мелкого и крупного бронха, а периферический – в тканях лёгкого. Центральный рак бывает мелкоклеточным, крупноклеточным и плоскоклеточным.
- Описание
- Разновидности
- Симптомы
- Диагностика
- Лечение
- Прогноз
Описание
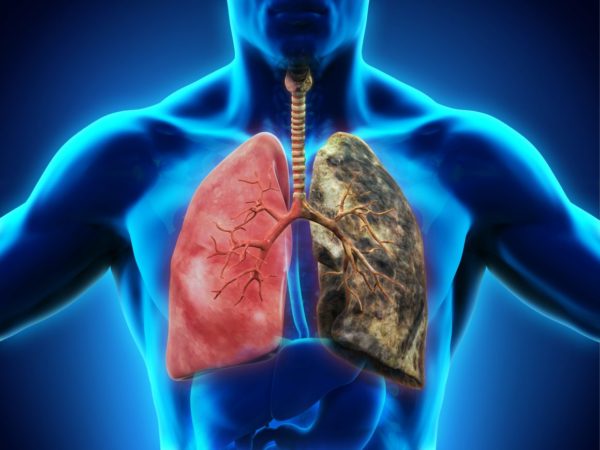
Лёгкие – органы дыхания, расположены в грудной клетке и состоят из правого и левого лёгкого. Доброкачественные опухоли бронхов очень разнообразны, хотя составляют менее 10% от общего количества новообразований дыхательных путей. Они появляются обычно у молодых людей от 30 лет и нередко перерождаются в раковые опухоли.
Опухолевый процесс начинает развиваться, когда снижаются защитные функции в верхних дыхательных путях и усиливается воздействие разных вредных факторов. Эпителиальные клетки бронхов и бронхиальных желёз хаотично размножаются и перерождаются в злокачественные. Раковые опухоли чаще всего появляются в бронхах, но могут образоваться и в любых других частях лёгкого.
В современной медицине применяется термин бронхопульмональный рак, объединяющий два заболевания: рак бронхов (бронхогенный) и рак лёгких (альвеолярный). По статистике около 85% больных подобными опухолями являются курильщиками с длительным стажем курения и возрастом от 35 до 55 лет. Подобный рак бывает и у некурящих людей, но такие случаи встречаются намного реже. В группе риска находятся также люди старше 60 лет, причём это заболевание диагностируется у мужчин в 8 раз чаще, чем у женщин. Бронхогенная карцинома – самая частая причина летального исхода от злокачественных опухолей. Бронхоальвеолярный рак (БАР) – особо редко встречающаяся разновидность рака лёгкого.
Ведущие клиники в Израиле



Необходимо помнить! Отказ от курения – это самое главное и необходимое, что может сделать каждый для предотвращения появления рака в органах дыхания.
Разновидности
Бронхогенный рак по гистологическому строению классифицируется на три вида:
- мелкоклеточный (овсяноклеточный) – отличается быстрым ростом и даёт метастазы в головной мозг, кости, печень. Редко обнаруживается у некурящих, встречается почти в 20% случаев онкологии лёгких;
- немелкоклеточный – подразделяется на три подвида: аденокарцинома, сквамозно-клеточная карцинома, крупноклеточная карцинома. Встречается почти в 80% случаев;
- мелко- и крупноклеточный – новообразование имеет черты обоих предыдущих видов.
По характеру роста и развития новообразования бронхов подразделяются на следующие виды:
- экзофитные – растут в просвет бронха и вызывают недостаточную вентиляцию лёгких (гиповентиляцию) или спадение лёгкого или его доли (ателектаз);
- эндофитные – растут в направлении паренхимы лёгких, могут привести к прободению стенки бронха и прорастанию новообразования в прилегающие органы (плевру, перикард, пищевод);
- смешанные – имеют признаки как экзофитных, так и эндофитных новообразований.
Симптомы
Рост злокачественной опухоли бронхов – процесс, протекающий долго, чаще всего до нескольких лет. По этой причине до появления первых характерных признаков заболевания проходит много времени. Проявления рака в дыхательных путях зависят от формы заболевания и стадии развития. Если опухоль сформировалась в бронхе, то первым симптомом болезни является продолжительный сухой кашель.
Кроме этого, на ранних этапах наблюдаются следующие признаки заболевания:
- общая слабость и снижение трудоспособности;
- полное отсутствие или ухудшение аппетита;
![]()
- резкое похудение;
- ощущение боли в грудной клетке;
- стридорозное дыхание (свистящее и шумное);
- цианоз – синюшная окраска кожи и слизистых;
- мокрота с примесью крови.
На начальной стадии определить заболевание очень трудно. Это связано с тем, что в лёгких почти нет нервных окончаний, чувствительных к боли. И поэтому явные признаки болезни возникают, когда поражается плевра и другие ткани, где имеются нервные окончания. Симптомы дыхательной недостаточности проявляются, когда функционально работоспособной остаётся всего лишь четвёртая часть всей лёгочной ткани. Степень проявления симптомов зависит от проходимости дыхательных путей. Раннее появление признаков патологии отмечается у больных с эндобронхиальным ростом опухоли, а незаметное и медленное – при перибронхиальном, когда новообразование растёт наружу
При прогрессировании заболевания и полной закупорке бронха развивается обтурационный пневмонит – воспалительный процесс, сопровождающийся такими признаками, как:
- повышение температуры тела;
- лихорадка;
- усиление кашля;
- одышка;
- общая слабость;
- боль в грудной клетке.
Чаще всего это состояние больные принимают за простой бронхит, не обращаются к врачу, чтобы сделать рентген и лечатся самостоятельно. Но самочувствие не улучшается, наоборот, становится всё хуже. Боль в груди усиливается, кашель становится сильнее, температура выше и не сбивается.
На последней стадии бронхогенного рака наблюдается синдром верхней полой вены, при котором нарушается отток крови в верхней части тела. У больных отмечается набухание вен на шее и верхних конечностях, отёк лица и шеи, может осипнуть голос и возникнуть боли в сердце (при распространении на сердечную сумку). При запущенной онкологии бронхов развиваются метастазы в регионарные лимфатические узлы, головной мозг, печень, надпочечники, кости.
Рак бронхов классифицируется на четыре стадии по уровню прогрессирования:
- I – размер новообразования не превышает 3-х сантиметров, расположено в сегментарном бронхе, метастазов не имеется;
- II – размер новообразования до 6-ти сантиметров, находится в сегментарном бронхе, имеются метастазы в регионарные лимфоузлы;
- III – размер новообразования более 6-ти сантиметров, рак распространился на соседний или главный бронх, имеются метастазы в лимфатических узлах;
- IV – самая запущенная и агрессивная стадия, распространение отдалённых метастазов в важные для жизни органы, развивается раковый плеврит.
Диагностика
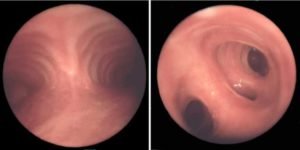
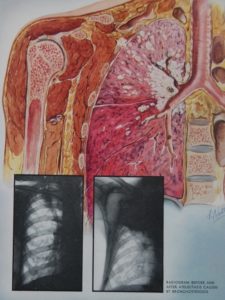
Диагностировать рак бронхов зачастую непросто, так как злокачественное новообразование часто принимают за другие заболевания лёгких (бронхит плеврит, пневмония и прочее). Чтобы проверить бронхи и лёгкие на наличие опухоли, в первую очередь назначается рентгенологическое обследование органов грудной клетки. Что показывает рентген при раке бронхов? На рентгеновских снимках могут наблюдаться пятна и затемнения, указывающие на вероятность наличия опухоли. Рентгеном удаётся обнаружить новообразование не меньше 4 мм в диаметре, опухоли меньших размеров не определяются. Рентген считается самым эффективным способом определения новообразования в дыхательных путях на ранней стадии его развития. Бронхоскопия при бронхогенном раке определяет наличие новообразования, если оно растёт в полость бронха, а также помогает получить образец промывных вод и клеток опухоли для биопсии.
Кроме этого проводится комплекс диагностических исследований, включающий в себя:
- гистологическое и цитологическое исследование – наиболее информативное, так как точно определяется генез клеток новообразования;
- МРТ лёгких;
- УЗИ плевральной полости, средостении, перикарда – выявляет признаки распространения рака в ближайшие органы;
- ПЭТ-КТ – применяется для определения стадии мелкоклеточного типа новообразования;
- медиастиноскопия – используется для выявления степени поражения метастазами лимфатических узлов средостении;
- сцинтиграфия скелета – назначается для оценки степени распространения рака на кости.
Также проводятся обследования других органов с целью определения отдалённых метастазов.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Опухоли бронхов – различные в морфологическом отношении новообразования, растущие в просвет бронха (эндобронхиально) или вдоль его стенки (перибронхиально). Признаками опухоли бронха могут служить: раздражающий кашель, кровохарканье, одышка, свистящее дыхание, рецидивирующие пневмонии. При раке бронха названная симптоматика развивается на фоне общего нарушения самочувствия (слабости, похудания и пр.). В целях диагностики и верификации типа опухоли бронха проводится рентгенография и томография легких, бронхоскопия с эндоскопической биопсией и гистологическим исследованием материала. Удаление опухолей бронхов (с учетом их локализации и гистотипа) может производиться эндоскопически, путем резекции бронха или легкого.
МКБ-10
- Причины
- Классификация
- Симптомы опухолей бронхов
- Диагностика
- Лечение опухолей бронхов
- Прогноз
- Цены на лечение
Общие сведения
Опухоли бронхов – новообразования, различные по происхождению, клеточному составу, характеру роста, течению и прогнозу, исходящие из тканей бронхиального дерева. Прежде всего, все опухоли бронхов подразделяются на доброкачественные и злокачественные. Первая группа новообразований более многочисленна, хотя составляет всего 5-10% от общего числа опухолевых процессов в бронхах. Большая часть опухолей бронхов представлена различными гистологическими вариантами бронхогенного рака. Доброкачественные опухоли легких и бронхов чаще развиваются у лиц молодого возраста (30-40 лет), в одинаковой степени поражают мужчин и женщин; злокачественные новообразования в большинстве случаев выявляются у мужчин старше 50 лет.
Причины
Наиболее подвержены возникновению опухолей бронхов работники вредных производств, контактирующие с углем, асбестом, мышьяком, хромом, никелем, аэрогенными поллютантами. Отмечена связь некоторых опухолей бронхов с определенными вирусными агентами (например, ассоциация плоскоклеточных папиллом бронхов с вирусом папилломы человека). Папилломы бронхов часто сочетаются с папилломатозом гортани и трахеи.
Классификация
По типу роста опухоли легких подразделяются на центральные (произрастающие из крупных бронхов - главных, долевых, сегментарных, субсегментарных) и периферические (развиваются из мелких бронхиальных ветвей 5-го, 6-го порядка). Центральные опухоли с эндобронхиальным ростом доступны визуализации через бронхоскоп, часто обтурируют просвет бронха, вызывая при этом ателектаз сегмента или доли легкого. Периферические опухоли длительное время не вызывают клинически значимых изменений и протекают бессимптомно.
Доброкачественные опухоли могут развиваться из различных элементов бронха, на основании чего выделяют:
- опухоли из эпителия и бронхиальных желез (папилломы (плоскоклеточные, железистые, смешанные), аденомы бронхов (карциноидные, цилиндроматозные, мукоэпидермоидные, смешанные)
- опухоли из мезодермальной ткани (лейомиомы, фибромы, гемангиомы, неврогенные опухоли)
- дисэмбриологические опухоли (гамартомы, гамартохондромы)
Опухоли бронхов следует отличать от эндобронхиальных процессов неопухолевой природы. К последним в пульмонологии относятся инородные тела бронхов, воспалительная гиперплазия бронхов, бациллярный ангиоматоз легкого, амилоидные опухоли, эндометриоз и т. п.
По мере развития доброкачественных опухолей бронхов выделяют фазу бессимптомного течения, начальных клинических проявлений и развернутой клинической картины. С учетом выраженности нарушения бронхиальной проходимости различают стадию частичного стеноза бронха, клапанного стеноза бронха и полной окклюзии бронха. В некоторых случаях доброкачественные опухоли бронхов подвергаются малигнизации и приобретают злокачественное течение (например, малигнизация аденомы бронха с переходом в аденокарциному отмечается у 5–10% больных).
Симптомы опухолей бронхов
Наиболее яркая клиническая симптоматика развивается при эндобронхиальном росте опухоли, вызывающей нарушение бронхиальной проходимости. На стадии частичного бронхостеноза диаметр просвета бронха практически не изменен, пациента может беспокоить раздражающий кашель с небольшим количеством мокроты, изредка – кровохарканьем. Общее самочувствие не страдает. Рентгенологические признаки опухолевого роста отсутствуют; выявление новообразования возможно только с помощью КТ легких или бронхоскопии.
На стадии клапанного стеноза бронха опухоль уже в значительной мере перекрывает просвет воздухоносных путей. Больного беспокоит постоянный кашель с выделением слизисто-гнойной мокроты, кровохарканье, одышка, свистящее дыхание. Во время выдоха под давлением опухоль может полностью закрывать бронх, в связи с чем на этом этапе возникают признаки нарушения легочной вентиляции, воспалительные изменения. Рентгенологически обнаруживаются сегментарные инфильтраты, опухоль бронхов подтверждается эндоскопически или с помощью линейной томографии.
Полная обтурация бронха опухолью приводит к формированию ателектаза, нагноительных процессов в невентилируемом участке легочной ткани. Клиническая картина соответствует обтурационной пневмонии: лихорадка, кашель с гнойной мокротой, общая слабость, потливость. При аррозии бронхиальных сосудов могут возникать массивные легочные кровотечения.
Карциноидные аденомы бронхов могут продуцировать биологически активные вещества, поэтому при опухолях данного типа нередко развивается карциноидный синдром: бронхоспазм, головокружения, покраснение кожи, чувство жара, аллергические высыпания на коже и т. п.
Опухоли с перибронхиальным ростом, как правило, не вызывают полной обтурации бронха, поэтому симптоматика не выражена. Также малосимптомно и течение периферических опухолей. Обычно клиническая манифестация связана с аррозией сосуда (кровохарканье), сдавлением или прорастанием бронхов (кашель, одышка, повышение температуры и т. д.). При раке бронха, кроме респираторных проявлений, выражены общие нарушения: раковая интоксикация, слабость, кахексия, анемия, болевой синдром.
Диагностика
Беспричинный или длительный надсадный кашель, кровохарканье, одышка, затрудненный выдох и другие признаки неблагополучия со стороны дыхательных путей должны стать поводом для безотлагательного посещения пульмонолога. После оценки аускультативных и других физикальных данных определяется алгоритм диагностического обследования.
Как правило, первым шагом на пути выявления опухоли бронха является рентгенография легких в двух проекциях и томографическое исследование. В большинстве случаев рентгенологически определяется гиповентиляция или ателектаз части легкого; на томограммах - "ампутация" обтурированного опухолью бронха. Для оценки васкуляризации опухоли бронха целесообразно выполнение бронхиальной артериографии или ангиопульмонографии.
Наибольшей ценностью при эндобронхиальных новообразованиях обладает фибробронхоскопия с эндоскопической биопсией. Гистологический анализ биоптата позволяет окончательно определить морфологический тип опухоли. Бронхоскопия может быть информативна и при периферических опухолях – в этом случае эндоскопист фиксирует косвенные признаки опухолевого роста (сужение и деформацию контуров бронха за счет внешнего сдавления, изменение угла отхождения бронхиальных ветвей и пр.). При такой локализации также возможна трансбронхиальная биопсия опухоли. С целью оценки степени нарушения проходимости бронхов выполняется спирометрия.
В плане дифференциальной диагностики наиболее важным представляется разграничение доброкачественных и злокачественных опухолей бронхов. Определение гистотипа, локализации и степени распространенности опухоли бронха позволяет грамотно спланировать последующее лечение.
Лечение опухолей бронхов
Доброкачественные опухоли бронхов с внутрипросветным ростом могут быть удалены различными путями. Так, при одиночных полипах на узкой ножке в качестве метода выбора может рассматриваться эндоскопическое удаление полипа через бронхоскоп с коагуляцией ложа. В остальных случаях, как правило, производится торакотомия с бронхотомией и удалением опухоли, окончатая или циркулярная резекция бронха; а при наличии необратимых изменений в легком (бронхоэктазов, пневмосклероза) – различные виды резекции. Перибронхиальные и периферические доброкачественные опухоли, как правило, удаляются в процессе краевой или сегментарной резекция легкого, лобэктомии.
Совсем иной подход используется в отношении злокачественных опухолей бронхов. Исходя из требований радикальности, объем резекции увеличивается до лобэктомии и даже расширенной пневмонэктомии. Эндобронхиальное удаление (лазерная деструкция, криодеструкция, радиочастотная или аргоноплазменная коагуляция, ФДТ), как альтернатива хирургической операции, применяется лишь на стадии TisN0M0 или при функциональной неоперабельности пациента в крупных центрах торакальной хирургии, где имеется соответствующее техническое оснащение и опыт. Хирургическое лечение рака бронхов дополняется химиотерапией или лучевой терапией; в запущенных случаях эти методы служат единственно возможным способом продления жизни пациента.
Прогноз
После удаления доброкачественные опухоли бронхов могут рецидивировать, особенно в случае продолжающегося воздействия причинно значимых факторов. Эндобронхиальное удаление опухоли может осложниться рубцовым стенозом бронха. Отказ от лечения чреват возникновением жизнеугрожающего кровотечения, развитием необратимых изменений легочной ткани, озлокачествлением опухоли бронха. Прогноз злокачественных опухолей бронхов зависит от стадии онкопроцесса, радикальности проведенного лечения, гистологической формы рака, наличия метастазов на момент установления диагноза.
Рак бронхов – это онкологическая болезнь злокачественного типа, образующаяся на бронхиальной структуре и нарушающая нормальный дыхательный процесс (код по МКБ-10 – С34). Особая опасность грозит людям, которые в течение продолжительного периода употребляют табачную продукцию и связаны с вредным производством, что сильно понижает иммунную систему. Прогноз выздоровления неутешительный. Опухоль распространяется в ткань лёгкого и полностью захватывает клетки органа. Вылечить онкологическое заболевание удастся на ранней стадии протекания. В иных ситуациях вероятность выживаемости больного равняется 0%.
Причины появления рака бронхов
Причина опухоли бронхов вызвана первоочередно под влиянием на органы дыхания внешних провоцирующих факторов и губительных условий жизни. Главным образом опасность представляет употребление табачных изделий. Хотя в последние годы среди населения повысилась активная поддержка и пропаганда здорового образа жизни, проблема остро стоит у взрослых людей и у подростков. В особенности риск поражения бронха увеличен по отношению к людям с высокой чувствительностью к воздействию канцерогенов.
Курительный негативный эффект может проявляться спустя долгий период времени. Раковое новообразование может развиться через десятки лет. Однако нельзя упускать из виду и наследственный фактор. Вероятность онкологии напрямую зависит от генетической предрасположенности.
В 90% случаев бронхиальный злокачественный рак возникает у курящих пациентов. Кроме табачного дыма в организм попадают вредные и губительные компоненты, радиоактивные вещества и смолы, осаждающиеся на слизистой ткани и бронхиальных железах и приводящие к разрушению поверхности эпителия и образованию участков метаплазии слизистых материалов и формированию продолжительного воспаленного очага. В последствие непроходимая нарушенная структура слизистых тканей провоцирует дисплазию, являющуюся первой ступенью к развитию опухолевого новообразования.

Онкологический процесс лёгкого возникает под действием прочих факторов. Причины, вызывающие бронхолегочную атипичную патологию такие:
- Изменения в структурах органа воспалительного типа.
- Бронхоэктаз.
- Абсцесс.
- Рубцы.
- Работники заводов и предприятий, предоставляющих вредные условия труда. Человек днями вдыхает пары асбеста, никеля, мышьяка и иприта. На протяжении дня люди напрямую контактируют с вредоносными компонентами.
- Пациенты, подвергающиеся частым появлениям воспалительных очагов и процессов дыхательных путей – бронхит, туберкулез или пневмония.
Симптомы опухоли бронха
Признаки при раке бронхов проявляются в зависимости от стадии развития онкологического процесса. В медицинской практике отмечают три основные клинические ступени:
- Биологический – снимок отражает несущественные участки клеточной дисплазии, симптомы не наблюдаются.
- Бессимптомный – раковое новообразование чётко проявляется, однако клинических признаков нет либо проявление слабое.
- Этап сильно выраженной симптоматики – характеризуется появлением ярко проявленного изображения болезни, указывающего на прогрессивное распространение опухолевых клеток и повышение размеров образования в диаметре.
Первые признаки, сигнализирующие об активно развивающемся онкологическом процессе:
- Систематическое возникновение кашля, не связанного с респираторными патологиями.
- Сильное ослабление иммунной системы, способствующее регулярным респираторным болезням, проходящим в отягощённой форме.
- Непреходящая усталость, общая слабость в теле, вызывающие пониженную работоспособность.
- Дискомфортные ощущения в районе грудной клетки, возникающие при движениях по сторонам туловищем и глубоком дыхании.
- Одышка во время физических упражнений и нагрузок.

При активном развитии ракового новообразования и быстром увеличении размеров поражённого очага появляются такие симптомы:
- Повышенная температура, не проходящая на протяжении долгого временного периода. При этом температурный показатель не меняется при употреблении жаропонижающего лекарственного средства.
- Сильные приступы кашля, возникающие без причин и предпосылок.
- Мокротные выделения с кровяными сгустками и гнойной жидкостью. Сопровождаются неприятным запахом и характерным оттенком. Количество выделений полноценно основывается на месторасположении опухолевого нароста и величины.
- Одышка, возникающая в спокойном положении.
- Отсутствие возможности спать в положении на спине.
- Сильно болят области в груди и под лопатками. Недуг появляется в результате распространения онкологического очага и поражения нервных окончаний.
- Анемия, вызванная сильным дефицитом кислорода в организме.
Положение больного ухудшается в ходе развития новообразования. При отказе от комплексного лечения через непродолжительное время наблюдается летальный исход.
Стадии бронхиального рака
Стадия раковой болезни напрямую влияет на рассчитываемый прогноз жизни и выживаемость среди пациентов. Существует 4 стадии онкологического процесса в бронхах:
- 1 этап – раковое образование достигает размера менее 20-30 мм в диаметре. Метастазирование не наблюдается. Признаки онкологии отсутствуют либо выражены слабо. О наличии протекания в организме патогенного очага говорит увеличившаяся частота возникновения респираторных болезней, протекающих в отягощённой форме.
- 2 стадия – величина опухолевого образования составляет 50-60 мм. Метастазы поражают лимфатические узлы. Проявляется лёгкий первый симптом, типичный для онкологии органа.
- 3 степень – раковая клетка может прогрессивно развиваться и охватывает большие области лёгкого, углубляясь в нижние ткани органа. Происходит нарушение дыхательного процесса, появляется непреходящий кашель и сильно выраженная одышка. По ночам могут возникать приступы кашля, не поддающиеся лечению.
- 4 стадия – отражает наиболее неутешительный прогноз и высокую вероятность смертельного исхода в результате асфиксии. Дефицит кислорода в органах, наблюдаемый из-за нарушенного функционирования дыхательной системы, сопровождается с сильнейшими кашлевыми приступами. В таких ситуациях на поздней стадии врач назначает паллиативное лечение.

Своевременная диагностика и раннее начало лечения позволяют быстро обнаружить онкологический процесс на ранних этапах и вылечить недуг при помощи комплексной терапии. В запущенных случаях злокачественную опухоль невозможно устранить, из-за чего человеческий организм быстро умирает. Важно каждый год проходить врачебный осмотр и обязательно сдавать анализы на предмет наличия в теле атипичных клеток. Рекомендуется делать флюорографию для отображения на полученных снимках положения бронха и лёгкого.
Диагностика онкологии бронхов
В очень редких случаях опухоль бронха удаётся диагностировать на ранней стадии. Зачастую выявить прогрессирующий недуг возможно при прохождении планового осмотра, после обследований либо при исследовании прочей болезни дыхательных путей. При возникновении подозрений на предмет наличия в организме злокачественного процесса врач назначает пациенту ряд диагностических мероприятий. Диагностика при раке бронхов включает в себя следующие меры:
- Рентгенография – благодаря снимку лёгкого на рентгене удаётся заметить затемненные участки, являющиеся раковыми образованиями. Через снимок можно получить точную оценку величины новообразований и месторасположение поражённого участка. Однако процедура не позволяет оценить вид и структуру нароста.
- Цитология и гистология – для биопсии врач берёт некрупный образец поражённой ткани для дальнейшего исследования на предмет наличия онкологического очага и типа опухолевой ткани. Метод помогает уточнить разновидность ракового новообразования, этап развития и рассчитать прогноз последующего протекания болезни.
- МРТ лёгких – при помощи применения специальной аппаратуры можно рассмотреть рак до мельчайших подробностей. Процедура помогает контролировать процесс прогрессирования опухолевого нароста и обозначить развитие.
- Бронхоскопия – назначается в случаях при расположении рака во внутренней области бронха. Специально подготовленная трубка с микроскопом на конце проводится по трахее в бронхи. Способ позволяет добиться максимально точного изображения поражённого участка.
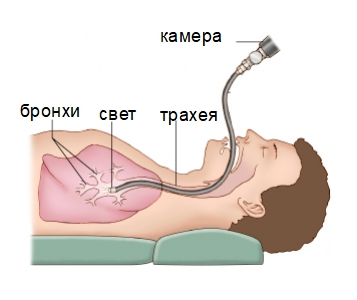
- УЗИ плевральной полости – проводится для выявления наличия накопившегося выпота и для предотвращения появления осложнения и губительного последствия опухоли, выражаемого плевритом.
- ПЭТ-КТ – метод необходим для обозначения этапа мелкоклеточного вида образования.
- Медиастиноскопия – назначается для установления степени поражённости метастазными клетками лимфатических узлов средостения.
- Сцинтиграфия скелета – позволяет оценить интенсивность охватывания раковым очагом костной структуры.
Своевременная диагностика способствует быстрому выявлению онкологической болезни на начальных этапах. Лечение патогенной патологии выражает благоприятный прогноз.
Методы лечения бронхиального рака
Выбор схемы лечения при раке бронхов зависит от множества факторов. При подборе методики врач учитывает ряд важных особенностей:
- стадия развития онкологического процесса;
- разновидность ракового новообразования;
- месторасположение поражённого очага в лёгком;
- степень поражения регионарных лимфатических узлов;
- наличие удалённых метастазов;
- возрастная категория пациента;
- состояние организма и здоровья больного;
- наличие сопутствующих болезней.
Лечение патологии подразумевает применение двух методов – консервативного и оперативного. Консервативная терапия состоит из лучевой и химиотерапии. Оперативное воздействие осуществляется разнообразными способами.
Если болезнь удалось диагностировать на ранней стадии, лучевая терапия проводится в комплексе из-за недостаточности разрушительного воздействия на атипичную ткань. На поздних стадиях процедура комбинируется с хирургическими воздействиями. Дозировка облучения суммарно составляет 70 Грей. Курс лечения варьируется в пределах двух месяцев.
Плоскоклеточный и недифференцированный раковые наросты в особенной степени проявляют чувствительность к указанной методике терапии. Облучение направляется не только на поражённый участок тела. Лучи воздействуют на часть средостения с лимфоузлами. При использовании способа на позднем этапе онкологии терапия снимает болезненные ощущения и позволяет немного улучшить состояние больного.
Химиотерапия действенна при немелкоклеточном раке при невозможности операции. Однако терапия не всегда эффективна при развитии подобной опухоли. Метод назначается для снижения опухолевой величины, снятия болезненности в поражённом месте и нормализации процесса дыхания. Мелкоклеточное раковое образование сильно чувствительно к указанному методу терапии. Поэтому при раке процедура химиотерапии обязательна. Онкология бронхов требует применения сильно действующих химиопрепаратов. Дозу лекарства и длительность курса лечения рассчитывает лечащий врач.
Оперативное удаление опухолевого нароста часто выступает центральным методом излечения локального поражения бронха и лёгкого при отсутствии метастазных клеток. Целью радикальной хирургии выступает полноценное иссечение раковых тканей. Зависимо от величины и месторасположения поражённых очагов применяют разнообразные виды оперативной манипуляции:
- устранение полностью лёгкого – пульмонэктомия;
- долевое удаление лёгких – лобэктомия;
- частичное иссечение органа – сегментарная резекция;
- удаляется опухоль с захватом небольшого объёма близрасположенной нормальной ткани – клиновидная резекция;
- вырезаются охваченные лимфатические узлы – лимфодиссекция и лимфаденэктомия.
Операция выполняется открытым методом. Проводится надрез поражённого участка. Либо осуществляется эндоскопический способ – видеоассистированная торакоскопическая хирургия.
Лучевая терапия при онкологии бронха и лёгкого комбинируется совместно с оперативными решениями. Перед операцией лечащий доктор назначает неоадъювантную лучётерапию, а также с применением химиотерапии. Метод позволяет уменьшить размеры ракового новообразования и подготовить патогенный участок для хирургической операции.
После операции в обязательном порядке назначают адъювантную химиотерапию с целью разрушения остаточных опухолевых тканей и понижения вероятности возникновения рецидива. При неоперабельном типе опухоли лучевая терапия выступает как центральный способ терапии. При метастазировании патогенных клеток процедура позволяет устранить болезненный симптом.
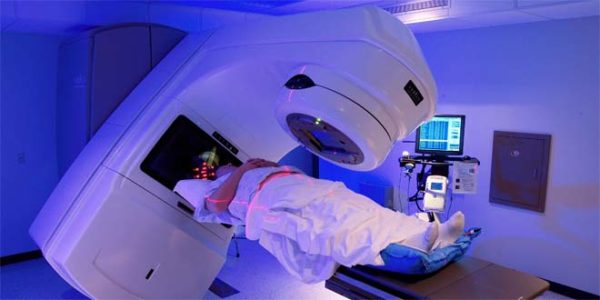
В ходе химиотерапии врач использует химические лекарственные препараты. В качестве химиопрепаратов выступают медикаментозные средства, уничтожающие активно прогрессирующие атипичные клетки. Первоочередно компоненты воздействуют на опухолевую ткань. Однако при этом под губительное действие попадают здоровые клетки.
Химиотерапия влечёт за собой серьёзные последствия и негативные побочные эффекты. Современная медицинская практика помогает понизить вероятность возникновения побочек и обозначить эффективные методы борьбы с недугом. Химио- и лучевая терапия при раке органов дыхательной системы подразделяются как адъювантная и неоадъювантная. Процедуры могут назначаться в виде основного лечебного способа.
При методике применяют разнообразные химические препараты с отличающимися свойствами и действиями. Для усиления эффективности лечения врач прописывает комбинированное употребление единичных и комплексных лекарственных медикаментов. Сочетание медикаментозных веществ подбирается зависимо от вида и стадии онкологического течения.
Среди методик лечения выделяются таргетная и иммунотерапия. Схемы отличаются новейшими свойствами, разработанными в результате интенсивного развития науки молекулярной генетики за последние десятки лет:
- Таргетные средства захватывают конкретную молекулу, используемую атипичной клеткой для поддерживания жизнедеятельности, беспорядочного и прогрессивного развития и распространения и активизации роста кровеносных сосудов. Препарат целится более точно и избирательно в сравнении со стандартными химическими средствами. Благодаря такому свойству медикамент отличается безопасностью в использовании. Однако в ходе и после лечения не исключаются возможные побочные эффекты.
- Среди иммунопрепаратов зачастую используют моноклональные антитела. Они выступают ингибиторами контрольных молекул, помогающими патогенным тканям подавлять деятельность иммунитета.

Вышеуказанные процедуры чаще назначают для лечения на поздних этапах развития при наличии метастазов. Также при запущении онкологической болезни доктора пытаются устранить возникшие осложнения рака бронха и лёгкого в виде плеврита.
Прогноз и продолжительность жизни
Прогноз успешного излечения от онкологической патологии зависит от множества специфичных условий. Вероятность полноценного выздоровления и позитивного результата основывается на разнообразных факторах. Первоочередно прогнозирование рассчитывается по этапу и виду рака. При выявлении немелкоклеточной опухоли лёгких, согласно информации Американского онкологического общества, в зависимости от стадии онкологии выживаемость достигает:
- на 1 стадии – 70-90%;
- на 2 этапе – 50-60%;
- на 3 степени – 10-25%;
- на 4 стадии – меньше 1%.
Мелкоклеточная бронхогенная карцинома понижает показатели до:
- на 1 этапе – 30%;
- на 2 ступени – 20%;
- на 3 стадии – 10%;
- на 4 степени – 1%.
На последнем четвёртом этапе прогноз варьируется в зависимости от локализации метастазов. При немелкоклеточной опухоли повторные очаги возникают в надпочечниках. Здесь вероятность выживаемости выше, чем при случаях расположения метастазных клеток в печени либо в головном мозге. Мелкоклеточный бронхопульмональный рак ухудшает прогнозируемые показатели, если метастазирование наблюдается в головном мозге. Улучшение прогноза отмечается при расположении поражённой ткани в костной структуре либо в средостении.
Важен пол человека. У женщин зачастую прогноз благоприятнее, чем у мужчин. Также следует учитывать интенсивность снижения массы тела, в особенности при потере больше 5% от общего веса тела, понижение функционирования и молекулярно-генетическую характеристику у патогенного очага. При наличии в опухолевых тканях молекул-мишеней отмечается ответная реакция на лечение таргетными медикаментами.
Радикальное оперативное воздействие на начальных этапах гарантирует высокий позитивный результат, а больные живут в 80% случаев. При немелкоклеточном виде ракового образования на ранних этапах 5-тилетняя выживаемость больных составляет 50%. При второй степени рака показатель снижается до 25%. В случаях неоперабельного либо запущенного течения онкологической болезни показатель сокращается до 10%, пациентам осталось жить немного. При мелкоклеточном типе рака после выполнения назначенных курсов лечения продолжительность жизни пациента варьируется от 15 и до 55%. 4 стадия патологии характеризуется неутешительным прогнозом.
Профилактические мероприятия
Бронхиальный рак создает серьёзную опасность для жизни человека. Поэтому нельзя пренебрегать профилактическими мерами для предупреждения развития недуга. Профилактика онкологии бронхов включается в себя такие клинические рекомендации:
- Вести здоровый образ жизни.
- Систематически проходить врачебный осмотр и проходить обследование и флюорографию.
- Лечить патологии органов дыхательной системы во избежание перехода болезни в осложнённую форму.
- Отказаться от курения.
- При работе на производстве с вредными условиями труда рекомендуется ответственно следовать мерам безопасности и использовать предметы личной защиты – маску и респиратор.
Читайте также: