Лабораторная диагностика рака легких
Похожие темы научных работ по клинической медицине , автор научной работы — Годенова Н.В., Калабухова С.Ю., Магарилл Ю.А.
ГОДЕНОВА Н.В., КАЛАБУХОВА С.Ю., МАГАРИЛЛ Ю.А. Клинико- диагностическая лаборатория ГБУЗ КО ОКОД,
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ В ДИАГНОСТИКЕ РАКА ЛЕГКИХ
При потере массы тела у больного могут наблюдаться явления гипохромной анемии. На более поздних стадиях, когда рак осложняется воспалительным процессом, ателектазом или обширным распадом, часто наблюдаются изменения в белой крови: повышение СОЭ, нейтрофильный лейкоцитоз со сдвигом влево, появление палочкоядерных и даже юных гранулоцитов. Такое изменение картины белой крови не патогномо-нично для рака легкого, оно может наблюдаться при хронических воспалительных заболеваниях легких, с той лишь разницей, что лечебные противовоспалительные меры могут улучшить показатели периферической крови или даже вернуть их к норме, чего никогда не наблюдается при раке.
Изменения биохимических показателей крови могут обнаружить метаболические отклонения, сопутствующие росту опухоли. Например, повышенный уровень кальция или фермента щелочной фосфатазы может отмечаться при метастазах рака легких в кости. А повышенная концентрация щелочной фосфатазы, наряду с печеночными ферментами АЛТ, АСТ, ЛДГ, гГт может сигнализировать о возможном наличии метастазов в печени.
Цитологическое исследование мокроты, смыва с бронхов, плеврального экссудата - одно из первых диагностических мероприятий у больных с легочной патологией и одновременно простой способ подтверждения диагноза. С помощью это-
го метода можно выявить даже прединвазивный доклинический рак. Злокачественные клетки обнаруживают у 50-80 % больных центральным и у 30-60 % пациентов с периферическим раком легкого. При исследовании мокроты, полученной при бронхоскопии, эти показатели возрастают до 90 % и 70 %, соответственно. Отсутствие элементов рака в мокроте не дает основания отрицать опухоль легкого. Другим источником для получения клеток является плевральная жидкость, но выпот бывает не более чем в трети всех случаев рака легких, когда злокачественная опухоль поражает плевру. Наличие злокачественного выпота свидетельствует о наличии рака и является плохим прогностическим признаком.
За три года (2011-2013 гг.). в цитологическом отделе КДЛ ГБУЗ КО ОКОД проведено 318 исследований плевральной жидкости и мазков отпечатков с биопсийного материала. Из данного материала выявлено 66 злокачественных процессов, 55 подозрений на злокачественный процесс, 104 воспаления и 75 доброкачественных процессов. 18 исследований исключены из результатов из-за недостаточного количества материала или из-за его низкого качества. Проведено 68 исследований пунктатов и мазков отпечатков легких, бронхов и трахеи. Из них злокачественные процессы выявлены у 29 пациентов, подозрения поставлены в 15 случаях, воспаление поставлено в 4 случаях, доброкачественных процессов — 7, некачественный материал — 13. Рак легкого цитологически установлен у 66 пациентов (20,75 %) по препаратам, полученным из плевральной жидкости и у 29 пациентов (42,6 %) диагностирован по материалу трансторакальной пункции.
Рак лёгкого – самая распространенная злокачественная опухоль у мужчин, имеющая неблагоприятный прогноз. 5-летняя выживаемость не слишком зависит от уровня медицины: в США она достигает 14%, в Европе и развивающихся странах – 8%. По состоянию на 2007 год в России от этого заболевания ежедневно умирали 180 человек. Такие чудовищные цифры врачи связывают с поздней выявляемостью. С одной стороны, ранняя диагностика рака лёгких затруднена: до определенного этапа он протекает бессимптомно: в России у 59,1% впервые заболевших болезнь обнаруживается на снимке при плановой флюорографии. С другой стороны, часто возникают ошибки при постановке диагноза. От 60 до 90% впервые обратившихся к врачу пациентов, у которых впоследствии была диагностирована онкология, исходно получили лечение по поводу бронхита, пневмонии, туберкулеза, и тому подобного. По данным российских ученых, первоначальный диагноз устанавливается верно лишь в 10,5% случаев.
Лабораторные методы диагностики
При раке лёгких общий анализ крови не имеет специфических изменений и потому используется только в качестве вспомогательного метода при общем клиническом обследовании. Да, СОЭ при злокачественном новообразовании увеличено, но сама по себе скорость оседания эритроцитов – признак не патогномоничный и может обнаруживаться при множестве других заболеваний, чаще всего воспалительного характера. Точно так же не имеют специфического значения и многие другие показатели крови: гемоглобин, количество лейкоцитов.
Анализ крови на наличие онкомаркеров рака легкого — относительно новый и не слишком распространенный метод ранней диагностики, основанный на обнаружении в крови антигенов (специфических белков), характерных для злокачественной опухоли.
Связь опредёленной гистологической формы новообразования лёгкого с наличием в крови онкомаркеров:
- мелкоклеточный рак лёгких – нейронспецифическая энолаза (НСЕ), раково- эмбриональный антиген (РЭА);
- плоскоклеточный — онкомаркер плоскоклеточного рака (SCC),цитокератиновый фрагмент (CYFRA 21-1), РЭА;
- аденокарцинома CYFRA 21-1, СА-125;
- онкомаркеры рака легкого CYFRA 21-1, SCC, или РЭМ могут стать свидетельством крупноклеточной гистологической формы(в том числе крупноклеточный нейроэндокринный рак).
Инструментальные методы
Диагностика рака лёгкого осуществляется комплексно.

Мнение о том, что опухоль на снимке имеет округлую форму не совсем верно. Рак лёгких на ранних стадиях (опухоль диаметром до 2 см.) чаще выглядит как звездчатый рубец с нечеткими размытыми контурами. Только по мере роста картина опухоли приобретает округлую или овальную форму. Также обращают внимание на рентгенологические проявления стеноза (сужения) бронхов, состояние окружающих органов, тканей, лимфатических узлов. Рак лёгких на флюорограмме ничем не отличается от такового на рентгенограмме. С учетом статистики, упомянутой выше, ответ на вопросы, может ли флюорография показать рак и тому подобные, очевиден.
Американские руководства рекомендуют в качестве скринигового (используемого для регулярного профилактического осмотра пациентов из групп риска) метода именно КТ. Технически это обследование действительно позволяет выявить опухоль и обнаружить характерные для злокачественного процесса особенности на доклинических стадиях. Но в нашей стране КТ скрининг признан экономически нецелесообразным. Как первичный метод диагностики используется редко, применяется уже после того, как на рентгенограмме были обнаружены изменения.
Эндоскопическая методика, позволяющая не только исследовать визуально состояние трахеи, бронхов, но и получить материал для цитологического исследования (изучение строения клеток). Суть ФБС состоит в том, что через носовой ход пациенту вводят фибробронхоскоп и врач-эндоскопист имеет возможность осмотреть стенки воздухопроводящих путей. Во время процедуры выполняется биопсия лёгких, берутся мазки-отпечатки, либо производят соскоб или смыв с поверхности слизистой бронха (бронхоальвеолярный лаваж). Полученный материал исследуется под микроскопом на онкологию, чтобы уточнить клеточную структуру опухоли для подтверждения диагноза.
Один из самых современных методов, основанный на способности клеток злокачественной опухоли избирательно поглощать определённые вещества. Перед исследованием в организм пациента вводятся фармпрепараты с коротким периодом полураспада, которые накапливаются исключительно в тканях злокачественной опухоли. Следующим этапом выполняются снимки в различных проекциях, на которых можно четко локализовать распространение раковых клеток, выявить очаги метастазов, недоступные при других вариантах диагностики.
При описываемой форме заболевания, УЗИ — не используют в качестве самостоятельного метода, но выполнение ультразвукового обследования необходимо для того, чтобы обнаружить метастазы в лимфоузлы над- и подключичной области, брюшной полости.
Биопсия лёгких может проводиться либо сквозь ткани грудной клетки под рентгеноскопическим контролем (трансторакальная биопсия) или УЗИ-контролем, либо при эндоскопическом (бронхоскопия) исследовании. Для выявления метастазов пунктируют надключичные и нижние шейные лимфоузлы.
Используется редко, так как, по сути, это полноценная операция, организованная для того, чтобы подтвердить или опровергнуть диагноз. Применяется, когда совокупность всех проведенных исследований не позволяет точно выявить доброкачественность или злокачественность процесса. Тогда во время операции проводится забор ткани для срочного гистологического исследования, если их структура под микроскопом говорит о злокачественном характере опухоли, объем операции расширяется до необходимого.
Данный метод является генетическим. Для исследования берётся часть удалённой опухоли и на уровне ДНК определяются наличие или отсутствие мутаций в гене EGFR (epidermal growth factor receptor) – рецепторе эпидермального фактора роста. Показанием к проведению данного теста является наличие немелкоклеточного рака лёгкого и планирование лечения таргетными препаратами (Гефитиниб или Эрлотиниб).
Алгоритм обследования
Российские клинические рекомендации для участковых врачей регламентируют следующий порядок действий:
При появлении характерных жалоб и клинических проявлений заболевания:
- рентгенография в прямой и боковой проекции;
- при выявлении патологии на снимке – провести КТ органов грудной клетки;
- при изменениях, подтверждённых компьютерной томографией – отправить в специализированное учреждение для дальнейшей диагностики.

При обнаружении патологических затемнений на профилактической флюорограмме (рентгенограмме):
- направить на КТ,
- обследовать у фтизиатра для исключения туберкулеза.
Дальнейшая тактика зависит от выявленных во время КТ изменений и сопутствующих обстоятельств (относится ли пациент к группе риска, есть ли у него клинические проявления). Пациент определяется к одной из 6 возможных групп:
- Нет факторов риска и нет клинических проявлений.
- Нет факторов риска, но есть неспецифические симптомы, возможно, относящиеся к патологии (проявления общей интоксикации, боли в мышцах, суставах, тромбофлебит).
- Нет факторов риска, но есть специфические симптомы (кашель, одышка, осиплость голоса).
- Есть факторы риска, нет симптомов.
- Есть факторы риска, есть неспецифические симптомы.
- Есть факторы риска и специфические проявления.
Группы 1 и 2 должны обследоваться по следующему алгоритму:
В отдельных случаях существенную информацию о стадии опухолевого процесса представляют данные лабораторных исследований. Так, обнаружение в периферической крови больных раком легкого большого количества незрелых клеток или тромбоцитопении может свидетельствовать о наличии метастазов в костном мозге (Переводчикова Н.И.и Бычков М.Б., 1984).
По мнению K. Costagna et al. (1972) при одновременном изменении содержания в сыворотке крови альбуминов, щелочной фосфотазы и трансаминазы вероятность поражения печени достигает 92%. Однако, в наших наблюдениях, подобную картину мы прослеживали только в 8,5% морфологически верифицированных случаев. Большее значение имеет определение щелочной фосфотазы.
Так повышенное ее содержание в сыворотке крови (дискриминантный уровень 92 U/l) наблюдается при наличии печеночных метастазов в 64,4%. Недостатком данного исследования является его низкая специфичность: слабые токсические воздействия на печень, вызывающие жировую инфильтрацию, прием алкоголя, лекарственных препаратов, воспалительные заболевания гепатобиллиарной зоны способны вызывать повышение ее уровня в крови. Рост концентрации щелочной фосфатазы может быть обусловлен также костной патологией (Титов В.Н. с соавт., 1991; Nemesanszky E. et al., 1985; Shaws L.,1981). Вместе с тем превышение дискриминантного уровня ее содержания в сыворотке крови более чем в два раза кроме больных раком легкого с метастазами в печень наблюдалось нами только в отдельных случаях параканкрозной инфекции сопровождающейся острой деструкцией легких.
Более чувствительна к метастатическому поражению печени g-глутамилтранспептидаза: нами отмечены ее нормальные показатели (дискриминантный уровень 63 U/l) лишь в 14,9% морфологически доказанных случаев. С другой стороны превышение верхней границы нормы более, чем в 2 раза, только в одном из наших наблюдений не было связано с метастазированием рака легкого, а было обусловлено механической желтухой неопухолевого генеза. М.Adloff et al. (1985) при использовании g-глутамилтранспептидазы для диагностики печеночных метастазов удалось даже получить 94% чувствительность метода, а Л.П.Пашинцева с соавт. (1991) отмечала статистически достоверное повышение уровня фермента у всех больных раком легкого с метастазами в печень по сравнению с группой больных без метастазов.
На наличие печеночных метастазов также может указывать повышенное содержание в сыворотке крови лактатдегидрогеназы, особенно ЛДГ-4 и ЛДГ-5, альдолазы (Пашинцева Л.П. с соавт., 1991; Asaka M. et al., 1983; Dalluge R.-H. et al., 1984; Rotenberg Z. et al., 1988).
Относительно низкая специфичность лабораторных тестов (Tempero M.A. et al., 1986) требует при подозрении на метастатический процесс проведения дополнительных исследований. Значительный практический интерес представляет обнаружение выраженной гиперферментемии при отсутствии четких ультросоноскопических признаков метастазов рака легкого в печени. Проведенная в подобной ситуации компъютерная томография позволила нам в четырех наблюдениях обнаружить ранее не диагносцированные метастазы рака легкого.
Таким образом, отрицательное заключение ультрозвукового исследования печени при выраженной гиперферментемии не является достаточным аргументом для прекращения диагностического поиска. С другой стороны, по мнению Bruneton J.N. et al., (1996), сочетание гиперферментемии с очаговыми изменениями при ультросоноскопии исчерпывает диагностический процесс и не требует морфологической верификации обнаруженных изменений.
Существует определенная зависимость уровня карцино-эмбрионального антигена в крови от стадии рака легкого (Бассалык Л.С., 1989), в первую очередь при железистой и недифференцированной гистологических формах. Наши наблюдения показывают, что уже содержание CEA более 15 нг/мл является плохим прогностическим признаком и требует дополнительных исследований печени, костного скелета и других органов для исключения секундарных поражений. При периферических опухолях легких нельзя забывать и о возможности их метастатической природы. С.С.Замятин и соавт. (1987) приводят более высокий критический уровень —50 нг/мл. Вместе с тем, только по уровню антигена нельзя с достаточной точностью определить прогноз заболевания. Подобной точки зрения придерживаются W.Krischke et al. (1989), W.Ebert et al. (1989).
При дифференцированных формах рака легкого практический интерес представляет изучение содержания нейронспецифической енолазы, высокие цифры которой могут свидетельствовать о наличии метастазов в центральной нервной системе (Oooper et al., 1985).
Бисенков Л.Н., Гришаков С.В., Шалаев С.А.
В онкологической практике применяют множество диагностических методов: рентгенологических, эндоскопических, пункционных, лабораторных. Онкологическая лабораторная диагностика включает целый комплекс клинических, биохимических, иммунологических, серологических и бактериологических исследований образцов разнообразного биоматериала человеческого организма (крови, мочи, мокроты, плеврального выпота, ликвора, желудочного сока).
Современная медицина не стоит на месте, внедряя в практику новейшие лабораторные исследования, которые с каждым годом играют все большую роль в обследовании онкологических больных, в том числе и раком легких.
- Методы лабораторной диагностики рака легких
- Иммунодиагностика при раке легких
- Другие лабораторные анализы в диагностике рака легких
Методы лабораторной диагностики рака легких
Врач любой специальности, в том числе семейный, к которому чаще всего впервые обращается онкологический больной, несет за него моральную и юридическую ответственность, поскольку успех лечения злокачественных новообразований главным образом зависит от своевременности их распознавания.
В процессе развития злокачественного новообразования и возможностей его клинической диагностики можно условно разделить на два периода:
- Доклинический. Длится он от момента возникновения опухоли до появления ее первых клинических признаков.
- Клинический. В этом периоде у пациентов появляются первые клинические симптомы, но зачастую они свидетельствуют об обширном онкологическом процессе.
Следует отдельно выделить также предопухолевый (предраковый, пребластоматозный) период. Для рака легких 100%-ной предраковой патологии нет, но наличие у больного хронического рецидивирующего бронхита, хронических абсцессов, бронхоэктазов, каверн, кист, пневмофиброза, хронической интерстициальной пневмонии значительно повышают риск возникновения рака легких.
Так, например, с помощью лабораторных анализов в крови пациента можно выявить онкомаркеры рака легких – соединения, которые являются тревожным сигналом наличия опухоли в организме. Для диагностики рака легких наиболее показанными лабораторными исследованиями являются:
![]()
клинические анализы (крови, мочи, мокроты);- биохимические анализы (выявление ферментов, гормонов);
- иммунологические тесты (определение онкомаркеров и моноклональных антител в крови);
- морфологические исследования (гистология, цитология).
Лабораторные исследования для выявления признаков карциномы легких показаны пациентам из группы риска, к которой относятся:
- курильщики;
- люди, проживающие в регионах с неблагоприятной экологической ситуацией и имеющие хронические заболевания легких;
- работники профессий, связанных с вредными условиями труда;
- лица после лучевой и химиотерапии;
- пациенты, имеющие отягощенную наследственность.
Наибольшую прогностическую значимость в раннем выявлении рака легкого имеют лабораторные исследования, проведенные при наличии у пациента предраковых заболеваний или в доклиническом периоде онкопатологии.
Иммунодиагностика при раке легких
Внедрение нового медицинского оборудования для клинической лабораторной диагностики, например, тест-систем и приборов для иммуноферментного анализа, привело к принципиально новым возможностям – определению онкомаркеров. В злокачественных клетках содержатся антигены, характерные для ранних периодов онтогенеза (в частности, эмбиональные антигены) и не определяющиеся в нормальных клетках. Это опухолеспецифичные антигены.
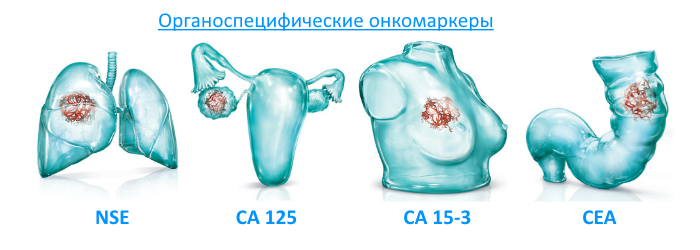
Но есть и другие антигены, имеющиеся в здоровых клетках в норме, но при наличии онкологического процесса определяющиеся в количествах, которые значительно превышают их предельное содержание у здорового человека. Это опухолеассоциированные антигены.
Основной целью определения онкомаркеров является установление этого специфичного вещества в крови пациента, с помощью которого можно было определить раннюю стадию озлокачествления клеток до появления клинической картины и начала метастазирования.
В диагностике рака легких применяют выявление в крови онкомаркеров: CEA, NSE, ProGRP, CYFRA 21.1, CEA, SCCA. Анализ крови при раке легких на наличие онкомаркеров показывает гистологический тип онкологии при определении разных их комбинаций:
![]()
при аденокарциноме и крупноклеточном раке – комбинация маркеров CEA и CYFRA 21.1;- при мелкоклеточном раке – комбинация ProGRP и NSE;
- при плоскоклеточной карциноме – комбинации CEA, CYFRA 21.1 и SCCA;
- при неустановленном гистологическом типе – комбинации CEA, CYFRA 21.1, NSE и ProGRP.
Значительным достижением в сфере иммунодиагностики является освоение биотехнологии получения моноклональных антител (МКАТ).
Получают такие антитела путем образования комплекса гибрида лимфоцита мыши и клетки опухоли человека, которая способна продуцировать абсолютно идентичные специфичные антитела.
В настоящее время получены МКАТ против разных опухолеассоциированных антигенов и их внутриклеточных органоидов (микросом, лизосом и других). Полученные МКАТ помечают радионуклидами, что значительно повышает точность диагностики онкологии.
Другие лабораторные анализы в диагностике рака легких
Для отбора исследуемого материала при раке легких никакой особенной подготовки не требуется, но при этом необходимо все же соблюдать определенные правила:
![]()
забор крови осуществляется натощак, чтобы прием пищи не исказил результаты;- для анализа мочи отбирается средняя порция утренней мочи, взятая после гигиенических процедур наружных половых органов;
- отбор мокроты осуществляется в стерильную тару после утренней чистки зубов и полоскания ротовой полости, чтобы избежать попадания остатков пищи или клеток слизистой полости рта.
Определить наличие онкологического процесса в организме на основании общего или биохимического анализа крови сложно, поскольку их изменения не являются специфичными для онкологии. Лабораторные анализы при раке легких, в первую очередь, направлены на определение состояния пациента при раковой интоксикации и оценку работоспособности его органов и систем.
Общий анализ крови при раке легких может показать на начальных стадиях рака:
- лейкоцитоз (повышение количества лейкоцитов в крови);
- сдвиг лейкоформулы влево;
- эозинофилию (увеличение количества эозинофилов);
- увеличение количества тромбоцитов;
- ускорение СОЭ.
На поздних стадиях (вследствие угнетения кроветворения):
- анемию (низкий гемоглобин);
- лейкопению (снижение количества лейкоцитов в крови);
- тромбоцитопению (увеличение количества кровяных пластинок крови).
Общий анализ мочи в большинстве случаев неинформативен, поскольку не указывает на наличие онкопатологии в легких, однако он может выявить нарушение выделительной функции почек при раковой интоксикации.
Биохимические показатели крови показывают функциональное состояние почек, печени, определяют нарушения белкового обмена.
Злокачественные опухоли увеличивают процесс распада белка и угнетают синтез протеинов, поэтому при биохимическом исследовании в крови будут определяться:
- снижение общего количества белка и сывороточного альбумина;
- повышение альфа-2-глобулина и гамма-глобулина;
- увеличение уровня альдолазы и лактатдегидрогеназы;
- повышение концентрации кортизола в крови;
- повышение содержания мочевины и креатинина (указывает на нарушение мочевыделительной функции почек);
- увеличение щелочной фосфатазы, АлАТ и АсАТ (указывает о метастазировании опухоли в печень);
- увеличение концентрации кальция в крови;
- повышение уровня калия в крови на фоне нормального количества натрия (указывает на раковую кахексию).
Общий анализ мокроты также является одним из лабораторных методов, имеющих диагностическую ценность при раке легкого. Отхождение мокроты является одним из наиболее ранних симптомов центрального рака легких. По запаху, характеру и клеточному составу мокроты можно заподозрить, а в некоторых случаях и установить онкологию в органах дыхания.
Учитывая низкую выявляемость рака легких при профилактических осмотрах (около 16%) и высокой заболеваемости этой онкопатологией, ведущие онкологи ищут эффективные, но доступные методы для скрининга.
Лабораторные методы диагностики вполне могут быть скрининговыми исследованиями, но в настоящий момент самые эффективные из них (онкомаркеры, МКАТ) являются дорогостоящими для массового проведения, поэтому в нашей стране флюорография остается единственным массовым методом диагностики рака легких.

Рак легких на сегодняшний день не является редко встречающимся заболеванием. Патология наиболее часто прогрессирует под влиянием длительного табакокурения, когда стаж исчисляется годами либо при агрессивной окружающей обстановке.
Знание признаков, которые являются характерными для такой патологии, предоставляют возможность ее своевременно обнаружить и начать терапию. Современные диагностические методы могут обнаружить раковые опухоли даже на начальных этапах, что позволяет полностью ликвидировать патологический процесс и гарантирует отсутствие осложнений.
Диагностика рака легких подразумевает проведение многих манипуляций.
Какие признаки могут указывать на развитие рака легких?

Рак легких подразделяется на 2 типа. Первый тип – центральный рак легких и 2 – периферический.
Основными причинами, которые указывают на прогрессирование рака легких, принято считать:
- генетическую предрасположенность;
- никотиновую зависимость;
- экологические факторы;
- хронические патологии бронхолегочной системы.
При раке легких достаточно часто проявляются следующие симптомы:
- дыхание с присвистом;
- понижение работоспособности;
- одышка;
- непроходящий кашель;
- частые повышения общей температуры тела без причины;
- слабость общего характера;
- отсутствие аппетита;
- мокрота с вкраплениями крови;
- болезненность области груди.
Указанные симптоматические проявления не всегда являются признаками рака легких, тем не менее, игнорировать их не рекомендуется, так как могут наличествовать иные патологические процессы дыхательной системы.
С течением времени, клиническая картина приобретает более выраженный характер:
- возникают тахикардические проявления;
- развивается одышка;
- кашель приобретает более интенсивный характер.
Даже при обыкновенном дыхании пациент может испытывать боли. Глотания затрудняется, а голос приобретает сиплый характер. Может развиться цианоз верхней части тела.
Этапы развития опухоли
Прогрессирование онкологии легких подразделяется специалистами на несколько стадий, рассмотренных в таблице:
| Стадии развития патологического процесса | |
| Этап | Описание |
| Биологический | Он длится на протяжении момента возникновения опухолевого образования и до первых клинических проявлений, которые подтверждаются рентгенографическим исследованием. |
| Доклинический | Имеются исключительно рентгенологические признаки, но на данном этапе пациенты редко попадают к специалисту, так как их еще ничего не беспокоит. |
| Клинический | На данном этапе возникают внешние симптоматические проявления онкологического процесса. Наиболее часто образование язвенных поражений становится причиной беспокойства. Врач в таком случае поможет определить причину изменений. |
Важно! Скорость течения онкологического процесса обуславливается лишь степенью агрессивности и характеристиками гистологии. В некоторых случаях, биологический и доклинический этапы могут продолжаться на протяжении многих лет, никак себя не проявляя и не вызывая у пациента подозрений.
Как возможно диагностировать рак легких?

Рак легких подразделяется на 4 специфических группы, в зависимости от степени развития процесса и согласно предполагаемой стадии выполняются диагностические мероприятия:
- Первая группа заключает в себе методики, которые способны указать на вероятное прогрессирование опухолевого процесса. В эту категорию относится осмотр специалистом, рентгенография и флюорография, цитологическое исследование мокроты.
- Вторая группа предполагает прохождение пациентом КТ, бронхоскопического и радионуклидного исследований, а также цитологического теста мокроты.
- Третья группа подразумевает исследовательские мероприятия морфологического характера, которые способствуют окончательному подтверждению диагноза. В группу входят цитологическое исследование биоматериала, гистология.
- Четвертая группа представлена диагностическими мероприятиями, которые позволяют провести оценивание распространенности онкологического процесса. Для этого пациенту требуется пройти радионуклидное, ультразвуковое исследование и КТ.
Одним из важных моментов диагностики раковых опухолей легких является возможность отличить их от туберкулезных процессов, которые имеют сходные симптоматические проявления, к примеру — кровохарканье. Тем не менее, туберкулез и рак – категорически разные заболевания, которые специалисты определяют и отделяют после прохождения пациентом полноценного исследования.
Внимание! Определение рака легких по флюорографии является возможным, потому не следует пренебрегать основным правилом – ежегодное прохождение планового обследования.

Наиболее распространенным методом диагностирования рака легких выступает рентгеноскопия и флюорография, которую возможно сделать в любой городской больнице.

Рентгеноскопия характеризуется высокой степенью информативности и в 80% случаев позволяет обнаружить легочную онкологию. Лишь в малой доле случаев, рентгеноскопия отображает нормальное состояние легочных тканей при наличии онкологического процесса.
При центральной форме ракового образования, на рентгенографии будет отображаться, что в легких присутствует расширенная сеть сосудов, а также имеются замутненные участки. Когда у легочной онкологии периферический характер, картина на рентгеновском изображении будет отображать присутствие четкой тени с неровными краями, от которой к корню легких отходят отростки в виде лент.

Онкология определяется при помощи флюорографического исследования, которое является наиболее доступным способом проверки легких на данный момент. Некоторые пациенты ошибочно думают, что такая методика не способна отобразить присутствие каких-либо опухолевых процессов.
Тем не менее, это не так и опытный рентгенолог способен обнаружить какие-либо патологические изменения в легочной системе. По этой причине не рекомендуется отказываться от флюорографического исследования. Именно этот метод ранней диагностики рака легкого доступен всем пациентам.
Бронхоскопия является диагностическим мероприятием, которое основывается на визуальном исследовании системы дыхании при помощи оптоволоконного зондирования. Зонд вводится в пути дыхания – при легочном раке бронхиальный просвет сужается и в нем развиваются язвенные процессы.
Также происходит деформация и смещение бронхиальных стенок. Могут также увеличиваться трахеобронхиальные лимфатические узлы.

Описываемая методика достаточно часто неприятна и по этой причине пациенту вводится успокоительное и обезболивающее. При помощи бронхоскопического обследования достаточно часто берут материал для биопсии опухолевых тканей. После выполнения исследование, на протяжении 1-2 суток, у пациента могут отхаркиваться сгустки крови темного цвета.
МРТ (на фото) базируется на принципе ядерно-магнитного резонанса, который в совмещении с необходимым ПО позволяет провести обработку полученных данных с максимальной достоверностью и предоставить наиболее доскональные результаты обследования. Такая диагностическая мера полностью безопасна для здоровья пациента.
Помимо этого, МРТ – это высоко информативный метод, так как при его использовании получается добиться снимков максимальной четкости и разрешения.

Тем не менее, имеются некоторые ограничения – МРТ противопоказано при электронных имплантатах, к примеру – сердечных клапанов, водителей ритма и прочих. Цена обследования с использованием данного метода достаточно высока, особенно если рассматривать возможность проведения МРТ в частных клиниках.
КТ обычно используется при недостаточной ясности картины, которую предоставило рентгенологическое исследование о состоянии опухолевой патологии. Такая методика предпочтительна в сравнении с обыкновенной рентгенографической, так как у компьютерной томографии наибольшая чувствительность по отношению к присутствию опухолевых процессов в легочных структурах.
Видео в этой статье ознакомит читателей с особенностями проведения КТ при подозрении на рак легкого.

Суть методики заключается в том, что в процессе КТ выполняется огромное число снимков тела в срезе. В редких случаях пациентам, для того чтобы получить более полную картину происходящих в организме процессов, вводятся специфические контрастные вещества, которые способны повышать четкость изображения.
Цитологическое исследование мокроты предполагает при проведении диагностики использование специфического микроскопа. Когда возникают сложности с забором материала для исследований, то его изымают в ходе бронхоскопии.
Достаточно часто, при легочном раке, в мокроте имеются плоскоклеточные атипичные фракции, которые и говорят о присутствии онкологического процесса.

Такая методика является наиболее финансово доступной и безопасной. Но, она характеризуется ограниченной информативностью, так как нередко при раке в мокроте могут отсутствовать определенные клеточные структуры, а значит – исследование потенциально способно предоставить специалистам ложноотрицательный результат, что приведет к осложнению течения.

Плевральная пункция также именуется как торакоцентез. Иногда, онкология легких сопровождается и поражениями плевры, а также возникновение плеврального выпота.
Инструкция полагает забор биоматериала для исследования и дальнейшее изучение именуется плевральной пункцией. В результате исследования, в материале обнаруживаются онкологические клетки, что и выступает доказательством присутствия ракового процесса в дыхательном органе.

Имеются и оперативные методики диагностирвоания, которые представлены торакотомией и медиастиноскопией. Первая методика базируется на заборе биопсии малого кусочка опухоли, а другая предполагает исследования взятых образцом лимфатических узлов либо тканей, в которых могут присутствовать метастазы.
Подобная диагностика требует выполнения всех мероприятий в условиях операционной. Оба метода способны стать причиной множественных осложнений, которые представлены инфекционными поражениями, кровотечениями либо побочными реакциями организма пациента на применяемые медикаменты.
Указанная диагностика выполняется за счет введения в очаг опухолевого процесс тонкой иглы, сквозь которую производится забор биоматериала. После этого образцы отправляются в лабораторию для дальнейшего изучения. Выполнение пункционной биопсии требует предварительного местного обезболивания либо наркоза.
Подобная диагностическая методика позволяет получить оценку работоспособностей тканей и активности обменных процессов. Изображения пострадавшего участка выполняются за счет влияния радиоактивных веществ с кратким периодом воздействия. Позитронно-эмиссионная томография позволяет выполнить изображения внутриорганных структур в 3D формате.
Пациенту вводят радиоактивный препарат с кратковременным действием, а после этого проводят сканирование. В процессе обследования, пациент получает облучение, которое по степени сопоставимо с флюорографией.
Выявить присутствие рака исключительно исходя из результатов лабораторных анализов, возможности не имеется. При таком исследовании могут быть обнаружены исключительно нарушения и отклонения состава крови и прочие признаки, характерные онкологическим процессам.
Присутствие либо нехватка определенных ферментов могут указывать на метастазирование некоторых органов.

Внимание! Определение рака легких по анализу крови на онкологические маркеры является простым и доступным методом исследования, тем не менее, способ не позволяет утвердить абсолютно точный диагноз.

Для каждого из этапов онкологического процесса имеется собственная характерная стадия распространенности по структурам организма. Стадирование рака легких основывается на оценивании параметров новообразования, присутствия онкологических клеток в лимфатических узлах и пр.
Стадирование выступает одной из наиболее важных диагностических мероприятий, которые помогают специалисту подобрать оптимальную схему лечения. Также, стадирование помогает выполнить прогноз жизни пациента.
Читайте также: