Лабораторная диагностика при хронической лейкозе
Клинический анализ крови при хроническом лимфолейкозе. Первым лабораторным признаком заболевания является лейкоцитоз с относительным и абсолютным лимфоцитозом. Морфологически лимфоциты не отличаются от нормальных. Пролимфоцитов обычно не более 2%.
Имеется редкий вариант хронического лимфолейкоза, при котором пролимфоцитов больше 10%, но меньше 55% (при количестве пролимфоцитов больше 55% диагностируется пролимфоцитарный лейкоз). Течение этого варианта заболевания значительно более агрессивное и приближается к пролимфоцитарному лейкозу.
Закономерно обнаруживаются тени Гумпрехта — разрушенные ядра лейкемически измененных лимфоцитов (артефакт, образующийся при приготовлении мазка крови). При прогрессировании нарастают лейкоцитоз и лимфоцитоз, анемия и тромбоцитопения. Анемия и тромбоцитопе-ния могут иметь аутоиммунный характер, что подтверждается обнаружением антител и положительным ответом на глюкокортикостероиды.

Исследование костного мозга при хроническом лимфолейкозе. Диагностическое значение имеют обнаружение более 30% лимфоцитов в миелограмме (если аспират не разведен периферической кровью) и лимфоидная инфильтрация костного мозга по данным трепанобиопсии. Характер инфильтрации костного мозга имеет прогностическое значение: нодулярное и интерстициальное поражение более благоприятно, чем диффузное.
Биохимические и иммунологигеские исследования при хроническом лимфолейкозе. При хроническом лимфолейкозе отсутствуют патогномоничные изменения биохимических показателей. В то же время характерны увеличение содержания мочевой кислоты (при лейкоцитозе), общей ЛДГ (отражает объем опухолевой массы и является неблагоприятным прогностическим признаком), а также гипогаммаглобулинемия, коррелирующая с частотой инфекционных осложнений.
У большинства пациентов обнаруживается снижение уровня иммуноглобулинов G, М и А. Чрезвычайно большое значение для диагностики и дифференциального диагноза имеет определение иммунофенотипа. Характерный иммунофенотип при В-клеточном ХЛЛ: CD5+, CD19+, CD20+, CD22± , CD79a+, CD23+, CD43+, CDllct, CD10-, циклин D1-. Как правило, негативны FMC7 и CD79b.
Цитогенетические и молекулярно-генетические исследования при хроническом лимфолейкозе. При рутинном цитогенетическом исследовании изменения кариотипа обнаруживаются более чем у 50% больных ХЛЛ, при FISH-анализе — у 80%. К наиболее частым аномалиям относятся трисомия хромосомы 12 (20% случаев), делеция хромосом llq (20%), 13q и 14q (50%), 6q21 (5%) или 17р13 (локус р53 — 10% случаев). При изменениях кариотипа, особенно множественных, прогноз заболевания ухудшается.
Выявлены ассоциации между хромосомными транслокациями и онкогенами, имеющими значение в лейкозогенезе: t(ll; 14) — с BCL-1 (следует отметить, что гиперэкспрессия BCL-1 чаще наблюдается при лимфоме мантийной зоны); t (14; 18) — с BCL-2 (экспрессия гена BCL-2, который препятствует развитию апоптоза, нарастает по мере прогрессирования ХЛЛ). Как уже отмечалось, мутация гена р53, которая выявляется у 10% пациентов, имеет неблагоприятное прогностическое значение.
Диагноз В-клеточного хронического лимфолейкоза правомочен при наличии следующих признаков:
1) абсолютный лимфоцитоз периферической крови более 10 • 10 9 /л;
2) при световой микроскопии лимфоциты имеют нормальную морфологию (меньше 10% атипичных лимфоцитов);
3) характерный иммунофенотип;
4) лимфоцитарная инфильтрация костного мозга (более 30% лимфоцитов при исследовании миелограммы, лимфоидная метаплазия костного мозга в трепанобиоптате).
Дифференциальный диагноз проводится с заболеваниями, сопровождающимися лимфаденопатией и лимфоцитозом. К ним относятся другие лимфопролиферативные заболевания (неходжкинские лимфомы, волосатоклеточный лейкоз), вирусные (краснуха, корь, цитомегаловирус, ВИЧ-инфекция, герпес, инфекционный мононуклеоз) и некоторые бактериальные инфекции (токсоплазмоз, туберкулез).
Клиническая картина при реактивных и опухолевых лимфаденопатиях и лимфоцитозах не имеет решающего значения для диагностики, однако следует учитывать ряд гематологических показателей (во всех случаях отсутствуют тени Гумпрехта, при вирусных инфекциях возможно появление небольшого количества плазматических клеток, для неходжкинских лимфом и волосатоклеточного лейкоза характерен полиморфизм лимфоцитов и другой иммунофенотип).
Проведение дифференциальной диагностики и постановка окончательного диагноза хронического лимфолейкоза основаны на результатах гистологического исследования лимфатического узла и трепанобиосии костного мозга, анализа миелограммы, иммунофенотипа лимфоцитов, данных серологических и культуральных исследований (для исключения инфекционных заболеваний).
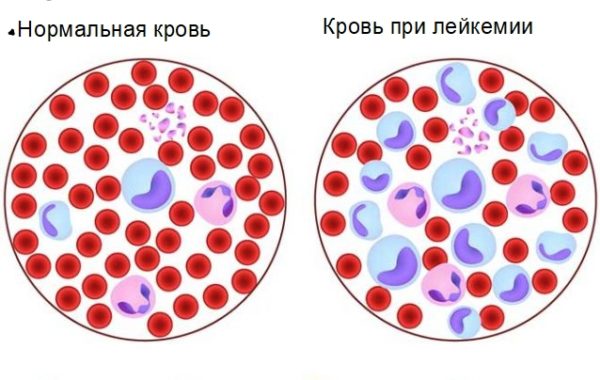
Лейкоз – онкологический процесс, нарушающий работу кроветворной системы, при котором деформируются и видоизменяются клетки крови. Количество незрелых лимфоцитов беспорядочно увеличивается. Продуцируемые атипичные клетки распространяются по кровотоку и провоцируют рост метастазов в любых органах тела. Накапливаясь в костном мозге, они постепенно заменяют здоровые клетки. Нарушается баланс лейкоцитов, тромбоцитов и эритроцитов. Для выявления диагноза используют комплексный подход. Проблемой занимаются онкогематологи.
Заболевание, при котором нарушен кроветворный процесс, делится на ряд видов. Лейкозы возникают из определённых клеток и формируют новообразования.
- Лимфобластная лейкемия протекает в острой форме. Кровь наполняют повреждённые лейкоциты. Рак лимфобластного типа чаще встречается у детей младшего возраста. Главный симптом заболевания – частые инфекционные болезни с высыпаниями на кожных покровах. При этом ребёнок вялый, отказывается от еды, возникают частые кровотечения, образуются кровоподтеки на теле. При подтверждении диагноза начинается незамедлительное лечение, способное побороть злокачественный процесс.
- Лимфобластный лейкоз имеет хронический характер. Развивается медленно, без ярко выраженных симптомов. Обычно диагностируется у взрослых старше 60 лет. Преимущественно у представителей сильного пола.
- При лейкозе миелобластного типа наблюдается острое течение болезни. Незрелые миелоидные клетки обнаруживаются в крови и костном мозге. Болезнь поражает взрослое население. Характерны симптомы инфекционных заболеваний разного генеза.
- Миелолейкоз выступает в качестве подтверждения диагноза. Хроническая патология медленно развивается и обычно обнаруживается при диагностике других заболеваний.
Хроническую стадию разделяют на 2 вида:
- Доброкачественный лейкоз диагностируется при наличии одного клона атипичной клетки.
- Для злокачественной формы характерно наличие вторичных клонов. Болезнь стремительно развивается с бесконтрольным делением бластов.
Причины возникновения болезни
Главная причина – аномальные процессы в кроветворящих органах, в частности в костном мозге. Развиваются на фоне аутоиммунных заболеваний, генетических нарушений на стадии формирования плода и под действием различных внешних факторов:
- Плохая экологическая обстановка;
- Вредные привычки;
- Вирусные поражения организма;
- Контакт с радиационным и ультрафиолетовым излучением.
Группа риска состоит из пожилых людей, больных с иммунодефицитом и хроническими воспалительными процессами в организме.
Методы лабораторной диагностики
Лейкемия признана опасным злокачественным заболеванием, требующим особого лечения. Из-за отсутствия ярких симптомов на первых стадиях болезни люди путают лейкозы с доброкачественными процессами. К примеру, частые простудные заболевания начинают пугать больного только после длительного времени развития болезни, усиления симптомов и при отсутствии положительной реакции на терапевтическое лечение. Если терапевт отмечает нарушения, свойственные болезням костного мозга, пациент направляется на консультацию и дальнейшее лечение к онкологу.

Лабораторные исследования назначают в начале определения проблемы. При результатах, отклоненных от нормы, наблюдается увеличение несозревших клеток. Их количество превышает 30%, эритроцитарные ростки занимают больше 50%. В костном мозге отмечаются атипичные промиелоциты.
Для диагностики уровня лейкоцитов, эритроцитов и тромбоцитов исследуют клинический анализ крови. Повышенный уровень лейкоцитов и снижение количества других клеток позволяют распознать рак на ранней стадии. При исследовании периферической крови обнаруживается нейтро- и тромбоцитопения, лимфоцитоз, азурофильные гранулы, нормохромная анемия и зрелые бласты с отсутствующим промежуточным созреванием.
- Для лейкоза характерно значительное снижение уровня гемоглобина. При этом больной исключает менструальные, обильные носовые кровотечения, потерю крови при хирургическом вмешательстве в ближайшее время. При онкологии гемоглобин падает в 2 раза. Показатель снижается при острой форме болезни.
- Отмечается снижение ретикулоцитов.
- Лимфоцитарная формула представлена серьёзными нарушениями. В зависимости от стадии рака, уровень лимфоцитов снижается и повышается.
- Врачи обращают внимание на скорость оседания эритроцитов (СОЭ). При онкологии она значительно увеличена.
- В формуле крови отсутствуют базофилы и эозинофилы.
- Если в крови отсутствуют переходные клетки, а формула представлена только большим количеством молодых и малым количеством зрелых форм, обнаруживается лейкемический провал.
Совокупность нескольких признаков требует консультации гематолога. Если изменён один показатель в формуле крови, развитие онкологического процесса сводится к нулю.
Биохимия крови выявляет состояние и работоспособность внутренних органов под влиянием онкологического процесса.
При подозрении на лейкоз острой или хронической формы диагностика расширяется:
- Важно диагностировать степень злокачественности рака. Дифференциальная особенность клетки говорит о её природе и агрессивности. Эти особенности можно выявить с помощью гистологического исследования биоматериала.
- Костный мозг подвергается пункции с помощью иглы, введенной в полость кости. Обычно для биопсии выбирается грудная клетка. Исследование показывает наличие острого или хронического процесса. По анализу можно определить цитогенетический и морфологический вид болезни. С помощью данной процедуры выполняется проверка реакции пораженной клетки на химиопрепарат.
- Миеломограмма обнаруживает соотношение атипичных клеток с нормальными. Обследование показывает степень пораженности организма. У здорового человека бластные клетки не должны превышать 5%. Исследуемый материал представлен образцом костного мозга. Во время процедуры обнаруживаются лимфоцитоз и природа атипичных клеток. Отсутствуют мегакариоциты. Этот способ признан наиболее точным для постановки диагноза.
- Цитохимическая лабораторная диагностика основана на определении специфических ферментов. Метод незаменим при определении острых форм заболевания и прогнозировании их течения.
- Для диагностики острого лимфо- и миелобластного лейкоза проводят иммунофенотипирование. Тактика лечения этих видов лейкоза различна, поэтому важно уточнить диагноз.
- Необходимо исследовать ликвор (спинномозговую жидкость) для выявления повышенного количества клеток (цитоза).
Диагностика лейкоза включает ряд инструментальных методов. Они не уступают по информативности лабораторным. Чтобы провериться на рак крови, пациент проходит следующие исследования:
- При помощи компьютерной томографии выявляются повреждения сосудов и метастазы в лимфатических узлах. Метод используется для масштабной диагностики организма путём послойного сканирования.
- Рентгенография грудной клетки назначается при характерных симптомах повреждения лёгких: регулярном кашле, отделении мокроты с включениями крови, боли в груди.
- Если онкологический процесс поразил головной мозг, рекомендовано проведение магнитно-резонансной томографии. Для болезни характерны симптомы: ухудшение зрения, онемение конечностей, нарушения памяти и сознания, головокружения и обмороки.
- Для выявления отклонений в работе сердечной мышцы проводят электрокардиограмму и эхокардиограмму.
- Диф диагностика основана на исключении возможных патологий с такими же симптомами, как при лейкозе. Исследование проводится с помощью компьютерных программ. Лейкемия схожа по симптоматике со следующими заболеваниями:

- Мононуклеоз инфекционного генеза провоцирует увеличение селезёнки. Увеличивается температура тела. В крови присутствуют недоразвитые лимфоциты. Эти же показатели встречаются при ангине и желтухе.
- ВИЧ не является онкологической болезнью, но тоже снижает иммунитет до 0. Человек страдает от частых инфекционных заболеваний. Наблюдается лимфаденопатия. Специальный анализ крови исключает вариант развития рака.
- При поражении человека токсичными веществами развивается апластическая анемия. Клетки костного мозга заменяются жировой тканью. Развивается панцитопения.
- Снижение количества всех клеток крови происходит после операций на органах желудочно-кишечного тракта.
Современные методы исследования распознают рак на каждом этапе развития. Для благоприятного исхода необходимо обращаться за медицинской помощью при любых нарушениях здоровья. Система кроветворения выполняет жизненно важную функцию, позволяющую людям противостоять болезнетворным бактериям.
Результаты исследований предоставляют возможность подобрать индивидуальное эффективное лечение. Обычно с раком крови борется химиотерапия. Для определённой разновидности лейкоза онкологи используют различные медикаменты.
При отдельных патологических процессах применяют трансплантацию костного мозга. Кроветворный процесс перезапускается, и пациент входит в стойкую ремиссию.
Происхождение
Единой общей причины возникновения лейкозов нет. Обнаружено множество разнообразных причин, вызывающих различные формы лейкозов. В одних случаях - это воздействие вируса, в других—ионизирующей радиации, в третьих—химических веществ. Все перечисленные и многие другие факторы вызывают повреждение и изменение свойств генетического аппарата кроветворных клеток (мутацию). Из поврежденной клетки возникает опухоль. Опухоль представляет собой клон, то есть потомство одной измененной клетки. Опухолевый рост начинается с клеток-—предшественников кроветворения.
Кроветворная ткань подвижна. Клетки ее обладают способностью, покидая костный мозг, поступать в кровеносное русло, поэтому опухоли крови очень быстро метастазируют. Лейкозные клетки образуются обычно в костном мозге. Патологические (анаплазированные) клетки бурно разрастаются и вытесняют элементы нормального кроветворения. Метастазы возникают прежде всего в кроветворных органах—селезенке и лимфатических узлах, поэтому заболевание носит системный характер. Кроме того, опухолевые клетки заносятся и в другие органы и ткани, где образуются метастатические очаги патологического кроветворения.
В основу классифицирования лейкозов положены свойства клеток, из которых состоит опухоль (субстрат опухоли).
По клеточному составу опухолей все лейкозы разделены на 2 группы: острые и хронические. Это деление не клиническое, т. е. не отражает течения заболевания, а морфологическое - основанное на особенностях строения опухолевых клеток.
Группу острых лейкозов объединяет общий признак - субстрат опухоли составляют самые молодые клетки. Это либо клетки—предшественники кроветворения, либо бластные формы - родоначальники отдельных рядов гемопоэза. По схеме кроветворения это клетки классов 2, 3, 4.
При хронических лейкозах субстрат опухоли составляют созревающие или зрелые клетки, т. е. класс V и VI схемы кроветворения.
Внутри групп острых и хронических лейкозов классификация проводится по названиям тех клеток, из которых возникла опухоль. Таким образом, острый лейкоз может быть миелобластным, промиелоцитарным, монобластным, лимфобластным, плазмобластным, эритробластным или мегакариобластным—если субстрат опухоли составляют клетки класса IV, и недифференцируемым, если субстрат опухоли представлен клетками классов II и III, морфологически неотличимыми друг от друга. К группе хронических лейкозов относятся хронический миелолейкоз, хронический лимфолейкоз, эритремия, хронический моноцитарный лейкоз, миелофиброз, миеломная болезнь.
§ 3. Морфологическая и цитохимическая характеристика лейкозных клеток
Решающая роль в постановке диагноза принадлежит лабораторному исследованию морфологического состава крови, костного мозга, лимфатических узлов и селезенки.
В лаборатории подсчитывают количество форменных элементов костного мозга и изучают его клеточный состав в мазке, приготовленном и окрашенном так же, как и мазок крови. Важное значение придается количеству лейкоцитов в единице объема крови. Лейкозы могут протекать как с нормальным числом лейкоцитов, так и с лейкоцитозом и лейкопенией. Количество лейкоцитов-признак непостоянный для какого-либо вида лейкоза. Кроме того, число лейкоцитов в единице объема крови зависит от стадии заболевания.
Лейкозные клетки обладают целым рядом морфологических и химических особенностей, отличающих их от нормальных клеток. Анаплазированные клетки характеризуются увеличением ядра и наличием в нем крупных грубых нуклеол. Отмечается вакуолизация ядра. Цитоплазма резко базофильна, часто вакуолизирована. В цитоплазме некоторых молодых опухолевых клеток встречается зернистость. Степень анаплазии клеток значительно более выражена при острых лейкозах, чем при хронических.
В определении формы лейкоза решающее значение имеет, наряду с морфологическим, цитохимическое исследование. Благодаря цитохимическим методам удается выявить целый ряд различий между лейкозными клетками.
Цитохимические исследования дают возможность проводить микрохимический анализ клеточных структур, биохимические исследования на уровне клетки. В клетках определяется наличие липидов, гликогена, мукополисахаридов и активностьряда ферментов: пероксидазы, кислой и щелочной фосфатаз, неспецифических эстераз.
Пероксидаза обнаруживается с помощью бензидина во всех элементах нейтрофильного ряда от миелоцитов до сегментоядерных нейтрофилов. Цитоплазма клеток при наличии пероксидазы окрашивается в желтый цвет. В лимфоидных клетках пероксидаза отсутствует. Этот признак используется для дифференцировки миелобластного и лимфобластного лейкозов.
Гликоген содержится во всех клетках в большем или меньшем количестве. Он обнаруживается преимущественно в зрелых гранулоцитах. В миелобластах гликоген или вовсе не содержится, или представлен в виде гомогенной массы розового цвета при окраске фуксином, входящим в состав реактива Шиффа. В лимфоцитах гликоген выявляется в виде гранул красного цвета. Его содержание повышается при хроническом лимфатическом и остром лимфобластном лейкозах.
Липиды выявляются при окраске черным Суданом в клетках миелоидного ряда в виде зерен черного цвета, содержащихся в цитоплазме и в ядре. В лимфоидных клетках липидов мало и поэтому они не обнаруживаются.
Кислая фосфатаза активна в молодых предстадиях нейтрофилов и в монобластах. В местах активности фермента появляется красное или коричневое окрашивание цитоплазмы в зависимости от способа окраски. В зрелых нейтрофилах кислая фосфатаза теряет активность. Диагностическое значение имеет при острых миелобластных и монобластных лейкозах.
Щелочная фосфатаза обнаруживается в зрелых нейтрофилах в виде зерен черного или коричневого цвета, выявляемых специфической реакцией. При хроническом миелолейкозе ее активность в лейкемических нейтрофилах снижается, что имеет большое значение для диагностики данного заболевания.
Неспецифическая эстераза практически содержится во всех клетках крови и костного мозга, но в клетках нейтрофильного ряда содержание ее выше, чем в лимфоидных элементах. Наибольшей активностью неспецифическая эстераза обладает в клетках моноцитарного ряда. При специальном методе окраски цитоплазма монобластов заполняется мелкой темно-бурой зернистостью. Реакция используется для диагностики острого монобластного лейкоза.
Кислые мукополисахариды содержатся главным образом в зернистости не зрелых гранулоцитов. Наиболее специфично их выявление при остром промиелоцитарном лейкозе. Специальные методы окраски позволяют обнаружить в цитоплазме промиелоцитов крупные розово-вишневые гранулы.
§ 4. Картина крови при остром лейкозе
Для всех форм лейкозов характерно резкое изменение кроветворения, т. е. полное или почти полное замещение нормальной кроветворной ткани патологической тканью опухоли. Субстрат опухоли составляют бластные клетки. Эти патологические клетки теряют способность к созреванию. В периферической крови появляются бластные формы: миелобласты, лимфобласты, эритробласты и др. Морфологически бластные клетки мало отличаются друг от друга, поэтому для их дифференцировки применяются цитохимические методы.
В пунктате увеличенных лимфоузлов, печени и селезенки обнаруживают те же бластные формы (метаплазия).
Острый лейкоз часто протекает с лейкоцитозом в периферической крови (до 100-10 9 —300-10 9 в 1 л). Однако это заболевание может сопровождаться резкой лейкопенией (до 0,2-10 9 —0,3-10 9 в 1 л крови). Иногда количество лейкоцитов может оставаться нормальным.
Вследствие бурного разрастания опухолевой ткани угнетаются эритроцитарный и тромбоцитарный ростки кроветворения. Это проявляется резкой анемией: снижением гемоглобина (до 0,3—1 г/л) и эритроцитов (до 1-10 12 —1,5-10 12 в 1 л крови). Параллельно развивается тромбоцитопения. СОЭ значительно возрастает.

Разновидность онкологического заболевания, при котором образуются патологические клетки в костном мозге, кровеносной системе – лейкоз. Начинается образование злокачественных клеток в костном мозге, после они проникают в кровь, далее разносятся по всем органам и системам организма.
Практически невозможно предупредить лейкоз крови, но обнаружить его на ранней стадии и провести адекватное лечение вполне реально, что позволит продлить жизнь человека, а то и сохранить ее.
Заболевание имеет две формы — острую и хроническую. Особенно важна диагностика лейкоза при острой форме. Если не выявить болезнь на начальном этапе, то уже через пару недель при отсутствии лечения возможен летальный исход. Перед началом лечения специалистом тщательно изучается история болезни, проводится диагностика, что позволит различить форму и вид заболевания, а также правильно поставить диагноз и назначить лечение.
- Лимфобластный острый лейкоз – чаще всего обнаруживается у детей и подростков, развивается болезнь быстро, потому требуется немедленная терапия.
- Миелолейкоз острый – увеличение патологических незрелых клеток. Диагностируется у взрослых, в 15% случаях – у детей. Заболевание характеризуется высокой чувствительностью организма к инфекциям, так как снижается иммунитет человека.
- Лимфобластный хронический лейкоз – избыток в крови зрелых лейкоцитов. Заболевание такого вида зачастую встречается у людей пожилых, обычно – мужчин.
- Миелолейкоз хронический – наиболее частая форма рака крови, развивается медленно, признаки практически отсутствуют длительно время.
Это наиболее частые виды лейкозов, но существуют и другие, которые диагностируются гораздо реже. При любой разновидности заболевания назначается клиническое обследование больного, лабораторные анализы и инструментальное обследование.
Хронический лейкоз: диагностика

Развивается хронический лейкоз медленно, из года в год происходит выработка патологических клеток, нарушая понемногу работу здоровых клеток крови, сокращая их количество.
На сегодняшний день не существует методик, которые бы выявили хронический лейкоз на ранней стадии, зачастую обнаруживается он случайно, когда человек обращается к специалисту при появлении необычных симптомов или во время профилактической сдачи анализа крови.
Острый лейкоз: диагностика клиническая

Здесь рассматриваются жалобы пациента, симптоматика, проводится первичный осмотр. Специалисты выделяют несколько стадий заболевания для удобства назначения адекватного лечения.
1.Начальный этап – скрытое течение либо минимальные проявления, на которые человек не слишком обращает внимание. Здесь присутствует лишь слабость и сонливость, повышенное потоотделение в ночное время, отмечается небольшое повышение СОЭ в анализе крови и легкая степень анемии.
2.Стадия развернутых симптомов. В это время уже не составляет проблемы диагностировать острый лейкоз.
- Кровоточивость десен, подкожные мелкие кровоподтеки, синяки, носовые и пр. кровотечения, порой даже остановить поток крови из небольшой царапины довольно сложно. Возникает такая ситуация из-за уменьшения тромбоцитов в крови, так как раковые клетки блокируют их рост и развитие.
- Постоянные инфекции и высокая температура, зачастую у больного появляется язвенно-некротическая ангина. Симптомы проявляются в связи с тем, что заражаются клетки крови – лейкоциты, которые ответственные за иммунитет организма. В результате больной оказывается беззащитен перед любой инфекцией.
- Тяжелая анемия проявляется в головокружении, сухости и бледности кожных покровов, ломкости ногтей и волос, тошнотой, изменениями восприятия запахов, частыми полуобморочными и обморочными состояниями.
- Распирающие боли в костях и ломота суставов, что происходит из-за быстрого размножения и роста патологических клеток костного мозга и заполнения ими всего пространства в трубчатых костях.
- Увеличение в размере здоровых до этого момента органов, нарушение их функциональности, что обусловлено распространением метастазов по всему организму. Для начала повреждаются органы кроветворения – печень, селезенка, лимфатические узлы, а после и весь организм.
3.Ремиссия – если лечение было успешным или смерть пациента.
Лабораторная диагностика лейкозов

1.Анализ крови развернутый
Одним из основных методов диагностирования, который позволяет обнаружить рак крови, является анализ крови. Здесь подсчитывается лейкоцитарная формула. Если специалист обнаруживает высокое содержание лейкоцитов, но уровень эритроцитов и тромбоцитов при этом снижен, в капиллярной крови находится значительное количество бластных клеток, то такой результат анализа говорит о наличии онкологического заболевания.
Далее назначаются дополнительная лабораторная диагностика лейкозов, при которой определяется вид и стадия заболевания.
3.Пункция костного мозга. Обычно берется из костей грудины при помощи иглы. Обследование помогает подтвердить диагноз, определить форму и вид заболевания, чувствительность патологических клеток к тем или иным препаратам для химиотерапии.
4.Цитохимическое диагностирование – выделяет специфические ферменты, что способствует определению разновидности острого лейкоза.
5.Иммунофенотепирование – изучение реакции антигенов с антителами. Антиген помещается в клеточную массу и если обнаруживаются патологические клетки, то они отмечаются определенным образом. Методика определяет вид рака крови.
6.Миелограмма – исследование показывает процентное соотношение патологических и здоровых клеток, от чего отталкивается врач в определении стадии заболевания.
Инструментальная диагностика лейкоза:
- КТ – выявляет наличие и расположение метастазов в организме.
- Рентген грудной клетки – рассматриваются изменение в легких, если больного беспокоит постоянный кашель, а то и с примесями крови.
- МРТ – назначается при онемении отдельных частей тела, снижении или потере зрения, частых предобморочных состояниях и обмороках, спутанности сознания, головокружениях. Такие симптомы свидетельствуют о поражении головного мозга.
Дифференциальная диагностика
Это наиболее важное обследование организма больного, так как именно дифференциальная диагностика позволит отличить одно заболевание от другого при наличии схожей симптоматики. Лейкоз имеет схожую симптоматику с ВИЧ-инфекцией, мононуклеозом и пр. заболеваниями. Проводится исследования лишь специалистами высокого класса, так как от постановки диагноза зависит назначение лечения и дальнейшее здоровье, и жизнь человека.
Все методы диагностирования являются важными для определения диагноза и при назначении лечения, ни один из них нельзя исключить или заменить.
Своевременное выявление такого заболевания, как рак крови поможет максимально продлить годы жизни человека. Диагностика лейкоза у взрослых и детей представляет собой совокупность большого количества исследовательских методик, что позволяет более точно определить характер развивающегося онкологического процесса и подобрать адекватный курс терапии.
Чтобы поставить диагноз «рак крови«, необходимо не только выявить наличие в организме человека аномальных клеток, свидетельствующих о развитии лейкозов, но и определить обширность опухолевого процесса, характер его протекания и степень поражения вторичными злокачественными очагами внутренних органов. Диагностика лейкозов проводится посредством совокупности определённых лабораторных и инструментальных исследований, дающих специалисту возможность дать объективную оценку состоянию организма.
Основными методами, с помощью которых с наибольшей точностью выявляется онкология, считаются исследования периферической крови, гистология костного мозга, лимфатических узлов и селезенки. Их результаты лучше всего отображают процесс кроветворения.
Проведение данных лабораторных исследований имеет свои особенности и требует определённой подготовки:
- Анализ крови берут утром, натощак. Перед этим пациент должен в течение 2-3 дней не употреблять солёную, острую и жирную пищу, а также алкоголь. За 12 часов до процедуры необходимо исключение из рациона молока, кофе и крепкого чая.
- Пункции (стернальная и трепанобиопсия) также берутся натощак, хотя лёгкий завтрак за 2-3 часа до забора биопсийного материала допустим. Перед проведением процедуры пациенту необходимо принять душ и сбрить в месте предполагаемого прокола волосы. Категорически недопустимо в один день с гистологическим исследованием проводить другие диагностические мероприятия или хирургические вмешательства, а также принимать кроворазжижающие препараты.
Стоит знать! В клинической практике иногда встречаются случаи отсутствия в лейкоцитарной формуле патологических изменений, хотя в костном мозге обнаруживаются преобразовавшиеся аномальные формы клеток. При таких, не совсем специфичных для рака крови результатах, пациенту всё равно ставят диагноз лейкоза, и назначают ряд дополнительных исследований.
Диагностика острой и хронической миелоидной лейкемии, какие показатели учитывают?
Чаще всего диагностика лейкоза миелоидной формы назначается пациентам после случайного обнаружения в анализе крови, сданном по поводу другого заболевания, определённых патологических изменений, не свойственных лимфолейкозам. Основными критериями, дающими гематоонкологу основание утверждать, что в кроветворных тканях пациента происходит развитие именно этой разновидности онкологического процесса, являются:
- гипертромбоцитоз (переизбыток тромбоцитов);
- наличие выраженных анемических изменений;
- увеличение в формуле крови гранулоцитов (зернистых лейкоцитов, эозинофилов и базофилов).
В результатах, которые показывает гематологическая диагностика острого лейкоза миелобластного типа, всегда присутствует лейкемический провал. Это патологическое явление характеризуется практически полным отсутствием зрелых клеток крови и наличием большого количества промежуточных элементов и бластов, относящихся к миелоидному ростку.
При обнаружении таких патологических изменений пациентам дополнительно назначается миелограмма (диагностика лейкемии посредством изучения под микроскопом мазка кроветворной ткани, взятой из костного мозга). Подтверждением диагноза острого миелобластного лейкоза служит выявление на миелограмме гиперклеточного костного мозга, имеющего суженые ростки кроветворения. Диагностика хронического лейкоза проводится по тем же принципам и показывает такие же изменения в лейкоцитарной формуле, но с одним существенным отличием: при этом типе лейкемии всегда присутствует филадельфийская хромосома.
Диагностика острого и хронического лимфобластного лейкоза, показатели
Для подтверждения этого диагноза также необходимо получение результатов анализа крови и пункции костного мозга. Именно на них основывается диагностика лейкозов.
На развитие заболевания такого типа указывают следующие показатели:
- в мазке крови выявляется большое количество аномальных лимфоцитов;
- присутствует до 30% бластов, среди которых преобладают клетки крупных размеров и неправильной формы;
- в результатах миелограммы специалист обнаруживает явное угнетение элементов, относящихся к тромбоцитарному, нейтрофильному и эритроидному росткам.
Такие диагностические критерии показывает диагностика острого лейкоза, имеющего более агрессивное течение. Переродившиеся клетки при этом типе заболевания появляются в периферической крови очень рано, поэтому выявление патологического процесса чаще всего происходит случайно, при проведении планового медицинского осмотра. При появлении у специалиста подозрений на развитие острого лимфобластного лейкоза пациенту экстренно назначают дополнительные исследования, способные подтвердить или опровергнуть предполагаемый диагноз, т. к. тянуть с подбором протокола лечения при этой скоротечной форме онкологического процесса нельзя.
Диагностика хронического лейкоза также основывается на клиническом анализе крови и пункции костного мозга. Результаты этих исследований, хотя в основных чертах и сходны с показателями острой лейкемии, всё-таки имеют некоторые отличия, позволяющие гематоонкологу поставить правильный диагноз. Основным считается повышенное содержание в крови созревших, но подвергнувшихся аномальному перерождению лимфоцитов, и их разрушенные аналоги, клетки Боткина-Гумбрехта.
Лабораторная диагностика лейкозов, анализы крови — подробные показатели исследований
Правильно подобранная диагностика лейкоза позволяет опытному специалисту подтвердить опасный диагноз на самой ранней стадии. Основное значение при установлении рака крови до появления симптомов заболевания отводится картине крови, а именно количественному составу здоровых и повреждённых тромбоцитов, эритроцитов, лейкоцитов. Такое исследование обязательно проводят при острой и хронической форме лейкоза. Диагностика лейкоза по анализу крови проводится с помощью нескольких исследований. В первую очередь пациенту назначают общий анализ крови. Показатели этой разновидности гематологической диагностики дают специалисту основание утверждать, какой тип онкологии развивается в кроветворных органах.
Результаты анализов при острой и хронической формах лейкемии:
| ТИП ЛЕЙКОЗА | ОСТРЫЙ ЛЕЙКОЗ | ХРОНИЧЕСКИЙ ЛЕЙКОЗ | НОРМА |
| Эритроциты | 2,6 х 1012/л | 4,0 • 1012/л | 3,7 – 5,1 х1012/л |
| Гемоглобин, г/л | 90 | 120 | 120 — 160 |
| Цветовой показатель | 1,0 | 0,95 | 0,9 — 01,1 |
| Лейкоциты | 100 х 109/л | от 10,0 до 150,0 х 109/л | 4 – 9 х 109 |
| Тромбоциты | 150 х 109/л | 100,0 х 109/л | 180 – 320х109/л |
| Лимфоциты | 16% | 72% | 23-42% |
| СОЭ, мм/ч | 30 — 40 | 25 — 30 | 15 |
Такие показатели крови соответствуют лимфоидным формам заболевания. При миелоидном типе патологического состояния они практически полностью идентичны, с одним существенным отличием – в гемограмме присутствуют незрелые клетки крови миелоидной линии (миелобласты, промиелоциты, миелоциты). При остром миелоидном лейкозе отмечается отсутствие их промежуточных форм, свидетельствующее о наличии лейкемического провала, а при хронической разновидности патологии присутствуют все бласты, относящиеся к миелоидному ростку.
Помимо гематограммы проводится цитохимическая диагностика лейкозов, выявляющая цитоплазматические включения и ферменты, характерные для различных типов гематобластов, наличие хромосомных аномалий. По результатам такого исследования крови специалист может спрогнозировать дальнейшее течение онкопатологии. Также большое значение отводится иммунофенотипированию бластных клеток. Благодаря этому методу, позволяющему выявить CD-онкомаркеры, более точно дифференцируют лимфобластный и миелобластный лейкоз.
Инструментальная диагностика лейкозов, какая она?
Какой бы тип лейкоза ни предполагался гематоонкологом, для уточнения диагноза выполняется не только расширенная диагностика лейкемии, но и обязательные инструментальные исследования, позволяющие визуализировать опухоль кроветворной ткани и патологические изменения, произошедшие в других органах.
Такая диагностика лейкозов считается дополнительной, или уточняющей, и состоит из следующих диагностических исследований:
- КТ селезенки, печени и, в случае наличия неврологических симптомов, головного мозга. Данное исследование имеет высокую степень информативности и позволяет определить обширность первичного злокачественного очага, а также наличие метастазов в перечисленных органах.
- Рентгенография грудной клетки. Наиболее популярный и общедоступный метод визуального исследования при онкологии. С помощью рентгена легко выявляются вторичные злокачественные процессы в лёгких и бронхах.
- УЗИ брюшной полости. С помощью данной инструментальной методики возможно обнаружение атипичных клеток в паренхиматозных органах малого таза и степень увеличения лимфоузлов забрюшинного пространства и брюшной полости.
Диагностика лейкоза, проведённая с помощью данных инструментальных методик, позволяет поставить правильный диагноз, спрогнозировать дальнейшее течение недуга и подобрать в каждом конкретном случае адекватный курс терапии, позволяющий приостановить онкологический процесс и продлить жизнь онкологического больного на максимально длительный срок.
Дифференциальная диагностика: дополнительные исследования лейкозов
Вышеперечисленные результаты исследований, назначаемых при раке крови, могут свидетельствовать не только об онкологии такого типа, но и о ряде других заболеваний поэтому для их исключения, необходима дифференциальная диагностика. Только она позволит специалисту выявить истинную причину, спровоцировавшую появление патологических изменений в кроветворных тканях, лимфатических узлах и периферической крови.
Такая дополнительная диагностика лейкозов позволяет отделить их от следующих заболеваний, имеющих сходные клинические и гистологические признаки:
- Инфекционный мононуклеоз. При этой разновидности недуга происходит увеличение селезёнки, появляется лихорадка, а в крови присутствуют изменённые лимфоциты, напоминающие своей формой бласты. Но эти показатели, характерные для лейкемии, появляются на фоне некоторых, характерных только для мононуклеоза, признаков, к которым относится кардиопатия и желтуха.
- СПИД. Среди признаков, сопровождающих ВИЧ-инфекцию, лейкоз напоминает лимфаденопатия. Для точной постановки диагноза необходимо обнаружение в крови маркеров, соответствующих той или иной патологии.
- Анемия апластического типа. Для заболевания характерна и замещение кроветворных тканей, находящихся в костном мозге жировыми. Отличительным признаком апластической анемии является отсутствие в крови бластов.
Напоминают лейкоз и некоторые воспалительные процессы, но изменившиеся в случае их развития показатели крови быстро приходят в норму после проведения курса соответствующей терапии.
Читайте также:

