Как пишут диагноз при раке легких
- выживание (1)
- Еда (6)
- Здоровье (14)
- Народная медицина (1)
- лекарства (1)
- Все (1)
Блюда из баклажан. Одно лучше другого Блюда из баклажан. Одно лучше другого. Три простых рецеп.
- Все (2)
Как читать диагноз, если есть подозрение на раковую опухоль является важным вопросом для пациента и его близких. В статье рассматривается, во-первых, структура онкологического диагноза, а также правила его чтения и понимания. Начнем со структуры. Онкологический диагноз состоит из нескольких компонентов:
- Характеристика патологического процесса.
- Характеристика клинико-морфологического варианта болезни.
- Локализация процесса.
- Стадия заболевания, характеризующая распространенность процесса.
- Характеристика лечебного воздействия (указывается в диагнозе после проведенного лечения).
Обязательно нужно помнить, что окончательный диагноз в онкологии ставится только после гистологического исследования ткани из новообразования (биопсия). Другими словами, только после исследования под микроскопом кусочка ткани пациента из области, где по предположению врача находится раковая опухоль.
Гистологическое исследование позволяет определить характер роста (добро- или злокачественный ) и собственно морфологию опухоли ( т.е. из какой ткани идет рост), в зависимости от морфологии и подразделяют опухоли на рак- опухоли из эпителиальной ткани, саркому- опухоли соединительной ткани и т.п.
Морфологию новообразования необходимо знать для определения правильной тактики лечения и ведения больного, для прогноза заболевания, т.к. отличные по морфологии опухоли по-разному метастазируют, прорастают и т.п. Прежде, чем перейти к примерам-пояснениям онкологических диагнозов, рассмотрим его основные составляющие.
Итак,первое, что означают латинские буквы в диагнозе? TNМ-классификация, принята для описания анатомической распространенности опухоли, она оперирует тремя основными категориями: Т (tumor) –с лат. опухоль - характеризует распространенность первичной опухоли, N (nodus) – с лат. узел - отражает состояние регионарных лимфатических узлов, М (metastasis)– указывает на наличие или отсутствие отдаленных метастазов.
Первичная опухоль (Т) в рамках клинической классификации характеризуется символами ТX, Т0, Тis, Т1, Т2, ТЗ, Т4.
ТX используется тогда, когда размеры и местное распространение опухоли оценить невозможно.
Т0 – первичная опухоль не определяется.
Тis – преинвазивная карцинома, carcinoma in situ ( рак на месте ), внутриэпителиальная форма рака, начальный этап развития злокачественной опухоли без признаков прорастания более 1 слоя.
Т1, Т2, ТЗ, Т4 – обозначения размеров, характера роста, взаимоотношения с пограничными тканями и (или) органами первичной опухоли. Критерии, по которым определяют цифровые символы категории Т, зависят от локализации первичной опухоли, а для определенных органов не только размером, но и степенью ее инвазивности (прорастания).
NX – недостаточно данных для оценки поражения регионарных лимфатических узлов.
N0 – нет клинических признаков метастазов в регионарных лимфатических узлах. Категорию 0, определенную до операции по клиническим признакам или после операции на основании визуальной оценки удаленного препарата, уточняют результатами гистологического исследования.
N1, N2, N3 отражают различную степень поражения метастазами регионарных лимфатических узлов. Критерии, определяющие цифровые символы категории, зависят от локализации первичной опухоли.
МX – недостаточно данных для определения отдаленных метастазов.
М0 – нет признаков отдаленных метастазов. Эта категория может быть уточнена и изменена, если при хирургической ревизии или в процессе патологоанатомического вскрытия выявляются отдаленные метастазы.
М1 – есть отдаленные метастазы. В зависимости от локализации метастазов категория М1 может быть дополнена символами, уточняющими мишень метастазирования: РUL. – легкие, ОSS – кости, НЕР – печень, ВRА – головной мозг, LYМ – лимфатические узлы, МАR – костный мозг, РLЕ – плевра, РER – брюшина, SKI – кожа, ОТН – другие органы.
Второе, что означает стадия в диагнозе? Различают 4 стадии течения онкологического процесса:
1 стадия – онкологический процесс поражает один слой органа, например, слизистую оболочку. Эту стадию еще называют – "cancer in situ" или "рак на месте". В этой стадии поражение региональных лимфоузлов отсутствует. Метастазов нет.
2 стадия – онкологический процесс поражает 2 и более слоев органа. Поражение региональных лимфоузлов отсутствует, отдаленных метастазов нет.
3 стадия – опухоль прорастает все стенки органа, региональные лимфоузлы поражены, отдаленные метастазы отсутствуют.
4 стадия – опухоль больших размеров, поражает весь орган, имеется поражение региональных и отдаленных лимфоузлов и метастазы в другие органы. (При некоторых патологических процессах выделяют всего 3 стадии, некоторые стадии могут разбиваться на подстадии, это зависит от принятой для данного органа классификацией онкологического процесса).
Третье, что означает клиническая группа в диагнозе? Клиническая группа (в онкологии) — классификационная единица диспансерного учёта населения по отношению к онкологическим заболеваниям.
1 клиническая группа — лица с предраковыми заболеваниями, фактически здоровые:
1а — больные с заболеванием, подозрительным на злокачественное новообразование (по мере установления окончательного диагноза снимаются с учёта или переводятся в другие группы);
1б — больные с предопухолевыми заболеваниями;
2 клиническая группа — лица с доказанными злокачественными опухолями, которые подлежат радикальному лечению;
3 клиническая группа — лица с доказанными злокачественными опухолями, которые окончили радикальное лечение и находятся в ремиссии.
4 клиническая группа — лица с доказанными злокачественными опухолями, которые по тем или иным причинам не подлежат радикальному лечению, но подлежат паллиативному (симптоматическому) лечению.
Клиническая группа в обязательном порядке указывается в диагнозе больного. В динамике один и тот же больной в зависимости от степени прогрессирования процесса и проведенного лечения может переходить из одной клинической группы в другую. Клиническая группа никоим образом не соответствует стадии заболевания.
Итак, теперь мы можем с уверенностью сказать, что структурность диагноза, принятая в онкологии позволяет достаточно точно понять ситуацию. Для того, чтобы разобраться более наглядно в этом, рассмотрим следующие примеры:
1) Поставлен диагноз рак груди. Как этот диагноз будет выглядеть в медицинской документации?
DS: Рак правой молочной железы T4N2M0 III стадия.2 кл. группа.
-Т4- говорит нам о том, что это опухоль больших размеров с прорастанием в близлежащие органы;
-N2- говорит о том, что имеются метастазы во внутренние лимфатические узлы молочной железы на стороне поражения, фиксированные друг с другом;
-М0- говорит о том, что на данный момент нет признаков отдаленных метастазов.
-III стадия- говорит нам о том, что опухоль прорастает все стенки органа, региональные лимфоузлы поражены, отдаленные метастазы отсутствуют;
-2 кл. группа- говорит нам о том, что злокачественность новообразования доказана гистологически (100 % ) и опухоль подлежит радикальному ( т.е. полному) удалению хирургическим путем.
2) Поставлен диагноз рак левой почки с метастазами в легкие. Как этот диагноз будет выглядеть в медицинской документации?
DS: Рак левой почки Т3сN2M1 (РUL) III стадия. 4кл. группа. Т3с- обусловлено значительными размерами опухоли, опухоль распространяется на нижнюю полую вену выше диафрагмы или прорастает в ее стенку;
N2- метастазы более чем в одном регионарном лимфоузле;
M1 (РUL) – есть отдаленные метастазы в легких.
III стадия- опухоль проникает в лимфоузлы или переходит на почечную вену или нижнюю полую вену ;
4 клиническая группа - доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
3) Поставлен диагноз рак правого яичника с метастазами в брюшину. Как будет выглядеть диагноз в медицинской документации?
DS: Рак правого яичника T3N2M1 (РER) IIIA стадия 4кл. группа
- T3- Опухоль присутствует в одном или обоих яичниках, и раковые клетки присутствуют вне области таза.
- N2- метастазы более чем в одном регионарном лимфоузле;
- М1 (РER)- отдаленные метастазы в брюшину;
- IIIA стадия- распространение в пределах малого таза, с обсеменением брюшины( много мелких метастазов рассеиваются по брюшине) ;
- 4 клиническая группа - доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
4) Поставлен диагноз саркома левой голени. Как будет выглядеть диагноз в медицинской документации?
DS: Остеогенная саркома нижней трети левой малоберцовой кости Т2 Nx М0 IIВ стадия 2 кл.группа.
- Т2 - Очаг распространяется за пределы естественного барьера;
- Nx , М0- нет метастазов ;
- IIВ стадия- Низкодифференцированная ( очень злокачественная) опухоль. Очаг распространяется за пределы естественного барьера. Отсутствие метастазов;
- 2 кл.группа- лица с доказанная злокачественность опухоли, которая подлежат радикальному ( полное удаление опухоли хирургическим путем) лечению.
5) Поставлен диагноз рак правого легкого с метастазами в головной мозг. Как будет выглядеть диагноз в медицинской документации?
DS: Бронхоальвеолярная аденокарцинома правого легкого T3N2M1 (ВRА) III стадия. 4кл. группа
- T3- опухоль любого размера, переходящая на грудную стенку, диафрагму, медиастинальную плевру(внутренний лист плевры, который прилежит к легким), перикард( наружная оболочка сердца); опухоль, не доходящая до карины ( это небольшой выступ в месте деления трахеи на 2 главных бронха) менее чем на 2 см, но без вовлечения карины, или опухоль с сопутствующим ателектазом (спадением) или обструктивной пневмонией(закупорка) всего лёгкого;
- N2- имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных лимфатических узлов
( бифуркация-это место деления трахеи на 2 главных бронха);
- M1 (ВRА)- имеются отдаленные метастазы в головной мозг.
- III стадия - опухоль больше 6 см с переходом на соседнюю долю лёгкого или прорастанием соседнего бронха или главного бронха. Метастазы обнаруживаются в бифуркационных, трахеобронхиальных, паратрахеальных лимфатических узлах;
- 4кл. группа- доказанная злокачественная опухоль, которая по тем или иным причинам не подлежит радикальному лечению, но подлежит паллиативному (симптоматическому) лечению.
Чтобы диагностировать рак легких необходимо провести медицинское обследование. Весь перечень процедур состоит из нескольких пунктов:
- осмотр врача;
- анализы крови: общеклинический, биохимический;
- изучение площади поражения легочного органа (бронхоскопия);
- удаление части опухолевой ткани (биопсия);
- анализ удаленного участка опухоли (морфологическое, иммунологическое);
- лучевая терапия;
- иммунофенотипирование (проточная цитометрия), цитогенетические и молекулярно-генетические исследования.
Как диагностировать рак легких на ранних стадиях
Очень часто воспаление органов дыхания диагностируется в первую очередь, не подозревая о более серьезном заболевании. Только применяя полный осмотр, можно обнаружить онкологическое поражение этих органов.
Основная процедура при диагностики рака легких — рентгенодиагностика. Такая онкологическая болезнь очень тяжело диагностируется, потому что симптомы похожи на другие воспаления. Поэтому рентгеновская проверка состоит из нескольких этапов. Сначала идет многоосевая рентгеноскопия, при которой используются функциональные пробы. Следующим этапом является рентгенограмма. Ее делают на двух разных проекционных направлениях.
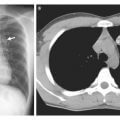
Метод ранней диагностики рака легкого – компьютерная томография
Томография позволяет определить нездоровое состояние на первичной стадии. При помощи компьютерного оборудования это делается без существенных трудностей. При проведении среза КТ получают изображение объемного вида, потому что снимок происходит с разных ракурсов. Современные технологии позволяют получить только черно-белое изображение. Но это не мешает увидеть наличие онкологии пораженного органа. Процедурное время составляет максимум 30 минут.
Такой вид диагностики рака легкого не оказывает вредного воздействия на организм, поэтому он вполне безопасен. Количество рентгеновских лучей очень низкое. Медицинский работник и больной не получают вредного воздействия с их стороны. Единственное условие – не принимать пищу за четыре часа до проведения томографии.
Чтобы диагноз онкологии органов дыхания был более точным, человеку вводят внутрь специальный красящий материал. При попадании его в организм, снимок получается более четким и опухоль обнаружить проще.
Дифференциальная диагностика рака легкого
Диф. диагностика рака легкого – карциномы сопровождается некоторыми проблемами из-за того, что протекает болезнь с неспецифическими воспалениями. Только получив все данные после медосмотра, можно поставить истинный диагноз. Этот способ позволяет разграничить карциному с другими видами заболеваний (туберкулез, абсцесс органов дыхания, эхиноккоз, кисты)
Анализ проводят по отобранной у пациента мокроте. Взяв образец один раз, тяжело поставить настоящий диагноз, потому что онкологическая болезнь может протекать наряду с другими заболеваниями. Для более точного определения нарушений в организме, мокроту берут около пяти раз.
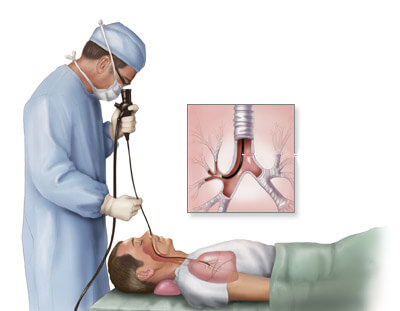
Другой вариант определения поражения организма – бронхоаспирационная биопсия. Точность составляет 95%. В бронхи вводят трубку из резинового материала. Содержимое выводят при помощи шприца путем отсасывания. После получения образца под микроскопом проводят осматривание мазков. Данный способ диагностирования легочного рака используют в тех случаях, когда невозможно взять мокроту из-за ее отсутствия. Если протекание нездорового состояния идет наряду с другими воспалительными процессами, этот метод точно указывает на вид протекающей болезни.
Когда все существующие варианты обнаружения заболевания испробованы, но онкология так и не подтвердилась, врачи применяют диагностическую торакотомию. Торакальные хирурги всего мира применяют этот способ распознавания карциномы, для пациента данная процедура не несет риска, она достаточно безопасна. После проведения торакотомии диагноз устанавливается окончательный. Если получают подтверждение онкологии, врачи принимают решение о возможности проведения операции радикального плана.
![]()
Рак легких![]()
Доброкачественные опухоли легких![]()
Опухоль легких![]()
Симптомы рака легких![]()
Химиотерапия при раке легких![]()
Рак легких 1 стадии![]()
Рак легких 2 степени![]()
Рак легких 3 стадии![]()
Рак легких 4 стадии![]()
Мелкоклеточный рак легкого![]()
Народные средства от рака лёгких![]()
Периферический рак легкого![]()
Плоскоклеточный рак легкого
Диагностические критерии рака легкого
1. Наличие факторов риска.
2. Клинические симптомы:
· немотивированный кашель, нарастающая одышка, боли в грудной клетке, кровохарканье;
· интоксикация на поздних стадиях.
3. Прогрессирующее течение с нарушением ФВД.
4. Рентгенологический синдром нарушения бронхиальной проходимости (при центральном раке).
5. Рентгенологический синдром круглой тени (при периферическом раке)
6. Прямые и косвенные эндоскопические признаки опухоли (для центрального рака).
7. Верификация диагноза проводится после обнаружения опухолевой ткани или раковых клеток при цито- или гистологическом исследовании материала (биопсийного, мазков-отпечатков мокроты, смывов бронхов и др.).
6.5. Какие варианты паранеопластических синдромов существуют?
Любая форма рака легкого может сопровождаться паранеопластическими синдромами, что связано с депрессивным влиянием опухоли на функциональное состояние адаптационных механизмов организма. Это метаболические нарушения, связанные с извращённым механизмом опухолевых клеток, выработка опухолью эктопических гормонов, не свойственных исходной ткани, аутоиммунные нарушения. Паранеопластические симптомы могут быть первыми клиническими проявлениями рака легкого:
· кахексия (анорексия, извращение вкуса, снижение мышечной массы)
· гиперкальциемия (нарушения сознания, запоры и др. нарушения ЖКТ);
· гиперпродукция АДГ (симптомы гипонатриемии - анорексия, рвота, нарушение деятельности ЦНС);
· корковые нарушения (головокружение, слабоумие);
· нарушение деятельности периферической нервной системы (боли в конечностях, снижение кожной чувствительности, мышечная слабость, миопатия);
· кожные проявления (кожный зуд, дерматит, ихтиоз, наросты на коже, папиллярно-пигментированная дистрофия);
· угнетение кроветворения (анемия, нейтропения, тромбоцитопения);
· гранулоцитоз (лейкемоидная реакция в отсутствии инфекции);
· гиперкоагуляция (повторные тромбоэмболии);
| ГИСТОЛОГИЧЕСКАЯ ФОРМА | КЛИНИКО-АНАТОМИЧЕСКАЯ ФОРМА | ЛОКАЛИЗАЦИЯ | TNM | КЛИНИЧЕСКАЯ СТАДИЯ |
Пример диагноза:
Плоскоклеточный центральный рак правого верхнедолевого бронха с метастазами в бронхопульмональные лимфатические узлы, T3N1M0, стадия III.
6.7. Что такое саркоидоз?
Саркоидоз(болезнь Бенье-Бека-Шаумана) – доброкачественное системное заболевание с поражением ретикулоэндотелиальной системы с образованием эпителиоидно-клеточных гранулем без казеозных изменений, которые в дальнейшем рассасываются или трансформируются в соединительную ткань.
6.8. Как классифицируют саркоидоз?
МКБ-10:
D86.0 Саркоидоз лёгких;
D86.1 Саркоидоз лимфатических узлов;
D86.2 Саркоидоз лёгких с саркоидозом лимфатических узлов;
D86.3 Саркоидоз кожи;
D86.8 Саркоидоз других уточнённых и комбинированных локализаций;
Иридоциклит при саркоидозе +(H22.1*);
Множественные параличи черепных нервов при саркоидозе +(G53.2*);
Саркоидная(ый): артропатия +(M14.8*); миокардит +(I41.8*); миозит +(M63.3*);
D86.9 Саркоидоз неуточнённый.
Классификация саркоидоза
(ATS/ERS/WASOG Statement on Sarcoidosis, 1999)
А. Основные клинико-рентгенологические формы и стадии
I стадия. Саркоидоз внутригрудных лимфатических узлов.
II стадия. Саркоидоз легких и внутригрудных лимфатических узлов.
III стадия. Саркоидоз легких.
IV стадия. Необратимый фиброз легких.
Отдельно описывают экстраторакальные проявления саркоидоза.
Б. Характеристика процесса.
• Фазы развития заболевания:
• Характер течения заболевания:
а) спонтанная регрессия
б) хроническое без выраженных признаков регрессии или прогрессирования.
В. Остаточные изменения.
6.9. Какие данные необходимы для диагностики саркоидоза?
1. Симптомы: общие (лихорадка, слабость, недомогание, потеря массы тела) встречаются у трети больных; легочные (одышка, сухой кашель, боль в груди) – у 30-50% больных; внелегочные (кожные изменения, узловатая эритема, поражение периферических лимфоузлов, слюнных желез, артриты, нарушение зрения, нарушение сердечного ритма и др.).
2. Общий анализ крови: может быть лейкопения, лимфопения, повышение СОЭ.
3. Биохимическое исследование: гипергаммаглобулинемия, гиперкальциемия, гиперкальцийурия, повышение концентрации АПФ в сыворотке крови и БАЛЖ.
4. Исследование БАЛЖ: соотношение лимфоцитов CD4+/CD8+ более 3,5.
5. Рентгенологические изменения в легких: внутригрудная аденопатия, легочная диссеминация. Наиболее информативна компьютерная томография.
6. Рентгенография кистей рук: костные кистозные образования.
7. УЗИ и КТ органов брюшной полости: гепатомегалия, спленомегалия.
8. Исследование ФВД: снижение максимальных объемных скоростей на уровне 50 и 75% ЖЕЛ, снижение ЖЕЛ и DLco.
9. ЭКГ: нарушение ритма и проводимости (признаки поражения сердца – неблагоприятный прогноз).
10. Бронхоскопия: сдавление бронхов, расширение карины.
11. Трансбронхиальная или видеоторакоскопическая биопсия легкого или внутригрудных лимфоузлов, биопсия кожи, периферических лимфоузлов (компактные неказеифицированные гранулемы).
6.10. Как сформулировать диагноз саркоидоза?
| САРКОИДОЗ | КЛИНИЧЕСКАЯ ФОРМА | ФАЗА | ТЕЧЕНИЕ | ОСЛОЖНЕНИЯ |
Пример диагноза:
Саркоидоз внутригрудных лимфатических узлов, активная фаза, хроническое течение, стеноз ЛВДБ.
6.11. Какие методы используют при лечении саркоидоза?
Медикаментозное лечение показано только больным с изначально выраженной и/или прогрессирующей дыхательной недостаточностью, поражением глаз, сердца, нервной системы, недостаточностью органов и систем II степени тяжести и выше. В остальных случаях после постановки диагноза рекомендуется наблюдение в амбулаторных условиях каждые 3–6 мес с рентгенологическим и функциональным контролем, с консультацией специалистов в соответствии с локализацией поражения. В этот период применяют внутрь витамин Е (200–400 мг/сут), при болевом и суставном синдроме — нестероидные противовоспалительные препараты (лучше пролонгированного действия). Синдром Лёфгрена (хороший прогностический признак) не является прямым показанием для начала гормональной терапии. При явном прогрессировании и появлении внелёгочных поражений начинают лечение ГКС.
Глюкокортикоиды
ГКС применяют из расчёта 0,5–1,0 мг/кг, или же 20–40 мг/сут per os на 2–3 мес, затем снижение до поддерживающей дозы в 5–15 мг/сут, которая продолжает подавлять воспаление, но лишена многих токсических эффектов (ещё 6–9 мес); больные должны получать лечение и далее, если сохраняются гиперкальциемия и гиперкальцийурия, обезображивающие поражения кожи, имеются проявления саркоидоза глаз (применение системных и местных препаратов), саркоидоза сердца, нервной системы.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет

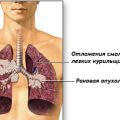
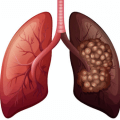
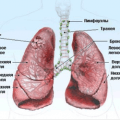
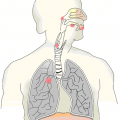
Рак лёгкого — это опухоль, которая развивается из ткани, выстилающей изнутри поверхность бронхов, бронхиол и слизистых бронхиальных желез, — эпителия. В большинстве случаев рак лёгкого развивается у мужчин после 60 лет. Это заболевание — самое распространённое из всех онкологических: ежегодно насчитывается больше 1 миллиона новых случаев рака лёгкого, и число это растёт.
- Симптомы рака лёгкого
- Симптомы опухоли Панкоста
- Симптомы периферического рака лёгкого
- Виды рака лёгкого
- Центральный и периферический рак
- Мелкоклеточный рак лёгкого
- Стадии рака легкого
- Как распознать рак лёгкого на ранней стадии?
- Что повышает риск развития рака лёгкого?
- Возможно ли снизить риск?
- Метастазы в лёгкие
- Лечение рака легких на разных стадиях
Симптомы рака лёгкого
Если каждый год делать флюорографию грудной клетки, в большинстве случаев диагноз удастся поставить на более ранних стадиях, когда прогноз выглядит наиболее оптимистичным.
Это особенно важно ещё и потому, что симптомов, благодаря которым можно на раннем этапе заподозрить онкологию, практически нет. То, как проявляется рак лёгкого, зависит от разных факторов: стадии развития опухоли, её расположения в лёгком, нарушений, которые она вызывает и т. д. Рак лёгкого может маскироваться под различные заболевания. Например, иногда он выглядит, как длительно текущая и плохо поддающаяся лечению пневмония. Растущая опухоль может стать причиной кашля, выделения слизистой или слизисто-гнойной мокроты. Иногда в мокроте есть примесь крови — это случается при воспалении слизистой оболочки поражённого бронха. У таких пациентов бывает боль в груди, одышка, охриплость.
Из-за того, что опухоль выделяет вредные вещества, возникают и другие симптомы рака лёгкого, которые могут приниматься за проявления совершенно иных заболеваний. Это утомляемость, снижение трудоспособности, слабость, повышение температуры (обычно небольшое), а также потеря веса.
Симптомы опухоли Панкоста
Рак верхушки лёгкого (опухоль Панкоста) из-за близкого расположения других органов и нервных стволов зачастую вызывает более ярко выраженные симптомы: слабость мышц кисти, боль в плечевом поясе, по передней поверхности груди и между лопатками, также в области кисти или предплечья возникают неприятные ощущения или нарушается чувствительность, атрофируются мышцы. К сожалению, такие симптомы часто дезориентируют врача, и человек тратит время на лечение несуществующего шейно-грудного остеохондроза.
Можно ли этого избежать? Да. Достаточно обратить внимание на синдром Горнера. Из-за поражения шейных симпатических узлов верхнее веко одного глаза опускается (птоз), сужается один зрачок (миоз) и значительно уменьшается потоотделение только с одной стороны лица (ангидроз). Также голос человека может стать хриплым из-за повреждения возвратного гортанного нерва.
Симптомы периферического рака лёгкого
О том, что в организме появилась или начала появляться опухоль, в редких случаях может сообщать паранеопластический синдром. Это комплекс различных проявлений, которые возникают не из-за непосредственного воздействия опухоли на ткани, а с помощью производства раковыми клетками различных веществ. При раке лёгкого чаще, чем при любом другом онкологическом заболевании, паранеопластический синдром затрагивает нервную систему. Это, в частности, проявляется трудностями при ходьбе, нарушением координации, проблемами с удержанием равновесия, такому человеку становится трудно глотать, его речь невнятна. Помимо этого может наблюдаться ухудшение памяти, сна, зрения и т. д.
Паранеопластический синдром иногда включает в себя повышение уровня кальция. В некоторых случаях опухоль может даже производить гормоны, которые в здоровом организме синтезируют поджелудочная и паращитовидная железы, гипофиз и гипоталамусом. Именно поэтому врач должен обратить особое внимание на настораживающие признаки, чтобы провести углубленное обследование и, возможно, выявить рак лёгкого на ранней стадии.

Обычно первый симптом заболевания – упорный сухой кашель. Если он беспокоит в течение нескольких недель, и не связан с аллергическими или инфекционными заболеваниями, нужно посетить врача и пройти обследование. Еще один ранний признак – повышение температуры тела. Обычно оно незначительное, до 37,5 градусов, но сохраняется в течение длительного времени. Беспокоят такие неспецифические симптомы, как повышенная утомляемость, слабость, частые недомогания. Зачастую эти проявления списывают на бронхиты и пневмонии.
Возникают свистящие звуки во время дыхания, голос становится охриплым. Со временем кашель становится все более мучительным, во время него отходит мокрота, в которой можно заметить примесь крови. Это уже однозначно повод обследоваться на рак легких.
В легочной ткани нет болевых рецепторов. Поэтому на ранних стадиях болей практически не будет. Они возникают периодически и быстро проходят. Уже позже, когда опухоль успевает сильно вырасти, распространиться в плевру и межреберные нервы, беспокоят длительные мучительные боли в грудной клетке. Они могут распространяться в плечо, наружную часть руки.
Появление одышки говорит о том, что опухоль поражает большое количество легочной ткани, из-за чего сокращается дыхательная поверхность. Этот симптом может быть связан с экссудативным плевритом .
Виды рака лёгкого
В зависимости от типа клеток различают:
- мелкоклеточный рак (овсяноклеточный, комбинированный овсяноклеточный, промежуточно-клеточный);
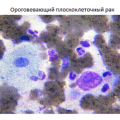
- плоскоклеточный, или эпидермальный рак лёгкого (низкодифференцированный, ороговевающий, неороговевающий);
- аденокарциному лёгкого (ацинарная, папиллярная, бронхиоло-альвеолярный рак, солидный рак с образованием муцина);
- крупноклеточный рак (гигантоклеточный, светлоклеточный);
- железисто-плоскоклеточный рак;
- рак бронхиальных желёз (аденокистозный, мукоэпидермоидный и др.).
Встречаются и другие, более редкие разновидности рака лёгкого — всего их не менее двадцати. Одна опухоль может содержать разные типы клеток. Если в лёгких — метастазы , то клетки, из которых они состоят, будут выглядеть, как клетки материнской опухоли.
В 40% случаев злокачественные опухоли легких представлены аденокарциномами, которые образуются из клеток, вырабатывающих слизь. Преимущественно аденокарциномы легких встречаются у курильщиков, или у людей, которые когда-то курили. Однако, у некурящих это тоже самый распространенный тип рака легкого. Кроме того, это один из распространенных видов злокачественных опухолей у молодых людей.>
Аденокарцинома – относительно медленно растущая злокачественная опухоль. Шансы обнаружить ее на ранних стадиях довольно высоки. Впрочем, это индивидуально, у некоторых пациентов такой рак ведет себя более агрессивно.
Чтобы подобрать оптимальную схему лечения для пациента с нетипичным течением заболевания мы используем международные базы данных, включающие случаи из практики ведущих онкологических клиник, результаты медицинских исследований, научные статьи. Если возникают сомнения относительно оценки проведенного гистологического анализа, мы обращаемся к нашим зарубежным коллегам: сканируем изображения гистологических срезов и отправляем в партнерскую клинику. В течение 2-5 дней мы получаем второе экспертное мнение с гистологическим заключением и вариантом схемы лечения.
Благодаря достижениям науки можно ещё до начала лечения определить чувствительность опухоли к химиопрепаратам. Молекулярный анализ позволяет разработать более эффективный план борьбы с раком лёгкого. В Европейской клинике мы используем именно такой подход: он даёт максимально хороший шанс на успех лечения.

Центральный и периферический рак
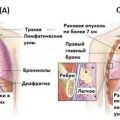
Но при выборе лечения очень важно учитывать не только тип клеток: расположение опухоли также имеет большое значение. Существуют центральный и периферический рак лёгкого. При центральном раке поражаются крупные бронхи (главные, долевые и сегментарные), при периферическом — более мелкие бронхи.
В свою очередь, выделяют четыре типа периферической карциномы легкого:
- Субплевральный узел – к этому варианту в том числе относят опухоль Панкоста.
- Внутридолевой узел.
- Диффузная и милиарная формы.
- Полостная форма.
Кроме того, отдельно выделяют медиастинальный рак – эти злокачественные опухоли в легких обычно имеют небольшие размеры, но быстро метастазируют в лимфатические узлы средостения.
Куда растёт опухоль — тоже немаловажный фактор при определении тактики лечения. Если она растёт в просвет бронха (экзофитный рак), то может частично или полностью закупорить просвет. Тогда крайне вероятно развитие вторичной пневмонии. Если опухоль растёт в толщу лёгочной ткани (эндофитный рак), это довольно долго не влияет на проходимость бронха. Также встречается разветвлённый рак — опухоль располагается вокруг бронха и равномерно сужает просвет. Чтобы окончательно составить представление о характере роста опухоли, нужно удалить ткани хирургическим путём и изучить их.
Периферический рак бывает трёх основных типов:
- круглая или узловатая опухоль;
- пневмониеподобный рак — не имеет чётких границ и по симптоматике напоминает пневмонию;
- рак верхушки лёгкого (опухоль Панкоста).
Также существуют атипичные формы, которые имеют различные особенности метастазирования. Чтобы оценить распространённость рака лёгкого, во всём мире применяется классификация по системе TNM. Благодаря ей можно систематизировать различные клинические ситуации, определить тактику лечения, а также сделать прогноз развития заболевания — и всё это, опираясь на анатомические характеристики опухоли.
Мелкоклеточный рак лёгкого
Мелкоклеточный рак лёгкого — наиболее злокачественный из всех. Такая опухоль не только быстро растёт, но и активно метастазирует. Есть и ряд других неприятных особенностей этого вида рака.
Эти ситуации нередко бывают крайне опасны для жизни человека, и без срочной хирургической помощи зачастую невозможно обойтись.
Стадии рака легкого
Стадию злокачественных опухолей легкого определяют в соответствии с общепринятой классификацией TNM:
- Буква T обозначает размеры первичной опухоли. Рядом с ней могут стоять обозначения is, 1, 2, 3 и 4. Tis – это очень небольшая опухоль, которая находится в самых верхних слоях слизистой оболочки дыхательных путей. T4 – рак, который прорастает в соседние органы.
- N – распространение рака в близлежащие лимфатические узлы. N0 означает, что очаги в лимфатических узлах отсутствуют. Цифры 1,2 и 3 характеризуют разную степень вовлеченности лимфоузлов.
- M – наличие отдаленных метастазов. К этой букве может быть приписана одна из двух цифр: 0 – отдаленных метастазов нет, 1 – обнаружены отдаленные метастазы.
Классификация по стадиям несколько различается при немелкоклеточном и мелкоклеточном раке легкого. При НМРЛ, в зависимости от характеристик T, N и M, выделяют пять стадий, их обозначают римскими цифрами:
При мелкоклеточном раке легкого также применяется система TMN, но в клинической практике более важное значение имеет деление на две стадии:
- Местно-распространенная: опухоль обнаруживается только на одной стороне, затрагивает только одну часть легкого и близлежащие лимфатические узлы.
- Распространенная: рак распространяется на другие органы, имеются отдаленные метастазы.

Как распознать рак лёгкого на ранней стадии?
Когда центральный рак лёгкого находится на ранней стадии, распознать его очень трудно. Осмотр терапевта, рентгенологические исследования — малоэффективны. Если сделать такому человеку бронхоскопию с биопсией, то правильный диагноз может быть поставлен. Иногда распознать болезнь на ранних стадиях помогает компьютерная томография.
Если рак периферический, то сделать биопсию невозможно, так как добраться до подозрительного места с помощью бронхоскопии просто не получится. Поэтому проводится трансторакальная игловая биопсия, то есть забор кусочка ткани через прокол в грудной стенке. Если очаги есть в области средостения (части грудной полости, находящейся между грудиной, позвоночником, диафрагмой, плеврой и поверхностями лёгких), проводится медиастиноскопия (осмотр с целью биопсии через разрез на шее). Иногда нельзя обойтись без диагностических торакоскопии и торакотомии (вскрытия грудной полости). Чтобы уточнить, насколько опухоль распространена, применяются самые разные диагностические методы: УЗИ, бронхоскопия, мультиспиральная компьютерная, магнитно-резонансная и позитронно-эмиссионная томография, а также радионуклидные исследования . Без этого невозможно выбрать лучший подход к лечению конкретного пациента.
Что повышает риск развития рака лёгкого?
На данный момент связь рака лёгкого и курения не подвергается никакому сомнению. Особенно это актуально для центрального плоскоклеточного и крупноклеточного рака: в 70–95 процентах случаев такие пациенты курили или курят. Международное агентство по изучению рака (International Agency for Research on Cancer) пришло к выводу, что курильщики в 10 раз чаще заболевают раком лёгкого. В табачном дыме содержится масса канцерогенных веществ. Это, в частности, полоний-210, полиароматические углеводороды (нафтиламин, 2-толуидин, бензпирен, 4-аминобифенил), никель, ряд N-нитрозосоединений и др. Чем дольше человек курит, тем выше его риски. Кроме курения, на вероятность развития рака лёгкого негативно влияют и некоторые профессиональные факторы: например, длительный контакт с асбестом и другими опасными веществами. Вероятность возникновения рака лёгкого также зависит от загрязнения воздуха канцерогенными веществами .
Возможно ли снизить риск?
Метастазы в лёгкие
Примерно у каждого пятого пациента с метастазами в лёгких возникают кашель, кровохарканье, одышка, боль в грудной клетке, повышение температуры до невысоких значений, а также потеря веса. Зачастую возникновение этих симптомов говорит о том, что процесс зашёл довольно далеко. В большинстве случаев метастазы удаётся обнаружить при рентгенологическом исследовании, которое проводится два раза в год после лечения первичной опухоли. Если найдены метастазы, необходимо провести ряд важных исследований, чтобы выбрать наиболее подходящий метод лечения. Речь идёт о компьютерной, магнитно-резонансной и позитронно-эмиссионной томографии органов грудной клетки, а также бронхоскопии.
Лечение рака легких на разных стадиях
На ранних стадиях основным видом лечения рака легкого является хирургия. Если опухоль небольшая, можно удалить небольшую часть легкого, в которой она находится – выполнить клиновидную резекцию или сегментэктомию. В большинстве же случаев выполняют лобэктомию (удаление доли легкого) или пневмэктомию (удаление всего легкого) – это помогает снизить риск того, что в легком останутся раковые клетки, из-за которых потом может произойти рецидив.
Хирургическое вмешательство может быть дополнено курсом химиотерапии, лучевой терапией. Если есть подозрение, что рак мог распространиться в близлежащие лимфатические узлы, их также удаляют.
Начиная с III стадии хирургическое удаление опухоли становится возможным не всегда. Тем не менее, у некоторых пациентов может быть выполнена циторедуктивная операция, во время которой хирург старается удалить как можно большее количество опухолевой ткани.
При неоперабельном раке легкого на поздних стадиях основными методами лечения становятся химиотерапия, лучевая терапия, иммунотерапия.
Узнайте подробнее о лечении и химиотерапии рака легкого в Европейской клинике.
Читайте также: