Холангиокарцинома печени на мрт
- холангиокарцинома
- опухоль
Холангиокарцинома - это злокачественная опухоль развивающаяся из эпителиальных клеток желчных протоков. Занимая до 20% всех первичных опухолей печени, холангиокарцинома имеет высокую смертность и плохой прогноз. Является второй по распространенности опухолью после гепатоцеллюлярной карциномы.
Клиническая картина обычно ограничивается безболезненной желтухой.
Холангиокарциномы в зависимости от локализации подразделяют на внепеченочные и внутрипечоночные. Внутрепеченочные холангиокарциномы, в свою очередь, подразделяют на периферические или опухоли ворот печени. В литературе по хирургии опухоли дистальнее вторичной бифуркации левого или правого печеночных протоков считаются периферическими холангиокарциномами, в то время как поражение в правом и левом протоках или в области бифуркации считаются опухолью ворот (опухоль Клацкина). Все три типа холангиокарцином — внепеченочная, периферическая внутрипеченочная, и воротная внутрипеченочная — традиционно считаются разными клиническими сущностями с различными характерными признаками при визуализации и различной тактикой лечения.
Группой по изучению рака печени (Liver Cancer Study Group of Japan) было предложено иное деление внутрипеченочных холангиокарцином, в зависимости от макроскопической картины выделяют три типа: узловая (mass-forming), околопротоковая / перидуктальная инфильтрация (periductal infiltrating), и внутрипротоковая опухоль (intraductal).
Узловая опухоль является классическим вариантом внутрипеченочной холангиокарциномы, которая проявляется в виде низкоплотного крупного четко отграниченного образования печени с дольчатыми границами и кольцевидным контрастным усилением на периферии как при компьютерной томографии так и при магнитно резонансной томографии. Перидуктальная внутрипеченочная холангиокарцинома чаще встречается в области ворот. Она почти идентична инфильтративной внепеченочной холангиокарциноме на макропрепаратах и при лучевых исследованиях.
Внутрипеченочная внутрипротоковая холангиокарцинома морфологических соответствует папиллярной холангиокарциноме в крупных желчных протоках в области ворот и внепеченочно.
Ниже мы будем придерживаться только терминологии Группы по изучению рака печени.
Хотя КТ позовляет лучше оценит отношение опухоли к анатомическим структурам (напр. выявить инвазию сосудов или внепеченочно распространение) и более аккуранто стадировать заболевание, при МРТ опухоль имеет более выраженное контрастное усиление что позволяет оценить изменения паренхимы печени на периферии опухоли. Однако обе модальности одинаково эффективны в выявлении и постановке правильного диагноза.
Узловая холангиокарцинома: опухоль визуализируется в виде однородного образования промежуточной эхогенности с гипоэхогенным гало по периферии возникающим в результате компрессии паренхимы печени. Образование ограниченно от неизмененной паренхимы и имеет неровные границы, часто присутствует ретракция капсулы [2], что является отличительным признаком холангиокарциномы, позволяя дифференцировать её от других опухолей печени.
Перидуктальная инфильтрация: для данного типа типично изменение диаметра пораженных протоков в виде сужения или расширения, без четко визуализируемой опухолевой массы.
Внутрипротоковая опухоль: характеризуется изменением диаметра желчных протоков в виде эктазии с или без видимой опухоли. Опухоль может визуализироваться в виде гиперэхогенного (по отношению к паренхиме печени) полиповидного образования [2].
Узловая холангиокарцинома: на нативных изображениях имеет гомогенно сниженную плотность, характеризуется неоднородным и незначительным контрастным усилением на периферии опухоли, но контрастное усиление постепенно увеличивается по направлению к центру 2. Скорость и степень контрастного усиления зависит от выраженности центрального фиброза [2]. Может визуализироваться ретракция капсулы. Желчные протоки дистальнее опухоли обычно расширены. В отличии от гепатоцеллюлярной карциномы сужение воротной вены (реже печеночных вен) при холангиокарциноме хотя и встречается, но редко приводит к опухолевому тромбозу [2]. Долевая или сегментарная атрофия печени как правило сочетается с инвазией сосудов [4].
Перидуктальная инфильтрация: данная форма опухоли визуализируется в виде локального утолщения перидуктальной паренхимы с изменением калибра пораженного протока (в виде сужения или расширения). Чаще встречается в области ворот печени. Обычно имеется дистальное расширение желчных протоков.
Внутрипротоковая опухоль: характеризуется изменением калибра желчных протоков, как правило в виде эктазии с или без видимой опухоли. При наличии, полиповидное образование в просвете протока имеет сниженную плотность на нативных изображениях, а после введения контрастного препарата характеризуется его активным накоплением [2].
Характеристики при МРТ аналогичны признакам встречаемым при КТ [3].
ДВИ/ИДК: концентрически сниженный МР сигнал на периферии, по типу признака мишени, в отличии от гепатоцелюллярной карциномы чаще встречается при холангиокарциноме
Дифференциальный диагноз зависит от морфологического вида/типа роста опухоли.
При узловой холангиокарциноме:
- метастатическое поражение печени
- часто имеется центральный некроз (в виде высокого сигнала на T2)
- гепатоцеллюлярная карцинома
- часто имеется опухолевый тромбоз
- редко имеется ретракция капсулы
- может иметь схожую картину
- прочие первичные опухоли печени
- абсцесс печени
При перидуктальной инфильтрации:
- стриктура доброкачественной природы
- как правило непротяженная
- имеет ровные края
- характеризуется симметричным сужением просвета
- отсутствует контрастное усиление
- отсутствует увеличение лимфатических узлов
- отсутствет перидуктальное мягкотканное образование
- перипортальные лимфагенные метастазы [2]
При внутрипротоковой холангиокарциноме:
- внутрипротоковая инвазия при ГЦК
- наличие внепротокового узла опухоли
- гепатолитиаз
- отсутствует контрастное усиление
- более низкая плотность/интенсивность сигнала
- билиарная цистаденома или цистоаденокарцинома
- внутриопухолевые кисты не связанные с желчными протоками
- стриктура неопухолевой природы
а) Терминология:
1. Аббревиатуры:
• Холангиокарцинома (ХАК, ССА)
2. Синонимы:
• Холангиоцеллюлярный рак, внутрипеченочная холангиокарцинома
3. Определения:
• Холангиокарцинома: аденокарцинома, возникающая из эпителия желчных протоков (холангиоцитов)
• Периферическая холангиокарцинома: опухоль, возникающая из внутрипеченочных желчных протоков
б) Визуализация:
7. Рекомендации по визуализации:
• Лучший диагностический метод:
о Многофазная КТ или МРТ (включая отсроченную фазу)
• Выбор протокола:
о Сканирование в отсроченной фазе через 5-10 минут после введения контраста
в) Дифференциальная диагностика холангиокарциномы:
1. Метастазы в печени и лимфома:
• Метастазы колоректального рака в печени:
о Метастазы аденокарциномы, гистологически схожие с периферической холангиокарциномой, могут имитировать узловую форму опухоли при лучевых исследованиях
• Метастазы обычно вызывают не столь выраженную ретракцию капсулы и билиарную обструкцию
4. Очаговый сливной фиброз:
• Участок фиброза, имеющий клиновидную форму, часто обнаруживаемый при далеко зашедшем циррозе печени
• Также сочетается с ретракцией капсулы, но не вызывает обструкцию желчных протоков
г) Патология:
1. Общая характеристика:
• Сопутствующие патологические изменения:
о Первичный склерозирующий холангит, стаз желчи, рецидивирующий пиогенный холангит, клонорхоз, киста холедоха
2. Стадирование, градации и классификация холангиокарциномы:
• В основу положен характер роста:
о Дискретная форма (экзофитная/узловая)
о Перидуктально-инфильтративная (склерозирующая) форма
о Внутрипротоковый рост (полиповидная/папиллярная форма)
3. Макроскопические и хирургические особенности:
• Большая и твердая опухоль белого цвета с плотными включениями фиброзной ткани, неровными контурами, на фоне ретракции капсулы
4. Микроскопия:
• В 90% случаев холангиоцеллюлярный рак является высоко- или умеренно дифференцированной аденокарциномой
• Имеет тенденцию к распространению между пластами гепатоцитов, по ходу стенок желчных протоков и нервных стволов
• Часто обнаруживается гиперпродукция муцина в опухоли, а также десмопластическая реакция фиброзной стромы
• Дискретная форма периферической холангиокарциномы является низкодифференцированной, большинство перидуктально-инфильтративных опухолей высокодифференцированы; большая часть внутрипротоковых образований являются папиллярными аденокарциномами
д) Клинические особенности:
1. Проявления холангиокарциномы:
• Наиболее частые признаки/симптомы:
о Боль в животе (84%), снижение веса (77%), безболевая желтуха (28%), пальпируемое образование (18%), хроническая усталость
о Поскольку опухоль не вызывает появление симптомов на ранних стадиях, она чаще обнаруживается только при достижении больших размеров
• Клинический профиль:
о Лабораторные данные: повышение сывороточного уровня онкомаркера СА 19-9:
- Умеренно выраженная анемия, лейкоцитоз, легкое повышение уровня ACT и АЛТ, а также ракового эмбрионального антигена
о Диагноз: для подтверждения холангиокарциномы, заподозренной при лучевых методах исследования, требуется биопсия
2. Демография:
• Возраст:
о 50-60 лет, редко возникает в возрасте младше 40 лет
• Пол:
о Половая предрасположенность отсутствует
• Эпидемиология:
о 8-13% холангиокарцином являются периферическими
о Составляют 10-20% первичных злокачественных опухолей печени
3. Течение и прогноз:
• Диссеминация опухоли может происходить путем:
о Локального распространения по ходу желчных протоков
о Локальной инфильтрации паренхимы печени
о Метастазирования в регионарные лимфоузлы, брюшину
• Инвазия кровеносных или лимфатических сосудов
• Инвазия периневральных тканей
• Прогноз неблагоприятный, только меньше 20% опухолей являются резектабельными, пятилетняя выживаемость составляет 30%
4. Лечение:
• Хирургическое лечение (резекция) остается основным
• Паллиативное лечение: билиарный катетерный дренаж, билиарное стентирование
• Адъювантная терапия: лучевая терапия, химиотерапия
• Трансплантация печени (в большинстве случаев не подходит, после трансплантации наблюдается большое количество рецидивов)
е) Диагностическая памятка:
1. Следует учесть:
• В случае, если опухоль печени одновременно имеет черты гепатоцеллюлярного рака и холангиокарциномы, можно заподозрить смешанную гепатоцеллюлярную холангиокарциному
• Отсроченное контрастное усиление опухоли является типичным, но не специфическим признаком холангиокарциномы
о Метастазы аденокарциномы и сливной фиброз могут характеризоваться схожим контрастным усилением
2. Советы по интерпретации изображений:
• При подозрении на холангиокарциному (данные о первичном склерозирующем холангите в анамнезе, наличие опухоли с ретракцией капсулы, билиарной обструкции) необходимо контрастное усиление в отсроченной фазе
ж) Список использованной литературы:
1. Apisarnthanarak Р et al: The CT appearances for differentiating of peripheral, mass-forming cholangiocarcinoma and liver meatastases from colorectal adenocarcinoma. J Med Assoc Thai. 97(4):415-22, 2014
2. Roth CG et al: Hepatocellular carcinoma and other hepatic malignancies: MR imaging. Radiol Clin North Am. 52(4):683-707, 2014
3. Li YY et al: Clinicopathological characteristics of intrahepatic cholangiocarcinoma in patients with cirrhosis. Hepatogastroenterology. 58(110-111):1787-90, 2011
4. Yamamoto M et al: Surgical outcomes of intrahepatic cholangiocarcinoma. Surg Today. 41 (7):896-902, 2011
Редактор: Искандер Милевски. Дата публикации: 29.2.2020
Холангиокарцинома – редко выявляемый вид раковой опухоли, поражающей ткани желчных протоков печёночной паренхимы. Заболевание чаще всего развивается у мужчин после 50 лет и при несвоевременном выявлении или отсутствии адекватной терапии приводит к смерти.
Такая опухоль печени, как холангиоцеллюлярный или холангиогенный рак, имеет по медицинской терминологии ещё одно название – холангиокарцинома желчных протоков. Это очень редкая форма онкоопухоли, поражающая любые отделы билиарного дерева – системы, предназначенной для транспортировки желчи из секереторного органа в 12-перстную кишку и состоящей из скопления внутри- и внепечёночеых протоков.
Рак желчных протоков
Она имеет несколько специфических особенностей:
- имеет полное анатомическое сходство с раковой опухолью мочевого пузыря и идентичную ей модель метастазирования, но при этом клинические симптомы холангиокарциномы печени индивидуальны;
- по гистологической структуре относится к аденокарциномам (железистым формам раков);
- является инвазивной формой и рано начинает прорастать в стенки каналов;
- характеризуется высокой летальностью.
Стоит отметить, что поражающий желчные протоки рак печени у детей не развивается. Очень редко его появление отмечается в подростковой группе пациентов мужского пола.
Классификация онкоопухоли
Злокачественные структуры, развивающиеся в желчепроводящих каналах человека, принято в клинической практике подразделять на несколько видов. Классификационные критерии имеют непосредственную зависимость от локализации новообразования, характера его роста и клеточного строения.
В зависимости от месторасположения, холангиокарцинома бывает трёх видов:
- Внутрипеченочная холангиокарцинома. Опухолевая структура зарождается в мельчайших канальцах, относящихся к системе желчных протоков и располагающихся в печени. Данная разновидность имеет практически полное сходство с гепатоцеллюлярной карциномой, поэтому применяемые для их разрушения терапевтические тактики идентичны.
- Внутригрудная онкоопухоль. Местом локализации новообразования являются ворота секреторного органа, где происходит соединение двух каналов в один общий. Второе название данной разновидности патологического состояния, применяемое в онкологической практике – опухоль Клацкина. Такой тип злокачественного поражения диагностируется чаще всего.
- Дистальная. Малигнизация клеток происходит в отдалённой от секреторного органа, прилегающей к 12-перстной кишке, части желчевыводящего канала. Такая разновидность онкоопухоли считается самой редкой и развивается всего в 2 случаях их 10.
По макроскопической структуре рак желчных протоков подразделяется на:
- внутрипротоковый;
- перипротоково-инфильтрирующий;
- массивный.
По характеру роста рак желчных протоков бывает:
- экзофитным;
- полиповидным;
- инфильтративным.
- смешанным.
Причины возникновения злокачественного поражения
Этиология опухоли до настоящего времени полностью не выяснена. Специалисты отмечают, что в клинической практике есть пациенты как с выявленными, так и с отсутствующими в анамнезе предрасполагающими факторами, поэтому однозначно назвать группы людей, у которых может развиться холангиокарцинома печени, не представляется возможным.
Но, несмотря на такую неопределённость, гепатоонкологи отмечают несколько причин, способных повлиять на появление нарушений в функционировании желчных протоков:
- наличие в анамнезе человека хронической формы склерозирующего холангита, редкого заболевания, вызывающего застой желчи;
- врождённые аномалии желчных каналов, заключающиеся в их недоразвитии или полном отсутствии;
- регулярное воздействие химических и токсических веществ при работе на вредных производствах.
Все перечисленные выше причины холангиокарциномы печени провоцируют появление в билиарном тракте злокачественных трансформаций не сами по себе, а под воздействием некоторых факторов риска. К ним специалисты относят хронические язвенные заболевания ЖКТ, некоторые паразитарные инвазии (эхинококкоз, описторхоз, токсокароз) и возраст человека (более 75% больных – люди преклонного возраста).
Стоит знать! Истинная онкология печени, при которой аномальные клетки зарождаются в паренхиме секреторного органа, имеет прямую связь с вирусами гепатитов и злоупотреблением алкоголем, но их влияние на развитие холангиокарциномы на данный момент не имеет доказательств. Несмотря на это, многие гепатологи придерживаются мнения, что под действием этих патологических факторов малигнизация клеток желчевыводящих протоков ускоряется.
Холангиокарцинома печени: симптомы и проявление
На начальных стадиях болезнь протекает без какой-либо симптоматики, так как протоки не сужены и свободно пропускают желчь. По мере того, как холангиоцеллюлярный рак печени увеличивается в размерах, просветы каналов становятся более узкими и продвижение по ним биологической жидкости, участвующей в кишечном пищеварении, затрудняется. В это время у человека начинается пожелтение кожных покровов – основное проявление холангиокарциномы печени. Также из-за сужения желчных каналов у большинства пациентов обесцвечивается кал и темнеет моча.
Но стоит сказать, что эти признаки механической желтухи не являются однозначным свидетельством развития онкоопухоли данного виды, так как они свойственны и другим печёночным патологиям.
Именно поэтому специалисты рекомендуют не упускать из вида следующие симптомы холангиокарциномы печени:
- диспепсические расстройства – тошнота, беспричинная рвота, диарея;
- практически полное отсутствие аппетита, приводящее к значительной потере веса;
- необоснованная апатия, ощущение постоянной усталости и слабости, потеря работоспособности;
- высокая, зачастую доходящая до критических отметок температура и лихорадочное состояние, провоцируемые раковой интоксикацией, сопровождающей распад онкоопухоли.
На поздних стадиях онкозаболевания все признаки холангиокарциномы печени приобретают яркую выраженность, и к ним присоединяется болевой синдром. Появление острых болей, связанных с увеличением размеров секреторного органа и длительным застоем желчи, обычно отмечается в правом подреберье.
Стадии злокачественного процесса
Клиническая практика опирается на следующие характеристики этапов развития заболевания:
- I стадия (T1 N0 M0). На момент постановки диагноза выявлен 1 злокачественный узел небольшого (обычно до 2 см) размера. Поражение регионарных лимфоузлов и прорастание метастазов в отдалённые органы отсутствует.
- II стадия (T2 N0 M0). Опухолевый очаг достигает 4 см в диаметре. Прорастания в лимфоузлы и отдалённые метастазы отсутствуют, но отмечаются прорастания в стенки желчных протоков и поражение прилегающей к каналам печёночной паренхимы.
- III стадия (T3 N1-2 M0). Опухоль разрослась настолько, что проникла в крупные кровеносные сосуды (воротную вену или печёночную артерию). Отмечается поражение одного или нескольких лимфатических узлов, но в отдалённые органы аномальные клетки пока не проникли.
- IV стадия (T4 N0-2 M1). Новообразование полностью проросло сквозь стенки протоков, поражены не только кровеносные сосуды и лимфатические узлы, но и отдалённые органы и костная система.
В том случае, когда специалистом в истории болезни указывается аббревиатура Tx Nx Mx, это говорит о невозможности определить размеры материнской онкоопухоли, оценить поражение лимфоузлов и выявить отдалённые метастазы. Индекс 0, поставленный рядом с латинскими буквами свидетельствует об отсутствии злокачественного процесса.
Диагностика холангиокарциномы печени
Для назначения в каждом конкретном случае этого заболевания правильного протокола лечения необходимо установить точный диагноз. Но это обычно бывает затруднительным, так как изучение анамнеза пациента, проведение физикального осмотра и исследование биохимических печеночных проб при такой разновидности патологического состояния считаются малоинформативными. Лучше всего определяет холангиоцеллюлярный рак печени лабораторная диагностика – исследование крови на онкомаркеры. С её помощью онкологи могут выявить наличие в кровяном русле специфического белка, свидетельствующего о том, что в желчных протоках пациента активно развивается злокачественный процесс.
Дальнейшая диагностика печени состоит из нескольких инструментальных методов визуализации:
- ЭРПХГ (эндоскопическая ретроградная панкреатохолецистография). В желчные протоки вводят контрастное вещество, после чего выполняется процедура рентгенографии. Это исследование применяется для выявления суженых кагалов и взятия с подозрительных участков биопсийного материала.
- УЗИ. С помощью ультразвукового исследования желчных протоков онкологи могут обнаружить локализовавшиеся в них массивные опухолевые структуры и метастатические поражения регионарных лимфоузлов и органов малого таза.
- ПЭТ, МРТ и КТ. Применяются с той же целью, что и ультразвук, но считаются более информативными, так как благодаря этим методам обнаруживаются маленькие, не достигшие сантиметра в диаметре, онкоопухоли.
- Гистологическое исследование. При помощи гистологии выставляется окончательный диагноз, так как она позволяет выявить морфологические изменения, произошедшие в клеточных структурах желчных протоков и установить степень злокачественности новообразования.
Лечение холангиокарциномы печени
После того, как подтверждено развитие холангиокарциномы, выявлены все её характеристики и установлен точный диагноз в соответствии со стадией заболевания и степенью агрессии онкоопухоли, хирурги-онкологи совместно с радио- и химиотерапевтами подбирают для пациента индивидуальный протокол лечения. Терапия, разрушающая опухоль в печени, развивающуюся в её желчных каналах, подбирается с учётом многих показателей. В каждом конкретном случае специалисты учитывают индивидуальные особенности пациента.
Обычно для разрушения в желчных протоках злокачественных структур назначается базовый комплекс терапевтических мероприятий, в который каждому конкретному онкобольному будут включены дополнительные лечебные тактики:
- Операционное лечение является основой терапии этой разновидности онкологической патологии. Как показывает клиническая практика, с помощью правильно подобранной операции, правильной резекции повреждённых протоков, полостного или эндоскопического их стентирования (установки в просвет специального каркаса для расширения канала), возможно победить холангиогенный рак.
- Химиотерапия. Лечение холангиокарциномы печени противоопухолевыми препаратами бывает эффективным только в том случае, когда они вводятся внутриартериально, то есть непосредственно в печёночную артерию. Этот способ позволяет не только достигнуть высоких терапевтических результатов, но и избежать тяжёлых побочных эффектов химии.
- Лучевая терапия, как метод лечения холангиокарциномы печени применяется очень ограниченно. Обычно такое терапевтическое воздействие назначается с паллиативной целью, для купирования мучительной симптоматики, сопровождающей заключительную стадию болезни.
Стоит знать! Современная медицина в области онкологии стремительно развивается, поэтому холангиокарциномы в большинстве случаев перестаёт быть приговором. Появление инновационных лечебных методик позволяет спасти жизни большому количеству онкобольных, поэтому ни в коем случае не следует отказываться от традиционных методов лечения в пользу альтернативных народных способов терапии.
Метастазы и рецидив
Насколько бы адекватным не было лечение холангиокарциномы печени, оно не способно дать человеку гарантию полного выздоровления. Препятствием к излечению является его высокая склонность к рецидивированию. Очень часто первый рецидив проявляется в течение первого года после проведённого лечения рака печени. Развитию ранних обострений опасной болезни способствует то, что холангиокарцинома печени склонна к лимфогенному и гематогенному метастазированию.
Оторвавшиеся от материнской опухоли аномальные клетки, даже в случае отсутствия прорастаний в отдалённых органах, сохраняются после проведённой резекции в крово- и лимфотоке. Полностью удалить их оттуда невозможно, и они разносятся по всему организму. Метастазы холангиокарциномы печени могут быть обнаружены в костных структурах, сердечно-сосудистой системе, головном мозге, лёгких. Чтобы своевременно обнаружить начало развития рецидива, следует после прохождения терапевтического курса регулярно наблюдаться у гепато-онколога и выполнять все его постлечебные предписания.
Сколько живут пациенты с холангиокарциномой печени?
Несмотря на то, что раковая опухоль такого типа развивается достаточно медленно, продолжительность жизни пациентов с этим опасным недугом в среднем составляет 14 месяцев. До пяти лет онкобольные доживают сравнительно редко. Удаётся продлить жизнь человека только с помощью адекватно проведённой операции. Если у пациента выявлено обширное метастазирование или поставлен диагноз неоперабельная холангиокарцинома, прогноз становится самым неблагоприятным – у него не остаётся никаких шансов даже на минимальное продление жизни. Всё, что для него могут сделать врачи, это регулярно проводить курсы паллиативной терапии, облегчающей мучительную симптоматику.
Информативное видео


Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Опухоль Клацкина - внепеченочная холангиокарцинома, холангиокарцинома проксимальных желчных протоков. Составляет около 10-20 % от всех новообразований протоков печени, 70-80 % наблюдений рака желчных протоков и около 15 % от всех злокачественных опухолей печени. В литературе встречается также под названием "воротная холангиокарцинома", "гилюсная опухоль", "рак ворот печени" [ 2-5, 7, 8].
Впервые первичная злокачественная опухоль желчных протоков была описана Durand-Fardel в 1840 г. Термин "опухоль Клацкина" (Klatskin tumour) появился позже, когда Джеральд Клацкин в 1965 году сообщил об опухоли (холангиокарциноме), исходящей из области бифуркации общего печеночного протока.
Рак желчных протоков составляет около 2% от всех злокачественных опухолей и, таким образом, является пятой по распространенности злокачественной опухолью желудочно-кишечного тракта [1-3, 5, 6, 9].
Холангиокарциномы - редко встречающиеся опухоли. В последние годы наблюдается увеличение заболеваемости: 3-4 новых случая на 100 000 человек. Наиболее часто встречается у мужчин старше 50 лет. Карциномы растут довольно медленно, не проявляя себя выраженно клинически. Поэтому около половины всех пациентов на момент постановки диагноза имеют региональные метастазы в лимфатические узлы, и, таким образом, лечение начинается на запущенных стадиях. Ранее центральная холангиокарцинома считалась неоперабельной опухолью, проводилось только паллиативное лечение. И лишь в течение последних трех десятилетий инвазивные хирургические методы удаления опухоли пришли на смену чисто паллиативному подходу, как потенциально радикальному лечению. Однако даже сегодня излечение достигается примерно у 30% всех пациентов. Несмотря на значительный прогресс в хирургическом лечении холангиокарциномы ворот печени, прогноз заболевания остается неудовлетворительным [2, 4, 6-9].
Опухоли развилки желчных протоков представляют определенные трудности для хирургов, что связано прежде всего со сложностью выполнения операции, а также тяжестью состояния данной категории больных. У таких больных выполнение любых хирургических вмешательств имеет высокий операционно-анестезиологический риск. Даже после радикальной резекции опухоли выживаемость в течение 5 лет составляет всего от 23 до 46%, и лишь от 9 до 34%, если опухоль была обнаружена микроскопически в области края резекции [1, 3, 5, 7-9].
Для лучшего понимания расположения опухоли ниже приводим схему билиарного древа (рис. 1).

Рис. 1. Схема билиарного древа.
Эта опухоль развивается в верхних отделах желчных путей, в области их разделения между правой и левой долями печени. Желчные протоки, находящиеся внутри печени, подразделяют на правый и левый протоки. Опухоль может развиваться как в одном из них, так и в обоих этих протоках, в области, где они выходят из печени. Согласно классификации Bismuth-Corlette [9], различают опухоли, которые не достигают бифуркации желчных протоков (тип I), и опухоли, которые распространяются на бифуркацию (тип II). III тип опухоли прорастает бифуркацию и распространяется на правый (тип III а) или левый (тип III b) желчный проток. Тип IV опухоли Клацкина распространяется от бифуркации на левый или правый желчные протоки и является мультитцентрической опухолью (рис. 2). Желчные протоки расположены рядом с кровеносными сосудами печени, поэтому часто в процессе бывают задействованы и они.
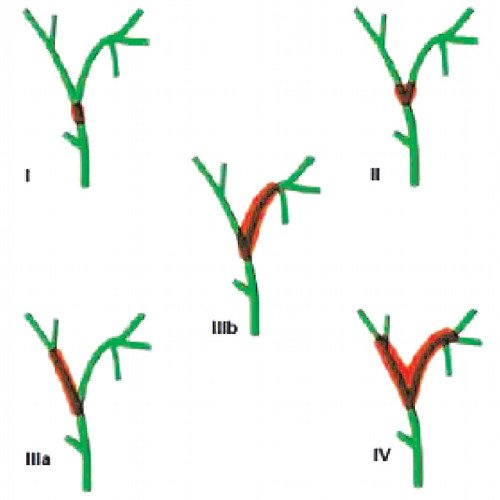
Рис. 2. Классификация опухоли Клацкина по Bismuth-Corlette.
Различают опухоли, которые не достигают бифуркации желчных протоков (тип I), и опухоли, которые распространяются на бифуркацию (тип II). III тип опухоли прорастает бифуркацию и распространяется на правый (тип IIIа) или левый (тип IIIb) желчный проток. Тип IV опухоли Клацкина распространяется от бифуркации на левый или правый желчный проток и является мультицентрической опухолью.
В клинической картине имеют место все признаки механической желтухи.
Ультразвуковое исследование (УЗИ) и компьютерная томография (КТ).
При УЗИ визуализация самой опухоли крайне затруднена. Однако выявляют ее косвенные признаки: наличие билиарной гипертензии (высокого блока).
Точность КТ составляет 85-88 %, а определение обструкции - до 98,1%. УЗИ и КТ с выполнением пункционной биопсии повышает точность диагностики до 94-96 %.
На нативных КТ-томограммах холангиокарцинома выглядит как гиподенсное объемное образование с единичными кальцификатами в нем. Определяется также расширение внутрипеченочных желчных протоков проксимальнее места расположения опухоли. После болюсного введения контрастного вещества может возникать слабое периферическое "усиление" опухоли и отсутствие накопления контраста в центральной ее части даже в поздней фазе. По другим данным, после контрастирования в раннюю артериальную фазу холангиокарцинома быстро и неравномерно по всей площади накапливает контрастное вещество. Характерна для холангиокарциномы задержка опухолью контраста в отстроченную фазу (гиперденсность), что затрудняет ее дифференциальную диагностику с гемангиомой.
Оптимальным методом исследования при опухоли Клацкина можно считать магнитно-резонансную томографию, которая позволяет не только определить четкую локализацию опухоли, но и детально визуализировать строение сосудов печени.
При МРТ наиболее иформативны Т2-взвешенные изображения: на них опухоль дает относительно высокий по интенсивности сигнал, особенно по своей периферии; участки низкого сигнала в центральной части опухоли, по- видимому, соответствуют рубцовой зоне. Из-за низкой васкуляризации холангиокарцином динамическая контрастная МР-томография оказывается не очень эффективной. В ранней, артериальной фазе контрастирования, как и при КТ, происходит невыраженное периферическое контрастирование опухоли, которое в более поздней, паренхиматозной, фазе сменяется появлением гипоинтенсивного ободка.
В качестве иллюстрации приводим собственные клинические наблюдения
Больная С., 63 года, поступила в стационар с жалобами на пожелтение кожных покровов. Считает себя больной с февраля 2013 г., когда стала отмечать боли в эпигастрии. При появлении желтухи, была госпитализирована в наш стационар, где при биохимическом анализе крови были выявлены: билирубин 233 мкмоль/л, билирубин прямой 140,8 мкмоль/л, билирубин непрямой 92,2 мкмоль/л, АСТ 181 Е/л, АЛТ 101, амилаза 25 Е/л.
При УЗИ органов брюшной полости: печень увеличена в размерах, контуры ровные, эхогенность повышена, расширены внутрипеченочные протоки, долевые до 7 мм. Воротная вена 12 мм. Желчный пузырь размером 110х38 мм, стенка имеет двойной контур, полностью заполнен густой желчью, в проекции шейки неподвижный конкремент до 14 мм. ОЖП 6 мм. В 6-м сегменте печени, вплотную примыкая к стенке желчного пузыря, выходя на контур печени, визуализируется жидкостное образование до 4 см в диаметре с множественными перегородками. Поджелудочная железа нормального размера, контуры ровные, структура неоднородная, повышенной эхогенности, проток 1 мм. Селезенка нормального размера, структурно не изменена. Селезеночная вена 7 мм. Заключение: УЗ-признаки билиарной гипертензии - высокий блок на уровне ворот печени. Конкремент желчного пузыря (вклинение конкремента в шейку желчного пузыря). УЗ-признаки острого холецистита. Паравезикальный абсцесс? (рис. 3).
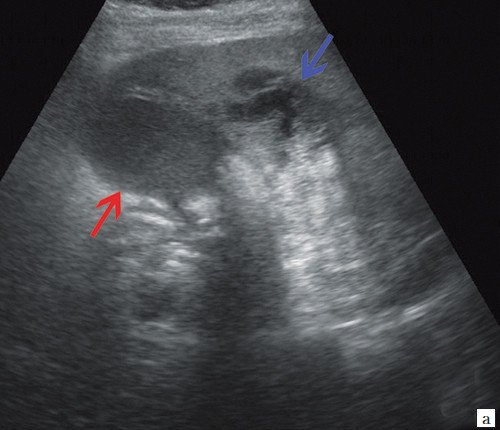
a) Желчный пузырь с двойным контуром (красная стрелка) и паравезикальное жидкостное образование (синяя стрелка).
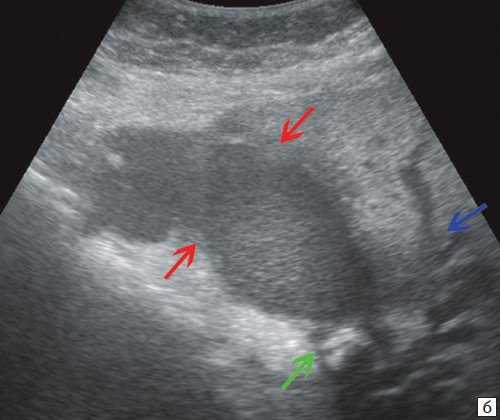
b) Увеличенный желчный пузырь, заполненный густой желчью (красные стрелки), неподвижный конкремент в шейке желчного пузыря (зеленая стрелка), расширенные внутрипеченочные протоки (синяя стрелка).
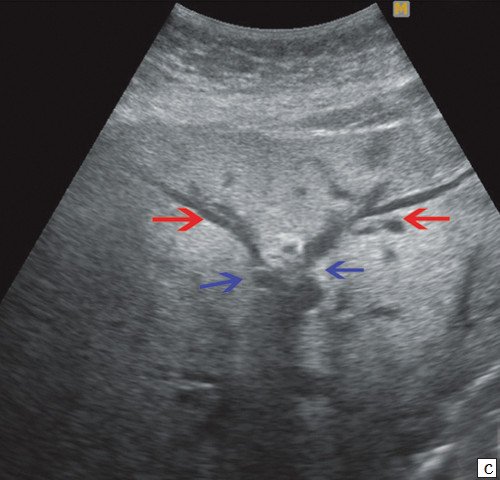
c) Прерывание визуализации протоков в области слияния долевых протоков печени (синие стрелки), долевые протоки (красные стрелки).
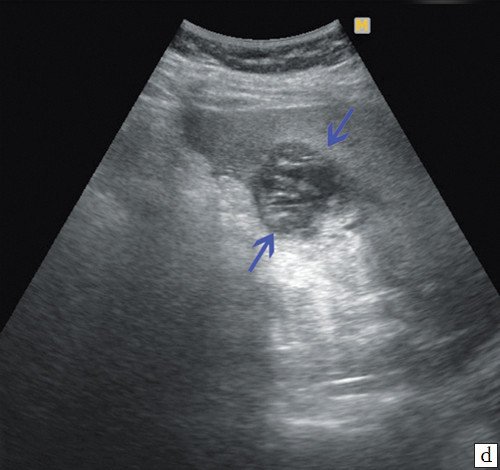
d) Паравезикальные образования жидкостного характера, с большим количеством перегородок внутри и густой жидкостью (синие стрелки).
По заключению МРТ определяется грубое расширение протоков правой и левой долей печени с их обрывом в проекции слияния (ворота печени). ОЖП выглядит обычно, дефектов наполнения не найдено, диаметр 6 мм. В желчном пузыре большое количество мелких округлых камней, содержимое с пониженным процентом жидкости. Вирсунгов проток 3 мм, не деформирован, контуры ровные. Заключение: опухоль ворот печени с раздельным блоком (рис. 4).
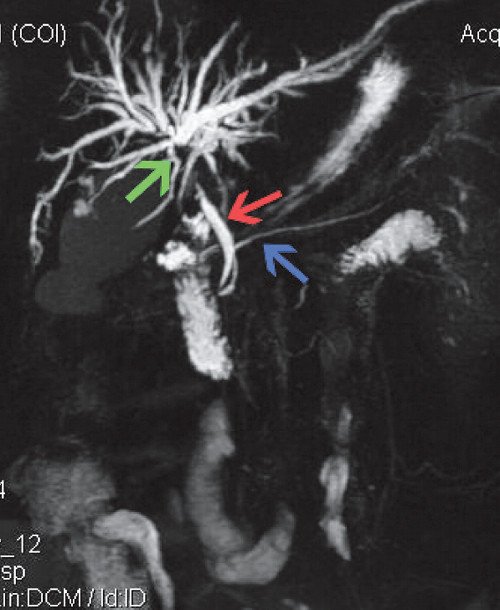
Рис. 4. МРТ при опухоли Клацкина. ОЖП (красная стрелка), общий панкреатический проток (синяя стрелка), внутрипеченочные протоки в области бифуркации (зеленая стрелка) - обрыв в проекции слияния.
С лечебной и диагностической целью наложена чрескожная чреспеченочная холецистостома, проведены диагностическая пункция паравезикального абсцесса и фистулография.
Под местной анастезией 25% раствором новокаина 60,0 мл в полость желчного пузыря установлен дренаж Pigteil 9 Fr и фиксирован к коже двумя швами. Удалено около 130 мл мутной жидкости грязно-серого цвета. Полость промыта водным раствором хлоргексидина.
Из отдельного доступа проведена пункция паравезикального образования, получено около 7 мл мутной желчи.
Фистулография. Через дренажную трубку введен водорастворимый контраст, контрастирован желчный пузырь размером 60х30 мм. Остальные отделы не контрастируются (рис. 5).
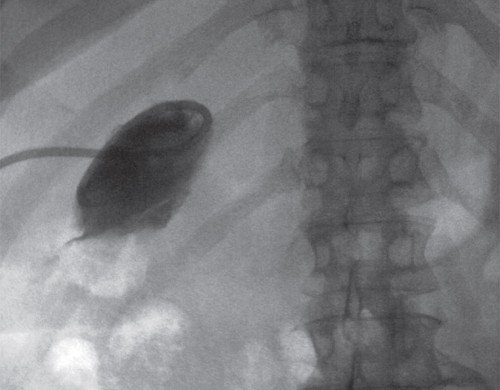
Рис. 5. Фистулография больной С. Опухоль ворот печени. После чрескожной чреспеченочной холецистостомы. Дренаж в полости желчного пузыря.
Чрескожная чреспеченочная холангиостомия. Проведение пункции правого сегментарного протока невозможно из за технических трудностей. Под местной анастезией 0,25 % раствора новокаина проведена пункция сегментарного потока левой доли печени. Холангиография (рис. 9) - контрастированы протоки левой доли, контрастирования протоков правой доли нет (блок на уровне начального отдела левого долевого протока). По проводнику установлен прямой дренаж 9 Fr. При введении контраста - контрастирование протоков левой доли печени. Дренаж фиксирован к коже (рис. 6).
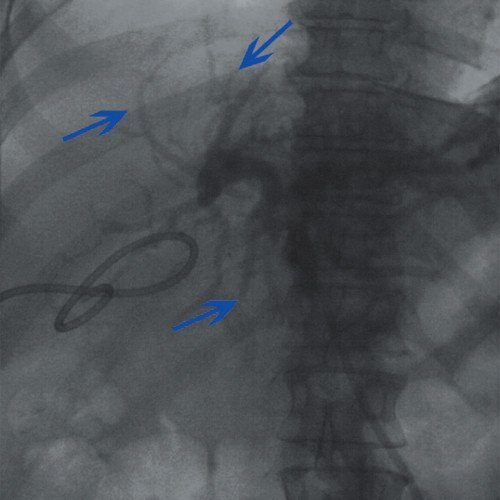
Рис. 6. Холангиография больной С. Опухоль ворот печени. Контрастирование протоков левой доли печени (синие стрелки).
УЗИ после установки холангиостомы. В динамике свободной жидкости в брюшной полости и поддиафрагмальном пространстве слева нет. Степень расширения протоков в левой доле уменьшилась.
Окончательный диагноз. Опухоль ворот печени T4NXMX с раздельным блоком (опухоль Клацкина). Механическая желтуха. ЖКБ острый калькулезный холецистит. Паравезикальный абсцесс. Подпеченочный инфильтрат.
Выполнить биопсию малоинвазивно невозможно в связи с недоступностью. Выполнить лапаротомию невозможно в связи с выраженным нарушением гемостаза. Пациента выписана на амбулаторное долечивание.
Пациент М., 36 лет, поступил с жалобами на пожелтение кожных покровов без болей, похудание.
При проведении УЗИ брюшной полости выявлено: желчный пузырь спавшийся, не содержит желчи. ОЖП 6 мм. ПЖ - диффузно неоднородна, повышенной эхогенности, проток 1 мм. Определяются признаки внутрипеченочной гипертензии, правый долевой до 17 мм, левый долевой не визуализируется, левый сегментарный до 10 мм. В проекции ворот печени визуализируется гипоэхогенное образование 28х26 мм с неровными нечеткими контурами. Визуализируются увеличенные группы внутри брюшных лимфоузлов. Заключение: УЗИ картина высокого печеночного блока: опухоль Клацкина (рис. 7).
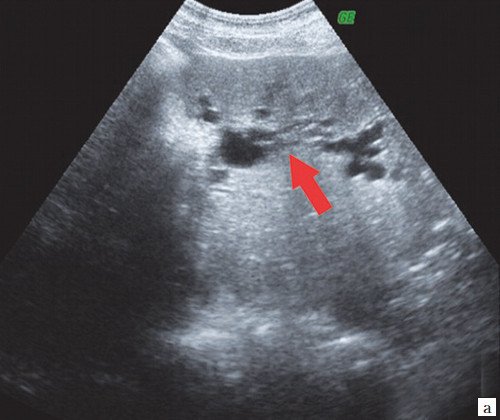
a) Расширение внутрипеченочных протоков (стрелка).
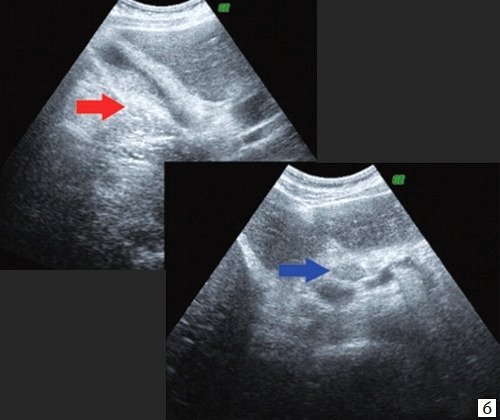
b) Спавшийся желчный пузырь (красная стрелка), парапортальный лимфоузел (синяя стрелка).
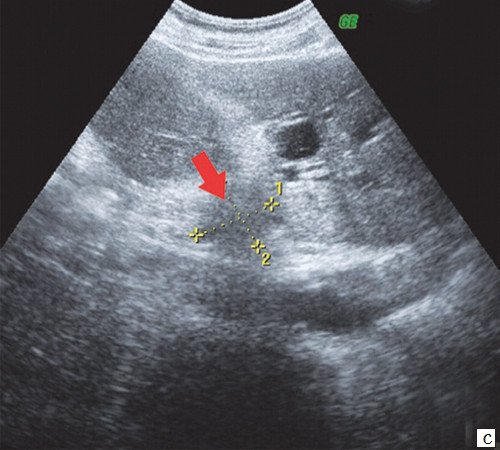
c) Гипоэхогенное образование 28 х 26 мм с неровными нечеткими контурами в воротах печени (стрелка).
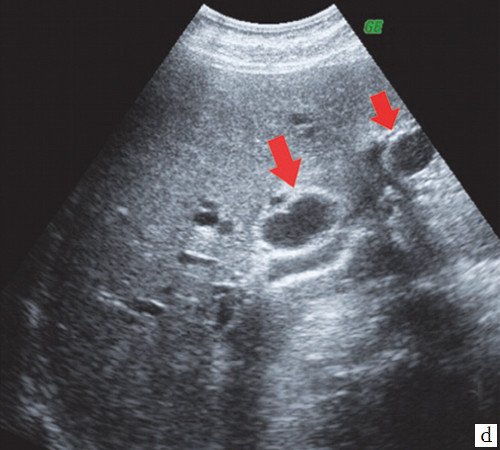
d) Расширение правого долевого и левого сегментарного протоков (стрелки).
При проведении КТ брюшной полости на границе правой и левой долей печени, с распространением в ворота печени неправильной формы (инфильтративного типа) образование размером 25х37х59 мм, неравномерно средней интенсивности, накапливает контраст (КТ тумор) на его уровне не визуализируется левый долевой проток и обрывается правый долевой проток (диаметр правого долевого до 22 мм). Внутрипеченочные желчные протоки обеих долей грубо расширены. ОЖП не расширен. Лимфоузлы ворот печени до 16 мм. Желчный пузырь спавшийся. Левая ветвь воротной вены сдавлена опухолевым инфильтратом. Селезенка обычной формы, не увеличена, структура и плотность паренхимы не изменена. ПЖ диффузно неоднородна, контуры ровные, четкие (рис. 8).
Читайте также:

