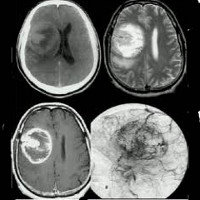
Глиальная опухоль головного мозга на мрт
Если травмирована кожа - на ней образуются рубцы и шрамы. Похожие рубцы могут образовываться и в головном мозге.
Другая разновидность - клетки глии (нейроглии). Функция их вспомогательная, они участвуют, в частности, в обменных процессах в головном мозге.
- Глиоз головного мозга – это самостоятельное заболевание или следствие других болезней?
Это последствие иных заболеваний.
- По каким причинам развиваются глиозные очаги головного мозга?
Причины глиоза головного мозга разные. Он бывает врожденным, а также развивается на фоне большого числа патологий головного мозга. Чаще всего встречаются очаги глиоза, появившиеся в ответ на сосудистое нарушение. Например, произошла закупорка небольшого сосуда. Находящиеся в области его кровоснабжения нейроны погибли, а их место заполнили глиальные клетки. Бывает глиоз при инсультах, инфарктах головного мозга, после кровоизлияний.
ЕСЛИ ПОВРЕЖДЕНИЕ КОЖИ СУЩЕСТВЕННОЕ,
ТО НА ЕГО МЕСТЕ ОБРАЗУЕТСЯ РУБЕЦ.
УЧАСТОК ГЛИОЗА - ЭТО ТОЖЕ "РУБЕЦ",
"ШРАМ", НО В НЕРВНОЙ ТКАНИ.
Также он может формироваться после травм, при наследственных заболеваниях (например, достаточно редком недуге - туберозном склерозе), нейроинфекциях, после хирургических операций на мозге, отравлений (угарным газом, тяжелыми металлами, наркотиками); вокруг опухолей.
Это зависит от причины глиоза и того, какие последствия может вызывать сам глиозный очаг.
- Глиоз головного мозга и глиома головного мозга – это не одно и то же?
Безусловно нет. Глиома - это одна из наиболее часто встречающихся опухолей головного мозга. Глиоз к опухолям не имеет никакого отношения.
- Глиоз не может перерасти в онкологию?
Нет. Он может встречаться при новообразованиях головного мозга, но как параллельное явление - например, на фоне сопутствующей сосудистой патологии.
- Какими симптомами проявляет себя глиоз головного мозга?
Самыми разнообразными - исходя из множества патологий, из-за которых образуются участки глиоза. Специфического симптома(ов) именно глиоза нет.
ГЛИОЗ К ОПУХОЛЯМ НЕ ИМЕЕТ НИКАКОГО ОТНОШЕНИЯ.
ПЕРЕРАСТИ В ОНКОЛОГИЮ ОН НЕ МОЖЕТ.
Могут отмечаться головные боли, головокружение, шаткость походки, изменчивость артериального давления, нарушения памяти, внимания, расстройства сна, снижение работоспособности, ухудшения зрения, слуха, эпилептические приступы и многие другие.
- Оксана Егоровна, а виден ли глиоз на МРТ?
Безусловно. Более того, мы можем с определенной вероятностью сказать, какого он происхождения: сосудистого, посттравматического, послеоперационного, после воспаления, при рассеянном склерозе и т.д.
Читайте материал по теме: Если МРТ головного мозга показало…
- Как глиоз головного мозга может отразиться на качестве и продолжительности жизни пациента?
Это зависит от основного заболевания. Бессимптомный глиоз после небольшой черепно-мозговой травмы - это одно, а очаг в височной доле, вызывающий частые эпилептические приступы - другое. Безусловно, имеет значение и объем повреждения нервной системы и вызванные этим нарушения (например, при инсульте).
- Глиозные очаги в головном мозге требуют назначения специального лечения?
И здесь все зависит от основной патологии. Данный вопрос решается индивидуально лечащим доктором.
- К врачу какого профиля необходимо обратиться пациенту, если во время МРТ-диагностики головного мозга у него выявлен глиоз?
К неврологу, по показаниям - к нейрохирургу.
- Если при проведении магнитно-резонансной томографии выявлены очаги глиоза в головном мозге, такому пациенту необходимо динамическое наблюдение?
Также вам может быть полезно:
Волкова Оксана Егоровна
В 1998 году окончила Курский государственный медицинский университет.
С 2014 года занимает в ней должность главного врача и исполнительного директора.
Мультиформная глиобластома (злокачественная глиома) является одной из самых распространённых злокачественных новообразований у взрослых. 20% от всех первичных новообразований головного мозга являются мультиформными глиобластомами.
Прогноз жизни при глиобластоме крайне неблагоприятный в связи с высокой степенью злокачественности.Смертность, связанная с МФГ превышает 90% в течение 5 лет со средней выживаемостью 12,6 месяцев.
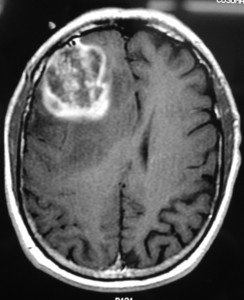
Глиобластома: симптомы, выявляемые с помощью МРТ. Аксиальный срез в режиме Т1 после контрастирования препаратом гадолиния демонстрирует распространенную опухоль правой лобной доли. Изображение предоставлено доктором George Jallo.
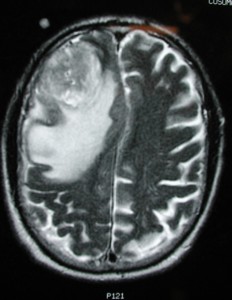
МРТ того же пациента. Т2-взвешенное изображение демонстрирует то же поражение, что и на предыдущем рисунке с заметным отеком и смещением срединных структур. Эти находки соответствуют высокой степени злокачественности опухоли.
Методы диагностики глиобластомы
Компьютерная томография (КТ) выявляет опухоль и связанные с ней изменения. Однако при выполнении КТ может пропустить опухоли небольшого размера. Небольшая глиома низкой степени злокачественности, пропущенная на скрининговом обследовании, может в конечном счете развиться в мультиформную глиобластому. К тому же, на компьютерных томограммах могут быть не видны многоочаговые варианты опухоли. Распространение глиобластомы с током спинномозговой жидкости, особенно раннее распространение, также может быть затруднительным для диагностики при помощи КТ.
Магнитно-резонансная томография (МРТ) — это значительно более чувствительный метод для обнаружения опухоли, а также для выявления связанных с ней изменений, включая перифокальный (перитуморозный) отек. Поэтому МРТ является методом выбора для пациентов с предполагаемой или подтвержденной мультиформной глиобластомой. Так как данная опухоль обладает агрессивным инфильтративным ростом, опухолевые клетки часто находятся за пределами зоны измененной интенсивности сигнала на МРТ. Часто возникают метастазы в центральную нервную систему, но экстрацеребральные метастазы (расположенные за пределами мозга) довольно редки.
После хирургической операции выявление различий между рецидивирующей опухолью и рубцовой тканью только лишь на основании данных МРТ может быть затруднительным. В этом случае более подходящим методом исследования будет позитронно-эмиссионная томография (ПЭТ).
В связи с большим разнообразием проявлений опухоли в некоторых случаях она может имитировать другие состояния, такие как инфаркт, абсцесс или даже опухолеподобную бляшку при рассеянном склерозе, и таким образом, задержать постановку правильного диагноза. Кроме этого, другие патологические процессы головного мозга также иногда принимаются за глиобластому. В таких случаях необходимо получить консультацию опытного нейрорадиолога с целью уточнения истинной природы образования. Повторная расшифровка МРТ в специализированном медицинском центре повышает точность диагноза.
Если говорить о признаках, которыми на магнитно-резонаных томограммах характеризуются опухоли в спектре от астроцитомы низкой степени злокачественности до мультиформной глиобластомы, можно сделать следующее обобщение (хотя возможны и исключения):
- Частота возникновения участков кальцификации в опухоли снижается в спектре от астроцитомы низкой степени злокачественности до мультиформной глиобластомы
- Частота возникновения контрастного усиления опухоли повышается в спектре от астроцитомы низкой степени злокачественности (сдерживается гематоэнцефалическим барьером, имеет низкую частоту контрастного усиления) до мультиформной глиобластомы (проникает через гематоэнцефалический барьер)
- Частота случаев геморрагии, некроза, масс-эффекта и отека также повышается от астроцитомы низкой степени злокачественности до мультиформной глиобластомы
- В том случае, если геморрагические изменения отсутствуют, большинство опухолей гипоинтенсивны на Т1-взвешенных изображениях и гиперинтенсивны на Т2-взвешенных изображениях
- Усиление сигнала на КТ изображениях аналогично таковому на МРТ изображениях
Существуют различные варианты мультиформной глиобластомы. Гигантоклеточная (монстроцеллюлярная) глиобластома является одной из разновидностей мультиформной глиобластомы, но имеет те же особенности на МРТ.
Рентгенография при глиобластоме
Рентгенография не применяется для оценки первичных опухолей. Однако, в случаях, когда опухоль поражает свод черепа, рентгенологические исследования могут выявить патологию в пораженных костях черепа. Кроме того, рентгенография скелета может обнаружить изменения в случае метастатического поражения костей в нетипичных случаях.
Компьютерная томография (КТ) при глиобластоме
Результаты компьютерной томографии позволяют с достаточно высокой степенью уверенности говорить о диагнозе мультиформной глиобластомы. Однако, другие объемные образования могут имитировать мультиформную глиобластому, например, абсцессы мозга, инфаркт с геморрагической трансформацией и новообразования более низкой степени злокачественности. Кроме того, некоторые виды демиелинизирующих поражений (такте как гигантские бляшки при рассеянном склерозе) могут выглядеть, как мультиформная глиобластома. Также многоочаговая форма мультиформной глиобластомы может быть неотличима от диффузного рассеянного склероза. Все эти случаи требуют внимательного отношения врачей с возможным получением второго мнения.
При глиоматозе головного мозга КТ-картина может быть нормальной, либо изображения могут показать распространенные очаги с низкой плотностью без объемного эффекта и усиления сигнала.
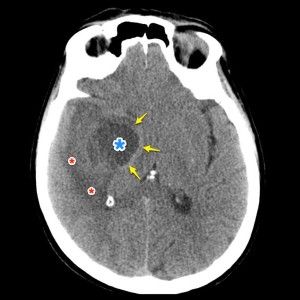
Опухоль головного мозга — глиобластома. Компьютерная томография (КТ). Синяя звездочка в центре обозначает зону центрального некроза опухоли, заполненную жидкостью. Желтые стрелки — окружающий мягкотканный компонент опухоли. Красные звездочки — перифокальный отек мозга. Наблюдается смещение срединных структур и угроза нисходящего транстенториального вклинения мозга.
Проявления опухоли на КТ-сканах без контрастного усиления включают неоднородное образование с нечеткими краями; внутренние области низкой или жидкостной плотности являются очагами некроза (представлены более, чем в 95% МФГ); внутренние области высокой плотности, являющиеся очагами геморрагии или, реже, кальцификациями (они более характерны в тех случаях, когда МФГ является результатом трансформации из астроцитомы низкой степени злокачественности); и значительный масс-эффект и отек (возогенная природа отека).
Исследование КТ с контрастным усилением значительно увеличивает выявление таких признаков, как неровные контуры образрвания, неоднородность, возможное кольцевидное контрастное усиление в периферических отделах патологической зоны.
Магнитно-резонансная томография (мрт) при глиобластоме
МРТ позволяет с высокой степенью уверенности говорить о диагнозе мультиформной глиобластомы и широко используется для определения местоположения и размера опухолей мозга. Фактически, этот метод имеет наивысшую степень достоверности среди других лучевых методов. Некоторые другие процессы, в основном объёмные образования с геморрагическим компонентом, могут имитировать мультиформную глиобластому на МРТ, включая абсцессы мозга и инфаркты. В случае неясной или спорной МРТ-картины может быть полезной экспертная оценка МРТ специализированными радиологами.
Как выглядит глиобластома на МРТ? Как правило, образование на томограммах представляет собой зону, имеющую в основном пониженный сигнал на Т1-взвешенных изображниях и повышенный сигнал на Т2- взвешенных изображениях. Могут присутствовать внутренние кистозные участки, участки потери сигнала, обусловленные крупными сосудами, внутренние зоны повышенной интенсивности сигнала на Т1-ВИ (геморрагические очаги), новообразованные сосуды, очаги некроза, обширный перитуморозный вазогенный отеком и значительный масс-эффект. Также может выявляться неравномерное, но интенсивное накопление контрастного вещества на основе гадолиния (та же картина наблюдается на КТ после введения йодсодержащего контраста), как в основной опухоли, так и в метастатических очагах, характерных для МФГ. МРТ более чувствительна к этим изменениям, чем КТ.
Глиоматоз головного мозга выглядит как диффузное изменение сигнала от белого вещества, сочетающееся с признаками повышения внутричерепного давления, такими как сдавление мозговых желудочков и сужение субарахноидального пространства.
Глиосаркома обычно представляет собой четко ограниченную опухоль, при этом саркоматозные или инфильтрационные глиоматозные элементы часто имеют сходство с менингиомами. Прочие МРТ-признаки схожи с теми, что характерны для мультиформной глиобластомы.
Позитронно-эмиссионная томография (ПЭТ) при глиобластоме
Позитронно-эмиссионная томография является полезным дополнением при выявлении мультиформной глиобластомы, в особенности после операции по ее удалению. В данном случае при проведении КТ и МРТ разграничение остаточной или рецидивирующей опухоли и постоперационного отека или рубца часто затруднено. Использование ПЭТ с 18-фтордезоксиглюкозой (ФДГ) эффективно при опухолях с высокой метаболической активностью, которые активно поглощают глюкозу, тогда как для послеоперационного отека или рубцовой ткани такое накопление ФДГ не отмечено. В случаях, опухоль резецирована, обнаружение повышенного поглощения ФДГ в зоне операции является достоверным индикатором рецидива болезни. Однако, после радиотерапии повышенная активность может наблюдаться в хирургической области без рецидива опухоли. Ложно-положительные результаты обнаруживаются после радиационной терапии, когда активная грануляционная ткань может метаболизировать ФДГ, что может снизить чувствительность метода. Эпилептогенный очаг, расположенный рядом с хирургической областью, также может показать увеличение метаболизма на ПЭТ, особенно, если эпилептическая активность высока. Все эти варианты требуют оценки результатов исследования опытным нейрорадиологом. Если первичная оценка снимков не дает ясного ответа, полезным может оказаться второе мнение по ПЭТ.
Ангиография
Ангиография имеет низкую специфичность при диагностике мультиформной глиобластомы. Хотя снимки могут показать смещение сосудов, вызванное масс-эффектом опухоли, но в действительности любое другое объемное образование мозга может иметь схожие признаки. Кроме того, гиперваскуляризация мультиформной глиобластомы может имитировать сосудистую мальформацию. Таким образом, любое объемное образование или сосудистая мальформация может привести к ложноположительному результату. Небольшие опухоли и опухоли без выраженного смещения сосудов могут быть причиной ложноотрицательного результата.
Глиома головного мозга — наиболее распространенная опухоль головного мозга, берущая свое начало из различных клеток глии. Клинические проявления глиомы зависят от ее расположения и могут включать головную боль, тошноту, вестибулярную атаксию, расстройство зрения, парезы и параличи, дизартрию, нарушения чувствительности, судорожные приступы и пр. Глиома головного мозга диагностируется по результатам МРТ головного мозга и морфологического исследования опухолевых тканей. Вспомогательное значение имеет проведение Эхо-ЭГ, ЭЭГ, ангиографии сосудов головного мозга, ЭЭГ, офтальмоскопии, исследования цереброспинальной жидкости, ПЭТ и сцинтиграфии. Общепринятыми способами лечения в отношении глиомы головного мозга являются хирургическое удаление, лучевая терапия, стереотаксическая радиохирургия и химиотерапия.
МКБ-10
- Классификация глиом головного мозга
- Симптомы глиомы головного мозга
- Диагностика глиомы головного мозга
- Лечение глиомы головного мозга
- Прогноз глиомы головного мозга
- Цены на лечение
Общие сведения
Глиома головного мозга часто имеет округлую или веретенообразную форму, ее размер колеблется от 2-3 мм в диаметре до величины крупного яблока. В подавляющем большинстве случаев глиома головного мозга отличается медленным ростом и отсутствием метастазирования. Однако при этом она характеризуется настолько выраженным инфильтративным ростом, что границу опухоли и здоровых тканей не всегда удается найти даже при помощи микроскопа. Как правило, глиома головного мозга сопровождается дегенерацией окружающих ее нервных тканей, что зачастую приводит к несоответствию выраженности неврологического дефицита размерам опухоли.

Классификация глиом головного мозга
Среди глиальных клеток различают 3 основных вида: астроциты, олигодендроглиоциты и эпендимоциты. В соответствии с тем, из какого типа клеток берет начало глиома головного мозга, в неврологии различают: астроцитому, олигодендроглиому и эпендимому. На долю астроцитомы приходится около половины всех глиом головного мозга. Олигодендроглиомы составляют около 8-10% глиом, эпендимомы головного мозга — 5-8%. Выделяют также смешанные глиомы головного мозга (например, олигоастроцитомы), опухоли сосудистого сплетения и нейроэпителиальные опухоли с неясным происхождением (астробластомы).
По месту расположения глиомы классифицируются на супратенториальные и субтенториальные, т. е. находящиеся выше и ниже намета мозжечка.
Симптомы глиомы головного мозга
Подобно другим объемным образованиям глиома головного мозга может иметь разнообразные клинические проявления, зависящие от ее расположения. Чаще всего у пациентов наблюдается общемозговая симптоматика: некупируемые обычными средствами головные боли, сопровождающиеся ощущением тяжести в глазных яблоках, тошнотой и рвотой, иногда судорожными приступами. Наибольшей выраженности эти проявления достигают, если глиома головного мозга прорастает в желудочки и ликворные пути. При этом она нарушает циркуляцию цереброспинальной жидкости и ее отток, приводя к развитию гидроцефалии с повышением внутричерепного давления.
Среди очаговых симптомов глиомы головного мозга могут наблюдаться нарушения зрения, вестибулярная атаксия (системное головокружение, шаткость при ходьбе), расстройство речи, понижение мышечной силы с развитием парезов и параличей, снижение глубоких и поверхностных видов чувствительности, психические отклонения (нарушения поведения, расстройство мышления и различных видов памяти).
Диагностика глиомы головного мозга
Процесс диагностики начинается с опроса пациента по поводу его жалоб и последовательности их возникновения. Неврологический осмотр при глиоме головного мозга позволяет выявить существующие нарушения чувствительности и расстройства координации, оценить мышечную силу и тонус, проверить состояние рефлексов и т. п. Отдельное внимание уделяют анализу состояния мнестической и психической сферы пациента.
Провести оценку состояния нервно-мышечного аппарата неврологу помогают такие инструментальные методы исследования как электронейрография и электромиография. Для выявления гидроцефалии и смещения серединных мозговых структур может применяться эхоэнцефалография. Если глиома головного мозга сопровождается зрительными нарушениями, то показана консультация офтальмолога и комплексное офтальмологическое обследование, включающее визиометрию, периметрию, офтальмоскопию и исследование конвергенции. При наличии судорожного синдрома проводится ЭЭГ.
Наиболее приемлемым способом диагностики глиомы головного мозга на сегодняшний день является МРТ головного мозга. При невозможности ее проведения может применяться МСКТ или КТ головного мозга, контрастная ангиография мозговых сосудов, сцинтиграфия. ПЭТ головного мозга дает сведения о метаболических процессах, по которым можно судить о скорости роста и агрессивности опухоли. Кроме того, с диагностической целью возможно проведение люмбальной пункции. При глиоме головного мозга анализ полученной цереброспинальной жидкости выявляет наличие атипичных (опухолевых) клеток.
Вышеперечисленные неинвазивные методы исследования позволяют диагностировать опухоль, однако точный диагноз глиомы головного мозга с определением ее вида и степени злокачественности можно поставить только по результатам микроскопического исследования тканей опухолевого узла, полученных при проведении оперативного вмешательства или стереотаксической биопсии.
Лечение глиомы головного мозга
Полное удаление глиомы головного мозга представляет собой практически невыполнимую задачу для нейрохирурга и возможно только в случае ее доброкачественности (I степени злокачественности по классификации ВОЗ). Это связано со свойством глиомы головного мозга значительно инфильтрировать и прорастать окружающие ее ткани. Разработка и применение в ходе нейрохирургических операций новых технологий (микрохирургии, интраоперационного картирования головного мозга, МРТ-сканирования) немного улучшило ситуацию. Однако до сих пор хирургическое лечение глиомы в большинстве случаев по сути является операцией по резекции опухоли.
Противопоказаниями к осуществлению хирургического метода лечения является нестабильное состояние здоровья пациента, наличие других злокачественных новообразований, распространение глиомы головного мозга в оба полушария или ее неоперабельная локализация.
Глиома головного мозга относится к радио- и химиочувствительным опухолям. Поэтому химио- и радиотерапия активно применяются как в случае неоперабельности глиомы, так и в качестве пред- и постоперационной терапии. Предоперационная лучевая и химиотерапия может быть проведена только после подтверждения диагноза результатами биопсии. Наряду с традиционными методами радиотерапии возможно применение стереотаксической радиохирургии, позволяющей воздействовать на опухоль при минимальном облучении окружающих тканей. Следует отметить, что лучевая и химиотерапия не могут служить заменой хирургического лечения, поскольку в центральной части глиомы головного мозга зачастую располагается участок, плохо поддающийся воздействию облучения и химиопрепаратов.
Прогноз глиомы головного мозга
Глиомы головного мозга имеют преимущественно неблагоприятный прогноз. Неполное удаление опухоли приводит к ее быстрому рецидивированию и лишь продлевает жизнь пациента. Если глиома головного мозга имеет высокую степень злокачественности, то в половине случаев больные погибают в течение 1 года и только четверть из них живет дольше 2 лет. Более благоприятный прогноз имеет глиома головного мозга I степени злокачественности. В случаях, когда удается произвести ее полное удаление с минимальным послеоперационным неврологическим дефицитом, более 80% прооперированных живут дольше 5 лет.
Статья является рекламно-просветительской, переведена без изменений с официального сайта Philips
Amide Proton Transfer (APT) - это новый метод МРТ, который генерирует контраст изображения, отличный от обычного МРТ. Весоизмерительная визуализация APT представляет собой метод MRI с переносом насыщения химическим обменом (CEST), и его сигнал основан на концентрации эндогенных белков и пептидов, типично присутствующих в высокосортной ткани опухоли головного мозга. Таким образом, взвешенное изображение APT не требует применения какого-либо контрастного агента.
МРТ широко используется для визуализации первичных опухолей головного мозга и вторичных повреждений у пациентов с онкологией. Его превосходный контраст мягкой ткани и функциональная визуализация предоставляют радиологам информацию о местонахождении, размере, морфологии, составе и физиологии повреждений, чтобы помочь им в диагностике и постановке. Тем не менее, бывают случаи, когда рентгенологи хотели бы иметь дополнительные возможности для их диагностики, например, с более высокой степенью достоверности выделения высокосортных и низкосортных опухолей и, в конечном счете, для проведения многочисленных последующих МРТ-тестов без контрастного введения у детей после мозга резекция опухоли.
Только в Соединенных Штатах ожидается, что в 2017 году будет диагностировано около 80 000 новых случаев первичной опухоли головного мозга, включая более 26 000 первичных злокачественных опухолей головного мозга. [1] Глиомы составляют 75% всех злокачественных опухолей, а 55% из них - глиобластома с 12 930 случаями, предсказанными на 2017 год. [1,2]
Учитывая эту заболеваемость и влияние правильного диагноза и соответствующих путей лечения, онкологов и радиологов weclome инновационные инструменты для поддержки их текущих средств и стратегий. Одним из них может быть добавление взвешенного изображения APT к экзамену MRI. Контраст APT коррелирует с наличием белков и пептидов, которые могут быть связаны с пролиферацией клеток. Поскольку пролиферация клеток является особенностью опухолей, цветные карты APT могут быть полезны при идентификации и количественной оценке опухолевой ткани [3,4].
В методах взвешенного изображения APT и других методах CEST сигнал MRI генерируется механизмом, отличным от механизма основной МРТ. Эти методы CEST основаны на химическом обмене атомами водорода. Сигнал амидных протонов пептидных связей в белках слишком низок, чтобы его можно было измерить при нормальной МРТ. Обмен водородом (протоном) между белковыми амидными группами и окружающей водой позволяет по-разному измерять эти амидные протоны.
В APT для ослабления его MR-сигнала используется узкий RF-импульс (импульс насыщения) на частоте амидного водорода. Поскольку амидная группа и вода непрерывно обмениваются атомами водорода, количество насыщенных протонов будет накапливаться в воде, так что измеренный сигнал воды станет ниже. Изменение сигнала MRI воды обеспечивает косвенный способ измерения присутствия амида. Изображения APT обычно представлены в виде цветовых карт, созданных с использованием вычисления асимметрии, так что присутствие APT отображается как позитивный цветной сигнал.

Исследования показали, что сигнал APT коррелирует с концентрацией белка, который связан с пролиферацией клеток. Концентрация этого белка и, таким образом, сила сигнала APT реагирует на уровень злокачественных опухолей 5. Контраст APT может потенциально выделять опухоли, которые иначе не наблюдались бы.
Выбор путей лечения часто сильно зависит от степени опухоли. Общие варианты лечения высокосортных опухолей включают хирургическую резекцию опухоли с последующей дополнительной терапией, такой как радиация и химиотерапия. Быстрые и решительные действия желательны в этих случаях, так как средняя выживаемость глиобластомы, например, составляет от 12,6 до 14,6 месяцев, хотя сообщалось о более высоких показателях [8,9]
Учитывая более низкие темпы роста опухоли низкосортных опухолей, для этих случаев существует ряд возможных вариантов лечения. Выбор наиболее подходящего лечения основан на балансе терапевтических преимуществ и побочных эффектов. Иногда визуализация наблюдения может играть определенную роль, в то время как выбор окончательной терапии рассматривается. [10]
МР-томография часто используется радиологами и врачами для оценки степени опухолей головного мозга, но иногда существует неопределенность. [9,11] Дифференциация между низкосортными и полноценными опухолями не является прямой, даже для высококвалифицированного радиолога. Усиление гадолиния не всегда специфично для опухолевого сорта, так как некоторые высокосортные опухоли не демонстрируют усиления гадолиния, а некоторые низкосортные опухоли иногда усиливаются (например, DNET). Усиление гадолиния также происходит в любой области нарушения гематоэнцефалического барьера, например, связанного с лечением травмы [12].
Хотя золотой стандарт для классификации глиомы является гистопатологией после биопсии, МРТ часто используется для мониторинга пациентов с глиомой, а APT может быть ценным дополнением к МРТ-обследованию у этих пациентов.
Было отмечено, что уровень опухоли и APT-сигнал обычно положительно коррелируют: высокосортные опухоли имеют тенденцию демонстрировать высокий контраст APT. 14 Изображения APT можно увидеть, чтобы визуализировать опухоль с большим вниманием, чем постконтрастные изображения, в результате чего сканирование, которое может быть легче интерпретировать. Научные исследования, сравнивающие уровни опухолей с сигналом APT во взрослой глиоме, свидетельствуют о том, что APT может поддерживать классификацию опухолей, отделяя высокосортные от низкосортных, даже когда традиционная МРТ неубедительна [5,13,14].
APT-визуализация полноценной опухоли
Оценка опухоли у 1-летнего ребенка с медуллобластомой. Этот агрессивный тип опухоли очень твердый и однородный. Высокий APT-сигнал соответствует постконтрастному изображению этой полноценной опухоли.

МРТ может быть выполнена после резекции опухоли, для поиска остаточной опухоли или роста опухоли. Также здесь может быть диагностирован различный контрастный механизм APT. Доктор Миллер вспоминает конкретный случай.
Врач больницы также видел случай, когда APT имела отрицательную прогностическую ценность. После резекции опухоли высокого ранга они увидели подобное небольшое изменение в изображениях этого пациента. Однако в этом случае сигнал APT был довольно низким. При недавнем повторном сканировании этого пациента рецидива не наблюдалось.
Глиома низкой степени злокачественностич у 5-летнего пациента с нейрофиброматозом 1. Это низкосортное поражение не усиливается на постконтрастных изображениях, но показывает промежуточный сигнал APT. Стабильность поражения с течением времени подтверждает, что это низкосортная патология.



Большое метастатическое поражение головного мозга.
Этот 10-летний пациент подвергся резекции опухоли саркомы Юинга 7 лет назад, но было обнаружено, что теперь у нее большое метастатическое поражение в головном мозге. Это поражение показывает явно увеличенный сигнал APT.

МРТ с последующей резекцией APT.
Сразу же после резекции МРТ снова была выполнена. T2-взвешенные и постконтрастные T1-взвешенные изображения довольно неубедительны для выделения остаточной опухолевой ткани после послеоперационных изменений тканей. На изображении APT еще наблюдается высокий сигнал, который предполагает наличие остаточной опухолевой ткани.

Последующее наблюдение с течением времени.
В более поздних последующих исследованиях послеконтрастные взвешенные по T1 изображения предполагают повторный рост опухоли. Таким образом, было бы интересно изучить предсказательную ценность APT в большой группе пациентов.
American Brain Tumor Association, Brain Tumor Statistics.
Central Brain Tumor Registry of the United States, 2016 CBTRUS Fact Sheet.
Togao O, Hiwatashi A, Keupp J, Yamashita K, Kikuchi K, Yoshiura T, Yoneyama M, Kruiskamp MJ, Sagiyama K, Takahashi M, Honda H. Amide Proton Transfer Imaging of Diffuse Gliomas: Effect of Saturation Pulse Length in Parallel Transmission-Based Technique. PLOS ONE 2016; doi: 10.1371/journal.pone.0155925.
Togao O, Keupp J, Hiwatashi A, Yamashita K, Kikuchi K, Yoneyama M, Honda H. Amide Proton Transfer Imaging of Brain Tumors Using a Self-Corrected 3D Fast Spin-Echo Dixon Method: Comparison with Separate B0 correction Magn Res Med 2016 early view; doi: 10.1002/mrm.26322.
Togao O, Yoshiura T, Keupp J, Hiwatashi A, Yamashita K, Kikuchi K, Suzuki, YS, Iwak, T, Hata N, Mizoguchi M, Yoshimoto K, Sagiyama K, Takahashi M, Honda H Amide proton transfer imaging of adult diffuse gliomas: correlation with histopathological grades. Neuro-Oncology 2014; 16(3), 441–448.
Jiang S, Eberhart CG, Zhang Y, Heo HY, Wen Z, Blair L, Qin H, Lim M, Quinones- Hinojosa A6, Weingart JD, Barker PB, Pomper MG, Laterra J, van Zijl PCM, Blakeley JO, Zhou J. Amide proton transfer-weighted magnetic resonance image-guided stereotactic biopsy in patients with newly diagnosed gliomas. Eur J Cancer 201783:9-18; doi: 10.1016/j.ejca.2017.06.009.
Zhou, J. (2011). Amide Proton Transfer Imaging of the Human Brain. Magnetic Resonance Neuroimaging. Methods in Molecular Biology (Clifton, N.J.), 711, 227–237.
American Brain Tumor Association, Brain Tumor Information, Types of Tumors, Glioblastoma (GBM)
Lobera, A, Coobs, B, Naul, LG, Zee, CS. Imaging in Glioblastoma Multiforme. Medscape.
Paleologos, N. Low Grade Glioma: Update in Treatment and Care. ABTA Patient and Family Conference, 2014.
Upadhyay, N, Waldman, A D, Conventional MRI evaluation of gliomas. The British Journal of Radiology 2011; 84: S107–S111.
Wen, Z, Hu, S, Huang, F, Wang, X, Guo, L, Quan, X, Wang, S, Zhou, J, MR Imaging of High-Grade Brain Tumors Using Endogenous Protein and Peptide- Based Contrast. NeuroImage 20110; 51(2), 616–622.
Park KJ, Kim HS, Park JE et al. Added value of amide proton transfer imaging to conventional and perfusion MR imaging for evaluating the treatment response of newly diagnosed glioblastoma. Eur Radiol 2016, 26: 4390; doi: 10.1007/s00330- 016-4261-2.
Park JE, Kim HS, Park KJ, Kim SJ, Kim JH, Smith SA. Pre- and Posttreatment Glioma: Comparison of Amide Proton Transfer Imaging with MR Spectroscopy for Biomarkers of Tumor Proliferation. Radiology 2016, 278 :514; doi: 10.1148/ radiol.2015142979.
Wang X, Yu H, Jiang S, Wang Y, Wang Y, Zhang G, Jiang C, Song G, Zhang Y, Heo H-Y, Zhou J, Wen Z. Qualitative and quantitative analysis of amide proton transferweighted MR images at 3 Tesla of adult gliomas. Abstract #1105, ISMRM 2017.
Miller JH, Hu HH, Pokorney A, Cornejo P, Towbin R. MRI Brain Signal Intensity Changes of a Child During the Course of 35 Gadolinium Contrast Examinations. Pediatrics 2015;136;e1637.
Читайте также:

