Диагноз лимфогранулематоза основан на результатах тест
При лимфогранулематозе вовлечение селезенки и пахово-подвздошных лимфоузлов трактуется как
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: б
Поражение при лимфогранулематозе паховых лимфоузлов трактуется как
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: б
Дифференциальным признаком периферического лимфогранулематоза от банального лимфаденита является:
а) наличие инфицированной раны
б) повышение температуры тела
в) болезненность увеличенных лимфоузлов
г) устойчивость лихорадки к противовоспалительному лечению
Ответ: г
При лимфогранулематозе
а) поражаются лимфатические узлы и экстралимфатические органы
б) рано возникает лимфоцитопения
в) в биоптатах определяются клетки Ходжкина
г) все перечисленное
Ответ: г
При поражении лимфоузлов выше диафрагмы и селезенки при лимфогранулематозе должна быть поставлена
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: в
У больного лимфогранулематозом увеличены шейные лимфоузлы с обеих сторон и профузная потливость. Это соответствует
а) I А стадии
б) II А стадии
в) II Б стадии
г) III Б стадии
Ответ: в
Макроскопические изменения лимфатических узлов при периферических формах лимфогранулематоза характеризуется следующими симптомами, за исключением:
а) безболезненность
б) не спаяны с окружающими тканями
в) плотная консистенция
г) склонность к образованию свищей
Ответ: г
Симптомы интоксикации при лимфогранулематозе
а) кожный зуд
б) профузные ночные поты
в) необъяснимые подъемы температуры тела выше 38°
г) верно все
Ответ: г
Наиболее частой локализацией периферической формы лимфогранулематоза является:
а) подмышечная
б) околоушная
в) подчелюстная
г) шейная
Ответ: г
При лимфогранулематозе III - IY стадии наиболее эффективным методом лечения является:
а) паллиативная лучевая терапия
б) цикловая химиотерапия с последующей лучевой терапией химио- резистентных узлов
в) хирургическое лечение
г) хирургическое + лучевое
Ответ: б
Отличительным признаком периферического лимфогранулематоза от туберкулезного лимфаденита является:
а) наличие первичного туберкулезного комплекса в легком
б) болезненность увеличенных лимфоузлов
в) покраснение кожи над увеличенным узлом
г) клетки Березовского-Штернберга в пунктате узла
Ответ: г
Поражение легочной ткани и забрюшинных лимфоузлов при лимфогранулематозе трактуется как
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: г
Тактика участкового врача при обращении больного с жалобами на наличие увеличенного безболезненного лимфоузла в области шеи:
а) провести противовоспалительное лечение
б) сделать пункцию увеличенного узла с цитологическим исследованием пунктата
в) направить на консультацию к ЛОР врачу
г) провести физиотерапию
Ответ: б
Какой из названных методов исследования считаете наиболее информативным при подозрении на лимфогранулематоз мезентериальных л/узлов
а) фиброгастроскопия
б) лапароскопия с прицельной биопсией
в) фиброколоноскопия
г) ренгеноскопия желудка
Ответ: б
Наиболее прогностически благоприятным морфологическим вариантом лимфогранулематоза является:
а) лимфоидное истощение
б) лимфоидное преобладание
в) нодулярный склероз
г) смешанноклеточный вариант
Ответ: б
При лимфогранулематозе поражение печени и медиастинальных лимфоузлов с симптомами интоксикации означает наличие
а) II Б стадии
б) III А стадии
в) III Б стадии
г) IV Б стадии
Ответ: г
Началу лимфогранулематоза соответствует гистологический вариант:
а) лимфоидное истощение
б) лимфоидное преобладание
в) нодулярный склероз
г) смешанноклеточный
Ответ: б
Диагноз лимфогранулематоза ставится на основании:
а) анализа периферической крови
б) пункции лимфоузла
в) биопсии лимфоузла
г) пункции костного мозга
Ответ: в
Бесспорным подтверждением диагноза лимфогранулематоза является
а) наличие увеличенных безболезненных лимфатических узлов
б) снижение содержания лимфоцитов в лимфатическом узле
в) усиленная пролиферация клеточных элементов в лимфатических узлах
г) обнаружение клеток Березовского-Штернберга
Ответ: г
Поражение шейных лимфоузлов слева, медиастинальных, паховых лимфоузлов и селезенки при лимфогранулематозе трактуется как
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: в
"Сигналами тревоги", при которых на амбулаторном приеме следует высказать подозрение на периферический лимфогранулематоз, являются следующие, за исключением:
а) появление одного или нескольких увеличенных лимфоузлов
б) постепенное увеличение и появление новых лимфоузлов
в) необъяснимая лихорадка
г) гиперемия кожи и флюктуация в области узла
Ответ: г
К гистологическим вариантам лимфогранулематоза относятся следующие, за исключением:
а) лимфоидное преобладание
б) нодулярный склероз
в) лимфоидное истощение
г) эозинофильная гранулёма
Ответ: г
При лимфогранулематозе отмечается
а) лимфогенное метастазирование
б) гематогенное метастазирование
в) имплантационное метастазирование
г) правильно А) и Б)
Ответ: г
Отличительным признаком инфекционного мононуклеоза от периферического лимфогранулематоза является:
а) острое начало
б) боли в горле
в) увеличение лимфоузлов предшествует повышение температуры
г) наличие в крови -периферических мононуклеаров
Ответ: г
При лимфогранулематозе I - II А стадии наиболее эффективным лечением является:
а) хирургическое
б) 2 цикла полихимиотерапии + лучевая терапия по радикальной программе + 2 курса полихимиотерапии
в) полихимиотерапия
г) гормонотерапия
Ответ: б
Поражение периферических лимфоузлов выше и ниже диафрагмы при лимфогранулематозе означает
а) I стадию
б) II стадию
в) III стадию
г) IV стадию
Ответ: в
Наиболее неблагоприятным прогностическим вариантом лимфогранулематоза является:
а) лимфоидное преобладание
б) лимфоидное истощение
в) смешанноклеточный вариант
г) нодулярный склероз
Ответ: б
Наиболее часто поражаются при лимфогранулематозе следующие органы, за исключением:
а) печени
б) селезенки
в) почек
г) легких
Ответ: в
Изолированное поражение при лимфогранулематозе селезенки означает
а) I стадию
б) II стадию
в) III стадию
г) IV стадию
Ответ: б
К симптомам интоксикации при лимфогранулематозе относятся следующие, за исключением:
а) потеря в весе
б) кожный зуд
в) лихорадка
г) сухой надсадный кашель
Ответ: г
Поражение шейных лимфоузлов справа, медиастинальных лимфоузлов и аксилярных слева означает при лимфогранулематозе
а) I стадию
б) II стадию
в) III стадию
г) IV стадию
Ответ: б
В качестве первых проявлений лимфогранулематоза наиболее часто отмечается увеличение
а) шейно-надключичных лимфоузлов
б) медиастинальных лимфоузлов
в) забрюшинных лимфоузлов
г) паховых лимфоузлов
Ответ: а
Лихорадка при ЛГМ
а) волнообразная
б) сопровождающаяся потливостью
в) на ранних стадиях купируется индометацином
г) все перечисленное
Ответ: г
Под термином лимфоаденопатия подразумевают:
а) лейкозную инфильтрацию лимфатических узлов
б) лимфоцитоз в периферической крови
в) лимфобластоз в стернальном пунктате
г) увеличение лимфоузлов
Ответ: г
К злокачественным лимфомам относятся следующие заболевания за исключением:
а) лимфогранулематоз
б) эозинофильная гранулема
в) лимфосаркома
г) ретикулосаркома
Ответ: б
Поражение аксилярных лимфоузлов с двух сторон при лимфогранулематозе трактуется как
а) I стадия
б) II стадия
в) III стадия
г) IV стадия
Ответ: б
Для уточнения распространенности лимфогранулематоза применяют следующие методы обследования, за исключением:
а) рентгенография грудной клетки в двух проекциях
б) УЗИ органов брюшной полости
в) двухсторонняя нижняя лимфография
г) спирография
Ответ: г
Диагноз лимфогранулематоза подтверждается при обнаружении в микропрепарате:
а) клеток Пирогова-Лангханса
б) лимфобластов
в)клеток Березовского-Штернберга
г) ретикулогистиоцитов
Ответ: в
При поражении лимфатических узлов средостения злокачественными лимфомами, как правило, поражаются лимфатические узлы
а\ в переднем верхнем средостении,
б\ в центральном средостении,
в\ в заднем средостении,
г\ поражаются все группы лимфатических узлов с одинаковой частотой.
Ответ: а
Для III клинической стадии лимфогранулематоза характерно:
а) поражение лимфатических узлов одной области
б) поражение лимфатических узлов двух и более областей по одну сторону диафрагмы
в) поражение лимфатических узлов любых областей по обеим сторонам диафрагмы
г) локализованное поражение одного экстралимфатического органа
Ответ: в
Самым достоверным способом диагностики лимфогранулематоза является
а) общий и биохимические анализы крови
б) рентгенография и томография грудной клетки
в) иммуногистохимическое исследование
г) гистологическое исследование
Ответ: в
Перичное проявление лимфогранулематоза в виде поражения паховых лимфоузлов встречается с частотой
а) до 10%
б) от20 до 50%
в) от 50 до 70%
г) более 70%
Ответ: а
Какой из названных методов исследования считается наиболее информативным при подозрении на лимфогранулематоз средостения?
а) фибробронхоскопия
б) общий анализ крови
в) лимфография
г) медиастиноскопия с биопсией
Ответ: г
Костный мозг при лимфогранулематозе вовлекается в процесс в виде
а\ развития лейкемизации,
б\ очагового поражения,
в\ и того, и другого,
г\ ни того, ни другого.
Ответ: в
Диагноз лимфогранулематоза устанавливается только на основании гистологического исследования лимфатического узла или другого очага первичной локализации (при необходимости дополнительно проводится иммуногистохимическое исследование).
Изменения данных лабораторных исследований неспецифичны, однако некоторые из них имеют прогностическое значение. Инструментальные исследования необходимы для определения стадии заболевания. Это чрезвычайно важно, поскольку стратегия лечения больных лимфогранулематозом в ранних и далеко зашедших стадиях заболевания различна.
Клинический анализ крови при лимфогранулематозе. Для начала заболевания наиболее характерны умеренный нейтрофильный лейкоцитоз, а также увеличение СОЭ, которое хорошо коррелирует с активностью процесса и является важным прогностическим фактором. В редких случаях лимфогранулематоза сопровождается высокой эозинофилией. При рецидиве возможен тромбоцитоз. В далеко зашедших стадиях часто развиваются лимфопения, а также панцитопения, обусловленная проводимым лечением или поражением костного мозга.
Биохимические исследования при лимфогранулематозе проводятся с целью определения биологической активности заболевания (фибриноген, гаптоглобин, церулоплазмин, а2 и у-глобулины); кроме того, перед началом лечения необходимо исследование функции печени и почек.
Исследование костного мозга при лимфогранулематозе. Для определения стадии лимфогранулематоза обязательно проведение трепанобиопсии костного мозга, при которой специфическая инфильтрация обнаруживается у 20% больных. Независимо от объема поражения лимфатических узлов у этих пациентов диагностируется IV стадия заболевания. Исследование миелограммы при лимфогранулематозе не относится к обязательным исследованиям и проводится при развитии выраженной цитопении или вторичного онкогематологического заболевания.
Цитогенетические и молекулярно-генетические изменения при лимфогранулематозе. Результаты хромосомного анализа при лимфогранулематозе отличаются от таковых при неходжкинских лимфомах (НХЛ), несмотря на некоторое сходство заболеваний. Если для НХЛ необычны случаи с числом хромосом, большим 50, то при лимфогранулематозе модальное число хромосом в большинстве случаев является около-триплоидным (около 69 хромосом) или около-тетраплоидным (около 92 хромосом). Чаще всего клональные изменения при лимфогранулематозе ассоциируются с перестройками 2р, 4р, 6q, 8q, 9p, 12p, 14q и 16q.
Наиболее часто выявляемыми молекулярно-генетическими изменениями являются клональные реаранжировки генов Ig, различные мутации гена р53. Патогно-моничных структурных хромосомных перестроек и их молекулярно-гене-тических эквивалентов для лимфогранулематоза, в отличие от некоторых типов неходж-кинских лимфом, в настоящее время не описано.
Исследования, необходимые для диагностики и определения стадии лимфогранулематоза
| Наименование исследования | Цель проведения |
| Анамнез заболевания | Выявление В-симптомов |
| Физикальное обследование | Выявление лимфоаденопатии, гепато- и спленомегалии |
| Биопсия лимфатического узла | Морфологическая диагностика лимфогранулематоза |
| Радиологические исследования (рентгенография, компьютерная томография) | Определение распространенности поражения лимфоидной ткани и нелимфоидных органов (стадирование) |
| Общий анализ крови, фибриноген, белковые фракции, церулоплазмин | Определение биологической активности заболевания |
| Трансаминазы, билирубин, ЛДГ, щелочная фосфатаза, креатинин, мочевина | Определение функции печени и почек до начала лечения |
| Трепанобиопсия костного мозга | Уточнение стадии заболевания |
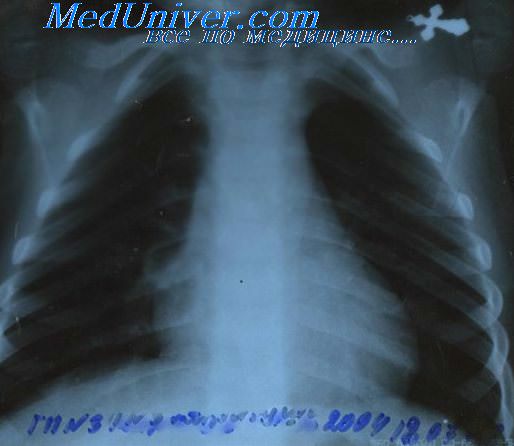
Рентгенография органов грудной клетки при лимфогранулематозе в двух проекциях проводится для выявления поражения медиастинальных лимфатических узлов, легких и плевры.
Ультразвуковое исследование органов брюшной полости при лимфогранулематозе позволяет диагностировать поражение печени, селезенки и внутрибрюшных лимфатических узлов.
Компьютерная томография органов грудной клетки, брюшной полости и малого таза при лимфогранулематозе — оптимальный метод для определения объема поражения при первичном обследовании и контроля результатов лечения. Исследование позволяет значительно точнее, чем рентгенография и УЗИ, определить стадию процесса, выявить увеличение тех групп лимфатических узлов, которые плохо визуализируются другими методами.
Внедрение компьютерной томографии позволило отказаться от применявшихся ранее для определения стадии лимфогранулематоза методов (нижней лим-фографии и диагностической лапаротомии со спленэктомией).
По показаниям проводятся и другие исследования (радионуклидные — для выявления поражения костной системы, магнитно-резонансная томография — с целью диагностики поражения центральной нервной системы и др.).
В последнее время для оценки объема опухоли и ее ответа на терапию все шире используется более точный, чем КТ, метод — позитронно-эмиссионная томография (ПЭТ). Использование ПЭТ позволяет дифференцировать опухолевые и увеличенные вследствие воспаления лимфатические узлы, обнаруживать минимальные признаки опухоли в нормальных по размеру лимфатических узлах (минимальная остаточная болезнь), точнее диагностировать поражение костного мозга. Использование комбинированной методики (ПЭТ-КТ) еще более увеличивает диагностические возможности.
Наиболее адекватным методом для морфологической диагностики лимфогранулематоза и дифференциального диагноза с другими заболеваниями (инфекции, диффузные болезни соединительной ткани, онкогематологические заболевания, в редких случаях — метастазы солидной опухоли) является гистологическое исследование лимфатического узла, которое при необходимости дополняется иммуногистохимией.
Цитологическое исследование аспирата лимфатического узла обычно позволяет поставить диагноз лимфогранулематоза, однако возможности метода существенно ниже. В связи с этим при увеличении одного лимфатического узла проводится его операционная биопсия и гистологическое исследование. При генерализованной лимфоаденопатии дополнительно к операционной биопсии может быть выполнена аспирационная биопсия другого лимфатического узла. Основное преимущество цитологического метода — быстрая диагностика (один день). В то же время планирование лечения следует проводить только после получения гистологического заключения.
При решении вопроса о целесообразности проведении операционной биопсии следует руководствоваться следующими правилами:
1) биопсия показана при наличии в течение 3-4 недель наблюдения врачом даже одного увеличенного лимфатического узла (размером не менее 2 см) без признаков воспаления;
2) если предполагается связь лимфоаденопатии с перенесенной инфекцией, может быть проведен курс антибактериальной терапии (компрессы, сухое тепло и другие физиотерапевтические методы категорически противопоказаны!), после чего принимается окончательное решение о целесообразности биопсии;
3) для иссечения выбирают наиболее измененный, крупный, глубоко лежащий лимфатический узел;
4) при генерализованной лимфаденопатии используют биопсию шейных, надключичных или подмышечных лимфатических узлов (биопсия паховых лимфатических узлов нежелательна, поскольку интерпретация гистологических изменений затруднена из-за следов массивной антигенной стимуляции).
Обычно лимфатический узел иссекают целиком (эксцизионная биопсия). Частичное иссечение лимфатического узла (инцизионная биопсия) используется при наличии конгломерата лимфатических узлов. При проведении диагностической торако- или лапаротомии (в тех случаях, когда у больного выявлено только увеличение висцеральных лимфатических узлов) и подтверждении при экспресс-исследовании операционного материала диагноза лимфогранулематоза выполняется только биопсия. Радикальное удаление пораженных лимфатических узлов или их конгломератов противопоказано. Это приводит к значительному ухудшению результатов лечения, поскольку:
1) большой объем оперативного вмешательства сопровождается диссеминацией опухоли;
2) на длительный срок откладывается проведение оптимальных при лимфогранулематозе методов лечения: лучевой и/или химиотерапии.
Диагноз лимфогранулематоза устанавливается только на основании гистологического исследования лимфатического узла или другого очага первичной локализации (при необходимости дополнительно проводится иммуногистохимическое исследование).
Изменения данных лабораторных исследований неспецифичны, однако некоторые из них имеют прогностическое значение. Инструментальные исследования необходимы для определения стадии заболевания. Это чрезвычайно важно, поскольку стратегия лечения больных лимфогранулематозом в ранних и далеко зашедших стадиях заболевания различна.
Клинический анализ крови при лимфогранулематозе. Для начала заболевания наиболее характерны умеренный нейтрофильный лейкоцитоз, а также увеличение СОЭ, которое хорошо коррелирует с активностью процесса и является важным прогностическим фактором. В редких случаях лимфогранулематоза сопровождается высокой эозинофилией. При рецидиве возможен тромбоцитоз. В далеко зашедших стадиях часто развиваются лимфопения, а также панцитопения, обусловленная проводимым лечением или поражением костного мозга.
Биохимические исследования при лимфогранулематозе проводятся с целью определения биологической активности заболевания (фибриноген, гаптоглобин, церулоплазмин, а2 и у-глобулины); кроме того, перед началом лечения необходимо исследование функции печени и почек.
Исследование костного мозга при лимфогранулематозе. Для определения стадии лимфогранулематоза обязательно проведение трепанобиопсии костного мозга, при которой специфическая инфильтрация обнаруживается у 20% больных. Независимо от объема поражения лимфатических узлов у этих пациентов диагностируется IV стадия заболевания. Исследование миелограммы при лимфогранулематозе не относится к обязательным исследованиям и проводится при развитии выраженной цитопении или вторичного онкогематологического заболевания.
Цитогенетические и молекулярно-генетические изменения при лимфогранулематозе. Результаты хромосомного анализа при лимфогранулематозе отличаются от таковых при неходжкинских лимфомах (НХЛ), несмотря на некоторое сходство заболеваний. Если для НХЛ необычны случаи с числом хромосом, большим 50, то при лимфогранулематозе модальное число хромосом в большинстве случаев является около-триплоидным (около 69 хромосом) или около-тетраплоидным (около 92 хромосом). Чаще всего клональные изменения при лимфогранулематозе ассоциируются с перестройками 2р, 4р, 6q, 8q, 9p, 12p, 14q и 16q.
Наиболее часто выявляемыми молекулярно-генетическими изменениями являются клональные реаранжировки генов Ig, различные мутации гена р53. Патогно-моничных структурных хромосомных перестроек и их молекулярно-гене-тических эквивалентов для лимфогранулематоза, в отличие от некоторых типов неходж-кинских лимфом, в настоящее время не описано.
Исследования, необходимые для диагностики и определения стадии лимфогранулематоза
| Наименование исследования | Цель проведения |
| Анамнез заболевания | Выявление В-симптомов |
| Физикальное обследование | Выявление лимфоаденопатии, гепато- и спленомегалии |
| Биопсия лимфатического узла | Морфологическая диагностика лимфогранулематоза |
| Радиологические исследования (рентгенография, компьютерная томография) | Определение распространенности поражения лимфоидной ткани и нелимфоидных органов (стадирование) |
| Общий анализ крови, фибриноген, белковые фракции, церулоплазмин | Определение биологической активности заболевания |
| Трансаминазы, билирубин, ЛДГ, щелочная фосфатаза, креатинин, мочевина | Определение функции печени и почек до начала лечения |
| Трепанобиопсия костного мозга | Уточнение стадии заболевания |
Рентгенография органов грудной клетки при лимфогранулематозе в двух проекциях проводится для выявления поражения медиастинальных лимфатических узлов, легких и плевры.
Ультразвуковое исследование органов брюшной полости при лимфогранулематозе позволяет диагностировать поражение печени, селезенки и внутрибрюшных лимфатических узлов.
Компьютерная томография органов грудной клетки, брюшной полости и малого таза при лимфогранулематозе — оптимальный метод для определения объема поражения при первичном обследовании и контроля результатов лечения. Исследование позволяет значительно точнее, чем рентгенография и УЗИ, определить стадию процесса, выявить увеличение тех групп лимфатических узлов, которые плохо визуализируются другими методами.
Внедрение компьютерной томографии позволило отказаться от применявшихся ранее для определения стадии лимфогранулематоза методов (нижней лим-фографии и диагностической лапаротомии со спленэктомией).
По показаниям проводятся и другие исследования (радионуклидные — для выявления поражения костной системы, магнитно-резонансная томография — с целью диагностики поражения центральной нервной системы и др.).
В последнее время для оценки объема опухоли и ее ответа на терапию все шире используется более точный, чем КТ, метод — позитронно-эмиссионная томография (ПЭТ). Использование ПЭТ позволяет дифференцировать опухолевые и увеличенные вследствие воспаления лимфатические узлы, обнаруживать минимальные признаки опухоли в нормальных по размеру лимфатических узлах (минимальная остаточная болезнь), точнее диагностировать поражение костного мозга. Использование комбинированной методики (ПЭТ-КТ) еще более увеличивает диагностические возможности.

Наиболее адекватным методом для морфологической диагностики лимфогранулематоза и дифференциального диагноза с другими заболеваниями (инфекции, диффузные болезни соединительной ткани, онкогематологические заболевания, в редких случаях — метастазы солидной опухоли) является гистологическое исследование лимфатического узла, которое при необходимости дополняется иммуногистохимией.
Цитологическое исследование аспирата лимфатического узла обычно позволяет поставить диагноз лимфогранулематоза, однако возможности метода существенно ниже. В связи с этим при увеличении одного лимфатического узла проводится его операционная биопсия и гистологическое исследование. При генерализованной лимфоаденопатии дополнительно к операционной биопсии может быть выполнена аспирационная биопсия другого лимфатического узла. Основное преимущество цитологического метода — быстрая диагностика (один день). В то же время планирование лечения следует проводить только после получения гистологического заключения.
При решении вопроса о целесообразности проведении операционной биопсии следует руководствоваться следующими правилами:
1) биопсия показана при наличии в течение 3-4 недель наблюдения врачом даже одного увеличенного лимфатического узла (размером не менее 2 см) без признаков воспаления;
2) если предполагается связь лимфоаденопатии с перенесенной инфекцией, может быть проведен курс антибактериальной терапии (компрессы, сухое тепло и другие физиотерапевтические методы категорически противопоказаны!), после чего принимается окончательное решение о целесообразности биопсии;
3) для иссечения выбирают наиболее измененный, крупный, глубоко лежащий лимфатический узел;
4) при генерализованной лимфаденопатии используют биопсию шейных, надключичных или подмышечных лимфатических узлов (биопсия паховых лимфатических узлов нежелательна, поскольку интерпретация гистологических изменений затруднена из-за следов массивной антигенной стимуляции).
Обычно лимфатический узел иссекают целиком (эксцизионная биопсия). Частичное иссечение лимфатического узла (инцизионная биопсия) используется при наличии конгломерата лимфатических узлов. При проведении диагностической торако- или лапаротомии (в тех случаях, когда у больного выявлено только увеличение висцеральных лимфатических узлов) и подтверждении при экспресс-исследовании операционного материала диагноза лимфогранулематоза выполняется только биопсия. Радикальное удаление пораженных лимфатических узлов или их конгломератов противопоказано. Это приводит к значительному ухудшению результатов лечения, поскольку:
1) большой объем оперативного вмешательства сопровождается диссеминацией опухоли;
2) на длительный срок откладывается проведение оптимальных при лимфогранулематозе методов лечения: лучевой и/или химиотерапии.

- О заболевании
- Общий анализ крови
- Биохимия
- Итоги и прогноз
- Видео по теме
Лимфогранулематоз, иначе болезнь Ходжкина, представляет собой злокачественное изменение лимфоидной (лимфатической) ткани – структурного комплекса клеток иммунной системы. Развитие онкологического процесса в лимфоидной ткани проходит по четырем стадиям: от единичной опухоли в одном лимфоузле до выхода из лимфатической системы, и распространение на внутренние органы.
Кроме специфического увеличения лимфоузлов, в исходной стадии не наблюдаются соматические симптомы лимфогранулематоза. Анализ крови позволяет предположить наличие патологии по характерным отклонениям показателей от нормы, но не дает оснований для категоричной диагностики. С целью верификации патологии применяется комплекс диагностических методов (лабораторных, аппаратных, хирургических).
Лимфатическая ткань состоит из лимфоцитов и макрофагов. Первые обеспечивают защиту организма от инфекций, паразитов, болезнетворных микроорганизмов (так называемый гуморальный иммунитет). Вторые – являются источниками накопления и нейтрализации антигенов (чужеродных организму соединений, несущих потенциальную опасность).
О заболевании
По гендерной принадлежности лимфогранулематоз чаще встречается у мужской половины населения. Пациенты принадлежат к двум возрастным категориям: молодые люди до 30 лет, и мужчины в возрасте 60+. В списке опухолевые заболеваний кроветворной и лимфатической ткани, иначе неопластических патологий, ЛГМ занимает второе место после лейкоза (рака крови). На детей в возрасте от года приходится около 15% случаев диагностики лимфогранулематоза.
Характерной чертой лимфогранулематоза является возникновение и стремительное разрастание в лимфатической системе гранулем (узелков), содержащих большое количество атипичных клеток Березовского-Штернберга, которые выявляются посредством патогистологического исследования образца биопсии.
Клиническая стадийность определяется масштабами поражения:
- В начальной (локальной) стадии наблюдается одностороннее поражение лимфатических узлов, принадлежащих к одной группе, либо смежного с ними органа.
- Вторая (региональная) стадия характеризуется включением в патологический процесс нескольких групп узлов, расположенных с одной стороны (относительно диафрагмы).
- В третьей (генерализованнной) стадии развивается двухстороннее поражение лимфоузлов.
- В диссеминированной (последней) стадии заболевание охватывает не только лимфатическую систему, но внутренние органы (селезенку, печень, костный мозг).

Стадии имеют литерную классификацию по наличию осложнений: (А) – без интоксикации продуктами распада опухоли, (В) – с присутствием интоксикации, (Е) – метастазирование на внутренние органы. Основная локализация гранулем с разрастающимися клетками Березовского-Штернберга приходится на подмышечные, шейные и паховые лимфатические узлы.
По общему клиническому и биохимическому анализу крови дифференцировать разновидность лимфомы нельзя, однако полученные показатели дают представление о патологических изменениях лимфоидной ткани.
Общий анализ крови
При проведении общего клинического анализа чаще всего используется капиллярная кровь (из пальца). В ходе исследования определяются следующие отклонения основных показателей крови у взрослых при болезни Ходжкина (относительно референсных значений)
| Показатели | Норма | Изменения | |||
| мужчины | женщины | ||||
| кровяные тельца (эритроциты) | 4–5,1 гр/л | 3,7–4,7 гр/л | снижение | ||
| гемоглобин | 130–160 гр/л | 120–140 гр/л | падение из-за уменьшения количества эритроцитов | ||
| скорость оседания эритроцитов (СОЭ) | 1–10 | 2–15 | повышение до 30 вследствие соединения (слипания) эритроцитов | ||
| лимфоциты | 18–40% | 18–40% | резкое снижение | ||
| моноциты | 2–9% | 2–9% | увеличение (способствуют формированию гранулемы) | ||
| нейтрофилы (палочкоядерные / сегментоядерные) | 1–6 /47–72 | 1–6/47-72 | повышение в третьей и четвертой стадии болезни | ||
| эозинофилы | 0–5% | 0–5% | повышение пропорционально росту опухоли | ||
| тромбоциты | 180–320 | 180–320 | уменьшение в процессе развития заболевания | ||
| базофилы | 0–1% | 0–1% | более 1,2% | ||
Изменения в анализе крови трактуется, как сдвиг лейкоцитарной формулы:
- Эозинофилия. Обусловлена мобилизацией эозинофилов, как основных нейтрализаторов чужеродных клеток (при ЛГМ – онкологических).
- Абсолютный моноцитоз. Всплеск моноцитов объясняется стремлением организма избавиться от возникшей гранулемы.
- Тромбоцитопения. Злокачественные клетки вытесняют кроветворную ткань, из-за чего погибают тромбоциты, ответственные за свертываемость крови.
- Базофилия. Рост базофилов вызван их способностью поддерживать воспалительные и онкологические процессы в организме.
Общее количество лейкоцитов (более 4,0 х 10 9 /л) фиксируется уже в исходной стадии развития болезни. Снижение гемоглобина в крови, уменьшение числа эритроцитов (гемолитическая анемия, иначе малокровие) является характерным признаком онкогематологических заболеваний. При проведении лечения лимфогранулематоза, анемия может развиваться на фоне применяемой химиотерапии.
Измерение гематокрита (доли клеточных элементов в общем объеме крови) и цветового показателя, при лимфогранулематозе не играет существенной роли. Данные значения оцениваются для диагностики осложнений, сопутствующих болезни Ходжкина.
Биохимия
Биохимическая микроскопия крови в первую очередь выявляет высокую концентрацию белковых фракций (фибриногена, гаптоглобина, церрулоплазмина, а2-глобулина, С-реактивного белка), что характерно для лимфогранулематоза. Отклонение от референсных значений, может составлять от нескольких десятков до нескольких сотен раз. Высокое производство белков связано со стремлением организма нейтрализовать токсичное воздействие злокачественных клеток.
| а2-глобулин | С-реактивный белок | фибриноген | гаптоглобин | церулоплазмин |
| муж 1,5–3,5 г/л жен. 1,75–4,2 г/л | меньше 5 мг/л. | 2–4 г/л. | 0,8–2,7 г/л. | 0,15–0,6 г/л |
В третьей и четвертой стадии заболевания, когда клетки Рида-Штернберга поражают печень, наблюдается повышенные показатели ферментов АЛТ (аланинаминотрансфераза), АСТ (аспартатаминотрансферазы) и активности щелочной фосфатазы. Увеличивается концентрация общего билирубина, и его фракций (связанного и несвязанного пигмента). Общий билирубин повышается вследствие деструкции эритроцитов и развития печеночных патологий.
Высокий уровень несвязанного пигмента билирубина указывает на рост гранулем в печени и вытеснения ими работоспособных гепатоцитов (печеночных клеток), а также выраженный процесс метастазирования. Повышение уровня связанного пигмента, означает закупорку желчных протоков, и затруднение оттока желчи.
| Билирубин | АЛТ и АСТ | ||||
| общий | связанный | несвязанный | муж. до 40 Ед/л | ||
| 8,5–20,5 мкмоль/л | 0,86–5,1 мкмоль/л | 4,5–17,1 мкмоль/л | жен. до 31 Ед/л | ||
| высокий в 3-й и 4-й стадии развития патологии | увеличен в несколько раз | выше 20 мкмоль/л | от 400 до 4000 мкмоль/л | ||
Неудовлетворительные результаты биохимического анализа крови и ультразвукового исследования печени, по совокупности составляют неблагоприятный прогноз на выживаемость пациента с лимфогранулематозом. Метастазы при болезни Ходжкина могут проникать в любые органы и системы. Наиболее уязвимыми являются печень, селезенка, кости скелета, легкие.
Абсолютную точность диагноза гарантирует гистологическое исследование изъятых клеток лимфатических узлов либо целого узла, удаленного в ходе хирургической операции. Для анализа проводится процедура биопсии. В исследуемом материале определяется наличие признаков болезни:
- клетки Рид-Березовского-Штернберга;
- гранулемы;
- изменение структуры тканей лимфоузлов.
При тяжелом течении ЛГМ выявляются очаги отмершей ткани (некроз) и разрастание соединительной ткани с выраженными рубцами (фиброз). В итоговой стадии диагностируется лимфоидное истощение, с полной заменой лимфоидной ткани фиброзной.
Итоги и прогноз
Прогноз при болезни Ходжкина зависит от своевременной диагностики, стадийности опухолевого процесса, характера течения болезни, и наличия осложнений. После химиотерапии и радиотерапии в процентном эквиваленте выживаемость пациентов в течение пяти лет составляет:
- 90% – при локальной и региональной стадии болезни;
- 80% – при генерализованнной без интоксикации продуктами распада опухоли;
- 60% – при генерализованнной с присутствием интоксикации;
- 45% – при диссеминированной стадии.
Лимфогранулематоз – это злокачественная патология лимфатической ткани, способная метастазировать практически по всему организму. В общеклиническом и биохимическом анализе определяются признаки заболевания, но данные результаты не являются основанием для постановки окончательного диагноза. Диагностировать болезнь Ходжкина можно только посредством расширенного обследования пациента.
Читайте также:

