Диагностика плоскоклеточного рака головы и шеи
К опухолям головы и шеи относят онкологические заболевания носа, рта, гортани, глотки, слюнных желез, придаточных пазух. Опухоли эндокринной, лимфатической, центральной нервной системы и глаз в эту группу не входят.
Доля опухолевых образований области головы и шеи составляет около 20% онкологической заболеваемости. Часто эти опухоли оказываются очень агрессивны: они быстро растут, дают множественные метастазы и с трудом поддаются лечению. Для того, чтобы успешно справляться с опухолями головы и шеи, онкологи взаимодействуют с узкими специалистами, в частности, с отоларингологами, стоматологами и дерматологами.

По расположению различают опухоли губ, слизистой оболочки и полости рта, языка, слюнных желез, глотки, гортани, носа, околоносовых пазух.
Опухоли головы и шеи могут иметь соединительнотканное, эпителиальное, нейрогенное происхождение. По степени зрелости клеток среди них выделяют высокодифференцированные и незрелые, последние хуже поддаются лечению и ухудшают общий прогноз.
Спровоцировать развитие опухолей головы и шеи могут различные причины. Вот лишь некоторые из них:
- злоупотребление алкоголем;
- курение и нюхательно-жевательный табак;
- употребление спиртосодержащих жидкостей для ополаскивания полости рта;
- некоторые вирусы (вирус Эпштейна-Барр, вирус папилломы человека и др.);
- профессиональные вредности (контакт с древесной и текстильной пылью, сажей, краской, металлом и др.);
- радиоактивное излучение;
- регулярное употребление слишком горячей пищи.
Чаще всего новообразования головы и шеи возникают у пациентов в возрасте старше 50 лет. Клинические проявления опухолей данной группы в зависимости от расположения и стадии могут быть очень разнообразными.
Рак губы
До 95% случаев рака губы встречается у мужчин, типичным местом локализации опухоли является нижняя губа. С точки зрения гистологии, злокачественные опухоли губы обычно представляют собой плоскоклеточный рак. Ему чаще всего предшествуют предраковые состояния — хронические трещины, ограниченный гиперкератоз, бородавчатый предрак и др.
Для рака губы на разных стадиях развития характерны местные изменения в виде вдавления или болезненной эрозии, покрытой корочками. Со временем рак губы захватывает все большую площадь и может изъязвляться. Благодаря особенностям расположения рак губы легко распознается на ранних стадиях, поэтому хорошо поддается лечению.
Рак полости рта
До 50% злокачественных опухолей полости рта приходится на рак языка, еще 20% случаев составляет рак дна ротовой полости. Опухоль часто развивается на месте лейкоплакии (характерных роговых пластинок), гиперкератической красной волчанки или красного плоского лишая.
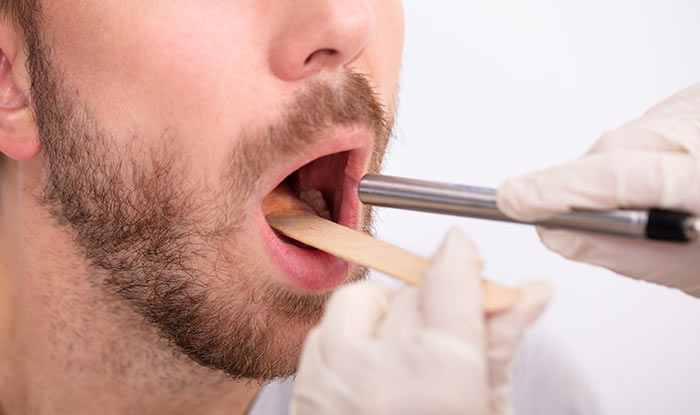
Внешне рак полости рта может иметь вид язвы или инфильтрата (уплотнения). В ряде случаев опухоль выступает над поверхностью слизистой. По строению ткани среди онкологических заболеваний полости рта преобладает плоскоклеточный рак, реже встречается аденокарцинома. Для рака полости рта характерно быстрое и незаметное прорастание в здоровые окружающие ткани и метастазирование в региональные лимфоузлы.
Уже на ранних стадиях рака ротовой полости пациентов беспокоят боль и неприятные ощущения, позднее присоединяются затруднения при глотании и разговоре, припухлость, язвочки, кровотечения из ротовой полости. По мере роста опухоли все симптомы усиливаются, что и становится поводом для обращения к врачу.
Рак слюнных желез
В структуре злокачественных опухолей головы и шеи рак слюнных желез составляет 3–5%. Преимущественно поражаются крупные околоушные железы, а опухоли малых слюнных желез в основном локализуются на нёбе. В слюнных железах можно обнаружить следующие формы:
- мукоэпидермоидный рак;
- ацинозно-клеточный рак;
- цилиндрома;
- аденокарцинома.
Рак слюнных желез дает метастазы в близлежащие лимфатические узлы, иногда — в легкие и кости. Клинически он протекает безболезненно, при осмотре можно обнаружить лишь уплотнение. При прорастании в соседние ткани рак слюнных желез вызывает парез лицевого нерва.
Рак гортани и глотки
Рак гортани в структуре всех злокачественных опухолей составляет около 2%. Наиболее частые его морфологические варианты- плоскоклеточный рак и аденокарцинома. Опухоль может прорастать в стенки органа или имеет вид бугристых разрастаний на широком основании. Рак верхнего отдела гортани считается очень опасным, при поражении голосовых связок прогноз благоприятнее, так как опухоль в этом случае растет медленнее и редко дает метастазы.

Пациенты с раком гортани долгое время жалуются на першение в горле, ощущение инородного тела. При поражении надгортанника рано появляются боли при глотании, если опухоль возникла в области голосовых связок, у больного может наблюдаться охриплость голоса вплоть до полного его исчезновения.
На рак глотки приходится до 12% опухолей головы и шеи. Для него характерны ранние метастазы в лимфоузлы. Рак гортани развивается в труднодоступном для обозрения месте, часто без каких-либо симптомов, поэтому, как правило, обнаруживается на поздних стадиях, когда у пациента уже затрудняется носовое дыхание, ухудшается слух, появляется гнусавость голоса.
Диагностика и лечение
Многие опухоли головы и шеи можно обнаружить при простом осмотре. Если поражается носовая полость, пазухи, гортань или глотка, для осмотра используют специальные инструменты с зеркалами, а также эндоскопическое оборудование. При пальпации можно обнаружить увеличенные лимфатические узлы, а также саму опухоль в виде уплотнения, подвижного или спаянного с соседними тканями.
Новообразования мягких тканей, околоушных слюнных желез легко обнаружить при помощи ультразвукового исследования. Большую роль в детализации строения опухолей головы и шеи играют рентгенологические методы исследования — компьютерная и магнитно-резонансная томография. Окончательный диагноз позволяет установить биопсия ткани опухоли и ее гистологическое изучение.

Радикальный способ лечения опухолей головы и шеи — хирургическое удаление новообразования и региональных лимфатических узлов. Для опухолей первой стадии бывает достаточно только операции, на второй стадии хирургическое лечение комбинируют с радиологическим. Иногда курс лучевой терапии назначают перед оперативным вмешательством для уменьшения размеров опухоли и предупреждения появления метастазов. Облучению в обязательном порядке подвергаются также расположенные в непосредственной близости от опухоли лимфатические узлы.
При раннем обнаружении опухоли в носовой полости, синусах, глотке применяют эндоскопический доступ, если образование небольшое, ограничено капсулой и находится на поверхности слизистой, может быть использована крио- или лазерная деструкция,фотодинамическая терапия. Это наиболее щадящие способы лечения. После удаления опухоли из-за особенностей ее расположения и функционирования пациентам часто необходима пластика в области шеи и лица.
Комбинацию лучевой и химиотерапии применяют с паллиативной целью, когда опухоль невозможно удалить полностью.

Наиболее распространенное некожное новообразование - плоскоклеточная карцинома гортани, за которой следуют плоскоклеточная карцинома языка, небных миндалин и дна полости рта.
Реже встречаются опухолевые заболевания слюнных желез, нижней челюсти, носа, уха. Опухоли щитовидной железы, глаз и кожи также описаны в других главах РУКОВОДСТВА.
За исключением кожи и щитовидной железы >90% раковых заболеваний головы и шеи являются плоскоклеточными (эпидермальными) карциномами, 5% меланомами, лимфомами и саркомами. Саркомы и карциномы слюнных желез и околоносовых пазух чаще встречаются в более раннем возрасте, чем плоскоклеточная карцинома.
Причины опухолей (рака) головы и шеи
Большинство пациентов, 85% и более, с раком головы и шеи имеют отягощенный анамнез в виде употребления алкоголя и/ или курения. К другим причинам можно отнести употребление нюхательного или жевательного табака, длительное нахождение на солнце, рентгенографию головы и шеи, некоторые вирусные инфекции, ношение зубных протезов, хронический кандидози недостаточную гигиену полости рта. Рак полости рта очень распространен в Индии, возможно, из-за жевания особого табака (т. н. бездымный табак панмасала, гутка и т.д.). Длительное нахождение на солнце и применение табачных продуктов являются основными причинами плоскоклеточных карцином нижней губы.
Предрасположенность к развитию рака слюнных и щитовидной железы, а также доброкачественным образованиям слюнных желез имеют пациенты, получавшие радиационную терапию для лечения акне, удаления волос на лице,увеличенной вилочковой железы, нёбных миндалин и аденоидов.
Немаловажную роль в развитии рака носоглотки отводят вирусу Эпштейна - Барр. Так, определенные белки вируса Эпштейна - Барр являются маркерами рецидива рака. Описана взаимосвязь вируса папилломы человека с развитием плоскоклеточных карцином головы и шеи, особенно области ротоглотки. Существуют данные о том, что рак, спровоцированный вирусными агентами протекает легче и имеет лучший прогноз, чем рак, вызванный употреблением табака.
Симптомы и признаки опухолей (рака) головы и шеи
Большинство раковых заболеваний головы и шеи манифестируют в виде новообразований, которые не беспокоят пациентов, могут появляться болезненные язвы на слизистой или более обширное поражение слизистой оболочки. Часто появляется оталгия, часто имеющая иррадиирующий характер, первичной причиной которой является опухоль. Потеря веса объясняется сниженным аппетитом и болью при глотании, что также часто встречается.
Диагноз опухолей (рака) головы и шеи
- Клиническая оценка.
- Биопсия.
- Проводится лучевая диагностика и эндоскопия для оценки распространенности процесса.
Для ранней диагностики рака до появления симптомов особенно важно проводить тщательный осмотр пациента (особенно полости рта). Для скрининговой диагностики можно использовать доступные наборы со специальными щеточками для биопсии. При длительном беспокойстве со стороны головы и шеи (например, боль в горле, осиплость, оталгия) более 2-3 нед. необходимо направить пациента к специалисту.
Для точной диагностики необходимо выполнить биопсию. Для получения дополнительной информации можно использовать несколько видов лучевой диагностики (КТ, МРТ, ПЭТ КТ), эндоскопии и пункции образования шеи.
Стадии опухолей (рака) головы и шеи
Рак головы и шеи может оставаться локализованным от месяцев до нескольких лет. Инвазия локальных тканей, как правило, сопровождается метастазированием в регионарные лимфоузлы, что в большей степени зависит от размера и распространенности образования и сокращает продолжительность жизни наполовину. Метастазирование чаще происходит у иммунокомпрометированных больных. Наиболее частыми отдаленными мишенями метастазов являются легкие, печень, кости и головной мозг.
Стадии рака головы и шеи определяются согласно расположению и размеру первичной опухоли (Т), количеству и размеру метастазов шейных лимфоузлов (N), наличию отдаленных метастазов (М). Для выявления стадии, как правило, необходимо проведение КТ и/ или МРТ, но часто выполняется и позитронно-эмиссионная томография (ПЭТ).
Классификация TNM: T1≤2 см в максимальном поперечном размере - 2-4 см или затрагивает 2 зоны в пределах одной области, Т3 >4 см или затрагивает 3 зоны в пределах одной области, Т4 - имеет инвазивный рост и специфические структуры (4а - резекция возможна, 4Ь - резекция не возможна)
N0 - ни одного; N1 - один лимфоузел 6 см. М0 - ни одного; M1 - имеется.
Прогноз опухолей (рака) головы и шеи
Прогноз благоприятный в случае ранней диагностики и адекватного и своевременного лечения. Как правило, чем менее дифференцирован рак, тем больше шансов образования отдаленных и регионарных метастазов. Наличие отдаленных метастазов значительно снижает выживаемость и очень редко излечивается. Локальная инвазия является критерием для развитой Т-стадии, при инвазии мышцы, кости или хряща, что также существенно снижает выживаемость пациентов. При распространении раковых клеток в нервные ткани возникает сильная боль, параличи, онемение, что свидетельствует о наиболее агрессивном процессе, который связан с метастазами в лимфоузлы и имеет наименее благоприятный прогноз.
При адекватном лечении возможно достичь 5-летней выживаемости у 90% больных с I стадией, 75-80% больных с II стадией, 45-75% больных с III стадией и до 40% больных с IV стадией. Летальность во многом зависит от первичного расположения очага поражения. По сравнению с другими локализациями наиболее высокий уровень выживаемости имеют больные с раком гортани I степени.
Лечение опухолей (рака) головы и шеи
Хирургическое лечение и лучевая терапия одинаково эффективны при лечении опухолей 1 степени, вне зависимости от их локализации, что предоставляет выбор терапии (например, предпочтения пациентов). Исходя из этого врачу следует детально проговорить преимущества и риски всех видов лечения с пациентом. Однако при определенных локализациях некоторые виды лечения имеют больше преимуществ. Например, для лечения рака полости рта на ранних стадиях предпочтительнее использовать хирургическое лечение. При хирургическом лечении раковых опухолей головы и шеи эффективность эндоскопической хирургии идентична открытому доступу, но при этом болевой синдром выражен значительно меньше.
Если в качестве основного метода лечения выбрана лучевая терапия, то она направляется непосредственно на первичный очаг поражения и иногда на шейные лимфоузлы. Лечение лимфатических структур зависит от лучевой терапии или хирургического лечения, гистологических критериев и риска поражения лимфоузлов.
При тяжелых стадиях опухолевого процесса (III и IV стадии) зачастую необходимо комплексное лечение. При поражении костной или хрящевой ткани, как правило выполняется хирургическая резекция первичного очага и регионарных лимфоузлов, чтобы снизить риск лимфогенного распространения. Если первичный очаг поражения удален хирургически, то в послеоперационном периоде выполняется лучевая терапия шейных лимфоузлов, что выполняется при высоком риске, например при множественных пораженных лимфоузлов и экстракапсулярном распространении. Недавние исследования показали, что при добавлении химиотерапии к адъювантной терапии шеи повышается выживаемость и улучшается состояние регионарных лимфоузлов. Существует множество значительных рисков при данном подходе, поэтому химиотерапию стоит также рассматривать.
При наличии прогрессирующей плоскоклеточной карциномы без костной инвазии часто применяется сопутствующая химиотерапия и лучевая терапия. Несмотря на то что сочетание химиотерапии и лучевой терапии является органосохраняющим методом лечения, значительно увеличивается интоксикация, особенно выраженная дисфагия. Радиация в виде монотерапии применяется у ослабленных пациентов с прогрессирующим течением заболевания, при непереносимости химиотерапии и высоком риске при общей анестезии.
Химиотерапия в основном используется для химиочувствительных опухолей, таких как лимфома Беркета, или для пациентов с обширным метастазированием (с поражением печени и легких). При неэффективности других методов лечения для уменьшения болевого синдрома и уменьшения размера опухоли с паллиативной целью используют некоторые препараты - ципластин, флуороурацил, блеомицин и метотрексат. Такое лечение дает положительный, но кратковременный эффект, и остановить раковый процесс не поможет.
Рецидивирование опухолей. Профилактика рецидивирования опухоли после проведенного лечения является сложной задачей и имеет ряд потенциальных осложнений. Наличие при пальпации образования плотной консистенции или язвенного очага с отеком и болью на месте первичного очага в значительной степени свидетельствует о наличии рецидива опухоли. Таким пациентам следует выполнять КТ (с тонкими срезами) или МРТ. При локальном рецидиве после хирургического лечения все лоскуты и рубцовая ткань иссекаются вместе с новообразованием. Ограниченный эффект можно достигнуть при лучевой терапии, химиотерапии или их сочетании. При появлениии рецидива у пациентов после проведенной лучевой терапии не рекомендуется ее повторять, наиболее оптимально использовать хирургическое лечение.
Симптоматическое лечение. Боль наблюдается при раковых заболеваниях области головы и шеи, но существует ряд методов купирования болевого синдрома. Благодаря паллиативной хирургии и лучевой терапии удается некоторое время контролировать боль, а в некоторых случаях (30-50%) химиотерапия может оказывать положительный эффект сроком на 3 мес. Для качественного обезболивания необходимо соблюдать ступенчатый подход.
Часто больные жалуются на боль, снижение аппетита, поперхивание слюной и другие проблемы, что значительно помогает в диагностике.
Побочные эффекты лечения. Любой метод лечения рака имеет потенциальные осложнения. Поскольку при многих методах лечения отмечается идентичный результат то необходим лечения, основываясь на возможных последствиях такого лечения.
Несмотря на то что многие полагают, что после хирургического лечения больным требуется длительная реабилитация для восстановления голоса и глотания - это не так. Качественно восстановить голос практически до нормальных характеристик можно, используя протезы, трансплантаты.
К токсическим эффектам химиотерапии относится слабость, сильная рвота и тошнота, мукозит, потеря волос, гастроэнтерит, гемато-поэтическую и иммунную супрессию, а также инфекцию.
Лучевая терапия при раке головы и шеи может вызывать ряд серьезных побочных эффектов. Функциональность слюнных желез в радиусе облучения с интенсивностью 40 Грей, что приводит к ксеростомии. С развитием новых методов лучевой терапии, таких как лучевая терапия низкой интенсивности, позволяет минимизировать или исключить токсическое воздействие на слюнные железы у некоторых пациентов. Также используются радиопротекторы для защиты слюнной железы от радиации (амифостин). Также может возникать нарушение кровоснабжения костей, особенно нижней челюсти, что вызывается при дозировке >60 Грей, а также может возникнуть остеорадионекроз. При таких состояниях возникает разрушение зуба при удалении, а также распад костей и мягких тканей. Таким образом, стоматологическое лечение следует проводить до лучевой терапии. Часто отмечаются потеря вкуса (агезия) и ухудшение обоняния (дисосмия).
Профилактика опухолей (рака) головы и шеи
Важным критерием эффективности лечения является исключение всех факторов риска, пациентам рекомендуется бросить курить и лимитировать употребление алкоголя. Исключение факторов риска также помогает снизить вероятность рецидива у больных, излеченных от рака.
Первичный рак выявляется у 5% пациентов в год (максимально 20%); риск развития рака ниже у пациентов, исключивших факторы риска.
Для предотвращения рака нижней губы необходимо использовать солнцезащитный бальзам для губ и прекратить курение. Учитывая, что в 60% случаев рак головы и шеи выявляется на III и IV стадии, необходимо проводить своевременную тщательную орофарингоскопию, что позволяет уменьшить заболеваемость и смертность.











Плоскоклеточный рак головы и шеи

— Илья Станиславович, к каким локализациям относится рак верхних дыхательных и пищеварительных путей?
Изучать опухоли верхних отделов пищеварительных и дыхательных путей начали еще в XVIII веке. Один из генералов войны за независимость в США умер от рака щеки. От рака верхней челюсти скончался Н.И. Пирогов, причем осмотревший его в Вене великий хирург Бильрот понял природу болезни, но решил, что 70-летний старик не перенесет операции. Историки допускают, что Первая мировая война, может, и не началась, если бы, процарствовав всего 3 месяца, не скончался в 1888 г. от рака гортани германский император Фридрих III. В отличие от вступившего вслед за ним на престол Вильгельма это был весьма миролюбивый политик. Гистологические препараты, на основании которых проводилось лечение Фридриха III, изучал сам Рудольф Вирхов, и он не смог поставить по ним правильный диагноз.
— А их часто пропускают?
— К сожалению, да. Например, в РФ плоскоклеточные опухоли глотки у 84% больных выявляются уже на III—IV стадии, а полости рта и гортани — у 64%, то есть очень поздно. Поэтому более 1/2 больных плоскоклеточным раком погибают уже в течение года после постановки диагноза. Всего же в мире ежегодно выявляют примерно 686 тысяч новых случаев такого рака, умирают 376 тысяч больных; соответственно в РФ — 21 и 11 тысяч. Плоскоклеточный рак составляет до 5% всех опухолей человека. Пока он занимает в разных странах 10—13-е место по распространенности среди злокачественных новообразований, но число случаев такого рака быстро увеличивается. За последние 30 лет отмечен трехкратный рост указанной заболеваемости.
— С чем это связано?
— Одной из причин такого стремительного роста стало то, что к уже известным и весьма значимым факторам риска, а именно курению и злоупотреблению алкоголем, прибавился новый. Все больше случаев рака ротоглотки, в том числе неба, миндалин и корня языка, вызывается вирусом папилломы человека. Эта тенденция обозначилась в 1960—70-е годы в связи с сексуальной революцией и распространением орально-генитальных контактов. В 2008 году в Северной Америке уже 56% случаев рака ротоглотки наступало из-за инфицирования этим вирусом, в Северной и Западной Европе — 39%, в Японии — 52%. В результате разительно изменился типичный портрет пациента с плоскоклеточным раком. Если раньше это был пожилой мужчина с низким уровнем образования, много курящий, злоупотребляющий спиртным, небрежно относящийся к своему здоровью, то есть социально-проблемная личность, то сегодня все чаще мы ставим диагноз социально благополучному человеку молодого и среднего трудоспособного возраста, малокурящему, не злоупотребляющему алкоголем. Казалось бы, такие пациенты, заботящиеся о своем здоровье, должны обращаться к лор-врачу уже при первых признаках плоскоклеточного рака. На самом же деле мы часто встречаем запущенные опухоли и у этой категории пациентов. Поэтому я и мои коллеги придаем в нашей работе большое значение проблеме настороженности в плане этого заболевания.
— Ревнители пуританских правил, видимо, констатировали, что традиционно гинекологический рак, обусловленный вирусом папилломы человека, вторгнувшись по вине греховности людей в область лор-органов, проявил себя в новой для него локализации как беспощадная и смертельно опасная болезнь?
— Нет, в конечном итоге это неверно, хотя, судя по некоторым особенностям этих новообразований, все должно было сложиться именно так. С одной стороны, обусловленная не традиционными для плоскоклеточного рака мутациями в генах р16 и р53, как и ситуацией генетической нестабильности или анеуплоидией, а вирусом, обсуждаемая нами сегодня опухолевая болезнь характеризуется быстрым появлением регионарных метастазов в регионарных лимфатических узлах. Но, с другой стороны, вызванный вирусом папилломы рак ротоглотки отлично отвечает на химиолучевое лечение. В результате 5-летняя выживаемость таких больных превышает 80%, что почти в 2,5 раза выше аналогичного показателя не инфицированных вирусом пациентов с той же локализацией рака. Объяснить этот феномен пока нельзя.
— Каковы основные симптомы опухолей лор-органов?
Красные или белые пятна на слизистой оболочке полости рта; шишкообразная опухоль в области головы и шеи, болезненная или безболезненная; боли при глотании; неприятный запах изо рта, не связанный с гигиеническими проблемами; охриплость или изменение голоса; затруднение носового дыхания или постоянная заложенность носа; частые носовые кровотечения или необычные выделения из носа; затруднение дыхания; боли или затруднения при жевании, глотании или движениях челюсти или языка — вот неполный набор начальных симптомов опухолей лор-органов. К симптомам уже распространенного рака относятся двоение в глазах, онемение или слабость мышечной системы в области головы и шеи, боль в ухе либо в области нижней челюсти, кровь в слюне или в мокроте, потеря зубов, долго не устанавливающиеся зубные протезы, необъяснимая потеря веса, слабость. Столь большое разнообразие симптомов плоскоклеточного рака возникает потому, что он развивается вблизи жизненно важных органов человека, находящихся в сложнейших анатомо-топографических взаимоотношениях. У опухолей разных локализаций существуют и свои характерные начальные симптомы, например, при раке гортани это охриплость голоса, боль при глотании и одышка.
— Как выглядят такие опухоли при визуальной и пальпаторной оценке?
— В начальный период клинического течения речь идет либо о небольших поверхностных язвах, либо об узловатых уплотнениях слизистой оболочки и подлежащих тканей, или о новообразованиях папиллярного вида. При дальнейшем развитии опухолей отмечаются сначала экзофитные, а затем эндофитные формы. В первом случае регистрируются опухоли грибовидной формы с бляшковидными или папиллярными выростами или язвы с краевым валиком активного опухолевого роста, причем, несмотря на увеличение ее размеров, она все же остается поверхностной, а опухолевый валик как бы отграничивает процесс. Далее выявляются уже язвы на массивном опухолевом инфильтрате. Они часто принимают вид глубоких щелей; инфильтративная форма характеризуется диффузным поражением органа.
— Диагностика плоскоклеточного рака головы и шеи в основном ограничивается осмотром и пальпацией этих обычно поверхностных новообразований, а также биопсией — после этого опытный онколог уже может поставить диагноз?
— Этого никогда недостаточно для уточнения диагноза и начала лечения. Необходима также пальпаторная и сонографическая оценка лимфатических узлов шеи, рентгеновское исследование органов грудной клетки, УЗИ печени. Значительно лучший результат, чем оценка невооруженным глазом, дает фиброларингоскопия, а при необходимости и непрямая ларингоскопия.
— Как лечатся различные виды плоскоклеточного рака головы и шеи?
— Сегодня уходят в прошлое представления, согласно которым возможен некий единый комплексный подход, а соответственно и общая тактика лечения при плоскоклеточном раке разных локализаций и стадий течения. Большинство моих коллег считают, и это отражено в наиболее авторитетных последних рекомендациях, что алгоритмы терапии при разных локализациях и стадиях отличаются. Хотя и есть некая общая стратегия: на ранних стадиях рака применяется лучевая терапия, на местнораспространенных — химиолучевая, на рецидивных и метастатических — химиотерапия либо симптоматическое лечение. А хирургические операции могут применяться на любой из перечисленных стадий.
Команда специалистов в борьбе за жизнь таких больных включает хирурга, радиолога и химиотерапевта. Но работу последнего может выполнять и хирург, что нередко приходится делать и мне. Вообще же роль хирурга в выработке решения о тактике лечения и его проведении здесь очень важна, потому что только он может понять, операбельна ли данная опухоль, как проводить вмешательство не только с лечебными целями, но и для решения задач эстетической и функциональной реабилитации. Возможности пластической хирургии при плоскоклеточном раке сегодня очень велики. Мы работаем и с перемещенными лоскутами, и с реваскуляризированными и аллотрансплантатами, применяем инновационные искусственные материалы для замещения дефектов тканей.
— Можно ли привести примеры конкретных тактик лечения при разных опухолях головы и шеи?
— Например, на ранних стадиях рака полости рта мы выбираем что-то одно — радикальную операцию или лучевую терапию. На умеренных стадиях того же рака нужна комбинация: операция и лучевая терапия. А если близость опухоли к краю резекции менее 1 мм и выявлено экстракапсулярное распространение метастатического поражения, то необходимо и послеоперационное химиолучевое лечение. При раке гортаноглотки I—II стадии применение одного вида лечения эффективно и предпочтительно: это лучевая терапия, или органосохраняющая операция, либо лазерная деструкция. А вот на III—IV стадии необходимо комбинированное лечение, то есть ларингэктомия и химиолучевая терапия.
— Какие химиопрепараты используют при лечении плоскоклеточного рака?
— Прежде всего циспластин и фторурацил как наиболее эффективная терапевтическая комбинация, а также карбоплатин и паклитаксел. С 1980-х полихимиотерапия широко применяется для лечения плоскоклеточного рака. Однако, к сожалению, с увеличением курсов индукционной полихимиотерапии и появлением конкурентного химиолучевого лечения повышение выживаемости больных стало ассоциироваться с увеличением токсических реакций, часто несопоставимых с полученным эффектом. Поэтому потребовались химиопрепараты с другими механизмами действия, что сегодня реализуется в развитии таргетной терапии.
— А на какой сигнальный путь в случае обсуждаемого нами рака адресовано ее воздействие?
— Почти во всех случаях плоскоклеточного рака экспрессируется рецептор эпидермального фактора роста. Такая экспрессия обычно коррелирует со снижением безрецидивной и общей продолжительности жизни. Таким образом, главной целью таргетного лечения данного рака становится воздействие на рецепторы эпидермального фактора роста, активно участвующие в прогрессировании опухоли. Другие сигнальные пути, повреждение которых может быть фактором патогенеза этого рака, сегодня активно изучаются, но полученные данные, как и результаты клинических испытаний, еще не позволили уверенно внедрить в практику лечения указанного заболевания какие-либо другие таргетные препараты, кроме одного — цетуксимаба.
Это моноклональное антитело иммуноглобулина G1 обладает высоким сходством к фактору роста и, взаимодействуя с ним, блокирует лиганд-индуцированный процесс фосфорилирования данной молекулы. Тогда прекращается подача сигнала к ядру раковых клеток, подавляется их пролиферация, ангиогенез, опухолевая инвазия и метастазирование с одновременной стимуляцией апоптоза и повышением чувствительности клетки к облучению и химиотерапии.
— А что показали результаты клинических испытаний?
— А какие результаты принесло включение цетуксимаба в схемы химиолучевого лечения?
— Если говорить о местнораспространенном раке, то заметного успеха добиться не удалось. Например, в одном исследовании сравнивались результаты конкурентного химиолучевого лечения больных III и IV стадий. В первой группе конкурентное химиолучевое лечение проводилось по традиционной схеме с введением только цисплатина, а во второй — цисплатина и цетуксимаба. Достоверных различий общей и безрецидивной выживаемости в этих двух группах не обнаружилось. Зато при рецидивном и метастатическом раке таргетная терапия оказалась намного более действенной.
Напомню, что примерно у 50% пациентов с выявленным плоскоклеточным раком после первичного лечения разовьются регионарные или отдаленные метастазы либо наступит рецидив опухоли. Но только для 30% этих пациентов возможно радикальное хирургическое вмешательство. При развитии рецидива опухоли и невозможности выполнения такого вмешательства пациентам обычно предлагают химиотерапию как лечение первой линии. С точки зрения ограниченных возможностей лечения эти пациенты давно нуждались в более современных химиотерапевтических средствах. Однако за последние десятилетия не появилось комбинаций химиопрепаратов, которые улучшали бы показатели их выживаемости. И еще подчеркну, что стандартом химиотерапии первой линии при рецидивах и метастазах плоскоклеточного рака являлась комбинация цисплатина и фторурацила, но ее применение лишь увеличивало число ответов опухоли на химиотерапию, не изменяя показателей выживаемости.
Пожалуй, для этой категории пациентов и были получены самые многообещающие результаты при применении таргетной терапии. Основные достижения добавления цетуксимаба к полихимиотерапии с использованием цисплатина и фторурацила были продемонстрированы в завершенном в 2012 году Европейском исследовании III фазы EXTREME с участием более чем 400 пациентов. Исследование дало главный ответ: медиана продолжительности жизни была значительно больше у пациентов, леченных с применением цетуксимаба и полихимиотерапии, по сравнению с группой, где применялась только она. Анализ безопасности показал, что добавление цетуксимаба не увеличило количества характерных побочных эффектов, свойственных стандартной полихимиотерапии.
Таким образом, единственной комбинацией химиопрепаратов, не только дающей увеличение количества полных и частичных регрессов, но и увеличивающей продолжительность жизни пациентов с рецидивами и отдаленными метастазами плоскоклеточного рака головы и шеи, является схема с использованием цетуксимаба, цисплатина и фторурацила. На сегодняшний день эта комбинация химиопрепаратов стала золотым стандартом при сравнении эффективности применения различных химиопрепаратов в лечении этих опухолей для всех крупных многоцентровых исследований.
— Что бы вы хотели сказать в заключение нашей беседы?
— С удовлетворением замечу, что в последние годы появление таргетных препаратов и, в частности, цетуксимаба, как и результаты исследований его применения для больных с наиболее тяжелыми формами плоскоклеточного рака головы и шеи, а именно неоперабельных локо-регионарных рецидивов и отдаленных метастазов, дает обоснованную надежду на увеличение арсенала химиотерапевтических средств в борьбе за жизнь таких больных.
Читайте также:

