Что такое бранхиогенная киста симптомы
БРАНХИОГЕННАЯ КИСТА (греч, branchia, мн. ч., жабры, жаберные щели + gennao порождать; син. боковая жаберная киста) — ретенционная киста, формирующаяся из жаберных свищей, образовавшихся в результате порока развития — частичного незаращения жаберных щелей. Бранхиогенные кисты возникают на ранних этапах (3—9-я неделя) внутриутробного развития зародыша. К этому времени у зародыша между пятью жаберными дугами имеются внутренние (энтодермальные) карманы и наружные (эктодермальные) бороздки. В течение нескольких дней они превращаются в узкие ходы, которые, за исключением первой пары, постепенно исчезают. В редких случаях процесс инволюции этих каналов бывает неполным, и они превращаются в свищи: наружный, эктодермальный, открывающийся на боковой поверхности верхней части шеи, и внутренний, энтодермальный, открывающийся в глотку, реже в гортань или трахею. Вторые концы тех и других свищей слепо кончаются в мягких тканях шеи. Такие свищи называются неполными, в отличие от полных, образующихся при слиянии внутреннего и наружного свищей в результате исчезновения разделяющей их запирательной пластинки, состоящей из сомкнутых листков энто- и эктодермы. В некоторых случаях оба конца свища остаются закрытыми. Из таких замкнутых свищей в дальнейшем формируются кисты. Главное значение в образовании кист придается остаткам вторых и третьих жаберных карманов и бороздок. Топография, гистологическое строение и содержимое кист зависят от свищей, из которых они происходят: из наружного свища образуется более подвижная киста, расположенная ближе к поверхности, кнутри от грудино-ключично-сосцевидной мышцы; подобно названному свищу она выстлана ороговевающим многослойным плоским эпителием, под к-рым нередко встречаются дериваты кожи; содержимое ее — атероматозная масса, иногда с примесью волос (дермоидная Бранхиогенная киста). Киста, происходящая из внутреннего свища, лежит глубже, менее подвижна, выстлана, как и соответствующий свищ, многорядным цилиндрическим, обычно мерцательным, реже неороговевающим плоским эпителием. В подэпителиальном слое кист почти всегда находится в большем или меньшем количестве лимфоидная ткань, часто имеющая строение типичного лимф, узла. Энтодермальная киста содержит серозную или слизистую жидкость.
Содержание
- 1 Клиническая картина
- 2 Дифференциальный диагноз
- 2.1 Рентгенодиагностика бранхиогенных кист и свищей
- 3 Лечение
Клиническая картина
Б. к. не имеет типичных симптомов и только в редких случаях, когда кисты достигают значительных размеров, смещая гортань, пищевод, сосудисто-нервный пучок, наблюдаются затруднения дыхания и дисфагия. Б. к. представляет собой округлое образование плотноэластической консистенции размером 4—5 см, располагающееся по внутреннему краю грудино-ключично-сосцевидной мышцы, ближе к углу нижней челюсти. Киста подвижна, безболезненна при пальпации; кожа над ней не изменена. Воспаление является наиболее частым осложнением Б. к. и обычно связано с наличием тонких свищевых ходов, по к-рым киста сообщается с глоткой. В таких случаях развивается абсцесс шеи и после затихания воспаления формируется свищ.
Б. к. обычно диагностируется в детском возрасте и, как исключение, в пожилом возрасте и у новорожденных.
Дифференциальный диагноз
Б. к. имеют сходную клиническую картину с кистозной лимфангиомой. Иногда только гистологическое исследование позволяет уточнить диагноз. Инфицированную кисту дифференцируют с гнойным неспецифическим лимфаденитом: анамнестические данные помогают выявить существование кистозного образования до начала воспаления. В таких случаях показано оперативное лечение. В отличие от лимфаденита, после вскрытия кисты на месте разреза сформировывается свищ. В ряде случаев приходится дифференцировать Б. к. также с бранхиогенной карциномой, метастазами в лимф, узлы шеи, лимфогранулематозом, опухолями каротидной, щитовидной и околощитовидных желез, тератомами шеи, аневризмами сосудов, липомами, абсцессами и т. д. Пункция кисты обычно помогает установить диагноз путем микроскопического и хим. исследования содержимого. Особенно характерно для Б. к. наличие эпителиальных клеток в пунктате.
Бранхиогенные свищи нередко выявляются вскоре после рождения ребенка. При полных свищах наружное отверстие локализуется по медиальному краю грудино-ключично-сосцевидной мышцы; внутреннее — расположено за задней небной дужкой на уровне нижнего полюса миндалины. При неполных свищах отверстие чаще открывается снаружи. Отделяемое — слизистое или гнойное, обильное. Свищевой ход прощупывается в подкожной клетчатке в виде плотного тяжа.
Дифференцировать бранхиогенные свищи приходится со свищами туберкулезной этиологии или возникающими в связи с хроническим остеомиелитом нижней челюсти.
Уточнению диагноза помогает фистулография (см.), а при полных широких свищах — введение красящего вещества. Появление краски в полости глотки говорит о врожденном характере заболевания.

На обычных и послойных рентгенограммах шеи Б. к. не дает ясного изображения. Лишь при значительной величине кисты может определяться изменение нормальной структуры мягких тканей шеи. Рентгенологическое исследование приобретает важную роль при наличии наружного свища, обусловленного Б. к. В этих случаях через наружное свищевое отверстие вводят контрастное вещество, нагретое до t° 30—33°. Введение контрастной массы облегчается при наличии второго, внутреннего свища или при поверхностно расположенной кисте. После окончания введения производят переднюю и боковую рентгенограммы шеи (рис. 1) в сидячем положении исследуемого.
Фистулограммы позволяют установить направление, калибр и протяженность свищевого хода, местоположение, форму и размеры Б. к. и ее топографические отношения с органами шеи (глоткой, гортанью, трахеей). Эти данные необходимы для точной топической диагностики и выбора метода оперативного вмешательства.
Лечение
Лечение Б. к. и свищей только хирургическое. Операцию проводят под эндотрахеальным наркозом. Специальной подготовки обычно не требуется.
Иссечение Б. к. производят через поперечный разрез. Кисту осторожно отпрепаровывают (не вскрывая) от фасциального влагалища крупных сосудов. Затем полностью выделяют соединительнотканный тяж, идущий в глубину шеи. В ряде случаев для этого приходится пользоваться дополнительным разрезом по краю нижней челюсти (см. ниже). После удаления кисты рану послойно ушивают.

Операцию иссечения бранхиогенного свища начинают с овального иссечения наружного отверстия (рис. 2). Затем выделяют свищевой ход, осторожно отсепаровывая его от плотных сращений с влагалищами крупных сосудов шеи. Для облегчения дальнейших манипуляций производят дополнительный разрез у угла нижней челюсти (над проекцией свища), куда выводят мобилизованную часть свищевого хода.
Затем в просвет свища вводят пуговчатый зонд, по которому отсепаровывают свищевой ход возможно ближе к глотке, перевязывают кетгутовой нитью и отсекают. При широких полных свищах проксимальную часть их на зонде выворачивают в полость глотки, отсекают, а образовавшееся отверстие ушивают. Рану зашивают наглухо.
В послеоперационном периоде назначают на 5—6 дней антибиотики широкого спектра действия и физиотерапевтические процедуры (токи УВЧ). Швы снимают на 8—9-й день. Дети нуждаются в диспансерном наблюдении 6—12 мес., т. к. при нерадикальном проведении операции могут возникнуть рецидивы.
Библиография: Абрикосов А. Частная патологическая анатомия, с. 81, М., 1947; Баиров Г. А. Врожденные кисты и свищи шеи, в кн.: Хирургия пороков развития у детей, под ред. Г. А. Баирова, с. 94, Д., 1968; Всигловский Р. И. О боковых (так называемых жаберных) свищах и кистах шеи, Труды 7-го съезда российских хир., с. 191, Спб., 1908; Лурье Т. М. и Молоков С. А. К хирургическому лечению врожденных свищей и кист шеи, Хирургия, № 3, с. 63, 1961, библиогр.; Орлов В. С. К методике хирургического лечения боковых свищей шеи, Вестн, хир., т. 101, № 10, с. 118, 1968; он же, О методике фисту-лографии при врожденных боковых свищах шеи большой длины, там же, т. 100, № 2, с. 28; Bhaskar S. N. a. Bernier J. L. Histogenesis of branchial cysts, Amer. J. Path., v. 35, p. 407, 1959; Сaffey J. Pediatric X-ray diagnosis, Chicago, 1967; Kaufmann E. Lehrbuch der speziellen pathologischen, Anatomie, Bd 2, T. 3, S. 1488, B., 1960; Little J. W. a. Rickies N. H. The histogenesis of the branchial cyst, Amer. J. Path., v. 50, p. 533, 1967; Meyer H. W. Congenital cysts and fistulae of the neck, Ann. Surg., v. 95, p. 226, 1932.
Г. А. Баиров; И. М. Верткин (пат. ан ), Г. М. Земцов (рент.).

- Боль при надавливании на новообразование
- Выделение гноя из свища
- Вялость
- Головокружение
- Интоксикация
- Невозможность полного сгибания шеи
- Отечность в пораженном месте
- Повышенная температура в пораженной области
- Покраснение кожи в месте поражения
- Рвота
- Ребенок не может держать голову
- Слабость
- Субфебрильная температура
- Тошнота
- Ухудшение общего состояния
- Шишка на шее
Киста шеи – опухолевидное образование полого типа, которое располагается на боковой или передней поверхности шеи, чаще всего врождённого характера, однако может быть следствием врождённого свища шеи. Боковые кисты являются следствием врождённой патологии развития плода, тогда как срединная киста шеи у ребёнка диагностируется в возрасте от 4 до 7 лет, довольно часто может протекать бессимптомно. В половине случаев новообразование нагнаивается, что приводит к опорожнению гнойника и формированию свища.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика
Лечение только хирургическое. Пункцию используют крайне редко, так как скапливание жидкости или кашеобразной массы через некоторое время происходит повторно. Согласно международной классификации болезней этот патологический процесс относится к другим врождённым аномалиям лица и шеи. Код по МКБ-10 – Q18.
Этиология
Боковая или бранхиогенная киста шеи, в большинстве случаев, является врождённой патологией и диагностируется при рождении. Происходит это из-за неправильного развития жаберной щели и дуг, формирование полого новообразования происходит на 4–6 неделе беременности.
Следует отметить, что боковая киста шеи опаснее срединной формы, так как в большинстве случаев, при условии отсутствия своевременного лечения, перерождается в злокачественное образование. Также при разрастании такая форма кисты шеи может сдавливать нервные окончания и близлежащие органы, что может приводить к сопутствующим патологическим процессам. Так же, как и другие формы полых опухолевидных образований, может самопроизвольно вскрываться и приводит к незаживающим жаберным свищам.
Срединная киста у взрослых (тиреоглоссальная) может быть следствием таких этиологических факторов:
- лимфаденит;
- развитие онкологического процесса в организме;
- травма;
- инфекционное заболевание.
В 60% случаев срединная киста шеи нагнаивается, что может вызывать нарушения глотательной функции и речи. В некоторых случаях такое новообразование самопроизвольно вскрывается, что приводит к формированию свища.
Точные причины развития патологии жаберной щели и дуг во время развития плода, не установлены. Однако клиницисты выделяют такие возможные предрасполагающие факторы:
При наличии такого симптома у ребёнка следует незамедлительно обращаться к врачу. Игнорировать такое клиническое проявление крайне опасно, так как велика вероятность перерождения новообразования в злокачественную опухоль.
Классификация
Выделяют два основных вида новообразований на шее:
- боковая или бранхиогенная;
- срединная или тиреоглоссальная.
Боковые кисты, в свою очередь, разделяются на:
- однокамерные:
- многокамерные.

По структуре и принципу образования выделяют такие формы новообразований:
- дермоидная киста шеи – относится к врождённым патологиям, лежит на поверхности, не прикрепляется к глотке. Как правило, такое новообразование наполнено клетками сальных и потовых желез, волосяных фолликул;
- жаберная — располагается в области кости под языком, состоит из эпителий карманов жабр.
Также может использоваться следующая классификация кист шеи, по характеру образования и локализации:
- гигрома — мягкое и гладкое образование, которое располагается в нижнем шейном отделе;
- венозная гемангиома;
- первичная лимфома – группа спаянных уплотнённых узлов;
- нейрофиброма – неподвижные, плотные по консистенции образования, диаметр от 1 до 4 сантиметров;
- щитовидная-язычковая – может локализоваться в области гортани и шеи, передвигается вверх или вниз в процессе глотания;
- жировые опухоли.
Вне зависимости от того, какая этиология у новообразования, оно подлежит хирургическому удалению, так как риск перехода в злокачественную форму есть практически всегда.
Симптоматика
Некоторые формы новообразования на шее у детей или взрослого длительное время могут протекать бессимптомно. По мере разрастания полой опухоли могут присутствовать такие симптомы:
- невозможность полного сгибания шеи;
- при пальпации новообразования ощущается боль;
- опухоль подвижна, кожные покровы неизменены, но возможно покраснение;
- ребёнок не может держать голову;
- слабость, вялость;
- субфебрильная температура тела, также возможно местное повышение температуры;
- признаки общей интоксикации организма — тошнота, рвота, общее недомогание.
Если начался процесс нагноения, то могут присутствовать такие симптомы клинической картины:
- местное покраснение кожи, отёчность;
- повышенная температура тела;
- слабость, головокружение;
- сильная болезненность при пальпации;
- гнойный экссудат вытекает наружу, реже в ротовую полость;
- кожа вокруг устья может покрываться корками.
При наличии таких клинических признаков следует незамедлительно обращаться за медицинской помощью. Гнойный процесс может привести к абсцессу, флегмоне и другим заболеваниям, опасным для жизни.

Следует понимать, что выход наружу гнойного экссудата нельзя расценивать как выздоровление и исключение потребности обращения к врачу. Образованный свищ никогда не заживает самостоятельно, а скопление жидкости в опухоли практически всегда происходит повторно через некоторое время. Кроме этого, существенно возрастает риск малигнизации.
Диагностика
В первую очередь проводится физикальный осмотр больного с пальпацией кисты на шее. Также во время первичного обследования врач должен собрать личный и семейный анамнез.
Для уточнения диагноза могут проводить такие лабораторно-инструментальные методы исследования:
- пункция жидкости из полого образования для последующего гистологического исследования;
- анализ крови на онкомаркеры;
- УЗИ шеи;
- фистулография;
- КТ при необходимости.
Общие клинические исследования крови и мочи, в этом случае, не представляют диагностической ценности, поэтому проводятся только при необходимости.
Лечение
В этом случае лечение только операбельное, консервативные методики не эффективны. Пункция используется только в самых крайних случаях, когда проведение операции не представляется возможным по медицинским показателям. Чаще всего это касается пожилых людей. В таком случае осуществляется аспирация содержимого опухоли с последующим промыванием антисептическими растворами.
Что касается традиционного удаления кисты шеи, то такая операция проводится под наркозом, иссечение может осуществляться как через рот, так и наружно, в зависимости от клинических показателей. Для предупреждения рецидива иссечение проводится вместе с капсулой.
Удаление боковых опухолей сложнее, так как новообразование локализуется около сосудов и нервных окончаний.
Если больной поступил уже с гнойным процессом и образованием, то выполнятся вскрытие и дренирование опухоли с последующим удалением свищей. Иссечению подлежат все свищи, даже тонкие и малозаметные, так как они могут стать причиной рецидива. Для уточнения их локализации хирург предварительно может вводить окрашивающий препарат (метиленовый синий, бриллиантовую зелень).
После операции больному назначается противовоспалительная и антибактериальная терапия. Также следует осуществлять регулярные перевязки с обязательной обработкой ротовой полости антисептическими веществами.
В постоперационный период больному следует соблюдать диету, которая подразумевает следующее:
- из рациона на период лечения нужно исключить кислую, острую и слишком солённую, грубую пищу;
- напитки и блюда нужно употреблять только тёплыми;
- блюда должна быть жидкими или пюреобразными.
Если оперативное вмешательство будет осуществлено своевременно, то риск рецидива или развития онкологического процесса практически отсутствует. Длительной реабилитации не требуется.
Профилактика
К сожалению, в этом случае нет действенных методов профилактики. Настоятельно рекомендуется не заниматься самолечением и своевременно обращаться к квалифицированному врачу. В таком случае риск развития осложнений минимальный.
Причины развития боковой кисты шеи
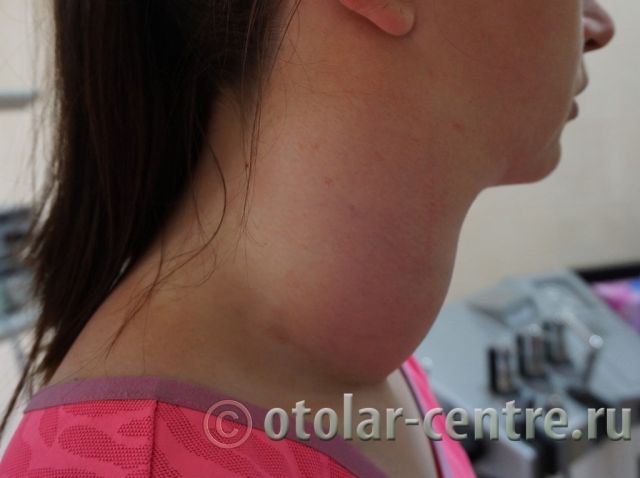
Боковая киста шеи или бранхиогенная опухоль (название заболевания произошло от греческого слова "kystis"- пузырь) относится к врожденным доброкачественным опухолевым образованиям, которая является следствием патологического эмбрионального развития плода. Многолетние исследования указывают на прямую связь с аномальным внутриутробным развитием плода на начальном сроке беременности.
Признаки и симптомы боковой кисты шеи
Раннюю стадию развития шейной кисты обнаружить бывает крайне сложно. Это связано с тем, что существует довольно много других болезней, имеющих сходную симптоматику. Однако существуют параметры симптомов наличия боковой кисты шеи, проявляющиеся вследствие различных инфекционных воспалительных процессов или травматизации :
- появление небольшой по размерам припухлости в области сонной артерии;
- нарушение глотательного процесса пищи;
- болевые ощущения вследствие давления на сосудисто-нервный пучок;
- ощущение эластичного, безболезненного новообразования подвижного характера при пальпации;
- увеличение лимфатических узлов на шее;
- смещение гортани;
- нарушение дыхания и дикции, наличие стридора ( свистящего звука при дыхании);
- нагноение с образование абсцесса в случае инфицирования кисты.
Диагностика боковой кисты шеи
Как правило, диагностику боковой кисты шеи выполняют при наличии у пациента осложнения, при котором уже наблюдаются заметное увеличение кисты в размерах, флегмона или характерный абсцесс. Очень важно при проведении диагноза кисты шеи исключить другие заболевания в области шеи, имеющие подобные проявления и сходные симптомы. Бранхиогенная киста может дифференцироваться со следующими заболеваниями шеи : липома шеи, лимфосаркома, лимфангиома, тератома шеи, лимфаденит, включая неспецифическую туберкулезную форму, опухоль гломуса ( блуждающий нерв), бранхиогенная карцинома, метастазы при онкологии щитовидной железы.
Диагностика боковой кисты шеи состоит из следующих этапов:
- полный сбор анамнеза болезни, включая наследственный фактор;
- внешний осмотр с пальпацией области шеи и лимфоузлов;
- компьютерная томография шеи с контрастированием для уточнения размеров опухоли, ее локализации, вида свища, содержимого полости;
- УЗИ шеи;
- пункция кисты ( по показаниям);
- фистулограмма или окрашивание свищевого хода.
Лечение боковой кисты шеи
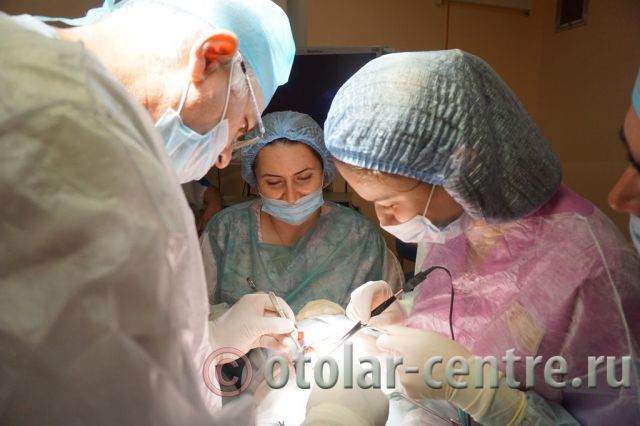
Лечение боковой (бранхиогенной) кисты проводится только хирургическим путем. Во избежание осложнений, развития воспалительных процессов и нагноений, проводить операцию по удалении кисты нужно как можно раньше. В наше время операции по радикальному рассечению кисты не относятся к сложным оперативным вмешательствам, но требуют высокого профессионализма, внимания и опыта, так как оставшиеся частички эпителия новообразования могут в дальнейшем вызвать рецидив с последующим хирургическим лечением.
Данные операции проводятся под эндотрахеальным наркозом (интубирование трахеи), длительность операции от 30 минут до одного часа в зависимости от локализации опухоли, возраста пациента и сложности случая. По окончании операции пациенту проводят антибактериальное, противовоспалительное лечение. Физиотерапевтические процедуры и УВЧ. Через пять-семь дней после операции снимаются швы. Для исключения рецидива пациент находится на диспансерном наблюдении в течение одного года.
Особенности развития шейной кисты и лечения в детском возрасте
Боковые кисты шеи у новорожденных и детей младшего возраста протекают в латентной форме и не выражаются клинической симптоматикой до тех пор, пока не появляется провоцирующий фактор – травматизация ребенка, появление респираторной инфекции или других воспалительных процессов. Иногда таким фактором может стать и гормональная перестройка организма.
Клиническая практика показывает, что у детей формированию боковой кисты всегда предшествуют ОРЗ, грипп и другие заболевания верхних дыхательных путей. Прослеживается связь опухоли с лимфатическими путями, при которых происходит проникновение микробов патогенного характера во внутреннюю полость кистозного образования, которые вызывают нагноение.
В детском возрасте хирургическое лечение боковой кисты проводят от трех лет вне стадии обострения. Но в случае серьезных осложнений, ведущих к угрозе жизни, хирургическое вмешательство показано и в раннем возрасте ребенка.
Прогноз лечения боковой кисты шеи
Прогноз боковой кисты шеи зависит от следующих факторов:
- общее состояние здоровья пациента;
- возраст;
- размер кисты и ее локализация по отношению к важным органам, крупным сосудам;
- длительность развития кисты;
- формы кисты – воспаление, нагноение;
- содержание полости – гной или экссудат;
- вид фистулы;
- наличие или отсутствие хронических заболеваний.
В целом прогноз от лечения боковой кисты шеи можно считать благоприятным. Риск перерождения боковой кисты в злокачественную форму крайне мал.
Существует ли профилактика бранхиогенной шейной кисты?
К сожалению, не существует профилактических мер по предупреждению развития данного заболевания в связи с ее характером аномального внутриутробного зарождения. Скорее всего это вопрос для генетиков, занимающихся проблемами этиологии и патогенеза врожденных аномалий эмбрионального развития. Но, если все-таки боковая киста определена, то малышам рекомендовано динамическое наблюдение до трех лет с периодическими осмотрами раз в 3-и месяца. Дети должны проходить регулярную диспансеризацию с обязательным осмотром ЛОР-врача, который сможет контролировать развитие опухоли и исключить различные риски и осложнения.
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
Размер удаленной опухоли: 20 см на 6 см
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Бронхогенная киста – тонкостенное новообразование, расположенное в районе бронхов или прилегающее к бифуркации трахеи. Симптомы появления кист отсутствуют, за исключением случаев с инфицированием, когда состояние больного ухудшается.
В статье рассмотрим подробно, что такое бронхогенная киста и другие сопутствующие вопросы.
Описание строения кисты
Бронхогенная киста – что это такое простыми словами? Это аномалии в строении мелких бронхов. Новообразования тонкостенные. По мере развития они заполняются характерным бронхиальным секретом, вырабатываемым железами.
Пороки развития бронхиального дерева могут присутствовать без выявления ожидаемой симптоматики. В других случаях диагностируют компрессию трахеи, бронхов и пищевода. Проявляться симптомы могут в виде одышки, синюшности кожных покровов, кашля, болей в области груди.
По факту можно сделать вывод о бронхогенных кистах, что это образования круглой или овоидной формы, имеющие однокамерное строение, заполненные секретом желез бронхиального дерева (и воздухом в некоторых случаях). Диагностируют кисты диаметром в 6-10 сантиметров. Новообразования меньшего размера как правило не беспокоят больного и поэтому трудно диагностируются ввиду отсутствия явных симптомов, указавших бы на проблему.
Стенки кист могут достигать 3-5 миллиметров. В редких случаях в строении стенок участвует плоский или кубический эпителий, а часто они покрыты мерцательным цилиндрическим.
Довольно часто структура бронхогенной кисты полностью идентична строению трахеи или бронхиальной стенке. Такие новообразования содержат рыхлую соединительную ткань и жидкость, имеющую прозрачный или мутноватый состав. В некоторых ситуациях содержимое носит гнойный характер.
Разновидности бронхиальной кисты
Пульмонология классифицирует новообразования в бронхах, в зависимости от их размещения, размера, характера течения. Немаловажен фактор связи с трахеобронхиальным деревом.
Диаметр кист может варьироваться в пределах от 5 до 20 и более сантиметров. Чем больше размер, тем выше риски для жизни человека. Объемные новообразования, заполненные бронхиальным железным секретом, сдавливают легочную паренхиму, что может провоцировать признаки ателектаза в легких.
Бронхогенные кисты бывают:
- Трахеобронхиальными.
Кистозное образование заполнено жидкостью, выстлано бронхиальным эпителием. Место расположения – толща паренхимы легкого.
Этот тип в свою очередь разделяют на две подгруппы: параэзофагеальные и интрамуральные кисты.
- Периакардиальными.
Чаще всего такие новообразования доброкачественные. Они формируются в разном количестве в перикардиальной стенке.
- Внутрилегочными.
Место расположения бронхогенной кисты – ткани одного или обеих легких.
- Отшнуровавшимися.
Локализация таких образований нетипична. Кисты могут находиться в внутриплевральной, околодиафрагмальной и других плоскостях.
Отдельно надо выделить медиастинальные кисты. Часто они образовываются в средностении (в передневерхнем отделах).
Бронхогенные кисты бывают открытыми (в них, помимо слизи бронхиальных желез, присутствует воздух) и закрытыми.
Причины развития
Бронхогенная киста – следствие нарушенного эмбриогенеза (физиологический этап формирований структур тканей). В качестве основной причины нарушений принято считать некорректное разделение первичной кишки, вследствие этого образуются дефекты пищеварительной и дыхательной труб. Доподлинный патогенез неизвестен.
Клетки первичной кишки из-за аномального развития в утробе матери транспортируются в другие органы и влияют на их зачаточные процессы. По этой причине открытые и закрытые новообразования поражают не только стенки трахеи и бронхиальное дерево.
Они могут присутствовать в поджелудочной железе, поражать сердечную мышцу, развиваться в пищеводе или диафрагме. Бронхогенная киста в легких – еще одно диагностированное место локализации новообразований.
Симптомы бронхогенной кисты
В 30 процентах случаев присутствие новообразования не проявляется признаками. Обнаружить патологию можно, разве что, в ходе плановой флюорографии, положенной к проведению каждый год. В остальных ситуациях клиника присутствует и обусловливается локализацией, диаметром и текущими осложнениями.
Сухой кашель на протяжении длительного периода может свидетельствовать о закрытой трахеобронхиальной кисте. Если приступы сопровождаются выделением мокроты, это говорит об аномалиях в строении бронхов. Эти симптомы размыты и далеко не всегда свидетельствуют о новообразованиях.
Бронхогенные кисты при условии локализации в области бифуркации трахеи наиболее выражены с точки зрения симптоматических проявлений.
Главный симптом – признаки сдавления трахеобронхиального дерева, вследствие этого больной жалуется на беспокоящую одышку, синюшность кожных покровов, боли за грудиной.
Дисфагия – симптом пищеводных кист, синусовая тахикардия – признак перикардиальных новообразований.
Лихорадка, выделение гнойной мокроты, признаки аспирационной пневмонии и асфикации в детском возрасте – все симптомы могут указывать на попадание инфекции в кисты.
Осложнения
На фоне патологии могут появляться осложнения:
- Нарушения функций речевого аппарата вплоть до полной потери голоса.
- Смещение сердечной мышцы в результате оказываемого на орган давления.
- Кровяные отложения в плевральной полости.
- Нарушения функций надгортанника, при которых ухудшается мобильность, и вход в органы дыхания при глотании пищи не перекрывается.
Синдром медиастинальной компрессии – сдавливание нескольких органов, нервов, вен – еще одно серьезное осложнение в рамках патологии, от которого страдает примерно треть пациентов, у которых диагностированы бронхогенные кисты.
Диагностика
В связи с частым отсутствием явной симптоматики и при условии неспецифичных физикальных данных инструментальное исследование считается наиболее эффективным способом диагностировать заболевание.
Ультразвуковое исследование помогает визуально определить аномалии и места их расположения, а также достоверно узнать их форму, контуры, диаметр, предположительное содержимое и происхождение.
Форму гамогенной тени и ее четкие контуры определяют посредством рентгенографии, в рамках которой исследуется грудная клетка. В качестве дополнительных способов прибегают к пневмомедиастинографии и изучению состояния стенок пищевода.
Бронхоскопия и бронхография – методы инструментальной диагностики, при помощи которых устанавливается или опровергается связь новообразований с трахеобронхиальным деревом.
Лимфографию и флебографию используют, если есть подозрения на нарушения функций полой вены или лимфотока в области грудины. Бронхогенная киста средостения на КТ.
Инвазивная диагностика патологии может быть исключена в случаях применения метода МСКТ грудной клетки. Эта методика дает стопроцентный диагностический результат и полноту исследования.
Методы лечения
Консервативные методы лечения бронхогенных кист и тактика наблюдения – неэффективные и рисковые способы терапии. Если брать в расчет серьезность рисков осложнения, таких как перфорация, легочные кровотечения, давление на органы (в том числе на сердце), плановое хирургическое вмешательство – оптимальный метод.
В рамках подготовки пациента к операции могут использоваться медикаментозные препараты из спектра дезинтоксикационных и антибактериальных лекарств. При видимых процессах инфицирования кист проблемные полости санируют.
В отдельных случаях целесообразно делать пункцию, а при разрывах новообразований – дренирование плевральной полости. Сложность лечения хирургическим путем зависит от количества кист и их размера.
Профилактика
Поскольку бронхогенные образования носят доброкачественный характер и не являются злокачественными раковыми опухолями, ожидаемые исходы операции преимущественно позитивные, как и прогнозы дальнейшего восстановления пациента.
В некоторых случаях наступают осложнения после хирургического вмешательства. Например, появляются внутриплевральные кровотечения или развиваются воспалительные процессы в легких. Также может наступить эмпиема плевры и образоваться бронхиальные свищи.
Такие серьезные последствия во врачебной практике встречаются в историях болезней больных, прооперированных по причине нагноения бронхогенной кисты.
В 5 процентах случаях, если кисты диагностируют у детей малого возраста, наступает летальный исход.
Что касается профилактических методов, то, как отмечают медицинские работники, против бронхогенных кист их не существует. В период вынашивания ребенка будущим матерям для сокращения рисков развития патологии рекомендуется избегать вредоносных тератогенных воздействий на организм (аномалий вследствие неблагоприятной окружающей среды).
Эти факторы зависят от поведения женщины во время беременности. В этот период важно позаботиться о развитии плода. Нужно исключить вредные привычки и прием медикаментов, способных проникать в плаценту и вызывать сбои в формировании органов и систем нерожденного ребенка.
Читайте также:

