Жидкость в малом тазе после операции онкологии
Страница 1 из 2
Скопление жидкости в малом тазу после экстирпации матки
Добрый день , уважаемые доктора .
После хирургического лечения (расширенная экстирпация матки с трансозицией яичников) прошло месяц и 10 дней . Мофологическое исследование: умеренно дифференцированный адено-плоскоклеточный рак ШМ с поражением наружного зева,цервикального канала ,внутреннего зева и нижней трети тела матки. На данный момент скапливается жидкость в малом тазу. каждую неделю через влагалище спускают до 500 мл . идет 2 й этап лечения - лучевая терапия. Внутренние укладки отменили , увеличив количество внешнего облучения. Сильные боли , спаечный процесс.
Подскажите , пожалуйста, по какой причине может скапливаться жидкость, стоит ли настаивать на лабораторном анализе этой жидкости ? Врачи ничего конкретного не говорят , только каждый раз качают головой и рекомендуют строгое ограничение в употреблении жидкости .
Добрый день. Выделяющаяся жидкость, вероятно, является лимфой и процесс связан с удалением подвздошной группы лимфоузлов. Для такой операции подобное состояние вполне ожидаемо, но в Вашем случае такая облильная лимфорея вероятно обусловлена недостаточностью поверхностной венозной сети ног. Дистанционная лучевая терапия должна способствовать закупорке лимфоидных сосудов в подвздошных областях и уменьшению лимфореи. После завершения лечения в онкодиспансере советую проконсультироваться с сосудистым хирургом для профилактики развития лимфовенозной недостаточности т.к. У Вас есть к этому предрасположенность.
Спасибо Вам огромное за внимание и рекомендации . Удачи Вам .
Добрый вечер , уважаемые доктора . Вновь вынуждена обратиться к вам . Вся описанная выше ситуация касается моей сестры . Завтра у нее последняя процедура облучения (всего 50 ГР). Жидкости меньше не становится . Дренаж стоит уже 2 недели , в сутки скапливается 600 мл лимфы . Из-за скапливающейся лимфы отменили внутренние укладки , увеличев кол-во внешнего облучения . Врая собирается ее выписывать , говорит , что само рассосется , со временем "найдет" дырочку . умом понимаю что все не так просто , но аргументированно разговаривать не могу с врачами , никакой тенденции к уменьшению скапливающейся лимфы нет .Остается одно : категорически настаивать на дальнейшей госпитализации . Подскажите , пожалуйста , какие аргументы можно привести при разговоре с врачем , почему же лимфа никак не найдет эту "дырочку" ? У сестры сильные спазмы в области кишечника , диария (очень жидкий стул зеленого цвета ) , сильная слабость . Помогите пожалуйста . Куда же я с ней потом буду обращаться , если все это будет продолжаться .
После операции прошло ровно 2 месяца. Никакой заместительной терапии не делалась , прочитала , что прогрессирующая лимфорея очень истощает больног , идет обезвоживание организма , потеря белка, жиров . И не поддающаяся лечению лимфорея опасна для жизни . Что же нам делать ?
Здравствуйте. В данном случае тяжело заочно консультировать не имея полной картины обследования и не видя пациента. Какой у Вашей сестры был вес и рост, сопутствующие заболевания? Были ли ранее операции на сосудах ( например при варикозе ног)? Каким-то образом были исключены пузырные или мочеточниковые свищи (например выполнялась ли экскреторная урография, введение контраста в мочевой пузырь)?
Вес около 70 кг , рост 172-174 ,сопутствующих заболеваний не было. Ранее операции на сосудах не производились ,
"Каким-то образом были исключены пузырные или мочеточниковые свищи (например выполнялась ли экскреторная урография, введение контраста в мочевой пузырь)?" Ничего подобного не было .
Не без труда , сестру отавили в больнице до пятницы. Дренаж оставили , обещали консультацию в институте урологии . Могу ли я уточнить у Вас ,Алексей Михайлович, как называется анализ жидкости , которая скапливается ? Попробую поискать место , где можно сделать независимый анализ этой жидкости . И можно ли только по анализу определить чистая лимфа это или же там еще какая-то муть ( при пузырных или мочеточниковыых свищах) ? Если я правильно сформулировала )
Спасибо Вам и всем докторам , что находите время и силы чтобы объяснить и поддержать нас в это сложное для нас время . Огромное спасибо .
Здравствуйте. В практике не сталкивался с иследованием лимфы с целью исключения мочевых затеков и свищей. Думаю в какой либо биохимической лаборатории могут за это взяться, но анализ жидкости никакой практической пользы не даст т. к она до выхода из м/ таза протекает по многим тканям. Поговорите с урологами- может стоит сделать цистографию или в/ венную урографию. Это более информативно.
можно выделяющуюся жидкость отправить на уровень креатинина (только лаборатории надо сказать, ч это не моча, а именно жидкость) - если уровень креатинина будет до 100-120, то можно с большой вероятностью исключить подтекание мочи и мочеточниковые или пузырные свищи.
Спасибо еще раз всем врачам !! После небольшого перерыва после лучей , опять возвращаемся со своими проблемами . После хирургического лечения (расширенная экстирпация матки с трансозицией яичников ) прошло 3 месяца.Мофологическое исследование: умеренно дифференцированный адено-плоскоклеточный рак ШМ с поражением наружного зева,цервикального канала ,внутреннего зева и нижней трети тела матки с преобладанием плоскоклеточного компанента в нижней и средней трети шейки матки и выраженным аденогенным компонентом в верхней трети,внутреннем зеве и нижнем сегменте тела,понижением дифференцировки до низкодифференцированного в глубоких отделах инвазии,инфильтрации толщи шм до 1.3 см и миним инвазией в зоне тела матки, массовой опухолевой эмболией расширенных сосудов стенки ШМ,метастазами в 2 лимфоузлах повздушной клетчатки справа с инфильтрацией капсулы узлов,инвазии окружающей жировой клетчатки,опухолевой инвазией сосудов капсулы и подлежащей жировой клетчатки.В остальных ЛУ клетчатки гиперплазия лимфоидной ткани. 2-й этап лечения- лучевая терапия(внешния). При вчерашнем УЗИ (подготовка к ХТ)все же опять обнаружена жидкость около 100 мл. Со 2-го января назначена ХТ :ГЕМЗАР+ЦИСПЛАТИН. Хотось бы узнать ваше мненте , уважаемые врачи, по поводу такой схемы. у сестры очень воспален кишечник , частые кишечные колики после ЛТ . Как можно подготовиться к ХТ , защитить и без того воспаленный кишечник,другие внутренние органы. Обязательно ли принимать противорвотное и какое лучше . Много написано .Надеюсь на понимание . Спасибо еще раз !! Удачи
Асцит – это состояние организма, при котором скапливается большой объём лишней жидкости (экссудат или транссудат) в брюшной полости. Сама по себе патология не возникает, а становится следствием тяжелых заболеваний. Асцит брюшной полости при онкологии представляет собой результат развития рака в организме пациента, встречается у 10% больных онкологическими заболеваниями разных органов и значительно затрудняет лечение основной болезни. Увеличивающаяся жидкость давит на близлежащие органы и смещает их. Расширяются вены пищевода, голени и прямой кишки, повышается давление. Асцит также именуют брюшной водянкой.
Онкология каких органов сопровождается асцитом
Асцит развивается при поражении раком любого органа вблизи брюшной полости. Наиболее распространённые виды рака, служащие причиной водянки:
- толстой и прямой кишок;
- яичников у женщин – 50% случаев асцита;
- молочных желёз;
- печени – асцит проявляется в 70% случаев;
- поджелудочной железы;
- желудка;
- органов в малом тазу.
Степень выраженности асцита зависит от стадии и от того, носит ли онкологическое заболевание метастатический характер. Тяжёлый асцит приводит к сердечной и лёгочной недостаточности, что значительно ухудшает качество жизни пациента и провоцирует смерть. Проявления при асците одинаковы для женщин и мужчин. У женщин вероятность повышена при раке яичников, при котором патология образуется в 50% случаев, часто служит причиной смерти пациенток.
Брюшная полость состоит из двух листов – париетального на внутренней поверхности и висцерального, окутывающего ближайшие органы. Оба они вырабатывают жидкость малого объёма, необходимую для предотвращения трения между органами. Эта жидкость периодически обновляется, так как эпителий её постоянно всасывает. Когда из-за тяжёлых патологий в брюшной полости образуется асцит, баланс нормального объёма жидкости нарушается.
При накоплении в брюшной полости лишней жидкости растёт давление в венозных и лимфатических сосудах. Проявление асцита печени приводит к падению онкотического давления в крови, происходит нарушение сердечной деятельности. Кроме того, рост злокачественных клеток провоцирует воспаление эпителия, его гиперфункцию, возможен плеврит. При распространении раковых клеток на листы брюшины развивается канцероматоз.
Лимфома брюшной полости провоцирует нарушения проходимости лимфатических протоков, жидкость попадает в брюшную полость. Кровеносные и лимфатические сосуды позволяют злокачественным клеткам быстрее распространяться и захватывать здоровые ткани.
При опухоли, сдавливающей печень, повышается венозное давление, излишки воды из крови сбрасываются в брюшную полость. Увеличенное количество токсинов влечёт недостаток кислорода. Возникает почечная недостаточность, приводящая к задержке гормоном гипофиза натрия и воды в организме.
При запущенных стадиях рака матки и яичников возможно обсеменение злокачественными клетками всей поверхности органа, асцит проявляется как осложнение патологии и может привести к летальному исходу, которым заканчивается половина случаев. Растущей опухолью сдавливается печень, развиваются метастазы, что повышает венозное давление, провоцирующее выбрось жидкости из крови.
Давление опухоли на яичники провоцирует их разрыв и вывод экссудата в брюшную полость. Характерным симптомом служат отёки нижней части живота, гениталий и ног. Киста яичника также вызывает развитие водянки, как и кистома.
Сильные боли в животе принимаются иногда за аппендицит, требуется незамедлительная врачебная помощь. Полагается удалить лишнюю жидкость из брюшной полости, что способствует проведению лечения основного заболевания и продлит жизнь пациентке.
Причины появления асцита при онкологии
Причины развития асцита при онкологии различны, основу составляет нарушенный водно-солевой баланс в организме. Основные причины развития асцита при раке:
- поражение лимфатических и кровеносных сосудов, их закупорка, провоцирующая застой венозной крови, попадание лимфы в брюшную полость;
- высокая проницаемость сосудистой системы брюшин вследствие развития метастаз;
- при поражении опухолью печени снижается уровень альбуминов в крови, развивается гепатомегалия;
- выделение злокачественными опухолями экссудата;
- вовлечение в процесс почек и надпочечников, регулирующих водно-солевой баланс в организме;
- тромбоз вен, нарушающий циркуляцию крови;
- нарушены функции щитовидной железы;
- недостаточное наличие питательных веществ, спровоцированное голоданием;
- воспалительные процессы в животе неинфекционного характера.
Риск развития водянки повышается при наличии таких факторов, как алкоголизм, гепатиты всех видов, неправильное переливание крови, употребление наркотиков, высокий уровень холестерина в крови и сахарный диабет 2 типа.
Симптомы патологии
Течение асцита, вызванного раковыми опухолями, развивается долго, процесс длится неделями и месяцами. При этом наблюдаются первые признаки нарастающего характера, связанные с давлением диафрагмы на верхние органы и нарушением функционирования кишечника:
- тяжесть в животе, метеоризм;
- отрыжка после еды;
- ноющие боли в животе;
- одышка даже в лежачем положении;
- изжога, тошнота, рвота;
- сердечная аритмия.
Основным симптомом считается медленно и непропорционально увеличивающийся объём живота, в стоячем положении заметно его свисание, выпячивание пупка. Человек не может наклониться, завязать шнурки на ботинках.
При кисте и раке яичников у женщин прекращаются менструации. На фоне медленного роста живота многие принимают состояние за беременность, что приводит к поздней диагностике заболевания. После асцита диагностируют онкологию.
У больного также отмечаются отёки стоп, голеней и половых органов в результате метастазирования венозной системы, её закупорки и непоступления крови к сердцу. Все описанные симптомы вторичны. Главные даёт первичная патология – онкология, при этом водянка также требует лечения для предотвращения тяжёлых осложнений.
Стадии
Асцит имеет три стадии, определяющие тяжесть течения:
- 1 стадия – транзиторный асцит – скопление экссудата либо транссудата в брюшной полости малого объёма, не более 400 мл, внешне почти незаметен, определяется посредством ультразвукового исследования (УЗИ);
- 2 стадия – умеренный асцит – жидкость достигает объёма до 5 литров, определяются отдельные слабовыраженные симптомы;
- 3 стадия – напряжённый асцит – накопленная в брюшной полости жидкость более 20 литров, медикаментозной терапии не поддаётся. Пациент страдает сердечной и лёгочной недостаточностью. Требуется манипуляция по откачке лишней жидкости, т.к. состояние угрожает жизни больного.
Диагностика заболевания
Основные методы диагностики асцита:
- пальпация и перкуссия живота для оценки общего объёма жидкости, не информативна при транзиторном асците;
- периодические взвешивания массы тела позволят исключить или заподозрить скрытые отёки;
- УЗИ диагностика – позволяет обнаруживать лишнюю жидкость в брюшной полости, а также проверить состояние органов и их функционирование;
- диагностический лапароцентез – позволяет провести биопсию экссудата, откачать лишний. Считается самым информативным методом из возможных, т.к. позволяет выяснить состав экссудата и определить микрофлору в брюшной полости;
- Рентгенография и томография выявляют жидкость при изменении положения тела.
Лечение
Лечить асцит нужно путём приостановки роста раковых клеток. Далее придётся обеспечить нормальный уровень экссудата в брюшной полости. Добиться этого удаётся с помощью специальной диеты с низким содержанием соли. Нужно исключить из меню жирные и жареные блюда, употреблять больше белковой пищи и калия.
Первая стадия асцита не требует особого медикаментозного лечения. Соблюдения специальной диеты часто хватает, чтобы приостановить развитие асцита и направить силы на лечение основного заболевания.
Вторая стадия, кроме бессолевой диеты, требует дополнения в виде терапии – диуретиков, позволяющих существенно снизить массу тела за короткий период. Оптимально снижать вес на 2 кг за неделю.
Изредка применяют антигормональные препараты, снижающие выработку гормона альдостерона, провоцирующего отёки тканей и накопления натрия. Такой метод обычно применяется при гиперкалиемии, когда в организме наблюдается избыток калия, что опасно остановкой сердца больного и развитием патологий почек.
Третья стадия не поддается медикаментозному лечению, требуется проведение парацентеза – вывода жидкости для облегчения состояния больного.
При химиотерапии уменьшается опухоль, что снижает осложнения асцита, но не при всех видах рака достигается результат. При онкологических поражениях областей толстого кишечника она даёт положительный результат, но имеет низкую эффективность при раке желудка, молочной железы и яичников. Рецидивы после химиотерапии часты при первой линии (Таксаны и Платина) и составляют 75-80% при онкологии яичников. Вторая линия системной химиотерапии (Гемзар, Доксорубицин, Топотекан) больше рассчитана на паллиативную помощь, чем на излечение.
Такие методы, как внутрибрюшинная химиотерапия асцита, шунтирование брюшины, биологическая терапия и гипертермическая химиотерапия, почти не применяются в медицинской практике из-за высоких побочных эффектов и отсутствия результата при лечении асцита, как и после лучевой терапии.
Врачи рекомендуют для предотвращения интоксикации организма пить больше жидкостей, это применимо и к онкологии, т.к. выведение большого количества воды из организма запускает процессы распада раковых клеток. Оптимально снижать массу тела при приёме диуретиков (мочегонные средства) не более 500 г в сутки.
Предпочтение медики отдают комбинации препаратов: Фуросемид, Верошпирон и Диакарб. Особенно действенны при метастазах в печени с ограничением срока приёма в 2-3 дня с перерывами.
Фуросемид или Лазикс блокирует обратное всасывание натрия и хлора в канальцах и петле Генле в почках, при этом способствует выводу калия. Важно сохранить баланс электролитов и не допустить аритмии, поэтому одновременно назначается приём препаратов калия.
Верошпирон бережёт калий с помощью гормона надпочечников, выводит жидкость из брюшной полости без потери элемента.
Диакарб назначают при отёках мозга, как мочегонный препарат не слишком результативен, блокирует фермент карбоангидразы в тканях мозга и почек.
На протяжении лечения важно контролировать суточный объём выделяемой мочи – выполнять диурез.
К хирургическим методам относится процедура лапароцентеза, позволяющая откачать лишнюю жидкость из брюшной полости, применяется при третьей стадии асцита. Операция требует повышенной стерильности для предотвращения попадания в брюшную полость инфекции.
Пациенту обрабатывают живот йодом вокруг пупка, далее под местным наркозом прокалывают брюшную стенку. После прокола подключают специальную трубку и откачивают жидкость. За раз оптимально убрать до 10 литров жидкости для предотвращения коллапса. Иногда после удаления жидкости требуется повторный лапароцентез, выполняют 2-3 подхода с перерывами.
Лапароцентез противопоказан при спаечном заболевании брюшной полости, в период метеоризма и в восстановительный период после операции, связанной с удалением грыжи.
Значительно реже применяется процедура перитонеовенозного шунтирования, позволяющая соединить трубку брюшной полости с верхней полой веной. Жидкость откачивается в венозное русло при дыхании пациента, через венозный кровоток постепенно выводится из организма.
Операция деперитонизация позволяет вывести экссудат также через дополнительные разрезы брюшины.
Оментогепатофренопексию выполняют, когда сальник мешает проведению лапароцентеза, тогда его срезают с передней брюшной стенки и подшивают к диафрагме или печени.
В народной медицине популярны настойки из трав, уменьшающие симптоматику водянки при онкологии. Официальная медицина не признаёт упомянутые методы, недопустимо использовать народные средства вместо основного лечения. Но многие врачи отмечают положительный мочегонный эффект от сборов трав расторопши, мелиссы, шалфея, чабреца, зверобоя, душицы, мяты, пустырника, а также цветков липы и календулы и берёзовых почек.
Уменьшить жидкость в животе и предотвратить её дальнейшее скапливание помогает противоасцитный бальзам, состоящий из спиртовых экстрактов корней атрактилодеса ланцетного, бархата, маакии амурской, софоры желтеющей, диморфанта, платикодона, ясенеца, смилакса, пиона молочноцветкового, ломоноса маньчжурского, синюхи голубой, патринии, шлемника, ферулы ассафетиды, диоскореи японской, норичника узловатого, астрагала перепончатого, частухи подорожниковой, бадана, луносемянника даурского, а также из трав бересклета, туи западной, омелы белой, болиголова, жимолости высокой, наперстянки пурпурной, одуванчика, курильского чая, подмаренника цепкого, лапчатки гусиной, ариземы трехлистной, желтушника левкойного, леспедицы двухлетней, прополиса, мускуса и др. Всего в составе бальзама 37 компонентов. Причём полагается применять средство наружно, делать повязку на всю область живота на 3-7 часов. Предварительно кожу живота нужно смазать медвежьим либо гусиным жиром для предотвращения ожогов от бальзама, возможно применить растительное или льняное масло.
Другой рецепт отвара состоит из равных частей трав – княжик сибирский, подмаренник жёлтый, копытень европейский, дрок красильный и почки березы. Смесь в количестве двух столовых ложек заливают 1,5 литрами кипящей воды, настаивают на водяной бане 30 мин. Далее нужно сбор процедить и принимать тёплым по 2-3 глотка с периодичностью 2 часа.
Третий отвар мешают из равных частей корней аира, дудника, стальника и сабельника. Заливают полутора литрами холодной воды 2 столовые ложки сбора, кипятят на малом огне 15 мин., процеживают, пьют по трети стакана до пяти раз в день перед едой.
Излечиться полностью от асцита и тем более от рака травами невозможно, но многим пациентам ежедневное употребление травяных настоек позволяет улучшить общее самочувствие и временно избавиться от симптомов заболевания.
Наружно накладывают на область живота и лимфатические узлы повязки с водяным настоем хрена. Допустимо пить по одной чайной ложке 3 раза в день перед едой, всего пить 10 дней. Наружно также используют свиное сало с камфорным маслом и солевые повязки на ночь.
Возможные осложнения
Асцит утяжеляет основное онкологическое заболевание, вдобавок обеспечивает дополнительные осложнения:
- перитонит – при попадании в брюшную полость инфекции, процесс протекает остро и требует немедленной медицинской помощи;
- кишечная непроходимость;
- развитие паховых или пупочных грыж;
- сердечная и лёгочная недостаточность;
- кишечные кровотечения.
Выживаемость и прогноз
Асцит возникает не только на фоне онкологических заболеваний, но и связан с другими патологиями, может проявиться при доброкачественной опухоли. При этом прогноз на жизнь редко благоприятен даже при не онкологическом характере основного заболевания. Очень важна стадия рака, т.к. при раннем диагностировании выживаемость выше. Водянка не является самостоятельной болезнью, это лишь следствие тяжёлой патологии в организме больного. Успех лечения асцита напрямую зависит от лечения основного онкологического заболевания.
На начальной стадии асцит хорошо подаётся консервативному лечению, при нарастании напряжённого состояния медикаментозные препараты бесполезны, ситуация зависит от возможности хирургической коррекции. На прогрессирующей стадии развитие патологий сердца и лёгких неблагоприятно для жизни пациента.
Абсолютное большинство онкольных проживет не более трёх лет течения заболевания, это почти половина пациентов. Другим удаётся прожить дольше, но присутствует низкое качество жизни, люди ограничены социально.
Наиболее высокая продолжительность жизни на 1 и 2 стадиях рака, когда проводимая терапия даёт хороший эффект. На 3 и 4 стадиях раковый процесс запущен, происходит метастазирование организма, если к описанному состоянию подключается водянка, выживаемость сводится к нулю. Диагностировать, от чего именно умирают подобные больные люди – от основной патологии либо асцита – крайне сложно.
Профилактика асцита при онкологии
Асцит не является самостоятельной патологией, поэтому основные профилактические меры должны быть направлены на профилактику основного заболевания. Причины развития онкологии до сих пор не изучены, единственной профилактической мерой является нормализация работы органов и обмена веществ. Рекомендуется следить за здоровьем поджелудочной железы, печени, селезёнки и почек, отвечающих за вывод из организма токсинов.
Стандартные методы профилактики:
- ежегодное флюорографическое исследование;
- для женщин регулярные гинекологические осмотры;
- здоровый, активный образ жизни, прогулки на свежем воздухе;
- сбалансированное питание;
- регулярная диспансеризация;
- отказ от вредных привычек.
Жидкость малого таза после удаления матки и яичников
У пациенток после экстирпации матки изменяются анатомические взаимоотношения органов малого таза, что может затруднять проведение адекватной оценки при мануальном гинекологическом исследовании. Для диагностики опухолей, локализующихся в этой области, в таких случаях требуется дополнительное клинико-лабораторное обследование и применение различных методов визуализации. Удаление матки усложняет проведение ТВЭ, поскольку изменяется анатомическое положение яичникков.
Увеличенная в объеме остаточная ткань яичника часто бывает фиксирована спайками к боковой стенке таза, что может приводить к частичной обструкции мочеточника вследствие его компрессии. У женщин после экстирпации матки картину опухолей малого таза могут создавать послеоперационные гематомы и нерасширенные петли кишечника. Эхографические характеристики гематом значительно варьируют от анэхогенных до гипоэхогенных в зависимости от степени их организации. В постменопаузе яичники должны иметь маленькие размеры и с трудом выявляться.
В некоторых случаях участок большого сальника может образовывать складку и определяться как солидное образование. Он может быть подпаян к куполу влагалища или брюшине позадиматочного пространства, имитируя ткань яичника. Эти две ткани зачастую бывает трудно дифференцировать с помощью эхографии после операции. При наличии послеоперационного спаечного процесса между спайками может накапливаться жидкость, что приведет к формированию серозоцеле.
У пациенток после экстирпации матки трансвагинальное ультразвуковое исследование оказывает пользу при диагностике образований, прилежащих к куполу влагалища или придаткам. Вследствие близости трансвагинального датчика к яичникам они сами и образования, исходящие из них, дифференцируются более точно. Возможности метода могут быть ограничены, если у пациенток после экстирпации матки имеется короткая культя влагалища или его атрофия.
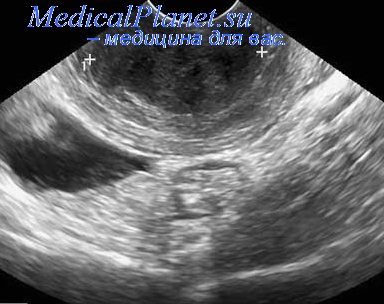
Проводимая у пациенток со злокачественными образованиями лучевая терапия может приводить к местному фиброзированию тканей, еще более усложняя обследование таза. На фоне такой терапии влагалище становится укороченным, узким и ригидным, в связи с чем при мануальном гинекологическом исследовании возникают трудности при оценке зоны проекции придатков и надлобковой области. Поэтому эхография и КТ являются важными дополнительными диагностическими средствами при определении тактики ведения таких пациенток. При этом наиболее оптимально, если получаемые в будущем данные сравниваются с результатами первоначального обследования.
Иногда встречаются пациентки после надвлагалищной ампутации матки. Эта операция заключается в удалении тела матки с сохранением шейки, что делает возможным клинически ошибочное определение шейки матки как образование таза и сохраняет вероятность развития карциномы шейки матки. В настоящее время в Европе эта методика удаления матки широко не применяется. После экстирпации матки вследствие отека культи влагалища, который продолжается около 6 нед, плановое контрольное ультразвуковое исследование рекомендуется выполнять через 2-3 мес после операции.
Размеры влагалища и его купола будут отличаться у разных пациенток, поскольку они зависят от возраста, степени атрофических изменений, типа операции и дозы облучения, если оно проводилось. В целом чем старше женщина, чем более обширное вмешательство было выполнено и выше полученная доза облучения, тем меньшие размеры оставшегося влагалища можно ожидать у пациентки. Размер купола также зависит от особенностей хирургического вмешательства. Он будет определяться объемом тканей, вовлеченных в швы, и типа шва, наложенного для закрытия просвета влагалища. Обычно при эхографии купол влагалища представляет собой структуру размером 1-1,5 см в области своего верхнего полюса.
После определения при первом плановом послеоперационном осмотре размеров и конфигурации купола в дальнейшем следует следить, чтобы его размеры у конкретной пациентки не изменялись в сторону увеличения, а с возрастом женщины постепенно уменьшались. Если во время наблюдения регистрируется увеличение размеров, необходимо рассмотреть вероятность рецидива опухоли. Подпаянная к верхней части влагалища петля кишки или яичник могут ложно расцениваться как рецидив опухоли в культе влагалища. Во всех случаях выявления подозрительных данных показано использование водной клизмы во время ультразвукового исследования для более тщательной оценки состояния стенок влагалища и дифференцирования образований, имеющих отношение к тонкому и толстому кишечнику. После операций могут формироваться серозоцеле (инклюзионные кисты).
Скопление жидкости в малом тазу после экстирпации матки
Скопление жидкости в малом тазу после экстирпации матки
Добрый день , уважаемые доктора .
После хирургического лечения (расширенная экстирпация матки с трансозицией яичников) прошло месяц и 10 дней . Мофологическое исследование: умеренно дифференцированный адено-плоскоклеточный рак ШМ с поражением наружного зева,цервикального канала ,внутреннего зева и нижней трети тела матки. На данный момент скапливается жидкость в малом тазу. каждую неделю через влагалище спускают до 500 мл . идет 2 й этап лечения — лучевая терапия. Внутренние укладки отменили , увеличив количество внешнего облучения. Сильные боли , спаечный процесс.
Подскажите , пожалуйста, по какой причине может скапливаться жидкость, стоит ли настаивать на лабораторном анализе этой жидкости ? Врачи ничего конкретного не говорят , только каждый раз качают головой и рекомендуют строгое ограничение в употреблении жидкости .
Добрый день. Выделяющаяся жидкость, вероятно, является лимфой и процесс связан с удалением подвздошной группы лимфоузлов. Для такой операции подобное состояние вполне ожидаемо, но в Вашем случае такая облильная лимфорея вероятно обусловлена недостаточностью поверхностной венозной сети ног. Дистанционная лучевая терапия должна способствовать закупорке лимфоидных сосудов в подвздошных областях и уменьшению лимфореи. После завершения лечения в онкодиспансере советую проконсультироваться с сосудистым хирургом для профилактики развития лимфовенозной недостаточности т.к. У Вас есть к этому предрасположенность.
Спасибо Вам огромное за внимание и рекомендации . Удачи Вам .
После операции прошло ровно 2 месяца. Никакой заместительной терапии не делалась , прочитала , что прогрессирующая лимфорея очень истощает больног , идет обезвоживание организма , потеря белка, жиров . И не поддающаяся лечению лимфорея опасна для жизни . Что же нам делать ?
Здравствуйте. В данном случае тяжело заочно консультировать не имея полной картины обследования и не видя пациента. Какой у Вашей сестры был вес и рост, сопутствующие заболевания? Были ли ранее операции на сосудах ( например при варикозе ног)? Каким-то образом были исключены пузырные или мочеточниковые свищи (например выполнялась ли экскреторная урография, введение контраста в мочевой пузырь)?
Не без труда , сестру отавили в больнице до пятницы. Дренаж оставили , обещали консультацию в институте урологии . Могу ли я уточнить у Вас ,Алексей Михайлович, как называется анализ жидкости , которая скапливается ? Попробую поискать место , где можно сделать независимый анализ этой жидкости . И можно ли только по анализу определить чистая лимфа это или же там еще какая-то муть ( при пузырных или мочеточниковыых свищах) ? Если я правильно сформулировала )
Спасибо Вам и всем докторам , что находите время и силы чтобы объяснить и поддержать нас в это сложное для нас время . Огромное спасибо .
Здравствуйте. В практике не сталкивался с иследованием лимфы с целью исключения мочевых затеков и свищей. Думаю в какой либо биохимической лаборатории могут за это взяться, но анализ жидкости никакой практической пользы не даст т. к она до выхода из м/ таза протекает по многим тканям. Поговорите с урологами- может стоит сделать цистографию или в/ венную урографию. Это более информативно.
можно выделяющуюся жидкость отправить на уровень креатинина (только лаборатории надо сказать, ч это не моча, а именно жидкость) — если уровень креатинина будет до 100-120, то можно с большой вероятностью исключить подтекание мочи и мочеточниковые или пузырные свищи.
Спасибо еще раз всем врачам !! После небольшого перерыва после лучей , опять возвращаемся со своими проблемами . После хирургического лечения (расширенная экстирпация матки с трансозицией яичников ) прошло 3 месяца.Мофологическое исследование: умеренно дифференцированный адено-плоскоклеточный рак ШМ с поражением наружного зева,цервикального канала ,внутреннего зева и нижней трети тела матки с преобладанием плоскоклеточного компанента в нижней и средней трети шейки матки и выраженным аденогенным компонентом в верхней трети,внутреннем зеве и нижнем сегменте тела,понижением дифференцировки до низкодифференцированного в глубоких отделах инвазии,инфильтрации толщи шм до 1.3 см и миним инвазией в зоне тела матки, массовой опухолевой эмболией расширенных сосудов стенки ШМ,метастазами в 2 лимфоузлах повздушной клетчатки справа с инфильтрацией капсулы узлов,инвазии окружающей жировой клетчатки,опухолевой инвазией сосудов капсулы и подлежащей жировой клетчатки.В остальных ЛУ клетчатки гиперплазия лимфоидной ткани. 2-й этап лечения- лучевая терапия(внешния). При вчерашнем УЗИ (подготовка к ХТ)все же опять обнаружена жидкость около 100 мл. Со 2-го января назначена ХТ :ГЕМЗАР+ЦИСПЛАТИН. Хотось бы узнать ваше мненте , уважаемые врачи, по поводу такой схемы. у сестры очень воспален кишечник , частые кишечные колики после ЛТ . Как можно подготовиться к ХТ , защитить и без того воспаленный кишечник,другие внутренние органы. Обязательно ли принимать противорвотное и какое лучше . Много написано .Надеюсь на понимание . Спасибо еще раз !! Удачи
Виды последствий после удаления матки и как с ними справиться?
Процедура удаления матки достаточно распространена для женщин разных возрастов и необходимость в ее проведении не зависит от статуса, положения в обществе и возраста.

Перед тем, как решиться на такую процедуру необходимо пройти комплекс обследований, консультацию с опытным специалистом в области гинекологии и акушерства.
Удаление матки или гистерэктомия
Научное название удаления матки – гистерэктомия, которая часто проводится в связи с онкологическими болезнями, фиброзами, инфицированием после родов и т.д.
Удаление матки с сохранением яичников
Процедура удаления матки имеет несколько основных подвидов, в зависимости от степени тяжести и сложности хирургического вмешательства.
Среди основных видов, наиболее щадящей является субтотальная гистерэктомия, при котором удаляется матка, но остаются яичники и шейка матки.
Такое удаление матки назначают в том случае, когда поставлен диагноз миома матки, например. Тогда удаляется только матка и назначается консервативная терапия лечения, эмболизация маточных артерий.
При каких обстоятельствах нужно удалять матку?
Среди возможных гинекологических заболеваний, удаление матки назначают в случае:
![]()
Наличия доброкачественных и злокачественных новообразований;- Миома матки;
- Аномальные кровотечения из влагалища;
- Рак шейки матки;
- Рак яичников или маточных труб;
- Эндометриоз;
- Хронические боли в области малого таза;
- Выпадение матки.
Методы хирургического вмешательства
Какой метод удаления матки выбрать, зависит от того на сколько серьезен диагноз у женщины.
В зависимости от тяжести хирургического вмешательства и объема удаляемых мягких тканей при операции, удаление матки может разделяться на 4 основные вида:
- Радикальная подразумевает удаление матки с придатками, шейкой, лимфоузлами, тазовой клетчаткой и верхней зоной влагалища.
- Гистеросальпингоовариэктомия – процедура, при которой удаляется матка с трубами, яичниками и придатками.
- Тотальная регламентирует удаление матки с шейкой.
- Субтотальная – операция по удалению матки, при которой сохраняются яичники и шейка.
Читайте также: