Удаляют ли матку при доброкачественной опухоли
![]()
- Таинственные узлы матки
- Симптомы доброкачественной опухоли
- Методы диагностики патологии матки
- Лечение доброкачественной опухоли матки
- Народные методы лечения опухолей матки
- Лечебная гимнастика
Таинственные узлы матки
Почему появляется опухоль матки ? Это реакция организма на различные вредные факторы, стойко изменившие обмен веществ в тканях и клетках. Вследствие этого возникает очаг роста и размножения собственных клеток, который не контролируется иммунитетом.
Самой частой причиной заболевания является врожденная генетическая предрасположенность. То есть, если у вашей мамы, бабушки или тети была миома матки, велика вероятность того, что вы также столкнетесь с этой проблемой. Кроме того, риск появления опухоли матки выше у не рожавших женщин, чем у рожавших, а также у тучных дам.
Опухоль матки выглядит как плотный узел. Причем количество таких узлов может быть самым разным — от одного до нескольких. И размер также разнообразен — от совсем маленьких — до 1 -2 см в диаметре до очень больших — свыше 5- 6 сантиметров.
Изначально узлы возникают между мышечными волокнами матки, но затем ведут себя абсолютно по-разному. Они могут остаться в пределах толщи стенки матки, прорасти внутрь или, покинув границы тела матки, продолжить рост в сторону брюшной полости…
Симптомы доброкачественной опухоли

Как же проявляет себя миома? По-разному. Однако двуличие этой особы известно очень хорошо. Примерно в половине случаев она не выдает себя никак. Либо неприятные ощущения настолько слабо выражены, что женщина попросту не обращает на них внимание. Обнаруживается случайно — на осмотре у гинеколога или при УЗИ, назначенном по другим причинам.
В другой половине случаев миома, наоборот, и не думает конспирироваться. Это могут быть обильные, длительные менструации и даже сильные кровотечения. Насторожить должен и тот факт, если кровоточивость сохраняется между менструациями.
Другой тревожный звонок — хроническая анемия, когда из-за большой кровопотери снижается уровень гемоглобина и эритроцитов в крови, а при отсутствии лечения нарушается деятельность сердечно-сосудистой системы. Кожа в таком случае приобретает желтоватый оттенок, слизистые оболочки становятся бледными, на нижних конечностях определяются отеки .
Увеличиваясь в размере, матка давит на соседние органы — мочевой пузырь, прямую кишку, в связи с чем могут возникнуть новые проблемы: учащенное мочеиспускание , частичное недержание мочи , нарушение ее оттока с последующим развитием заболеваний почек, запоры . При давлении на нижний отдел позвоночника не исключены выраженные боли, как при остром приступе радикулита.
Но, пожалуй, самыми неприятными проявлениями миомы являются бесплодие и осложнения при беременности, в том числе не вынашивание ребенка.
Есть ли возрастные особенности течения доброкачественной опухоли матки? Да, есть. Заболевание не наблюдается у девочек до наступления менструаций. Что касается молодых женщин, возрастом до 30 лет, число заболевших год от года увеличивается с геометрической прогрессией.
Однако самый частый возраст выявления миомы матки — 33-35 лет. У половины таких пациенток наблюдается быстрый рост узлов, как правило, на фоне нарушения обмена гормонов , избыточной массы тела, заболеваний печени, кишечника, длительных воспалительных процессов женских органов, обильных и болезненных менструаций…
Для развития миомы (опухоли) матки опасны возраст и пременопаузы, то есть приблизительно лет за 5 до климакса. В это время происходит постепенное прекращение гормональной функции яичников и наступает новая волна нарушения обмена гормонов, что приводит порой к сильным маточным кровотечениям, росту узлов, хронической анемии, тяжелому климактерическому синдрому.
И только с наступлением стойкой менопаузы, когда яичники окончательно успокаиваются, размеры миомы уменьшаются. Если же миома не становится меньше в первые два года полного отсутствия менструаций, она требует особого наблюдения, чтобы не пропустить перерождения в онкологический процесс.
Методы диагностики патологии матки

Как же диагностируется опухоль матки? При не осложненном течении и типичном расположении узлов диагностика не представляет трудностей. Врач-гинеколог расспросит, что беспокоит, были ли роды, аборты, операции, воспаления, инфекции половых органов, как протекает менструация…
Затем врач обследует молочные железы, шейку матки, матку, яичники, возьмет мазок на инфекции, онкоцитологический мазок. Назначит УЗИ малого таза.
При осложненном течении — нетипичном расположении узлов, сочетании миомы матки с другими заболеваниями половых органов для установления диагноза рекомендовано углубленное обследование. Во-первых, это 3D-4D УЗИ, что позволяет получить дополнительную информацию о наличии и расположении опухоли.
Во-вторых, эхогистерография, когда при обезболивании в полость матки вводится стерильный раствор для ее растяжения и проводится осмотр полости при помощи УЗ-датчика. В-третьих, компьютерная томография и спиральная компьютерная томография (с введением контрастного вещества), что позволяет с высокой точностью определить состояние матки, сосудов и костей таза.
Лечение доброкачественной опухоли матки

Лечение миомы матки очень индивидуально и зависит от того, какая опухоль где расположена, ухудшает ли качество жизни. Если опухоль матки протекает по не осложненному сценарию (а так бывает у половины пациенток), требуется лишь регулярное наблюдение: дважды в год, осмотр гинеколога и один раз в год — УЗИ малого таза.
Кроме того, необходимо соблюдать некоторые ограничения. Под запретом тепловые и физиопроцедуры, лечебные грязи на низ живота и поясницу, массаж пояснично-крестцового отдела позвоночника, чрезмерное пребывание на солнце. Все это может спровоцировать рост узлов.
Другое дело, если пациентка жалуется на сильные маточные кровотечения, анемию, боли внизу живота, пояснице. Здесь уже без серьезного лечения, будь то медикаментозное или хирургическое, не обойтись.
Единственной целью медикаментозного лечения является облегчение симптомов, связанных с миомой матки, а также уменьшение размеров узлов. Наиболее часто используются гормональные препараты — люкрин депо, золадекс, диферелин, бусерелин-депо, подавляющие выработку гормонов в головном мозге, в результате чего организм приходит в состояние менопаузы (климакса).
При этом прекращаются кровотечения и уменьшаются размеры узлов. Из-за множества сложных побочных эффектов такое лечение может продолжаться под строгим наблюдением врача не более 6 месяцев.
При опухолях доброкачественной этиологии небольшого размера эффективны комбинированные контрацептивные гормональные препараты — жанин, силует, бонадэ. Они снимают болезненные ощущения, уменьшают кровопотери, приостанавливают рост узлов. Назначаются индивидуально.

Из новых средств порекомендую препарат эсмия. Входящий в его состав улипристапа ацетат оказывает прямое воздействие на миоматозные узлы, эндометрий, а также головной мозг. При ежедневном приеме препарата в дозировке 5 мг в течение менструального цикла у женщин заканчивается очередное менструальное кровотечение, а следующее не наступает.
Когда прием препарата заканчивается, менструальный цикл восстанавливается в течение 4 недель. За это время проходит анемия, значительно уменьшаются размеры узлов, а следовательно, размер самой матки.
Для снятия болей можно ипользовать индометацин, ибупрофен, мелоксикам, целекоксиб — По 1 таблетке 1-2 раза в день (противопоказаны при бронхиальной астме, язвенных поражениях желудка и кишечника). Уменьшить кровотечение помогут транексам и дицинон в таблетках или ампулах для внутримышечных инъекций.
Новым направлением в лечении опухолей матки без операции является ФУЗ-абляция миомы. Принцип заключается в импульсном нагревании узла ультразвуковым лучом. Повышение температуры в узле приводит к постепенному распаду клеток узлов.
И, конечно, основным методом лечения миомы матки до сих пор остается хирургический. Наиболее радикальная операция — гистерэктомия, при которой матка удаляется полностью вместе с опухолью. Конечно же, сразу исчезают и боли, и кровотечения. Но при этом женщина полностью теряет способность к деторождению, на что согласны далеко не все пациентки.
Более щадящая операция — миомэктомия. Здесь удаляется только узел, а тело матки остается. Ее недостатки: возможна не при всех видах миом, к тому же не дает полной, гарантии того, что через какое-то время в теле матки не появится новый узел.
Народные методы лечения опухолей матки

При доброкачественной опухоли матки частично может помочь и народная медицина. Но лишь при совмещении с традиционными средствами лечения.
У матушки природы есть целый перечень лекарственных растений, которые помогут усмирить боль, снять воспаление, уменьшить кровотечение, притормозить рост опухоли, повысить иммунитет… В их числе — тысячелистник, пустырник, чистотел, подорожник и так называемые женские травки — крапива, календула, земляника лесная, расторопша, ромашка аптечная… Вот некоторые рецепты.
Возьмите 1 ст. ложку сухих измельченных листьев крапивы двудомной , залейте 1 стаканом крутого кипятка, настаивайте 1 час. Принимайте в качестве кровоостанавливающего средства по четверти стакана 3 раза в день. Курс — 2-3 недели.
С давних пор в борьбе с опухолью применяется чистотел — народный лекарь, который не прячется от людских глаз, а растет на виду — в садах, палисадниках, возле дома… Растение ядовито, поэтому требует осторожности, а вот рецепт приготовления из него настойки прост.
Возьмите пол-литровую стеклянную банку, заполните наполовину свежей травой чистотела (лучше, если с желтыми цветочками), залейте доверху водкой. Настаивайте в темном месте 10-12 дней, после чего настойку процедите. Слив жидкость, темно-коричневого цвета в стеклянную бутылочку темного цвета, принимайте по 1 ч. Ложке 3 раза в сутки за тридцать минут до трапезы.
Курс — 2 недели, после чего сделайте 10-дневный перерыв и повторите курс лечения.
Лечебная гимнастика
Что касается физической активности, она особенно оправдана в свете того, что доказана зависимость появления опухоли матки на фоне ожирения. Поэтому спорт не воспрещен! Другое дело, какие физические упражнения можно использовать, а какие нельзя.
Чтобы избежать осложнений, индивидуальным подбором комплекса упражнений должен заниматься врач ЛФК с учетом заключения врача-гинеколога. Но вот что могу сказать определенно — безопасны плавание, скандинавская ходьба. А вот силовые упражнения — отжимания, приседания, подтягивания на перекладине, качание пресса, поднятие тяжестей — противопоказаны.

Какие виды операций выполняют при раке матки и её придатков? Можно ли их выполнить лапароскопически? Каким будет объем операции? От чего это зависит? Обязательно ли удалять маточные трубы и яичники? В чем преимущества лапароскопической операции перед открытой?
Хирургия — основной метод лечения рака матки. Чаще всего начинают именно с операции, дополняя её курсом лучевой терапии и химиотерапии. Выбирая тип хирургического вмешательства, врач учитывает стадию опухоли, возраст и состояние здоровья женщины.

Все операции при раке матки и её придатков можно разделить на четыре группы:
- Радикальные. Цель такой операции — удалить всю опухоль целиком. Впоследствии проводится курс адъювантной химиотерапии, чтобы уничтожить оставшиеся в организме раковые клетки.
- Циторедуктивные. Проводятся в случае, когда опухоль невозможно удалить целиком, из-за больших размеров или сильного прорастания в соседние органы. Хирург старается иссечь как можно больший объем опухолевой ткани. На оставшуюся воздействуют при помощи химиотерапии или лучевой терапии. Как правило, к циторедуктивным операциям прибегают, когда рак матки распространился на всю тазовую полость и на брюшную полость.
- Диагностические. Такие хирургические вмешательства проводят для того, чтобы уточнить стадию рака, оценить, насколько сильно опухоль проросла в соседние органы, взять образцы тканей для биопсии.
- Паллиативные. Проводятся при некурабельных опухолях на поздних стадиях. Цель такой операции — уменьшить симптомы, облегчить состояние пациента, устранить сдавление опухолью внутренних органов.
В Европейской онкологической клинике функционирует операционная, оснащенная современным оборудованием. Наши хирурги проводят операции любой сложности при раке матки на любых стадиях.
Преимущества лапароскопических операций при раке матки
Первая лапароскопическая операция на матке была выполнена еще в 1989 году. С тех пор метод совершенствовался, показания к таким операциям расширялись. Врачи накопили большой опыт в проведении лапароскопических вмешательств. По сравнению с открытыми операциями лапароскопия имеет некоторые преимущества:
- меньше травматизация тканей;
- меньше кровопотеря;
- ниже риск некоторых осложнений;
- более короткий реабилитационный период, возможность быстрее восстановиться и вернуться к привычной жизни.
Диагностическая лапароскопия
Во время диагностической лапароскопии хирург осматривает брюшину, покрывающую тазовые органы и стенки брюшной полости, удаляет подозрительные ткани и лимфатические узлы, чтобы затем отправить их на биопсию. Также врач может промыть физиологическим раствором тазовую и брюшную полость и отправить на цитологическое исследование — на предмет наличия раковых клеток.
В Европейской онкологической клинике есть возможность провести лапароскопическое ультразвуковое исследование с доплеровским картированием. Специальный ультразвуковой датчик вводят прямо в брюшную полость. Он напрямую контактирует с исследуемым органом, благодаря чему УЗ-сигнал не искажается, врач получает максимально четкое и информативное изображение, может оценить кровоток в опухолевой ткани.
Удаление опухоли
В зависимости от стадии опухоли, степени прорастания в соседние ткани и распространения в близлежащие лимфатические узлы, объем операции будет различаться. По возможности врачи Европейской онкологической клиники стараются отдавать предпочтение лапароскопическим операциям. Но в ряде случаев приходится прибегать к открытым вмешательствам.
Гистерэктомия (экстирпация матки)
Гистерэктомия представляет собой хирургическое вмешательство, во время которого удаляют пораженную опухолью матку.
Зачастую приходится прибегать к расширенной гистерэктомии, во время которой удаляют матку вместе с шейкой и верхней частью влагалища, окружающую тазовую клетчатку и лимфатические узлы. Если в дальнейшем планируется курс лучевой терапии в области таза, выполняют транспозицию яичников: их перемещают вверх, для того чтобы они не попали в поле облучения.
Еще более серьезной операцией является эвисцерация таза, во время которой удаляют матку вместе с её придатками, шейку матки, влагалище, мочевой пузырь, прямую кишку, окружающие ткани и лимфатические узлы. К таким вмешательствам прибегают при рецидивах рака.
Удаление придатков матки
При инвазивном раке матки приходится удалять её придатки: маточные (фаллопиевы) трубы вместе с яичниками. Такая операция имеет серьезные последствия для женского организма, так как после неё наступает искусственная менопауза.
Если женщина еще не перенесла климакс, и рак матки был диагностирован на ранних стадиях, хирурги стараются сохранить яичники. В случаях, когда это возможно, врачи Европейской онкологической клиники стараются придерживаться органосохраняющей тактики.
Удаление лимфатических узлов
Во время операции по поводу рака матки могут быть удалены следующие группы лимфатических узлов:
- Тазовые. В данном случае они являются регионарными, так как непосредственно собирают лимфу от матки и других тазовых органов. Именно сюда в первую очередь попадают раковые клетки, распространяющиеся лимфогенным путем.
- Парааортальные. Находятся вокруг нижней части аорты. Сюда попадают раковые клетки, распространившиеся за пределы таза.
Операция по удалению лимфатических узлов называется лимфодиссекцией, или лимфаденоэктомией.
Доброкачественные опухоли женской репродуктивной системы — это опухолевые либо другие массы, происхождение которых имеет разные причины. Основные из них — это гормональные нарушения, стрессы, неправильный рацион питания и наследственная предрасположенность, а также воспалительные заболевания органов малого таза и инфекции, передающиеся половым путем.
Как правило, доброкачественные новообразования женской репродуктивной системы безболезненны, но иногда могут причинять боль при надавливании или сексуальном контакте. Любые болезненные симптомы и ощущения — повод для проведения комплексной диагностики и, возможно, даже удаления новообразования. Общим примером доброкачественного новообразования является фиброма матки. В целом доброкачественные опухоли могут появляться на любом участке органов репродуктивной системы.
Доброкачественные новообразования шейки матки
Одно из нечастых, но периодически встречающихся новообразований шейки матки – это миома. Миома шейки может быть частью миомы самой матки, особенно если она большая. Миома может частично заслонять собой мочевыводящие пути, кроме того, иногда происходит пролапс миомы (выпадение её части) во влагалище. Выпадающие миомы шейки матки иногда изъязвляются, кровоточат, особенно при попадании инфекции.
Симптомы миомы шейки матки
Миомы шейки матки в конечном итоге вызывают неприятные симптомы, даже если сразу после появления не доставляли беспокойства. Наиболее распространенным симптомом является кровотечение, которое может быть нерегулярным, однако продолжительным, и вызывает анемию. Если миома поражена инфекцией, появляется боль, кровотечение, выделения из влагалища. При пролапсе в малом тазу возникает ощущение давления или избыточной массы внизу живота. Затрудненность оттока мочи приводит к циститу, болевым ощущениям, увеличению мочевого пузыря.
Диагностируется миома шейки на основании физического осмотра, и часто без УЗИ. Если присутствует пролапс, он заметен при использовании обычного расширителя. Помочь обнаружить крупную миому также поможет бимануальное обследование. Трансвагинальное УЗИ делается в таких случаях: при желании исключить злокачественное новообразование, вместе с цитологическим анализом.
Лечение миомы шейки матки
Миомы шейки матки малых размеров, которые не беспокоят пациента, обычно не удаляются. Большинство симптоматических миом удаляется при помощи миомэктомии (при сохранении репродуктивной функции). Если процедура миомэктомии является технически сложной, проводят гистерэктомию (полное удаление матки, и иногда яичников). Выпадающие миомы должны быть удалены трансвагинально, если это возможно.

Рисунок 1. Расположение полипов
- белые или желтые выделения из влагалища;
- кровянистые выделения или вагинальные кровотечения после полового акта и между менструациями, а также после спринцеваний;
- кровь из влагалища после менопаузы (в постменопаузе);
- аномально тяжелая менструация (меноррагия).
Причины появления полипов:
- повышенные уровни эстрогена (женского полового гормона);
- хроническое воспаление шейки матки, влагалища.
Уровень эстрогена колеблется в течение всей жизни женщины. Наиболее высоким он бывает в периоды менструального цикла, беременности, а также за несколько месяцев до наступления менопаузы. Например, во время беременности уровень эстрогена может в 100 раз превышать нормальный показатель. Кроме того, большое влияние оказывает питание. В некоторых продуктах, в частности, в импортном мясе и молочных блюдах, содержатся химические вещества — аналоги эстрогена — ксеноэстрогены. При нагревании пластиковых контейнеров с мясными полуфабрикатами химический эстроген попадает в пищу. Кроме того, содержать опасные для репродуктивной системы вещества может даже освежитель воздуха (например, вещества фталаты).
Доброкачественные новообразования яичников
Доброкачественные новообразования яичников разделяют на кисты и опухоли. Некоторые случаи протекают бессимптомно, однако в большинстве случаев опухолей яичников симптомы неприятны и болезненны. К ним относятся:
- ощущение тяжести внизу живота;
- боль, воспаление, температура;
- все признаки перитонита (если разрывается киста).
Типы доброкачественных опухолей яичников
Доброкачественные эпителиальные опухолевые кисты (60% доброкачественных опухолей яичников)
1. Серозная цистоаденома
Папиллярное новообразование, которое может быть твердым, а не мягким, в отличие от других видов кист. Наиболее распространены у женщин в возрасте от 40-50 лет. Около 15-25% являются двусторонними и около 20-25% — злокачественными.
2. Коллоидная цистоаденома
Наиболее распространенные крупные опухоли яичников, которые могут принять огромные размеры. Кисты заполнены муцинозным материалом, нередко разрываются в брюшную полость. Могут быть многокамерными. Распространены в возрастной группе от 20 до 40 лет. Около 5-10% являются двусторонними и около 5% — злокачественными.
3. Доброкачественная кистозная тератома
Развиваются из примитивных половых клеток. Доброкачественные зрелые тератомы (дермоидные кисты) могут содержать хорошо дифференцированные ткани - например, волосы, зубы и т.д. Распространены у молодых женщин, случаи образования злокачественных дермоидных кист крайне редки.
Доброкачественные твердые опухоли
- Фиброма — маленькие, твердые, доброкачественные опухоли, состоящие из волокнистой ткани.
- Аденофиброма.
- Опухоль Бреннера — редкий вид опухолей яичников, может возникать наряду с муцинозной цистаденомой и кистозной тератомой.
- Тератома.
Диагностика доброкачественных новообразований яичников
Факторы риска
Факторы, способствующие опухолевым новообразованиям яичников:
- ожирение,
- раннее менархе;
- бесплодие;
- застой в малом тазу, отсутствие регулярного секса;
- наследственные случаи.
Лечение доброкачественных новообразований яичников
Радикальным методом лечения является удаление новообразований, иногда — овариэктомия. Многие кисты яичников менее 8 см в размере не удаляются. Если же кисту необходимо удалить, делают это лапароскопически или лапаротомически.
Сразу удаляют такие новообразования:
- более 10 см в размере;
- сохраняющиеся в течение трех и более менструальных циклов;
- кистозные кератомы размером 10 и более см;
- геморрагические кисты желтого цвета (с гноем);
- цистоаденомы;
- кистозные тератомы более 10 см размером;
- кисты, которые невозможно отделить от яичника (удаляют вместе с яичником);
- кисты у женщин в менопаузе более 5 см размером.
Веселящий газ сможет заменить эпидуральную анестезию во время родов

- Субмукозный узел в матке: особенности и характеристика опухоли
- Причины формирования субмукозного узла в матке
- Опасно ли данное состояние для женщины
- Как проявляет себя миоматозный узел
- Эффективность медикаментозного лечения
- Когда требуется удаление опухоли
- Прогноз при субмукозной миоме
Субмукозный узел в матке: особенности и характеристика опухоли
Миома матки – это опухолевое образование миометрия, имеющее доброкачественное происхождение. Новообразования классифицируются в соответствии с местом расположения и направлением роста. Субмукозный тип отличается тем, что миоматозный узел располагается в толще мышечного слоя на границе с эндометрием и выпячивается в матку.
Данное новообразование характеризуется выраженной клинической картиной, в отличие от других опухолей. В полости матки миома может искажать однородность эндометрия, изменять форму детородного органа изнутри и быть препятствием для зачатия.
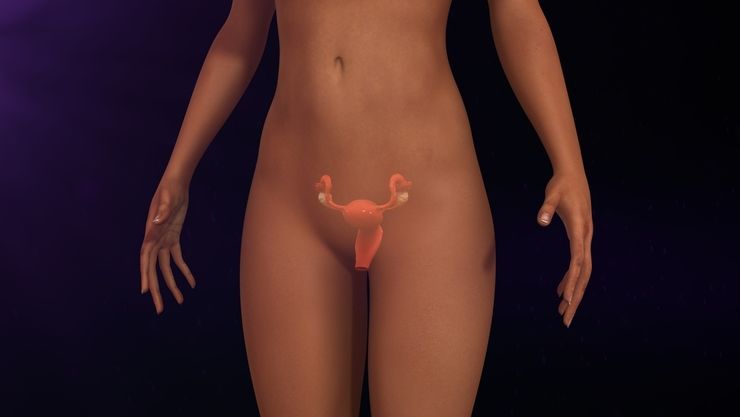
Опасно ли не лечить миому, можно сказать только после оценки особенностей патологии
Диагностика субмукозного узла обычно не составляет труда для опытных специалистов. По характерным признакам гинеколог может заподозрить миому. Выполнив УЗИ малого таза, специалист подтверждает или опровергает диагноз.
Несмотря на то, что новообразование имеет доброкачественное происхождение, женщине требуется обязательное лечение. При стремительном увеличении опухоли и достижении больших размеров сохранить репродуктивную функцию не удается.
Причины формирования субмукозного узла в матке
Причины интерстициального субмукозного узла у женщин очевидны. Риск формирования опухоли в матке повышается при любых инфекционных заболеваниях и инструментальных вмешательствах в данную область.
Причины субмукозной миомы:
- инфекции, передающиеся при половом контакте;
- гормональные нарушения;
- патологии эндокринного аппарата;
- избыточная масса тела;
- неоднократные выскабливания, аборты;
- применение внутриматочной спирали из некачественного материала;
- продолжительное использование оральных контрацептивов без врачебного участия;
- генетическая предрасположенность;
- отсутствие беременности в возрасте 35-45 лет.
Миома имеет доброкачественное происхождение, поэтому не может появиться в результате распространения метастазов при формировании злокачественной опухоли. Однако онкология в организме женщины повышает риск развития заболеваний интимной сферы, в том числе формирования узлов в толще миометрия.
Опасно ли данное состояние для женщины
Интерстициальный узел, который располагается в мышечном слое и прорастает в полость матки, считается неблагоприятным новообразованием. В отличие от других форм миомы, данный тип нарушает функцию детородного органа.

Субмукозный узел в матке сопровождается признаками даже при незначительном размере
Субмукозный узел опасен следующим:
- вызывает частые прорывные кровотечения, что приводит к развитию железодефицитной анемии;
- имеет тенденцию к активному росту, что повышает риск необходимости удаления матки;
- не позволяет имплантироваться плодному яйцу, поскольку меняет однородность эндометрия;
- может стать причиной выкидыша на ранних сроках вынашивания.
Миома не перерождается в рак и не угрожает жизни женщины. Однако данный тип патологического процесса снижает качество жизни пациентки и со временем лишает возможности реализовать детородную функцию.
Как проявляет себя миоматозный узел
Диагностика субмукозного узла не представляет сложности, поскольку патология сопровождается выраженными проявлениями. Пациентки на приеме у гинеколога предъявляют следующие жалобы:
- затяжные менструальные кровотечения, во время которых появляются сгустки;
- прорывная мазня, не имеющая взаимосвязи с менструациями;
- контактные кровотечения после полового акта, гинекологического осмотра и прочих механических воздействий;
- болезненные ощущения в нижней части живота, отдающие в поясницу и промежность;
- трудности с зачатием.
При осложнении в виде нагноения, перекручивания или некроза узла у женщины стремительно ухудшается самочувствие – повышается температура тела, появляется слабость с диспепсическими расстройствами и возникает обморочное состояние. В данном случае важно оказать экстренную медицинскую помощь поскольку с каждой минутой возрастает риск летального исхода.
Эффективность медикаментозного лечения
Медикаментозная терапия рекомендуется пациенткам, у которых диаметр доброкачественной опухоли миометрия не превышает 20 мм. Основой традиционного лечения является прием гормональных лекарств. В зависимости от возраста и желаемого результата выбирается один из двух вариантов:
- непрерывное использование оральных контрацептивов с целью подавления активности яичников;
- ежемесячные инъекции гонадотропин-рилизинг гормонов.
В дополнение к основной терапии назначаются симптоматические средства, подавляющие болезненные ощущения. При выявлении воспалительного процесса в слоях матки необходимо провести этиотропное лечение.
Удаление субмукозного узла можно выполнить через влагалище
Следует отметить, что с помощью медикаментов избавиться от миомы матки не получится. Прием лекарственных средств позволяет снизить выраженность клинической картины и облегчить состояние пациентки. Препараты избавляют от периодических прорывных кровотечений, устраняют болевой синдром, но не устраняют патологию.
Когда требуется удаление опухоли
Чаще всего оперативное лечение миомы рекомендуется женщинам, которые уже не планируют рожать детей или находятся в менопаузе. В зависимости от размера и вида опухоли назначается методика хирургического вмешательства:
- Эмболизация маточных артерий. Данный способ считается самым современным и малотравматичным. Эффективен при активном кровообращении в узле. Предварительно женщине назначается гистероскопия для того, чтобы убедиться в отсутствии злокачественных опухолей.
- Гистерорезектоскопия. Процедура предполагает удаление опухоли посредством влагалищного доступа. Для женщины процедура напоминает обычную гистероскопию.
- Лапароскопия и лапаротомия. Операция выполняется, если более щадящие методы неприменимы для данной пациентки. Показанием для экстирпации матки является активный рост узла с превышением диаметра 120 мм.
После удаления миомы необходимо наблюдение за состоянием интимного здоровья пациентки. Хирургическое вмешательство с целью иссечения доброкачественной опухоли назначается женщинам, если миома становится причиной бесплодия или приводит к выкидышам на ранних сроках. После иссечения опухоли или эмболизации маточных аптерий большинству пациенток удается забеременеть и родить ребенка.
Прогноз при субмукозной миоме
Миома матки не относится к опасным опухолям, которые могут вызвать серьезные проблемы со здоровьем. При обнаружении на ранних сроках хорошо поддается коррекции. Миома не перерождается в раковую опухоль, но при расположении в подслизистом слое может вызывать проблемы во время планирования беременности. Для профилактики опухолей миометрия женщинам рекомендуется:
- пользоваться барьерными средствами контрацепции во избежание инфицирования и незапланированной беременности;
- применять оральные контрацептивы только по назначению врача;
- регулярно обследоваться у гинеколога, делать УЗИ не менее 1 раза в год;
- рационально подходить к зачатию, а первые роды планировать не позднее 30 лет.
При обнаружении субмукозного миоматозного узла женщине требуется контроль за состоянием здоровья. При отсутствии беспокоящих симптомов врачи выбирают выжидательную позицию. Если пациентка планирует беременность, необходимо оценить перспективу лечения и возможные риски. Прогноз запланированного хирургического вмешательства определяется индивидуально.
Читайте также:

