Удаляют ли лимфоузлы на шее при лимфоме
Лимфаденэктомия – это хирургическое удаление одной или нескольких групп лимфатических узлов. Удаление лимфоузлов выполняется при раковых заболеваниях в диагностических и терапевтических целях. Чаще всего удаляют образования, которые располагаются непосредственно возле опухоли. В более редких случаях требуется удаление всех лимфоузлов в области опухоли. Эффективность лечения зависит от состояния здоровья пациента и характера заболевания.
Что такое удаление лимфоузлов?
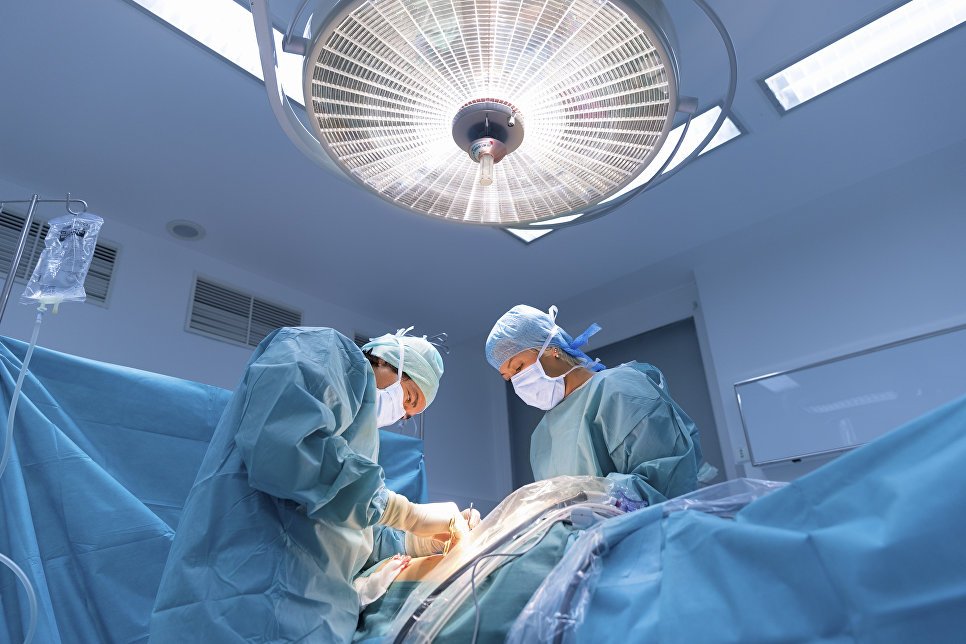
Удаление увеличенных лимфоузлов показано при лимфоме и раковых заболеваниях
Лимфатические узлы являются частью иммунной системы и поэтому играют важную роль в защите организма от вирусов и бактерий. Они фильтруют лимфатическую жидкость и поэтому часто являются отправной точкой опухолевых клеток, которые распространяются по всему телу.
Лимфатические узлы удаляются для диагностических и терапевтических целей. Диагностическая лимфаденэктомия используется для определения причины увеличения или болезненности лимфоузлов. При лимфоме дозорные лимфатические узлы (наиболее близкие к раковой опухоли) исследуются на наличие злокачественных клеток. Терапевтическая лимфаденэктомия используется, если узлы уже имеют метастазы.
Наиболее распространенные места проведения операции по удалению лимфоузлов:
- Подмышки: при раке молочной железы.
- Пах: при злокачественных новообразованиях органов малого таза.
- Шея: при опухолях в области головы и шеи.
При злокачественных опухолях могут развиться метастазы, которые переносятся через лимфу или кровоток в другие органы. Часто поражаются лимфатические узлы, в которых лимфатическая жидкость выводится из области исходной опухоли. Лимфатические узлы эффективно фильтруют опухолевые клетки. Если поражены образования в области головы и шеи, их удаляют для предотвращения дальнейшего распространения опухоли.
Основные показания, при которых производится удаление лимфоузлов:
- Рак гортани или ротоглотки.
- Рак щитовидной железы.
- Рак молочной железы.
- Рак полости рта.
- Злокачественные опухоли слюнной железы.
- Редкие другие злокачественные опухоли головы, шеи, груди или других частей тела.
Опухолевые клетки могут распространяться вдоль лимфатических сосудов. Лимфаденэктомия обычно осуществляются как часть терапии рака для удаления фактических или потенциальных метастазов.
При забрюшинной лимфаденэктомии производится полное или частичное удаление лимфатических узлов в брюшной полости. Это делается путем разреза на брюшной стенке и, если возможно, лапароскопическими методами. Процедура часто необходима при метастазах опухоли яичек.
Медиастинальная лимфаденэктомия с видеооборудованием – это хирургическая процедура, которая используется для удаления лимфатических узлов в области средостения. В основном этот вариант используется для диагностических целей при подозрении на бронхогенную карциному. Операция обычно проводится торакальным хирургом.
При выборочной лимфаденэктомии удаляется целая группа лимфоузлов, окружающая опухолевую ткань. Процедура наиболее часто проводится при раке молочной железы и злокачественной меланоме, однако доказательств эффективности не существует.
Лимфаденэктомия дозорного лимфатического узла – эффективный метод выявления метастазов. Он основан на том факте, что опухоль метастазирует в первый лимфатический узел через лимфу. Если дозорный узел не поражен, то окружающие лимфоузлы, вероятно, также не поражены раковыми клетками. Процедура была разработана таким образом, чтобы не удалять ненужные и нетронутые раком лимфатические узлы. При удалении каждого дополнительного образования увеличивается риск развития лимфедемы.
Если поражен дозорный лимфатический узел, то вся пораженная лимфатическая ткань обычно удаляется в зависимости от степени распространения раковых клеток. Положение дозорного лимфатического узла может быть точно определено до его удаления с помощью лимфосцинтиграфии.
При большом количестве метастаз в лимфоузлах операция по удалению противопоказана
- Сердечная недостаточность III или IV степени по классификации Нью-Йоркской ассоциации сердца.
- Декомпенсированный сахарный диабет, тяжелая почечная и печеночная недостаточность.
- Нарушения кровообращения в головном мозге.
- Гематологические заболевания;
- Множественные метастазы в лимфоузлах;
- Отек кожи возле места операции.
Методика проведения
Лимфаденэктомия была стандартной процедурой в хирургии рака с начала 20-го века. Ряд исследований, а также эпидемиологические данные показывают, что злокачественные новообразования из лимфоидной ткани, по-видимому, не способны инициировать метастазы. Регулярная и систематическая лимфаденэктомия, согласно этим данным, не влияет на выживаемость пациентов, независимо от того, возникают ли метастазы.
Перед удалением лимфатических узлов проводится беседа с пациентом и назначаются необходимые исследования. Анализы крови указывают на признаки инфекции или возможного рака. Подозрительные лимфатические узлы могут быть точно локализованы ультразвуковой диагностикой или другими исследованиями.
Лекарственные препараты, которые снижают свертываемость крови, необходимо прекратить принимать за несколько дней до операции. Разжижающие кровь препараты могут усиливать кровотечение во время операции. Также не рекомендуется принимать алкоголь и курить сигареты за 3 дня до проведения вмешательства.
Количество лимфатических узлов может быть оценено перед операцией с помощью компьютерной томографии, медиастиноскопии или позитронно-эмиссионной томографии. Все нервы и сосуды в зоне действия обрабатываются с максимальной осторожностью, чтобы избежать постоперационных повреждений. Зачастую вводят одноразовые антибиотики для профилактики инфекции. Последующая антибактериальная терапия не требуется.
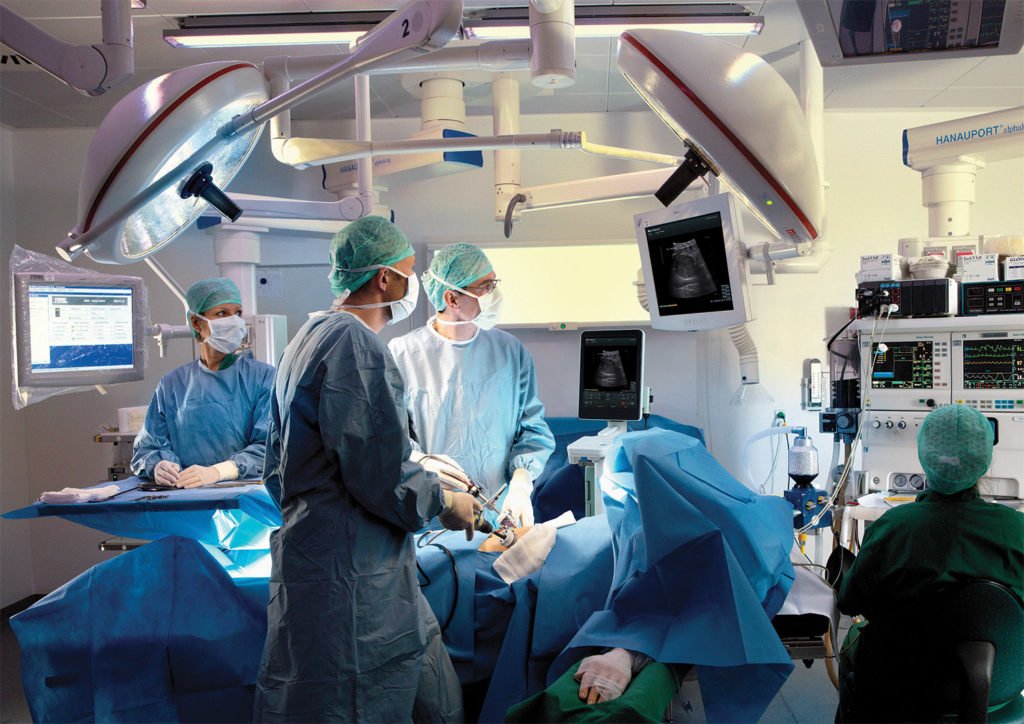
К удалению лимфоузла, или лимфаденэктомии, врачи прибегают редко из-за высокого риска развития осложнений – отека тканей
Поверхностные лимфоузлы на шее, в подмышечной впадине или паху обычно удаляются под местной анестезией. Глубоко укоренившиеся образования часто удаляют под общим наркозом. Удаление поверхностных лимфатических узлов осуществляется через небольшой разрез и занимает около получаса. Удаленные лимфатические узлы исследуются с помощью гистологических методов на наличие раковых клеток или патогенов.
Если лимфатический узел удален для диагностических целей, полученные результаты исследования можно использовать для постановки правильного диагноза. Успех удаления рака зависит, помимо прочего, от типа, степени и агрессивности опухоли. В целом удаление лимфатических узлов снижает риск распространения рака.
Пациент должен защищать область, из которой были удалены лимфоузлы. В период реабилитации запрещено совершать резкие и крутые движения в области удаленных лимфатических узлов. Пациент не должен мыть и брить области раны.
Больные должны употреблять много жидкости, принимать сбалансированную пищу и регулярно проходить медицинские обследования. Физические упражнения можно выполнять только после предварительной консультации с медицинским специалистом.
Возможные осложнения
Одним из наиболее распространенных осложнений лимфаденэктомии является развитие лимфедемы. Лимфостаз – накопление жидкости в межклеточном пространстве, которое обусловлено недостаточным удалением лимфы через сосуды. Вероятность развития лимфедемы возрастает при удалении нескольких лимфоузлов.
У некоторых пациентов (2%) развивается хроническая лимфедема, которая купируется мануальным дренажом. При этой патологии пациенту рекомендуется проходить мануальный лимфодренаж и заниматься лечебной физкультурой. Важной частью лечения осложнений является правильный уход за кожей. Бритье с затупленным лезвием может ускорить прогрессирование лимфостаза.
Наиболее тяжелым и опасным для жизни пациента послеоперационным осложнением принято считать лимфангиосаркому – злокачественную эндотелиому. Лимфангиосаркома встречается крайне редко и возникает из тканей лимфатических сосудов, чаще всего развивается у женщин старше 55 лет.
Хирурги, которые удаляют опухоли, невольно также затрагивают части органов, здоровые лимфатические узлы и рядом лежащую жировую ткань. Выраженный послеоперационный отек шеи может указывать на гематому. Неспособность распознать гематому может привести к послеоперационной раневой инфекции и плохому заживлению ран. В более редких случаях могут возникать свищи, фистулы и абсцессы в месте хирургического вмешательства.
Пациенты, которым проводят двустороннюю радикальную лимфаденэктомию, подвержены риску возникновения отека головного мозга и последующей неврологической дисфункции. Повышенное внутричерепное давление может вызвать синдром избыточной секреции антидиуретического гормона и увеличить количество внеклеточной жидкости.
При тазовой лимфаденэктомии (удаление лимфатических узлов в области таза) около 10% пациентов имеют лимфостаз, около 6% – тромбоз и около 1% – тромбоэмболию или осложнения лимфедемы. Значения сильно зависят от хирурга. При обширной лимфаденэктомии частота повторного вмешательства составляет более 50%.
Прогноз и клиническая эффективность удаления лимфоузлов

Эффективность лечения зависит от состояния здоровья пациента и характера заболевания, но в целом прогноз чаще положительный
Операция по полному удалению лимфоузлов на шее требуется не всегда – это было показано в исследовании 654 пациентов. Их лимфатические узлы были поражены раком, но у них не было метастазов. Участники исследования проходили лимфаденэктомию либо после химиолучевой терапии (1 группа), либо только тогда, когда появился рецидив болезни (2 группа). 81,5% испытуемых в 1 группе продолжали жить через два года по сравнению с 84,9% группы наблюдения. Что касается качества жизни, то две группы не отличались друг от друга.
Итальянское исследование доказывает, что радикальное удаление паховых лимфоузлов не всегда является лучшим выбором терапии. Пациенты с раком лимфоузлов в паху вполне могут обойтись химиолучевой терапией.
Как показывает исследование Института Джона Уэйна в Санта-Монике с 891 пациентами, у которых имеется рак молочной железы, удаление дополнительных лимфатических узлов не увеличивает продолжительность жизни. В исследовании было обнаружено, что выживаемость составила 90% в обеих группах, а частота рецидивов была одинаковой.
Согласно более поздним европейским рекомендациям, лимфаденэктомия считается стандартом для лечения пациентов с раком желудка. В последние годы улучшение качества лимфаденэктомии было зарегистрировано в клинических и рандомизированных двойных слепых исследованиях.
Прогноз зависит в основном от того, насколько опухоль уже распространилась в организме. На II и IIIA стадии радикальное удаление лимфатических узлов приводит к значительному улучшению выживаемости пациентов. Уровень заболеваемости и смертности не увеличивается при соответствующем опыте хирурга.
У пациентов с опухолями в прямой кишке полное удаление лимфоузлов, а также окружающей здоровой жировой ткани уменьшает риск рецидива от 30 до 5%.
Сейчас, восстанавливая в памяти некоторые моменты, я могу посоветовать лишь одно. Если у вас воспалился хоть один лимфоузел, и тем более если он не болит, бегите к врачу.
Впервые я обнаружила у себя паховые лимфоузлы где то в феврале 2014 года, заметил их и мой муж. Но ни он, ни я не предали этому значение. Во первых, я весьма стройная натура, и маленькие горошины в паху, у меня не вызвали никаких подозрений. Они меня не беспокоили, не болели, самочувствие было отличное, температуры нет. Да и вообще, я и не подумала, что эти маленькие горошины вообще лимфоузлы. Слишком были малы, да и по моему ошибочному мнению воспаленный лимфоузел должен болеть.
Так прошел февраль, март, апрель. Ничего не менялось, горошины были на месте, самочувствие отличное. В начале мая у меня воспалились лимфоузлы подмышками, они не болели, но мешали мне. И уже после праздников, а именно 10 числа я неслась к хирургу. Именно он подтвердил, что и в паху, и в подмышках воспалены лимфоузлы. Дал кучу направлений на сдачу анализов крови. Напрописывал антибиотиков, от которых болевые ощущения прошли, но сами лимфоузлы и не собирались уменьшаться.
27 мая инфекционист сказала, что дальнейшее лечение антибиотиками не имеет смысла, результата нет и не будет. Это она сказала, когда мне по сути две недели кололи антибиотики- и я не выдержала, меня начало тошнить, рвать, у меня появилась изжога. Две недели антибиотиков. И ноль результата! Все анализы на инфекции были отрицательны, ВИЧ отрицательно. Я, конечно, не врач, но на этом этапе у меня два вопроса. Первый- зачем меня так долго кололи антибиотиками, при этом увеличивая дозу, если никакого прогресса не было? И второй- почему меня кололи антибиотиками, если анализы на инфекции не были готовы. Не уже ли нельзя было дождаться результатов сданных анализов, выявить инфекцию, и колоть антибиотик, направленный именно на нее. А меня заранее обкалывали антибиотиком широкого спектра действия. Ну пока для меня эти вопроса остались открытыми, возможно так и надо было делать, возможно врач была не права. И по итогу она отправила меня к онкологу.
На этом этапе хочу отметить, что если в вашем биохимическом анализе крови повышен C реактивный белок, то бейте тревогу. В моем случае при норме до 5, у меня был показатель 96. И врачи не понимали, почему он настолько завышен. Уже пролежав в отделение интенсивной химиотерапии почти два месяца, у меня было много соседок, много историй, но у тех, у кого врачи не могли поставить диагноз и лечили антибиотиками по полгода, по году. Был также повышен С реактивный белок, и врачи так же не знали почему. И лечили, и лечили! Назначали всевозможные прогревания, что при диагнозе рак делать нельзя. итак, если у вас повышен С реактивный белок, врачи не понимают почему, лечат вас, и лечение не действует, не ждите. Не теряйте времени!
28 мая я обратилась к платному онкологу в мед.центр Нордин. В этот же день мне сделали пункцию лимфоузла, или по русски продырявили лимфоузел иглой, взяли кровь на анализ. 3 июня должен был быть результат. Может это совпадение, но на следующий день, моя шея превратилась в нечто. Все лимфоузлы на шее увеличелись, чуть позже выскочили и по всей голове, где они есть. Я медленно превращалась в жабку)
3 июня мы приехали с мужем за результатами. Результата не было, не получилось у них( Онколог сказал надо вырезать лимфоузел. И тут мужа смутило, что вырезать нам предложили под общим наркозом, что специально для меня будет заказана реанимационная бригада, и все это удовольствие стоило 4 млн бел.руб. или примерно 14000 рос.руб. Хотя мы с мужем начитались, что это простейшая операция и делается под местным наркозом. Вообщем сомнения одолевали нас.
На данный момент обращение в мед.центр Нордин, я считаю зря потраченным временем.
Итак, живя в Беларуси, есть только одно место куда надо бежать для подтверждения диагноза, или для лечения онкологии это Республиканский научно-практический центр онкологии и радиологии им. Александрова. Все больше бежать некуда. Там собраны лучшие врачи, лучшее оборудование!
Именно туда мы и обратились 4 июля 2014 года. Там есть кабинет, специализирующийся исключительно на лимфомах, после обеда прием ведет профессор. Если упустить подробности нам назначили биопсию на 12 июля. Обратись мы чуть пораньше, мы бы успели на биопсию и 5 числа, но увы не успели. И биопсия по русски это удаление лимфоузла. Мне сказали, будут вырезать шейный, так как он наиболее информативен.
7 июля мы узнаем результаты трепан биопсии, костный мозг поражен( наличие бластных клеток 28( Для уточнения диагноза нас отправляют на повторную биопсию костного мозга, но уже брать будут из грудины, или стернальная пункция. Едем мы в 9 клиническую больницу г. Минска.
И 8 июля у меня на руках точный диагноз- лимфообластная лимфома из предшественников Т клеток, 4 стадия.
Самое главное это не паниковать! Успокоиться! Точный диагноз в онкологии это очень важный аспект. Неправильный диагноз-это неправильно назначенная химия! А это яд, которым вас будут травить, а результата не будет. Так что правильный диагноз очень важен.
И второе, это вы должны доверять своему лечащему врачу. Выполнять все назначения, принимать все таблетки. И прежде, чем тянуть в рот таблетку из своей аптечки, звоните врачу и спрашивайте можно ли вам ее пить! Недоверие к врачу лишь пошатнет вашу нервную систему, так что отнеситесь серьезно к выбору мед.учреждения и соответственно к врачу. Читайте отзывы, ищите форумы, вообщем интернете вам в помощь.
Лимфодиссекция и лимфаденэктомия в современной онкологии считаются взаимозаменяемыми терминами, обозначающими хирургическое удаление лимфатических узлов при злокачественном процессе. В последние годы шире употребляется термин лимфодиссекция, который полнее отражает техническую суть операции — удаление единым блоком группы лимфоузлов с окружающей клетчаткой.

Показания к лимфодиссекции
Лимфодиссекция — стандартная манипуляция при хирургическом лечении рака любой локализации, при некоторых злокачественных процессах брюшной полости и забрюшинного пространства обязательно выполняется вместе с операцией на пораженном первичной опухолью органе, то есть это один из этапов радикального хирургического лечения.
Цель лимфаденэктомии — удаление пораженных злокачественными клетками лимфатических узлов. С одной стороны, это полноценное лечение с ликвидацией метастаза в лимфоузле, с другой — диагностическая процедура, определяющая степень ракового поражения для оптимального планирования дальнейшего лечения.

Лимфаденэктомия с удалением поверхностно располагающихся лимфатических коллекторов, к примеру, в паху, в подмышке или на шее не проходит бесследно, осложняясь застоем лимфы ниже места операции — лимфедемой. Вызванные лимфедемой физические страдания, особенно нарушение движений конечности, не оправданы, если в лимфоузлах не было метастазов и лимфаденэктомия проводилась с профилактической целью.
Во избежание избыточного хирургического лечения в виде лимфаденэктомии при отсутствии метастатического поражения, сегодня выполняется биопсия сторожевого лимфоузла. Если срочное гистологическое исследование во время операции выявляет раковые клетки, то лимфоузлы удаляются. При отсутствии раковых клеток лимфоколлектор не трогают.
От биопсии сторожевого лимфоузла часто отказываются по техническим соображениям: нет специалиста, невозможно провести срочное морфологическое исследование, качество анестезии не позволяет. В клинике Медицина 24/7 всегда есть всё необходимое для высокотехнологичного лечения.
Оставьте свой номер телефона
При каких заболеваниях выполняется лимфаденэктомия
Необходимость иссечения лимфоколлекторов зависит от степени распространения первичной опухоли и её прогностических характеристик, то есть от агрессивности рака.
При раке молочной железы, плоскоклеточной карциноме кожи, меланоме, новообразованиях головы лимфаденэктомия выполняется только при метастазах, диагностируемых при биопсии сторожевого лимфоузла. Свободные от раковых клеток лимфоколлекторы не трогают, во избежание развития лимфедемы.
При панкреатической карциноме лимфодиссекция тоже неотъемлемой этап радикальной операции на поджелудочной железе, при сомнениях в возможности удаления метастазов пациенту назначается только консервативное лечение.
По аналогичным принципам проводится лимфодиссекция и при злокачественных процессах мочеполовой системы.
Виды лимфаденэктомии
Вмешательства на лимфоколлекторах классифицируют по анатомическому принципу — в зависимости от области удаления, например, шейная, подмышечная, , подколенная, средостенная (медиастинальная) лимфаденэктомия и так далее.
По объему вмешательства лимфодиссекцию разделяют на региональную, то есть удаление ближайшей группы узлов, селективную — выборочную, расширенную — несколько уровней лимфатических коллекторов.
Описание операции
- убирается не отдельный метастаз, а опухоль вместе с окружающей клетчаткой — одним блоком;
- иссечение проводят с учётом анатомических границ — по зональному принципу, когда нельзя иссечь один метастатический узелок из подмышки и ещё два из подлопаточной зоны, необходимо удалять весь подмышечный коллектор и последовательно иссечь все группы лимфоузлов соседних областей;
- футлярный принцип обязывает не вылущивать метастаз, а удалять его с учетом анатомических взаимоотношений с соседними структурами.
Техника лимфодиссекции при удалении поверхностных лимфоколлекторов включает рассечение кожи, отделение скальпелем от прилежащих мышечных массивов всей жировой клетчатки вместе с лимфоузлами, перевязку и пересечение сосудов, и зашивание операционной раны.
Внутри брюшной, грудной или тазовой полости последовательно, но также единым блоком удаляется пораженный опухолью орган и внутренняя клетчатка с лимфоузлами. Всё удаленное отправляется на гистологическое исследование.
Послеоперационный период и восстановление
Различается послеоперационное течение лимфодиссекции при внутренней карциноме и наружных злокачественных процессах. После удаления лимфоузлов брюшинной или грудной полости внутреннее давление предотвращает истечение лимфы из рассеченных лимфатических сосудов. При удалении наружных лимфоколлекторов невозможно сразу прекратить истечение лимфы из поврежденных сосудов, лимфорея может продолжаться много дней, создавая благоприятные условия для развития инфекции и мешая приживлению кожи. Именно по причине сложности заживления раны истечения лимфы из мелких сосудиков, после операции на молочной железе швы снимают не раньше, чем через 2–3 недели. Для профилактики развития инфекции проводится лечение антибиотиками.
Одна из самых сложных задач послеоперационного периода лимфаденэктомии — эффективно и быстро прекратить послеоперационную лимфорею. Специалисты клиники Медицина 24/7 имеют самые современные возможности для качественного выполнения операции и обладают огромным практическим опытом по лечению осложнений.
Лимфомы - это опухоли из клеток иммунной системы. Лимфомы – это большая группа, включающая более 30 разных заболеваний.
Лимфомы отличаются друг от друга по клиническим проявлениям, по течению, по ответу на терапию, по тому, как опухолевые клетки выглядят под микроскопом, по молекулярным признакам. Самое главное, что лимфомы лечатся совершенно по-разному. Поэтому слово "лимфома" ни о чем не говорит: это название группы болезней. Чтобы лечить, надо знать конкретный вариант лимфомы.
Исторически лимфомы подразделяются на два главных типа: лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина, болезнь Ходжкина и лимфогранулематоз - одно и то же.
Раньше было принято говорить лимфогранулематоз (по ведущему признаку, который виден под микроскопом). В 2000-х годах было доказано, что эта болезнь возникает из В-лимфоцитов, для нее характерны крупные и часто многоядерные клетки – клетки Березовского-Рид-Штернберга (по фамилиям ученых впервые их описавших). Поэтому в современной классификации эта болезнь называется лимфома Ходжкина.
Лимфома Ходжкина может развиваться в любом возрасте, но чаще всего ей заболевают молодые люди в возрасте от 15 до 30 лет. Она чаще выявляется у мужчин, чем у женщин и причины этого не ясны. Некоторые считают, что лимфогранулематоз ассоциирован с вирусом Эпштейн-Барра. Подавляющее большинство пациентов с лимфомой Ходжкина сегодня излечиваются с помощью химиотерапии. Лимфогранулематоз отличает строгое распространение процесса от одной группы лимфатических узлов к другой (неходжкенские лимфомы мультицентричны с самых ранних стадий развития).
Неходжкинские лимфомы
Название может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина. Неходжкинские лимфомы подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. В- и Т-лимфоциты - два основных типа клеток иммунной системы. Т-клеточными лимфомами чаще болеют жители юго-восточной Азии.
Какими симптомами проявляются лимфомы? Чаще всего, это увеличение лимфоузлов. Однако, практически невозможно назвать симптома, которого не бывает у пациентов с лимфомами: эти опухоли могут расти в любом органе и поэтому их клинические проявления очень разнообразны.
Течение неходжкинских лимфом также бывает разным. Некоторые текут длительно, годами и десятилетиями, и даже не требуют лечения. Другие характеризуются более агрессивным течением. По клиническому течению неходжкинские лимфомы подразделяются на три категории: высоко-агрессивные, агрессивные и вялотекущие.
Несмотря на большое разнообразие лимфом, у них есть главный общий признак: все они возникают из клеток иммунной системы и поражают лимфоидные органы. По сути дела, это опухоли из клеток иммунной системы. Клетки иммунной системы постоянно циркулируют по организму. Поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены по организму.
Точные причины возникновения лимфом пока не известны. Ученые пока не могут объяснить, почему один человек заболевает лимфомой, а другой нет. Но мы точно знаем, что лимфомы не заразны. Невозможно заразиться лимфомой и невозможно заразить ею других людей - Вашего супруга/у, Ваших детей, Ваших родственников. Существуют некоторые факторы риска по развитию лимфом. Вероятность развития этих болезней выше у следующих категорий лиц:
у людей, родственники которых болели или болеют лимфомами;
у людей, страдающих аутоиммунными заболеваниями;
у пациентов, которым когда-то была произведена трансплантация органов (почки, костный мозг);
у лиц, работающих с химикатами (пестициды, различные удобрения, растворители);
у лиц, инфицированных вирусом Эпштейна-Барр, вирусом СПИДа, Т-лимфотропным вирусом человека, вирусом гепатита С и вирусом герпеса 8 типа;
у лиц, инфицированных определенными бактериями, такими как Helicobacter pylori (лимфома желудка)
Таким образом, профессиональная деятельность, инфекция определенными вирусами и бактериями предрасполагает к развитию лимфом. Некоторые вирусы, например, Т-лимфотропный вирус человека, непосредственно вызывает лимфому. Возможно, что большое значение в развитии лимфомы имеет вирус Эпштейн-Бар, который вызывает инфекционный иммунноклеоз. Риск развития лимфом повышен у людей с ослабленной иммунной системой в результате врожденного или приобретенного ее дефекта.
Лимфомы гораздо чаще наблюдаются у людей с аутоиммунными заболеваниями. Особенно часто лимфомы возникают на фоне иммунодефицита - у больных СПИДом, у пациентов, которым была проведена трансплантация органов. Длительный прием препаратов, подавляющих иммунную систему, например, циклоспорина, также вопровождается высоким риском развития лимфом.
Некоторые ученые говорят, что в развитии лимфом имеют значение факторы экологии. Например, лимфомы чаще выявляются у работников сельскохозяйственной отрасли, у лиц, контактирующих с пестицидами. Возможно, развитие лимфом может провоцироваться фенолом и другими растворителями.
Самый часты симптом, с которым часто обращаются пациенты с лимфомами - безболезненное увеличение лимфатических узлов. Особенно часто увеличены лимфоузлы на шее, подмышками; однако увеличение лимфоузлов может наблюдаться и в других частях тела. Увеличение лимфоузлов в паху, может приводить к отекам ног. Увеличенные лимфоузлы в животе, могут вызвать боли в животе, метеоризм, боли в спине.
Другие симптомы лимфом:
Лихорадка, которая не объясняется инфекцией или другими причинами и которую не удается устранить с помощью антибиотиков
Потливость, особенно по ночам
Необъяснимая потеря веса
Необычная утомляемость и слабость
Кашель
Кожный зуд
У больных лимфомой Ходжкина часто возникают боли в увеличенных лимфоузлах после приема алкоголя
Симптомы связанные с увеличенными лимфоузлами
У большинства людей имеющих эти неспецифические жалобы лимфомы нет. Распространенные инфекции, ОРЗ, приводят к этим симптомам, но это обычно кратковременно. Серьезные болезни не уходят сами по себе. Поэтому, если у Вас длительное время сохраняются эти неспецифические жалобы, надо обратиться к доктору и пройти обследование.
ОПРЕДЕЛЕНИЕ СТАДИИ ЛИМФОМ
Стадия – это термин, который используется для того, чтобы описать распространенность болезни в организме. Лимфомы обычно подразделяются на четыре стадии: на первой и второй стадии болезнь еще локальна, в то время как третья и четвертая стадии считаются распространенными. Определение стадии предоставляет важную информацию, позволяющую предсказывать прогноз и выбирать вариант лечения. С другой стороны, сам по себе вариант лимфомы может оказаться важнее, чем стадия. При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии, но людей чаще всего пугают именно стадии.
Стадия I: опухоль обнаруживается только в одной группе лимфоузлов (например, в шейной). Если поражен один нелимфоидный орган (например, желудок), то это считается первой стадией и обозначается буквой E. Стадия устанавливается как I E.
Стадия II: опухоль обнаруживается в двух группах лимфоузлов, например в шейной и подмышечной, но эти группы находятся выше диафрагмы, - дыхательной мышцы, которая разделяет грудь и живот.
Стадия III: вовлечены группы лимфоузлов по обеим сторонам от диафрагмы.
Стадия IV: поражены не только лимфатические узлы, но и нелимфоидные органы - кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляется буква "А", "В", или "E". Символами "А" или "В" обозначают отсутствие или наличие симптомов интоксикации, к которым относятся: лихорадка, ночные поты и потеря веса. Если у пациента есть эти симптомы, пишут "В", если нет этих симптомов пишут "А". Буквами "а" и "b" обозначают лабораторные признаки болезни: наличие повышение ЛДГ и СОЭ ("а" - признаков нет, "b" - признаки есть).
Буква "Е" говорит о том, что поражен экстранодальный орган (вне лимфатического узла) при локальной стадии.
Каждый вариант лимфомы классифицируется в соответствии с нормальными лимфоцитами из которых происходят клетки лимфомы. Поскольку есть два варианта лимфоцитов, В- и Т- лимфоциты, лимфомы подразделяются на два главных варианта - В-клеточные и Т-клеточные. По тому, как клетки выглядят под микроскопом (морфология), по иммунологическим признакам, по молекулярным характеристикам, лимфомы дополнительно классифицируются на множество разных форм.
Точный диагноз сегодня имеет принципиальное значение. Во-первых, потому, что две опухоли, даже очень похожие по клинике и гистологии, могут сильно отличаться по прогнозу. Во-вторых, если раньше, еще 10 лет назад, выбор вариантов лечения, имевщийся в распоряжении докторов, был относительно не велик, то сегодня арсенал способов воздействия на лимфомы значительно расширен.
Существует более 30 видов лимфом и новые варианты идентифицируются постоянно. Это не значит, что новых вариантов раньше не было. Они были, но мы не умели их распознать и относили в одну группу болезней. Поэтому классификация лимфом - очень трудный вопрос с долгой историей.
Если у Вас есть симптомы вызывающие подозрения на лимфому, нужно пройти полное физикальное обследование. Во время осмотра доктор тщательно расспрашивает Вас. Он исследует шейные, подмышечные, паховые, локтевые, подколенные лимфоузлы, селезенку, миндалины. Доктор, также исследует другие части тела, чтобы найти признаки, которые могут быть проявлениями лимфомы, а также узнать о состоянии органов, о сопутствующих заболеваниях. Если возникает подозрение на лимфому, назначаются дополнительные исследования, позволяющие установить диагноз и распространенность болезни. К ним относятся:
Биопсия лимфоузла или органа
УЗИ брюшной полости и других областей
Рентген грудной клетки
Компьютерная томография
Магниторезонасная томография
Радиоизотопное сканнирование
Позитронно-эмиссионная томография
Анализы крови - общий и биохимический
Иммунофенотипирование
Исследование костного мозга
Исследование спинномозговой жидкости
Молекулярно-диагностические тесты
Основной тест, применяемый в диагностике лимфом, - это биопсия. Кроме того, необходимы исследования, позволяющие выявить распространенность болезни: рентгенография, компьютерная томография, магниторезонансная томография, сканирование с галлием, позитронноэмиссионная томография, ультразвуковое исследование, анализы крови, анализ костного мозга, анализ спинномозговой жидкости.
При подозрении на опухоль и некоторые другие заболевания, такие как туберкулез периферических лимфоузлов или саркоидоз, выполняется биопсия лимфоузла. Это очень важное исследование и во многих случаях именно оно позволяет установить окончательный диагноз. Биопсия - это малая хирургическая операция, в ходе которой удаляется кусочек ткани (в большинстве случаев лимфоузел) для того, что бы рассмотреть его под микроскопом и провести иммуногистохимические, молекулярные и другие исследования. Если лимфоузлов несколько, то удаляют наиболее измененный. После того, как кусочек ткани был удален, он направляется в гистологическую лабораторию. Гистолог исследует удаленную ткань под микроскопом, затем пишет детальный ответ доктору.
Информация, которая поступает после биопсии, говорит нам о типе лимфомы и имеет ключевое значение в диагностике. Если результат биопсии не определен, то препарат нужно пересмотреть у другого гистолога, эксперта в области лимфом. Нередко требуется повторная биопсия. Иногда выполняется пункция лимфоузла. При этом после местной анестезии иглу вводят в лимфоузел и насасывают его содержимое. Пунктат лимфоузла выливают на стекло и делают несколько мазков. Пункционная диагностика может применяться для диагностики лимфом у детей. Это связано с тем, что дети болеют преимущественно четырьмя видами лимфом, клетки которых имеют очень характерный вид под микроскопом. У взрослых по пункции лимфоузла также можно диагностировать некоторые болезни. Однако, пункция лимфоузла совершенно не может применяться для диагностики лимфом. Диагноз лимфомы у взрослого человека устанавливается только и исключительно по биопсии. В большинстве случаев у детей также выполняется именно биопсия лимфоузла.
Методы, которые позволяют оценить распространенность болезни.
После установления диагноза лимфомы необходимо определение стадии болезни, то есть выяснение того, какие еще органы вовлечены. Большинство этих исследований абсолютно безболезненны, никаких анестетиков не требуется. Многие из перечисленных ниже исследований могут быть Вам не нужны. Это решается индивидуально врачом.
1. Ультразвуковое исследование
Используется очень часто, назначается всем пациентам. Исследование основано на регистрации отраженных ультразвуковых волн. Оно применяется для того, что бы узнать если увеличенные лимфоузлы в брюшной полости, в средостении, узнать о состоянии органов.
С помощью рентгеновских лучей можно получить картину отражающую состояние грудной клетки и других частей тела. Количество радиации, которое человек получает во время одного рентгеновского исследования, настолько мало, что об этом можно даже и не думать.
3. Компьютерная томография или аксиальная компьютерная томография
При компьютерной томографии также используются рентгеновские лучи. Однако снимки делают под разными углами, как бы вокруг тела. Затем, полученные результаты суммируются в одну общую картину и компьютер показывает детализированный снимок, с каждого ''среза'' тела. Пациентам с лимфомами часто назначают компьютерную томографию грудной клетки, брюшной полости и таза. Это исследование очень важно, оно показывает увеличенные лимфоузлы, состояние внутренних органов.
4. Магниторезонансная томография
Магниторезонансная томография похожа на компьютерную томографию. Прибор делает множество снимков под разными углами вокруг тела, но вместо рентгеновских лучей он использует магнитное поле. Магниторезонансная томография точнее, чем компьютерная томография. Она позволяет получить более детализированную картину внутренних органов, особенно нервной системы. Не существует более точного способа диагностики очагов в головном и особенно спинном мозге. Она так же важна в диагностике поражений костей. Магниторезонансная томография заказывается, если хотят узнать, есть ли очаги поражения в костях, в головном мозге и в спинном мозге.
5. Радиоизотопное сканирование с галлием
Радиоактивный галлий - это химическое вещество, которое накапливается в опухоли. Сканирование с галлием используется не часто и есть не во всех клиниках. Пациенту вводят небольшое количество радиоактивного галлия. Небольшое количество радиоактивного вещества не опасно. Затем производят сканирование тела под разными углами, что бы посмотреть, в каких местах накапливается галлий. Если оказывается, что опухоль накапливает галлий, сканирование нужно будет повторять после лечения. Это позволяет увидеть осталась ли какая ни будь минимальная опухоль или она исчезла совсем.
6. Позитронно-эмиссионная томография (ПЭТ)
Позитронно-эмиссионная томография в ведущих зарубежных клиниках практически полностью заместила сканирование с галлием, поскольку эта методика гораздо точнее. Что бы выполнить тест внутривенно вводится дезоксифлюороглюкоза. Многие неходжкинские лимфомы накапливают это вещество. Затем с помощью позитронной камеры производят сканирование всего тела. Как и сканирование с галлием, ПЭТ очень важна в определении ответа на лечение. Если компьютерная томография показывает только размеры лимфоузлов (мы судим об активности на основании размеров), то сканирование с галлием и позитронно-эмиссионная томография показывает активны ли лимфатические узлы, сохраняется ли в них болезнь.
Прогноз – термин, под которым понимается характер течения болезни, вероятность выздоровления. Простых решений почти не бывает, прогноз зависит от многих факторов. Сказать о прогнозе может только лечащий врач.
Главный прогностический фактор - точный диагноз, установленный по современной классификации. Можно сказать, что это уже часть победы.
Кроме диагноза ответ на лечение зависит от множества других факторов. Наибольшее важное значение имеют:
1. Возраст. Пожилые люди обычно хуже переносят лечение. У молодых пациентов меньше осложнений терапии, потому что у них как правило меньше сопутствующих заболеваний. Сопутствующие заболевания приводят к необходимости снижать дозы химиопрепаратов, увеличивать интервалы между введениями, что в итоге приводит к худшим результатам лечения у пожилых пациентов.
2. Предшествующая терапия. Чем больше курсов предшествующей терапии было у пациента, тем менее вероятен успех лечения.
3. Общее состояние. Общее состояние показывает насколько выражено влияние болезни на пациента. У пациентов без так называемых В-симптомов (слабость, похудание, повышение температуры), сохраняющих обычную повседневную активность, результаты лечения лучше.
4. Уровень сывороточных белков - лактатдегидрогеназы (ЛДГ) и бета-2-микроглобулина (Б2М). Высокий уровень ЛДГ и Б2М говорит об активности лимфом. Результаты лечения пациентов, у которых уровень этих двух белков не повышен, обычно лучше.
5. Наличие экстранодальных очагов болезни. Под экстранодальными понимаются очаги болезни вне лимфатических узлов. Если лимфома проникает в другие органы, такие как костный мозг, она хуже поддается лечению.
6. Стадия болезни. Стадии 1 и 2 считаются локальными, в то время как стадии 3 и 4 считаются распространенными или генерализованными. У пациентов с 3 и 4 стадиями болезни в общем виде прогноз хуже.
По сравнению с другими опухолями у человека, лимфомы хорошо поддаются терапии. Они отвечают на современные варианты лечения, такие как химиотерапия, облучение, иммунотерапия. Результат лечения зависит от варианта лимфомы, стадии лимфомы, а также от состояния организма пациента, то есть от его возраста и наличия сопутствующих заболеваний. Большинство пациентов с лимфомами получают комбинированную терапию, то есть химиотерапию, лучевую терапию, иногда биологические виды лечения. За рубежом часто используется трансплантация костного мозга с столовых клеток. В нашей стране эта процедура пока выполняется редко. Хирургические методы в большинстве случаев применяются только в установлении диагноза. Изучение биологии и способов лечения лимфом относятся к наиболее быстро развивающимся областям медицины. Не будет преувеличением сказать, что сегодня в мире испытываются сотни разных вариантов терапии лимфом. Именно поэтому онкогематология - одна из наиболее динамичных областей.
№104 (поликлиники №4, №7);
№105 (поликлиники №1, №2);
№112 (поликлиника №5).
График работы кабинетов: понедельник - пятница с 9 до 16.
Читайте также:





