Удалили опухоль с придатков

Какие виды операций выполняют при раке матки и её придатков? Можно ли их выполнить лапароскопически? Каким будет объем операции? От чего это зависит? Обязательно ли удалять маточные трубы и яичники? В чем преимущества лапароскопической операции перед открытой?
Хирургия — основной метод лечения рака матки. Чаще всего начинают именно с операции, дополняя её курсом лучевой терапии и химиотерапии. Выбирая тип хирургического вмешательства, врач учитывает стадию опухоли, возраст и состояние здоровья женщины.

Все операции при раке матки и её придатков можно разделить на четыре группы:
- Радикальные. Цель такой операции — удалить всю опухоль целиком. Впоследствии проводится курс адъювантной химиотерапии, чтобы уничтожить оставшиеся в организме раковые клетки.
- Циторедуктивные. Проводятся в случае, когда опухоль невозможно удалить целиком, из-за больших размеров или сильного прорастания в соседние органы. Хирург старается иссечь как можно больший объем опухолевой ткани. На оставшуюся воздействуют при помощи химиотерапии или лучевой терапии. Как правило, к циторедуктивным операциям прибегают, когда рак матки распространился на всю тазовую полость и на брюшную полость.
- Диагностические. Такие хирургические вмешательства проводят для того, чтобы уточнить стадию рака, оценить, насколько сильно опухоль проросла в соседние органы, взять образцы тканей для биопсии.
- Паллиативные. Проводятся при некурабельных опухолях на поздних стадиях. Цель такой операции — уменьшить симптомы, облегчить состояние пациента, устранить сдавление опухолью внутренних органов.
В Европейской онкологической клинике функционирует операционная, оснащенная современным оборудованием. Наши хирурги проводят операции любой сложности при раке матки на любых стадиях.
Преимущества лапароскопических операций при раке матки
Первая лапароскопическая операция на матке была выполнена еще в 1989 году. С тех пор метод совершенствовался, показания к таким операциям расширялись. Врачи накопили большой опыт в проведении лапароскопических вмешательств. По сравнению с открытыми операциями лапароскопия имеет некоторые преимущества:
- меньше травматизация тканей;
- меньше кровопотеря;
- ниже риск некоторых осложнений;
- более короткий реабилитационный период, возможность быстрее восстановиться и вернуться к привычной жизни.
Диагностическая лапароскопия
Во время диагностической лапароскопии хирург осматривает брюшину, покрывающую тазовые органы и стенки брюшной полости, удаляет подозрительные ткани и лимфатические узлы, чтобы затем отправить их на биопсию. Также врач может промыть физиологическим раствором тазовую и брюшную полость и отправить на цитологическое исследование — на предмет наличия раковых клеток.
В Европейской онкологической клинике есть возможность провести лапароскопическое ультразвуковое исследование с доплеровским картированием. Специальный ультразвуковой датчик вводят прямо в брюшную полость. Он напрямую контактирует с исследуемым органом, благодаря чему УЗ-сигнал не искажается, врач получает максимально четкое и информативное изображение, может оценить кровоток в опухолевой ткани.
Удаление опухоли
В зависимости от стадии опухоли, степени прорастания в соседние ткани и распространения в близлежащие лимфатические узлы, объем операции будет различаться. По возможности врачи Европейской онкологической клиники стараются отдавать предпочтение лапароскопическим операциям. Но в ряде случаев приходится прибегать к открытым вмешательствам.
Гистерэктомия (экстирпация матки)
Гистерэктомия представляет собой хирургическое вмешательство, во время которого удаляют пораженную опухолью матку.
Зачастую приходится прибегать к расширенной гистерэктомии, во время которой удаляют матку вместе с шейкой и верхней частью влагалища, окружающую тазовую клетчатку и лимфатические узлы. Если в дальнейшем планируется курс лучевой терапии в области таза, выполняют транспозицию яичников: их перемещают вверх, для того чтобы они не попали в поле облучения.
Еще более серьезной операцией является эвисцерация таза, во время которой удаляют матку вместе с её придатками, шейку матки, влагалище, мочевой пузырь, прямую кишку, окружающие ткани и лимфатические узлы. К таким вмешательствам прибегают при рецидивах рака.
Удаление придатков матки
При инвазивном раке матки приходится удалять её придатки: маточные (фаллопиевы) трубы вместе с яичниками. Такая операция имеет серьезные последствия для женского организма, так как после неё наступает искусственная менопауза.
Если женщина еще не перенесла климакс, и рак матки был диагностирован на ранних стадиях, хирурги стараются сохранить яичники. В случаях, когда это возможно, врачи Европейской онкологической клиники стараются придерживаться органосохраняющей тактики.
Удаление лимфатических узлов
Во время операции по поводу рака матки могут быть удалены следующие группы лимфатических узлов:
- Тазовые. В данном случае они являются регионарными, так как непосредственно собирают лимфу от матки и других тазовых органов. Именно сюда в первую очередь попадают раковые клетки, распространяющиеся лимфогенным путем.
- Парааортальные. Находятся вокруг нижней части аорты. Сюда попадают раковые клетки, распространившиеся за пределы таза.
Операция по удалению лимфатических узлов называется лимфодиссекцией, или лимфаденоэктомией.
Большие трудности в лечении больных с опухолями и кистами яичников объясняются многообразием гистологических форм опухолей и кист, различными потенциальными возможностями злокачественного перерождения и рецидивирования, неодинаковой чувствительностью к лучевым воздействиям и антибластомным химиопрепаратам.
В комплексе лечебных мероприятий при опухолях и кистах яичников ведущим остается хирургический метод . При оперативном вмешательстве хирург решает ряд задач. В связи с разнообразием гистологических форм опухолей яичников и отсутствием определенного представления о злокачественной потенции каждой отдельной формы основной задачей является решение вопроса об объеме хирургического вмешательства.
Надо всегда помнить о необходимости восстановления в возможно полной мере функции пораженного органа. Поэтому тактика хирургического лечения должна быть всесторонне обоснована как с теоретических позиций, так и с точки зрения реабилитации больных.
Представители радикального направления (И. Д. Нечаева, 1966; А. Н. Рыбалка, 1966, 1969; Gibbs, 1971, и др.) считают, что у женщин старше 40 лет при поражении одного яичника доброкачественной опухолью необходимо удалять и другой, так как большинство опухолей часто поражают оба яичника.
При злокачественных опухолях все авторы рекомендуют производить радикальные операции. Удаление придатков с обеих сторон считается обязательным, поскольку двустороннее поражение при злокачественных опухолях наблюдается в 70% случаев.
Основываясь на собственном опыте и проанализировав отдаленные результаты других авторов, мы убедились в том, что у женщин, находящихся в менопаузе или возрасте, близком к менопаузе, следует производить удаление второго, макроскопические неизмененного яичника при односторонних доброкачественных опухолях. У молодых женщин оставлять второй яичник можно только имея полную уверенность в том, что опухоль первого яичника доброкачественная, то есть после срочного гистологического исследования опухоли во время операции. В этих случаях обязательно систематическое наблюдение у гинеколога или онколога. Подобный радикализм является рациональным, так как максимально обезопасит больную от рецидивов, которые будут угрожать не только здоровью, а и жизни больной.
При наличии злокачественной или пограничной опухоли яичников наиболее целесообразно производить надвлагалищную ампутацию или экстирпацию матки с удалением обоих яичников и большого сальника.
После радикальных операций по поводу злокачественных опухолей следует многократно проводить курсы химиотерапии (бензотеф, Тио-ТЭФ, циклофосфан) через каждые 2–3 мес в течение 2 лет.
Все операции по поводу опухолей и кист яичников следует производить per abdomen. Влагалищные операции при этом заболевании следует считать неприемлемыми в связи с тем, что часто нарушаются анатомические соотношения между органами, развивается обширный спаечный процесс при частом сочетании с воспалительным процессом в малом тазу. При таких условиях влагалищные операции производить рискованно, технически они представляют значительно большую сложность по сравнению с абдоминальными. С другой стороны, при операциях по поводу опухолей и кист яичников обязательна тщательная ревизия органов брюшной полости, так как до гистологического исследования опухоли и тем более до операции нельзя с уверенностью решить вопрос о типе и характере опухолевого процесса.
Если предполагается, что операция будет длительной, особенно при проведении эндотрахеального наркоза, в мочевой пузырь вводят постоянный катетер на время операции. При эндотрахеальном наркозе внутривенно вводится большое количество жидкости, мочевой пузырь переполняется. Кроме того, введение постоянного катетера во время операции позволяет судить об отсутствии или наличии повреждений мочевыводящих путей.
При удалении опухоли яичника надо стремиться как можно меньше травмировать окружающие ткани и по возможнее удалить капсулу опухоли целиком. Иногда капсула кисты (опухоли) вскрывается и в брюшную полость попадает ее содержимое. Его немедленно нужно удалить с помощью заранее приготовленного электроотсоса. Большие опухоли или кисты яичника можно пунктировать троакаром и электроотсосом частично опорожнить. Однако в тех случаях, когда имеется подозрение на наличие муцинозной или злокачественной опухоли, лучше в целях абластики продлить разрез брюшной стенки выше пупка и удалить опухоль целиком, не прибегая к ее пункции и опорожнению.
При производстве оперативных вмешательств учитывают гистологический тип опухоли (кисты); характер опухоли– доброкачественная, пограничная или злокачественная; стадию распространения процесса при злокачественных опухолях; сопутствующие заболевания генитального аппарата; возраст больной; наличие или отсутствие у нее детей; общее состояние организма женщины, экстрагенитальные заболевания.
Одним из главных критериев следует считать гистологический тип и характер опухоли яичника. В связи с этим во время операции во всех случаях в обязательном порядке нужно производить экспресс-биопсию опухоли. Полагаться на макроскопическое исследование не следует. В лечебных учреждениях, не имеющих патологоанатомической службы, производить операции по поводу опухолей и кист яичников недопустимо, за исключением тех случаев, когда хирургическое вмешательство выполняется по витальным показаниям. При фолликулярных кистах и кистах желтого тела иногда может быть произведена резекция яичника.
Объем оперативных вмешательств решается строго дифференцированно. Наиболее щадящие операции, сохраняющие менструальную и генеративную функции, производят при фолликулярных кистах и кистах желтого тела. К консервативным щадящим операциям относятся резекция одного или обоих яичников; удаление одного из яичников; удаление одного из яичников и резекция другого. Характер операции при этих кистах целиком зависит от сопутствующих заболеваний генитального аппарата.
У женщин моложе 40 лет резекцию яичника при односторонних кистах производят реже, чем при двусторонних. Женщинам старше 40 лет резекцию яичников выполнять не следует.
При операциях по поводу истинных опухолей яичников решающее значение придается гистологическому типу опухоли и характеру процесса.
Почти у всех больных с эндометриоидными опухолями удаляют пораженный яичник. Такая тактика обусловлена частыми рецидивами процесса в резецированном яичнике.
В связи с тем что отмечается значительный процент двустороннего поражения и большая возможность малигнизации серозных и муцинозных опухолей, у таких больных лучше производить радикальные операции. Большое значение при операциях по поводу этих опухолей придается характеру опухолевого процесса. Резекция яичников проводится исключительно при доброкачественных опухолях.
При операциях по поводу дермоидных кист у молодых бездетных женщин следует проводить резекцию яичника, учитывая то, что эти кисты редко рецидивируют.
Гранулезо-стромальноклеточные опухоли часто подвергаются малигнизации и рецидивируют после нерадикальных операций. Поэтому мы рекомендуем производить радикальные операции при односторонних доброкачественных (клинически и морфологически) текомах и грану-лезоклеточных опухолях.
Окончательно не решенным остается вопрос об оставлении или удалении матки, а также об объеме операции на матке. Решение этого вопроса в каждом конкретном случае зависит от гистологического типа и характера опухоли. При доброкачественных формах опухолей не следует прибегать к удалению матки.
Вопрос, касающийся удаления или сохранения матки при злокачественных или пограничных опухолях, является наиболее сложным. Все авторы единодушны только в одном – при злокачественных опухолях яичников матку необходимо удалять. Однако некоторые авторы предлагают вместе с придатками производить пангистерэктомию, обосновывая это возможностью метастазирования в матку из яичников.
Другие авторы рекомендуют ограничиться надвлагалищной ампутацией матки, что препятствует, по их мнению, распространению опухолевого процесса на влагалище, а также позволяет применить в послеоперационный период внутриполостную кюри-терапию.
И. Д. Нечаева (1966) и другие авторы полагают, что при выборе метода операции надо учитывать стадию процесса, гистологический тип опухоли и характер предполагаемого дальнейшего лечения, то есть осуществлять строго индивидуальный подход.
В подавляющем большинстве случаев методом выбора является надвлагалищная ампутация матки. Однако для правильного решения вопроса о возможности оставления шейки матки перед операцией необходимо проводить кольпоцервикоскопию, цитологию, а иногда и гистологическое исследование материала биопсии или соскоба из церви-кального канала. При обнаружении гиперпластического или бласто-матозного процесса в шейке матки показана экстирпация матки.
Опухоли яичников чаще всего метастазируют в сальник. Поэтому большинство авторов считают, что удаление сальника является обязательным при операции по поводу злокачественных опухолей яичников.
И. Д. Нечаева (1966) и Д. Г. Котова (1971), проанализировав продолжительность жизни больных злокачественными опухолями яичников, пришли к выводу, что если при I стадии удаление сальника не имеет решающего значения, то при опухоли II стадии лучше его удалить. Удаление только сальника при запущенных злокачественных опухолях яичника, по их мнению, снижает чувство тяжести в животе, способствует уменьшению асцита и тем самым облегчает состояние больных. Кроме того, у ряда больных удаление большой массы опухоли вместе с сальником позволяет с успехом применить химиотерапию и продлить их жизнь. По данным Р. А. Родкиной (1972), удаление большого сальника на 16% повышает трехлетнюю выживаемость больных со злокачественными опухолями яичников.
У некоторых больных, особенно при злокачественных опухолях III–IV стадии, до операции нельзя определить объем оперативного вмешательства. У них необходимо удалять возможно большую часть опухоли. Это облегчает состояние больных и позволяет с большим эффектом применить в последующем антибластомную химио- или лучевую терапию.
Последствия удаления рака матки – тема, волнующая женщин, столкнувшихся с онкологией детородного органа. Часто химиотерапия и лучевое лечение не дают ожидаемых результатов, болезнь прогрессирует, и врач вынужден пойти на радикальные меры – удалить матку вместе с придатками. Не всегда операция протекает без осложнений, но правильная организация реабилитационного периода поможет свести риск их развития к минимуму.

Возможные осложнения гистерэктомии
Первые осложнения возникают в раннем реабилитационном периоде.
- Развитием воспалительного процесса в месте шва. Пациентка отмечает гиперемию кожных покровов, их отечность, а иногда и нагноение. При несвоевременном обращении за помощью к врачу возможно расхождение шовных нитей.
- Проблемами с мочеиспусканием. Женщины жалуются на боли, рези или дискомфорт при опорожнении мочевого пузыря. Такое осложнение гистерэктомии при раке матки развивается при механическом повреждении мочеиспускательного канала во время проведения операции.
- Болевыми ощущениями разной интенсивности.
- Развитием спаечного процесса в области органов малого таза.
- Образованием свищей. Появление обусловлено некачественным или неправильным наложением лигатур, либо их инфицированием. Ситуация исправляется только с помощью повторной операции по удалению свищей.
- Появлением гематом в области шва, образование которых связано с нарушением целостности капилляров.
Учтите! Самым опасным осложнением считается рецидив заболевания, а также появление метастазов после удаления раковой опухоли матки. Чтобы избежать подобных последствий, после операции пациентке назначается курс лучевой и химиотерапии.
Лучевое лечение после пангистерэктомии
Лучевая терапия после удаления рака матки назначается с целью ликвидации оставшихся клеток и тканей злокачественной опухоли. Параллельно такой терапевтический подход предотвращает рецидив заболевания.
Главная особенность этого метода лечения — использование ионизирующих лучей, воздействующих на определенную точку тела пациентки. В рассматриваемом случае – на органы малого таза, где проводилось хирургическое вмешательство.
Лучевая терапия после операции по удалению матки не проводится женщинам с:
- тромбоцитопенией;
- туберкулезом;
- лучевой болезнью;
- лихорадкой;
- интенсивными кровотечениями, вызванными распадом раковой опухоли;
- инфарктом миокарда;
- анемией;
- почечной или печеночной недостаточностью;
- множественными метастазами.
Выполняться такая процедура может 4 способами:
- Дистанционным. В этом случае лучи воздействуют непосредственно на место, где располагались злокачественные новообразования, но на расстоянии от кожи.
- Внутриполостным. Этот вид лучевого лечения предполагает использование специального интравагинального устройства, и назначается при необходимости ликвидации оставшихся злокачественных тканей.
- Контактным. Такая лучевая терапия предполагает соприкосновение радиоактивного препарата с кожными покровами. Перед первой процедурой радиолог подробно инструктирует женщину о специфике манипуляции, а также о возможных ощущениях во время сеанса.
- Внутренним. Перед манипуляцией в матку вводится необходимая доза назначенных онкологом лекарств, после проводится облучение. Такой подход помогает подавить рост злокачественных клеток и предотвратить рецидив онкологического заболевания.
Продолжительность сеанса лучевой терапии после удаления опухоли устанавливается индивидуально для каждой пациентки. Но, как правило, длительность манипуляции не превышает получаса.
Менструальный цикл и интимная жизнь
Месячные после операции по удалению рака матки зависят от методики хирургического вмешательства. Если лечение было консервативным (при раке 1-2 стадии), то постепенно менструальный цикл у женщины будет налаживаться.
Сначала может быть нерегулярным, а менструальные выделения – скудными. Возможно появление крупных кровяных сгустков бордового, коричневого или даже черного цвета.
Иногда наблюдается наступление месячных 2 раза в месяц или же 1 раз в 2 месяца. К таким аномалиям нужно отнестись с пониманием, поскольку операция по удалению раковой опухоли – сильнейший стресс для организма. На полное восстановление менструального цикла может уйти несколько месяцев.
Месячные после полного удаления матки (у пожилых пациенток, а также при раке, протекающем на последних стадиях) не возобновляются. Во время хирургического лечения ампутируют, как правило, весь детородный орган вместе с придатками. При таких обстоятельствах формировать яйцеклетку и эндометрий просто нечему, поэтому менструации не наступают.

Интимная жизнь после удаления опухоли при раке матки возможна только после прохождения полного курса реабилитации. Немаловажное значение имеет и вид операции.
Часто хирургические вмешательства провоцируют вагинальные кровотечения. В этом случае возобновление половых отношений возможно только после устранения этого симптома.
Что касается либидо у женщин, перенесших операцию по удалению раковой опухоли из полости матки, то оно зависит от того, были ли сохранены яичники (отвечают за продуцирование женских половых гормонов). Эти биологически активные вещества регулируют половое влечение, а также влияют на возможность зачатия.
Интимную жизнь разрешено вести даже после гистерэктомии. Если пациентка полностью оправилась от операции, прошла назначенное гормональное, химиотерапевтическое или лучевое лечение, и у нее не возникло послеоперационных осложнений, в будущем она сможет иметь полноценные сексуальные отношения.
Особенности периода восстановления после удаления рака матки
Чтобы избежать осложнений, женщине, перенесшей операцию по удалению злокачественной опухоли детородного органа, категорически запрещается:
Допускается употребление алкоголя в небольших дозах – 200 г в день. Но пациентке разрешается принимать только красное сухое вино. Остальные спиртные напитки – табу!
Женщинам, перенесшим операцию по удалению раковых опухолей матки необязательно отказываться от спорта. Во время реабилитации полезными будут пешие прогулки на свежем воздухе, спортивная ходьба.

Когда организм немного восстановится, пациентка может посоветоваться с онкологом о возможности посещать сеансы йоги. Плавание тоже помогает организму быстрее оправиться от стресса, связанного с хирургическим вмешательством, но и на него записываются только с разрешения лечащего врача.
Полезным будет употребление свежевыжатых соков домашнего приготовления – овощных, фруктовых, ягодных. Настои из порошка чаги, а также напиток на основе чайного гриба станут хорошими средствами профилактики рецидивов онкологического заболевания.
Больничный и инвалидность
Продолжительность больничного после перенесенной операции устанавливается онкологом для каждой больной индивидуально. Для начала пациентке дается 10 дней на восстановление (этот срок включает пребывание в стационаре). При необходимости онколог имеет право пролонгировать больничный лист до 30 дней.
Иногда пациентке требуется больше времени для восстановления, ведь после операции назначается лучевая терапия или сочетания (вместе с применением химиопрепаратов). В этом случае больничный может быть продлен на 1, 2 или больше месяцев, но лишь по решению медкомиссии.
Женщинам с раком тела матки дают инвалидность, группа которой зависит от степени тяжести болезни и методов, применявшихся для ее лечения. При онкологии 1 – 2 стадий с успешным исходом терапии пациентка способна трудиться на должности с минимальным онкогенным риском. При значительном ограничении трудоспособности, либо при невозможности безопасного трудоустройства, пациентке дается 3 группа инвалидности.
Выраженное ограничение жизнедеятельности пациенток с раком тела матки проявляется при переходе заболевания на 3 – 4 стадии развития при неэффективности проведенного лечения. В таком случае больной дается 2 группа инвалидности. Она также предоставляется женщинам, прогноз на выздоровление у которых считается неблагоприятным или сомнительным.
Хирургическое лечение рака тела матки вносит в жизни женщин определенные коррективы, создает ограничения, а иногда даже вызывает серьезные осложнения. Для восстановления полноценной жизнедеятельности при благоприятном исходе терапии важно пройти курс реабилитации полностью, соблюдая рекомендации, данные лечащим врачом-онкологом.
Пациентки, перенесшие опасную болезнь, должны раз в полгода наблюдаться у доктора и проходить профилактические диагностические процедуры. Только так можно избежать рецидива болезни или зафиксировать тревожные изменения в организме женщины в самом начале возникновения.
Аднексэктомия – хирургическая операция, заключающаяся в удалении яичника и прикреплённой к нему фаллопиевой трубе. Может иметь несколько видов в зависимости от способа и срока проведения, локализации разреза. После удаления только одного придатка и маточной трубы репродуктивная функция женщины сохраняется.
- Виды операции
- Лапароскопическая
- Лапаротомическая
- Экстренная
- Плановая
- Односторонняя
- Билатеральная
- Подготовка
- Техника исполнения
- Противопоказания
- Восстановительный период
- Вероятные осложнения
Виды операции
Два основных типа аднексэктомии яичников, определяемых по способу вмешательства – лапароскопическая и лапаротомическая. При острых состояниях проводится экстренная операция, в большинстве же случаев лечение назначается в плановом порядке. Другие её типы характеризуются по локализации удаляемых органов – аднексэктомия может быть правосторонней, левосторонней или двухсторонней.
Проводится путём выполнения небольших проколов в брюшной стенке. 
Их локализация определяется расположением органов, подвергающихся удалению. В проколы вводятся инструменты, в том числе лапароскоп. Последний представляет собой небольшую камеру, которая выводит изображение брюшной полости на экран монитора. Считается малоинвазивным типом вмешательства с коротким сроком реабилитации. Лапароскопическая аднексэктомия обычно применяется для удаления только одного придатка и маточной трубы.
Используется при необходимости экстренного вмешательства или удаления обоих придатков. Проводится путём выполнения одного большого разреза на брюшной полости. Лапаротомическая аднексэктомия отличается обширным обзором внутренних органов, что упрощает ход вмешательства.
Односторонняя лапаротомия может быть показана для удаления яичника и его маточной трубы при крупных опухолях и кистах.
Исполнение экстренной аднексэктомии необходимо в кратчайшие сроки после выявления патологии, требующей хирургического вмешательства. Обычно проводится лапаротомическим путём.
Экстренное удаление придатка и его трубы необходимо в следующих случаях:
- апоплексия яичника или его кисты,
- разрыв фаллопиевой трубы в результате внематочной беременности,
- перекрут ножки новообразования,
- подозрение на перитонит, возникший в результате гнойного воспаления.
В случае угрозы жизни и здоровью пациентке для выполнения вмешательства пренебрегают относительными противопоказаниями. Последние могут быть представлены нестабильной гемодинамикой, беременностью, ожирением и пр.

Назначается на определённый день, до которого пациентка проходит полное обследование. В ходе его проведения организм готовится к лечению, устраняются некоторые патологии, определяется тип необходимой аднексэктомии. Пациентка заранее приходит в стационар, исполнив все требования врача по подготовке, которую необходимо выполнить непосредственно перед вмешательством.
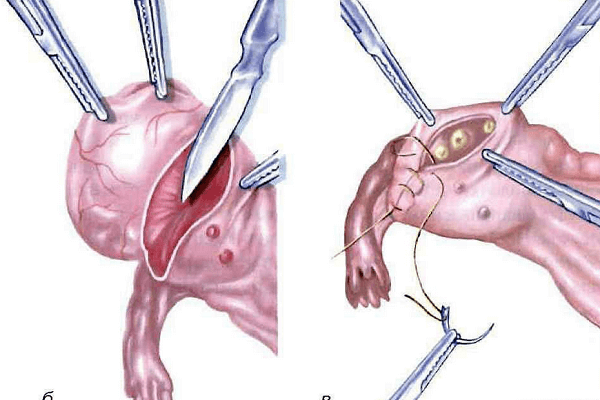
Односторонняя аднексэктомия имеет два типа правостроннюю и левостороннюю. 
Назначается при поражении только одного яичника и фаллопиевой трубы. Наиболее распространён правосторонний тип вмешательства. Это объясняется большей активностью правого яичника, в результате чего он чаще, чем левый, подвергается различным патологиям. В большинстве случаев аднексэктомия справа или слева выполняется лапароскопическим путём.
Показания к проведению:
- гнойные воспаления маточной трубы или яичника,
- новообразования доброкачественного характера,
- хронические воспалительные процессы в придатках,
- кисты и опухоли яичника, крепящиеся на ножке,
- внематочная беременность,
- перекрут ножки образования придатка,
- поликистозные яичники,
- эндометриоидное поражение придатка и его трубы,
- риск разрыва кисты.
Перед назначением операции необходимо убедиться в неэффективности медикаментозного или иного типа лечения, в результате которого существует вероятность сохранить придатки.
Необходима при обширном поражении половых органов или вероятности развития патологии на втором яичнике. Билатеральная аднексэктомия чаще всего проводится лапаротомическим путём.
Показания к двустороннему удалению органов:
- течение онкологического процесса в яичниках,
- маточный туберкулёз,
- обширный спаечный процесс,
- поражение доброкачественными опухолями обоих придатков,
- двусторонний эндометриоз,
- гнойное воспаление обоих труб и/или яичников.
В ходе аднексэктомии врачи могут принять решение об удалении матки. Это необходимо при ее поражении или вероятности развития в ней устраняемой патологии. В данном случае вмешательство будет носить название пангистерэктомия. При течении онкологического процесса проводится радикальная пангистерэктомия с оментэктомией – удалением части сальника.
Подготовка
Перед аднексэктомией следует пройти диагностику. Это необходимо для выявления возможных противопоказаний к хирургическому лечению, его особенностей. Виды обследований:
- общие и биохимические анализы крови и мочи,
- исследование группы крови и резус-фактора,
- анализ крови на свертываемость,
- электрокардиограмма,
- гинекологический осмотр,
- анализ гормонального фона,
- мазок из влагалища,
- ультразвуковая диагностика малого таза,
- КТ или МРТ – при неинформативности УЗИ,
- анализ крови на онкомаркеры – при подозрении на течение рака.
Заключение о необходимости аднексэктомии яичников выписывается гинекологом совместно с хирургом, эндокринологом, онкологом.
После сдачи всех анализов женщина информируется о правилах подготовки. Первые этапы начинаются за две недели до аднексэктомии. Пациентка должна выполнить следующее:
| Подготовительный этап | Описание |
|---|---|
| Отмена всех медицинских препаратов | Необходимо осуществить за 2 недели до хирургического лечения. Исключение составляют средства, назначенные специалистом. При невозможности отмены лекарств следует проинформировать своего лечащего врача и хирурга |
| Соблюдение диеты | Начинать за неделю до операции. Питаться следует легкоусвояемыми блюдами. Это предупреждает нарушение функционирования кишечника и облегчает процесс реабилитации. Из меню следует исключить острое, пряное, жареное, солёное, копчёное, жирное, алкоголь |
| Очистительная клизма | Осуществляется накануне аднексэктомии. Возможна замена клизмы слабительным средством |
| Отказ от пищи и воды | Последний приём пищи – не позднее, чем за 10-12 часов до вмешательства. Пить воду можно за 6-8 часов. В противном случае в процессе отхождения от наркоза возможна тошнота, рвота |
| Личная гигиена | Непосредственно перед аднексэктомией яичников следует принять душ, сбрить волосы с лобка |
| Подготовка медицинских чулок или бинтов | Требуется для предотвращения тромбоза нижних конечностей. В обязательном порядке показано пациенткам с варикозом |
Для устранения страха и тревоги перед хирургическим лечением с разрешения врача можно принять седативное средство.
При проведении экстренной аднексэктомии мероприятия по её подготовке не осуществляются. Именно поэтому после нее часто развиваются осложнения.
Техника исполнения
Некоторые этапы проведения аднексэктомии отличаются в зависимости от её типа. Разница заключается в выполнении разрезов. Осуществление лапароскопической аднексэктомии яичников и фаллопиевых труб:
- Погружение пациентки в наркоз.
- Обработка места будущего разреза антисептиками.
- Выполнение проколов в брюшине.
- Нагнетание углекислого газа в полость живота для увеличения обзора.
- Введение лапароскопа и прочих инструментов через проколы.
- Осмотр матки, придатков и соседних органов.
- Взятие биопсии при наличии опухолей или кист.
- Отсасывание жидкости из новообразований – необходимо при их крупных размерах.
- Рассечение связок, идущих от фаллопиевых труб и яичников.
- Отделение органов от матки.
- Остановка кровотечения.
- Извлечение инструментов.
- Откачка газа.
- Наложение швов и стерильных повязок.
Общая продолжительность лапароскопии составляет 1-1,5 часа. Двусторонняя аднексэктомия требует больше времени на выполнение манипуляций, чем удаление только одного яичника и маточной трубы.
Использование саморассасывающихся нитей для наложения швов, противоспаечных гелей, ультразвуковых ножниц и других современных хирургических инструментов ускоряет процесс реабилитации и предотвращает многие осложнения после лечения.
При проведении аднексэктомии методом лапаротомии выполняется один большой разрез на брюшине. Мышцы отодвигаются для предотвращения их повреждения. Дренаж не накладывается, как и при лапароскопическом типе операции, в связи и закрытием его отверстия кишечником уже через несколько часов после наложения швов.
Противопоказания
Существуют абсолютные и относительные противопоказания. Наличие первых запрещает операцию при любых условиях. Относительные противопоказания могут не учитываться при острой необходимости в аднексэктомии.
- грыжа передней брюшной стенки,
- беременность,
- наличие эпилепсии в анамнезе,
- стенокардия,
- гипертония,
- инфекционные и вирусные заболевания дыхательных путей,
- непроходимость кишечника,
- ожирение высокой степени,
- недавно перенесённые операции,
- сердечная недостаточность субкомпенсированной стадии.
При выявлении относительных противопоказаний целесообразность хирургического лечения учитывается путём установления индивидуальных особенностей пациентки – возраста, иммунных сил.
- острый инфаркт миокарда,
- терминальные состояния – кома, агония,
- геморрагический шок,
- сепсис,
- острая сердечная и/или почечная недостаточность,
- наличие каловых свищей,
- заболевания крови и дыхательных путей в стадии декомпенсации.
Отсутствие диагностики перед аднексэктомией или её неверное, неполное проведение не способно выявить все возможные состояния, запрещающие назначение хирургического лечения. В результате этого существует угроза жизни и здоровью пациентки, высокий риск развития послеоперационных осложнений.
Восстановительный период
Длительность реабилитации зависит от характера операций. Срок восстановления увеличивается при наличии следующих факторов:
- пожилой возраст,
- ослабленность организма,
- хронические патологии,
- двусторонняя аднексэктомия,
- лапаротомическое вмешательство,
- экстренная операция,
- течение онкологического процесса.

В первый день после аднексэктомии разрешено вставать с кровати для похода в туалет и передвижения по палате, в дальнейшем активность увеличивается. Сразу после операции разрешены только морсы и бульоны, с течением времени рацион становится разнообразнее за счёт введения лёгких овощных и мясных супов, каш, киселей, сухарей, овощных запеканок. Такая диета требуется для облегчения работы кишечника. При ее несоблюдении вероятно появление запоров. Это препятствует быстрому заживлению внутренних швов за счёт сдавливания оперируемых и других органов малого таза.
Быстрее всего организм восстанавливается у молодых женщин, перенёсших лапароскопическую аднексэктомию слева или справа, не имеющих других заболеваний.
В среднем период реабилитации занимает 1-2 месяца. За это время происходит нормализация самочувствия, заживление швов, исчезновение болевого синдрома. При наличии одного яичника или его части критические дни после аднексэктомии приходят через 1-2 месяца, цикл восстанавливается в течение 3-6 месяцев. Для ускорения реабилитации женщине назначается ряд препаратов:
- нестероидные противовоспалительные – устраняют болевой синдром, уменьшают очаг воспаления,
- антибиотики – предотвращают инфицирование внутренних и наружных швов, их нагноение,
- гормональные средства – необходимы для восстановления менструального цикла, при двухсторонней аднексэктомии яичников и маточных труб – для поддержания гормонального фона,
- витамины – повышают иммунитет, помогают стабилизировать месячный цикл.
Швы после аднексэктомии снимаются на 7-14 день. До этого времени их следует ежедневно обрабатывать антисептиками. При длительных болях, интенсивность которых не снижается, следует обратиться к врачу.
Вероятные осложнения
Вероятность развития негативных последствий аднексэктомии в большей степени определяется аккуратностью проведения манипуляций врачом, соблюдением пациенткой всех правил реабилитации. В раннем послеоперационном периоде возможны следующие осложнения:
- нагноение швов,
- обширный воспалительный процесс,
- инфицирование внутренних органов,
- перитонит,
- маточные кровотечения.
Некоторые состояния возникают через несколько недель или месяцев после аднексэктомии. К ним относятся следующие патологии:
- спаечный процесс в малом тазу,
- воспалительные заболевания матки,
- сбой менструального цикла,
- гормональный дисбаланс,
- бесплодие,
- ранний климакс,
- гипертония,
- изменение веса,
- межменструальные маточные кровотечения.
Для предупреждения осложнений необходимо тщательно контролировать собственное самочувствие. После аднексэктомии следует регулярно посещать врача. При отсутствии становления менструального цикла на фоне наличия яичника нужно повторно пройти диагностику для выявления причины патологии.

Аднексэктомия – операция, которая назначается в случае отсутствия эффективности медикаментозного лечения по отношению к выявленной патологии придатков и их фаллопиевых труб. Обычно проводится лапароскопическим путём. Срок восстановления – от 1 до 2 месяцев, в зависимости от способа проведения. При правильном выполнении манипуляций в ходе хирургического лечения и соблюдении всех правил реабилитации проходит без серьёзных последствий для здоровья женщины.
Читайте также:

