Удаление опухоли средостения из торакотомного доступа
- О КЛИНИКЕ
- Сотрудники
- СМИ о нас
- Наши партнеры
- СПЕЦИАЛИСТУ
- Видео операций
- Видео к статьям
- ПАЦИЕНТУ
- Торакальная хирургия
- Популярно о заболеваниях
- КОНСУЛЬТАЦИЯ
- Как отправить данные исследований
- ГОСПИТАЛИЗАЦИЯ
- Бесплатное лечение по КВОТЕ
- Добровольное страхование
- Платное хирургическое лечение
- КОНТАКТЫ

- -- КАРТА САЙТА --


Пациентке 16 л. по поводу тератомы переднего средостения больших размеров выполнено полностью торакоскопическое удаление опухоли. Еще одной особенностью, кроме больших размеров, является билатеральное расположение опухоли. Еще лет 5 назад девушке было бы предложено выполнить операцию через большой открытый доступ с рассечением грудины (стернотомию), что существенно бы увличило операциюнную травму, и привело бы к снижению качества жизни пациенти. Последствия появления большого, пусть даже "косметического" шва на передней грудной стенке у молодой девушки можно себе предсвить. Кроме того, значительные ограничения физической активности, по крайней мере, в течение полугода. Альтернатива стернотомии - торакотомия, но это тоже не лучший вариант. Современные технологии и опыт их примения позволили удалить опухоль с минимальной травмой, через небольшой разрез и, по сути, нескольких поколов грудной стенки. По результатам гистологического исследования установлен диагноз - тератома, т.е. доброкачественная эмбриональная опухоль. Последующий прогноз для жизни - хороший.
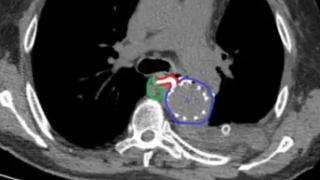
Представлен редкий и трудный клинический случай. У больного 70 лет в анамнезе экстренное стентирование аневризмы грудного отдела аорты на высоте профузного легочного кровотечения. В течение 2-х лет после стентирования аорты качество жизни хорошее. К концу 2-года.
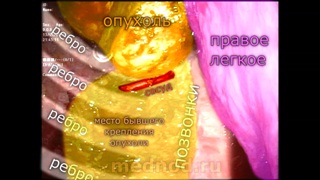
Опухоли заднего средостения чаще всего происходят из нервных тканей, то есть относятся к нейрогенным опухолям. Хирургическое лечение в настоящее время является единственно-эффективным методом лечения таких опухолей. В данном фильме показан современный подход к удалению таких опухолей, когда.
У молодой женщины появились пульсирующие головные боли. На флюорограмме выявлено расширение тени сердца, направлена на Компьютерную Томографию (КТ). По данным КТ выявлено кистозно-солидное образование (опухоль с большой полостью в центральной её части). Пациентка самостоятельно обратилась в.

Видео торакоскопической операции. Одновременно произведено удаление опухоли ПРАВОГО! легкого и опухоли средостения СЛЕВА! через правосторонний торакоскопический доступ (без большого разреза под контролем видеокамеры). У пациентке при рентгенографии выявили опухоль средостения и направили.
Молодая пациентка проживающая в Туркменистане, на территории которого достаточно широко распространен эхинококкоз. В 2001 году была оперирована по поводу эхинококка печени. После удаления эхикококка печени пациентка прошла антипаразитарную химиотерапию альбендазолом. С 2002г в.
Пациентка 66 лет обратилась в отделение торакальной хирургии РНЦХ им.акад.Б.В.Петровского с жалобами на боли и дискомфорт за грудиной. Рентгенологически выявлена большая опухоль переднего средостения, граничившая с обеими плевральными полостями. Выполнена полностью закрытая торакоскопическая операция: удаление.
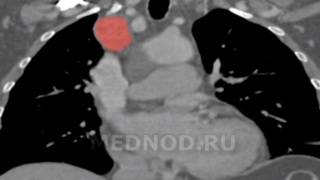
Относительное редкое наблюдение нейрогенной опухоли правого блуждающего нерва. Особенностью операции является труднодоступное расположение проксимальной "ножки" опухоли, которая исходила со стороны шеи в узком промежутке между правой плечеголовной веной и бифуркацией плечеголовного ствола на общую сонную и подключичную.

У пациента с герминогенной опухолью средостения, прорастающей в левое предсердие, произведено удаление опухоли с резекцией ушка левого предсердия на работающем сердце.
С 13 февраля 2015г появились боли в задних отделах грудной клетки, расцененные.

У пациентки 22 лет диагностирован рецидив шванномы апертуры правого гемиторакса. 2 года назад ей выполнено открытое удаление шванномы апертуры правого гемиторакса. В настоящее время по данным КТ и МРТ данных за вовлечение корешка и наличие внутрипозвоночной порции опухоли не.
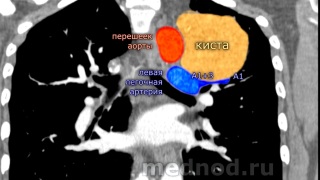
Торакоскопическое удаление целомической кисты перикарда. Особенностью является тесное прилежания кисты к магистральным сосудам верхнего средостения. Киста прилежит к верхней полой вене, правой и левой плечеголовным венам, дуге непарной вены, плечеголовному стволу, пищеводу, трахее. Киста.
Рак средостения – это собирательное понятие, в которое входят злокачественные новообразования, локализующиеся в срединных отделах грудной полости (медиастинальном пространстве).
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
Чаще всего, рак средостения представлен следующими морфологическими формами:
- Лимфомы.
- Тимомы.
- Ангиосаркомы.
- Нейробластома.
- Дисгерминома.
- Хондросаркома.
- Остеобластосаркома.
Также злокачественные опухоли средостения могут быть результатом метастазирования рака другой локализации, например, меланомы, рака легкого, пищевода, молочной железы, колоректального рака и др.
Причины
Причины, приводящие к развитию рака средостения, неизвестны. Предполагается, что определенную роль играет воздействие следующих факторов:
- Ионизирующее излучение. В пользу этой теории говорит то, что лимфомы средостения чаще развиваются у людей, проходивших лучевую терапию по поводу лечения онкозаболеваний другой локализации.
- Канцерогенные вещества, которые встречаются в бытовой химии, сельском хозяйстве и промышленных производствах.
- Вирусы Эпштейн-Барра, ВИЧ и др.
- Помимо этого, рак средостения может быть следствием малигнизации изначально доброкачественной опухоли, например, тимомы.
Классификация
В зависимости от исходного места возникновения опухоли, рак средостения разделяют на первичный и вторичный.
К первичному раку относят:
- Опухоли, происходящие из собственных тканей средостения. Это нейрогенные опухоли (нейробластомы, нейросаркомы), мезенхимальные новообразования (фибросаркома, ангиосаркома, лимфома, лимфосаркома, липосаркома и др).
- Опухоли, происходящие из тканей, смещенных в полость средостения во время эмбрионального развития человека — сюда относят рак из тканей щитовидной железы (злокачественный внутригрудной зоб), тератомы (опухоли из мультипотентных клеток), хорионэпителиомы, дисгерминомы.
Также рак средостения классифицируют в зависимости от локализации новообразования. Здесь выделяют:
- Опухоли, располагающиеся в верхнем средостении: лимфомы, тимомы, злокачественный медиастинальный зоб.
- Опухоли, располагающиеся в нижнем средостении: помимо тимом и лимфом здесь обнаруживаются тератомы.
- Опухоли, располагающиеся в среднем средостении. Здесь чаще всего локализуются неврогенные новообразования.
Симптомы
Какое-то время рак средостения протекает бессимптомно, клинические проявления начинаются, когда опухоль достигает определенных размеров.
Симптоматика доброкачественных и злокачественных опухолей сходна, с той разницей, что при злокачественных новообразованиях прогрессирование будет происходить быстрее.
В целом симптомы рака средостения можно разделить на 4 группы:
- Симптомы, связанные с локальным действием опухоли на ткани — сдавление или прорастание в органы.
- Общие симптомы, характерные для онкопатологии: слабость, повышенная утомляемость, похудение и др.
- Специфичные симптомы, характерные для той или иной гистологической формы рака.
- Боль. Она может возникать по разным причинам, например, из-за сдавления или прорастания новообразования в нервные стволы или соседние органы. Боль может отдавать в плечо, лопатку, шею.
- Синдром Горнера — птоз, миоз, эндофтальм и покраснение лица на стороне поражения. Развивается из-за блокады плечевого нервного сплетения.
- При поражении возвратного нерва возникает осиплость голоса.
- Сдавление трахеи и бронхов приводит к одышке.
- Вовлечение в процесс пищевода приводит к дисфагии — затруднению прохождения пищевого комка.
- Синдром верхней полой вены. Он развивается из-за сдавления вены опухолью. Проявляется набуханием шейных вен, посинением лица, одышкой, чувством тяжести в голове.
- Для лимфомы характерно повышение температуры, ночная потливость, зуд кожи.
- Злокачественный внутригрудной зоб проявляется симптомами тиреотоксикоза.
- При фибросаркомах развиваются приступы гипогликемии, когда уровень глюкозы в крови резко снижается.
- Для тимомы характерен синдром Кушинга и слабость мышц (миастения).
Диагностика
Обнаружить опухоль помогают лучевые методы диагностики — рентгенография органов грудной клетки в двух проекциях и компьютерная томография. Окончательно установить диагноз можно только после морфологического изучения фрагмента опухоли. Чтобы получить материал для исследования, проводят биопсию одним из следующих методов:
- Трансбронхиальная биопсия. В этом случае забор материала осуществляется во время бронхоскопии.
- Трансторакальная биопсия — опухоль пунктируется через прокол грудной клетки под контролем УЗИ или КТ.
Также высокоинформативным методом диагностики являются видеоассистированная торакоскопия и медиастиноскопия. С их помощью можно осмотреть грудную и медиастинальную полость и под непосредственным визуальным контролем взять материал для исследования.
Лечение
Методы лечения рака средостения определяются гистологическим типом новообразования, его локализацией и размерами.
Хирургическое удаление новообразования является ключевым методом лечения опухолей средостения нелимфогенного происхождения. Во время операции удаляются все злокачественные ткани, лимфоузлы и жировая клетчатка.
Сложность хирургического лечения заключается в том, что в данной анатомической зоне располагаются жизненно важные органы, магистральные кровеносные сосуды и нервные стволы. Поэтому в стремлении радикального удаления опухоли приходится проводить сложные комбинированные операции с резекцией и пластикой этих органов (перикард, легкие, кровеносные сосуды).
При обнаружении значительной исходной опухолевой инвазии, лечение начинают с неоадъювантной химио-, лучевой или химиолучевой терапии. После проведения нескольких курсов проводят повторное обследование и решаю вопрос возможности выполнения радикальной операции. При планировании операции, необходимо учитывать рубцовые изменения, возникающие из-за облучения.
В ряде случаев проводятся паллиативные операции — резекции опухоли. Они призваны устранить компрессию органов средостения и предотвратить развитие осложнений. После таких вмешательств лечение продолжается посредством химио- или лучевой терапии.
Химиотерапия является основным методом лечения лимфогенных опухолей (лимфом) средостения. Она применяется в неоадъювантном и адъювантном режимах. В первом случае, ХТ преследует цель уменьшить размер новообразования и перевести его в резектабельное состояние, во втором — уничтожить оставшиеся злокачественные клетки и предотвратить рецидив.
Помимо этого, химиотерапия применяется в качестве поддерживающего лечения при нерезектабельных опухолях. В этом случае она проводится для замедления опухолевого роста, облегчения состояния больного и продления его жизни.
Лучевая терапия используется в рамках комбинированного лечения радиочувствительных опухолей (тератомы, тимомы и др). Дооперационному облучению подлежат опухоли с инвазией в окружающие ткани. Такое лечение позволит уменьшить объем опухолевой массы и перевести ее в операбельное состояние.
Послеоперационная лучевая терапия назначается при некоторых видах рака средостения, которые являются чувствительными к облучению. Это может быть макроскопически остаточная опухоль, которую невозможно, по каким-либо причинам, удалить во время операции (резекция опухоли), или при наличии злокачественных клеток в краях отсечения, обнаруженных во время срочного морфологического исследования.
Также облучение проводится в рамках паллиативного лечения, оно позволяет уменьшить размер новообразования, устранить сдавление внутренних органов и облегчить состояние больного.
Прогноз заболевания будет определяться гистологическим типом новообразования, его стадией и возможностью проведения радикального лечения. Больные после окончания лечения рака средостения находятся под наблюдением врачей с целью своевременного выявления рецидива или прогрессирования заболевания.
Описание удаления опухоли средостения
Это операция по удалению опухоли в области грудной клетки, которая отделяет легкие от остальных органов.
Причины удаления опухоли средостения
Злокачественная (раковая) опухоль должна быть удалена, чтобы предотвратить распространение рака. Без удаления или лечения рак может распространиться на другие части тела. Рак может также начать сжимать органы грудной клетки, такие как сердце, легкие, или пищевод.
Пациенты, проходящие операцию по удалению опухоли средостения, часто имеют лучший прогноз, чем те, кто проходит курс лучевой или химиотерапии.
Возможные осложнения удаления опухоли средостения
Осложнения встречаются редко, но процедура не гарантирует отсутствие риска. Если планируется удаление опухоли средостения, нужно знать о возможных осложнениях, которые могут включать:
- Повреждение органов, прилегающих к опухоли, в том числе сердца, легких и спинного мозга;
- Накопление жидкости между покровом легочной ткани и стенкой грудной полости;
- Дренаж, инфекции или кровотечения.
Факторы, которые могут увеличить риск ослонений:
Как проводится удаление опухоли средостения?
Перед операцией врач может провести или назначить следующее:
- Медицинский осмотр;
- Анализы крови;
- Рентген – это тест, который использует излучение, чтобы выполнить снимки структур внутри тела;
- МРТ – тест, который использует магнитные волны, чтобы выполнить снимки структуры внутри тела;
- Компьютерная томография брюшной полости – типа рентгена, который использует компьютер, чтобы сделать снимки органов тела;
- Позитронно-эмиссионная томография – тест, который использует радиационные метки, которые показывают активность в тканях организма.
В преддверии операции:
- Обратитесь к врачу по поводу принимаемых лекарств. За неделю до операции вас могут попросить прекратить принимать некоторые препараты:
- Противовоспалительные препараты (например, аспирин);
- Разжижающие кровь (например, клопидогрель);
- Антитромбоцитарные препараты (например, варфарин);
- Можно съесть легкую пищу вечером перед операцией. Не ешьте и не пейте ничего на ночь;
- Нужно организовать возвращение домой из больницы. Кроме того, нужно организовать помощь на дому.
Применяется общая анестезия, которая блокирует боль и поддерживает пациента в состоянии сна во время операции.
Перед началом операции пациенту вводят дыхательную трубку и внутривенный катетер. Катетер используется для введения лекарств и жидкостей во время операции.
Чтобы удалить опухоль, врач выполняет один большой, разрез в центральной части груди или несколько маленьких разрезов. Если выполняется несколько маленьких надрезов, в один из них будет вставлена камера. Камера позволяет врачу видеть область операции на мониторе. Через другие разрезы будут вставлены хирургические инструменты. Опухоль и по необходимости окружающие ткани будут удалены.
Врач может вставить в грудь дренажные трубки, которые помогут удалить жидкость и воздух из грудной полости. Разрез будет закрыт с помощью скоб или швов.
Дыхательная трубка будет удалена. Вы будете направлены в послеоперационную палату для наблюдения за состоянием здоровья.
Сколько времени займет удаление опухоли средостения?
Около 1-4 часов (в зависимости от типа операции).
Удаление опухоли средостения – будет ли это больно?
Анестезия облегчит дискомфорт после операции. Область операции может обладать повышенной чувствительностью. Врач предоставит обезболивающие лекарства для снятия дискомфорта.
Среднее пребывание в больнице после удаления опухоли средостения
Эта операция проводится в условиях стационара. Обычно длительность пребывания составляет четыре дня. Врач может продлить срок пребывания, если возникают осложнения.
Процедуры по уходу после удаления опухоли средостения
После операции дополнительно может потребоваться химиотерапия и/или лучевая терапия.
В больнице вы будете принимать жидкую пищу. Нужно практиковать глубокое дыхание и кашель, чтобы помочь легким восстановиться.
Когда вы находитесь дома, обязательно следуйте указаниям врача, в том числе:
- Избегайте подъема объектов тяжелее, чем 3 кг;
- Не садитесь за руль в течение 4-6 недель;
- Выполняйте несложные упражнения. Это поможет вам восстановиться.
Необходимо уточнить у врача, когда можно безопасно принимать душ, ванну или подвергать место операции воздействию воды.
Связь с врачом после удаления опухоли средостения
После выписки из больницы нужно обратиться к врачу, если появились следующие симптомы:
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, усиление боли, кровотечение, или любые выделения из операционного разреза;
- Боль, которая не проходит после приема назначенных обезболивающих лекарств;
- Кашель, затрудненное дыхание или боли в груди;
- Боль, жжение, частое мочеиспускание или постоянное наличие крови в моче;
- Постоянная тошнота и/или рвота;
- Потеря аппетита;
- Боль и/или отек ног, икр и ступней;
- Любые другие болезненные симптомы.
Хирургическое лечение опухолей и кист средостения — своеобразный раздел торакальной хирургии. Особенности этого рода операций заключаются в том, что часто объем их и технические трудности выясняются в ходе оперативного вмешательства. Это зависит от глубины залегания патологического очага, характера процесса, отношения медиастинального новообразования к жизненно важным органам, выбора оперативного доступа и др.
История хирургического лечения опухолей и кист средостения свидетельствует о том, что на раннем этапе его развития выбору оперативного подхода должного внимания не уделялось. Страх перед вскрытием плевральной полости и возможными последующими осложнениями вынуждал хирурга ограничиваться применением недостаточных оперативных доступов, в результате которых радикальное оперативное вмешательство, как правило, становилось невозможным, а последствия его были мало утешительными.
Для оперативного вмешательства на заднем средостении в 1888 г. И. И. Насилов разработал заднюю медиастинотомию, применяемую в последующем А. Р. Войно-Сяножецким (1902), Sauerbrach (1914) и др. В настоящее время к этому доступу почти никто не прибегает. В 1900 г. В. Д. Добромыслов предложил чресплевральный доступ. По мере развития и совершенствования торакальной хирургии этот доступ занял основное место среди других и стал методом выбора при внутригрудных оперативных вмешательствах.
В настоящее время большинство хирургов отказались от травматичных доступов, при которых производится резекция нескольких ребер, ключицы, грудины или формирование мышечно-реберного лоскута (Ю. Ю. Джанелидзе, 1953, и др.).
Значительно распространены различного рода трансплевральные доступы к патологическим образованиям, локализованным в средостении (В. И. Казанский, 1946; Б. К. Осипов, 1960, и др.). A. Н. Бакулев (1954), Л. К. Ролик (1958), Б. В. Петровский (1960) пропагандируют боковой траисплевральный доступ. Среди чресплевральных доступов применяют различного вида торакотомии: переднебоковую, заднебоковую или боковую.
B. Н. Гольдберг (1960), Б. К. Осипов (1960), А. Н. Бакулев, Р. С. Колесникова (1967) и другие при опухолях и кистах переднего средостения применяют переднебоковой, а при медиастинальных новообразованиях заднего средостения — заднебоковой трансплевральный доступ. При этом торакотомию производят на разных уровнях грудной клетки в зависимости от хирургической задачи. Нередко пересекают 1—2 реберных хряща. При заднебоковом доступе — пересекают или резецируют фрагменты 1—2 ребер. Этим достигается достаточная ширина доступа. Показания к пересечению ребер ставятся в зависимости от возраста и степени ригидности скелета грудной клетки.
Ряд американских хирургов (Harrington, 1935; Herlitzka, Gale, 1958, и др.) для удаления опухолей и кист как заднего, так и переднего средостения рекомендуют пользоваться заднебоковым доступом, обеспечивающим достаточную экспозицию в глубине операционного поля и большую герметичность при закрытии раны.
Для опухолей и кист шейно-медиастинальной локализации большинство отечественных и зарубежных хирургов применяют шейный доступ по Kocher или Sauerbruch, прибегая при необходимости к расщеплению грудины или резекции ее части.
При огромных опухолях переднего средостения, вдающихся на значительном протяжении в обе плевральные полости, Block в 1882 г. предложил чрездвухплевральный доступ. Многие хирурги Советского Союза (В. Н. Гольдберг, I960; Б. В. Петровский, 1960, и др.) применяют доступ поперечного сечения грудины.
При срединном расположении новообразования в переднем средостении все чаще применяют продольную стернотомию. Следует отметить, что срединную тотальную стернотомию в продольном направлении впервые с успехом применил Milton в 1897 г. в Каире. Долгие годы этот доступ не применяли. Лишь в последнее десятилетие благодаря бурному развитию торакальной хирургии чрезгрудинный продольный доступ по праву занял должное место среди других внутригрудных подходов (Р. С. Колесникова, 1965; М. И. Кузин, 1965, и др.).
В нашей клинике придается огромное значение рациональным доступам к новообразованиям средостения.
На первых порах хирургического лечения опухолей и кист средостения мы применяли переднебоковую торакотомию при локализации патологического очага в переднем средостении и заднебоковую — при заднемедиастинальном расположении новообразования. У одной из больных было резецировано 4 ребра на протяжении 12—15 см, удалена ганглионеврома заднего средостения; при контрольном обследовании состояние больной хорошее. В дальнейшем, как правило, применяли пересечение реберных хрящей или ребер в зависимости от вида доступа — переднего или заднего, что обеспечивало достаточную ширину раны.
С 1964 г. в связи с внедрением К. Т. Овнатаняном ранорасширителей специальной конструкции, изготовленных из электронной стали и основанных на принципе прочного замка, удерживающего бранши инструмента, мы перешли к переднебоковой торакотомии без дополнительного пересечения ребер. Введение в хирургическую практику таких торакорасширителей полностью гарантирует широкий доступ к средостению и не создает каких-либо технических затруднений при удалении опухоли, независимо от глубины ее залегания.
Основываясь на принципах конструкции вышеотмеченных ранорасширителей, в клинике внедрено использование четырехлопастного стернорасширителя. Этот ранорасширитель применяется при выполнении тимэктомии.
Использование современной анестезии, и в частности эндотрахеального наркоза, создает все необходимые условия для выполнения операции в любом отделе средостения, ибо отключенное и коллабированное легкое не мешает свободному обзору зоны или области медиастинального патологического процесса.
Подводя итоги применению оперативных доступов, мы использовали переднебоковую торакотомию у 139 больных, в том числе у 35 больных с локализацией патологического очага в заднем средостении.
У 138 оперированных торакотомия произведена без нарушения скелета грудной стенки и лишь у 1 больного — с резекцией 4 ребер. Заднебоковая торакотомия с пересечением или резекцией небольших участков 1—2 ребер произведена у 17 больных. Продольную тотальную стернотомию мы применили у 55 больных. Показанием к ее применению явилось срединное положение патологического образования, которое локализовалось непосредственно за грудиной или же одинаково выступало в обе плевральные полости.
Трансплевральный доступ при срединных опухолевых процессах, которые распространяются на обе плевральные полости, не может считаться рациональным, а выполнение радикальной операции становится просто невозможным.
Внедрение в клинике интубационного наркоза с 1957 г. полностью обезопасило срединную стернотомию, при которой нередко возникает опасность повреждения обоих листков медиастинальной плевры. Двусторонний пневмоторакс в условиях современного обезболивания не опасен, так как его можно ликвидировать в конце операции одним из известных способов (швы на плевру, пневмопексия, сшивание обоих легких, по Б. В. Петровскому, и др.).
У 1 больного с огромной кистой передневерхнего средостения, выступающей на шею, мы применили комбинированную стернотомию с продольным рассечением рукоятки грудины и поперечным пересечением ее на уровне III межреберья. У остальных 6 больных при аналогичном расположении патологического очага удалось ограничиться шейным доступом. Этот же подход мы применили у 4 больных для биопсии надключичных лимфоузлов. У 2 больных с шейно-медиастинальной локализацией зоба мы прибегли к шейному доступу в комбинации с переднебоковой торакотомией, а у 1 продольная стернотомия дополнена шейным разрезом. У 1 больной для удаления внутрипозвоиочной локализации опухоли произведена ламинэктомия.
Наряду с использованием удобных в конструктивном отношении ранорасширителей, свободному и широкому оперативному доступу способствует правильная укладка больного на операционном столе. С этой целью под спину, грудь или вдоль позвоночника подкладывают валик, благодаря чему значительно улучшается экспозиция при одном и том же подходе. Удачно выбранный операционный доступ, как правило, определяет быстроту выполнения и качество самой операции.
Записаться на консультацию 8-921-389-56-85
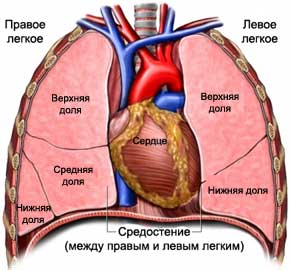
Средостение ( mediastinum ) – комплекс органов, расположенных в грудной полости между левой и правой медиастинальной плеврой, задней поверхностью грудины и грудным отделом позвоночника и шейками ребер.
Чаще всего средостение делится на 3 отдела (переднее — периваскулярное, среднее — висцеральное, заднее — паравертебральное). Опухоли и кисты — новообразования различного гистогенеза, объединенные в общую нозологическую группу благодаря расположению в одной анатомической области.
Патоморфологические формы характеризуются чрезвычайным многообразием. Развитие опухолей и кист среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, эктопированных и тканей между ними. Кисты являются следствием патологических процессов и пороков развития с формированием полостей.
Особенностями проблем опухолей и кист являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
Цены на платные услуги
Клиника и методы диагностики опухолей средостения
В структуре онкологических заболеваний опухоли и кисты составляют 3–7 %, из них 80 % — доброкачественные, 20 % — злокачественные. Озлокачествление доброкачественных опухолей отмечается в 17–41 % случаев.
Чаще встречаются в возрасте 18–45 лет. Рак развивается из тканей органов средостения, нервной и соединительной ткани, клеток стволовых и появляющихся при нарушенном внутриутробном развитии.
Причины заболевания до конца не выяснены. По мнению большинства ученых-медиков, патология развивается из-за воздействия:
- ионизирующего излучения;
- контакта с канцерогенами в быту и профессиональной среде;
- вирусов Энштейна – Барра, ВИЧ и других.
- одышка, головные боли, синюшность губ, расширенные вены и отечность лица и шеи;
- истощение, утомляемость, мышечная слабость;
- нарушение сердечного ритма, его замедление или учащение;
- повышение температуры тела до 37 о С;
- плеврит;
- кашель;
- боль в грудной клетке и суставах;
- кровохарканье;
- значительная потеря массы тела – до 15 кг.
Заболевание может маскироваться под вялотекущий бронхит или пневмонию, что затрудняет диагностику. У трети больных на начальных стадиях симптомов нет.
В клинике опухолей и кист средостения выделяют два периода:
- скрытый бессимптомный — опухоль случайно выявлена на рентгене легких или компьютерной томографии;
- выраженную клинику — боль, затруднение дыхания, кашель, субфебрилитет, признаки компрессии органов (верхней полой вены, пищевода, трахеи, нервов и спинного мозга, сердца).
Для диагностики используют:
- рентгеноскопию грудной клетки в нескольких проекциях;
- УЗИ;
- КТ и МРТ, позитронно-эмиссионную томографию;
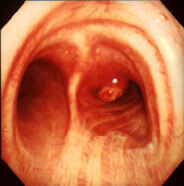
- эндоскопические методики – фибробронхоскопию, медиастиноскопию, видеоторакоскопию;
- пункционную биопсию, в том числе увеличенных лимфоузлов;
- лабораторные анализы.
Злокачественные опухоли средостения имеют короткий бессимптомный период развития, быстро увеличиваются в размерах, метастазируют, дают симптомы компрессии органов.
Лечение опухоли средостения
Тактика зависит от стадии заболевания. Хирургический метод приоритетен при всех формах опухолей и кист, за исключением лимфом, при которых тактика требует индивидуализации (приоритет — химиолучевой метод). При злокачественных опухолях средостения хирургический метод может сочетаться с лучевым, химиотерапией, которые повышают эффективность терапии.
Показанием к хирургическому лечению являются опухоли и кисты средостения независимо от наличия клиники, локального и местного распространения, за исключением лимфом. При герминогенных опухолях возможна неоадъювантная химиотерапия.
Показанием к хирургическому лечению являются опухоли и кисты средостения независимо от наличия клиники, локального и местного распространения, за исключением лимфом. При герминогенных опухолях возможна неоадъювантная химиотерапия.
Противопоказания к хирургическому лечению:
- выраженный синдром сдавления верхней полой вены (венозное давление выше 200 мм вод. столба.);
- генерализация злокачественного процесса;
- прорастание пищевода, трахеи, главных бронхов с невозможностью их резекции;
- сопутствующая органная недостаточность.
При невозможности хирургического лечения показано проведение химиолучевой терапии.
Читайте также:




