Сколько длится операция по удалению кисты на печени
Удаление кисты печени — лапароскопическая операция (лапароскопия) — относится к органосохраняющим хирургическим вмешательствам при лечении одиночных или множественных кист, представляющих собой полость, заполненную жидкостью. Операция показана при наличии образований непаразитарного происхождения, размер которых превышает 5 см, а также в том случае, когда наблюдается сдавление желчных путей, в результате чего появляется целый ряд симптомов, например, боли и гипертензия, при наличии кисты большого размера нельзя исключить нарушение печеночной функции, желтуху.
Лапароскопическое удаление кисты печени проводится под визуальным контролем с помощью видеоэндоскопического оборудования, что исключает риск развития осложнений в ходе операции. Кроме того, все действия хирурга выполняются через несколько небольших разрезов на животе, после заживления они становятся практически незаметными. Весь удаленный в ходе вмешательства материал отправляется на гистологическое исследование, в нашей клинике есть собственная лаборатория, поэтому результат можно получить в минимальные сроки.
Показания и противопоказания

- наличие гигантской кисты любой локализации (более 10 см в диаметре);
- киста размером 3-10 см непаразитарного происхождения;
- киста с центральным расположением в воротах печени;
- развитие осложнений: нагноение, разрыв, кровотечение;
- выраженные проявления;
- неэффективность других методов лечения;

- локализация кист на задней поверхности печени и их внутрипеченочное расположение;
- наличие инфекции заболеваний;
- обострение воспалительного процесса в организме;
- тяжелые сопутствующие заболевания в стадии декомпенсации;
- онкологическое заболевание;
- некоторые болезни крови.
Преимущества удаления кисты печени методом лапароскопии
- Минимальное повреждение тканей, иссечение выполняется только в пределах здоровых тканей;
- Нарушение работы печени вследствие оперативного вмешательства исключено;
- Отсутствие кровопотери в ходе операции;
- Безболезненность и быстрое восстановление;
- Отличный косметический результат;
- Возможность проведения одномоментных операции при наличии других заболеваний органов таза и брюшной полости.
Комментарий врача


У вас при обследовании обнаружена киста печени, и перед вами остро встал вопрос: немедленно отправляться на операцию или возможно консервативное лечение? Возможно, вы хотите убедиться в правильности назначенного лечения? В нашей клинике вы сможете получить ответы на все вопросы! При неосложненной, непаразитарного происхождения кисте до 3 см рекомендовано наблюдение с обязательным ультразвуковым обследованием 1-2 раза в год. При осложненных кистах или вероятности развития осложнений необходимо хирургическое вмешательство. В нашей клинике всегда отдается предпочтение малотравматичным методикам. Госпитализация при этом длится пару дней, а полное восстановление займет лишь 2-3 недели. Поэтому, не откладывая, запишитесь на прием, не ждите, когда появятся осложнения. В нашей клинике можно рассчитывать на быстрое и безболезненное удаление кисты печени, цена операции — отсутствие жестких ограничений в еде и полноценная жизнь в дальнейшем! 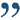
Почему удаление кисты печени лучше сделать в Швейцарской Университетской клинике?
- Наши специалисты имеют огромный опыт в проведении операций, каждый месяц в клинике проводится более 120 хирургических вмешательств, в том числе на паренхиматозных органах.
- Около 100 высокотехнологичных операций разработано специалистами нашей клиники, некоторые из них доступны пациентам лишь в 2-3 клиниках, в том числе и в нашей.
- У нас работают опытные специалисты высшей категории, каждый хирург в совершенстве владеет 100-150 видами операций в рамках своей специализации.
- У нас — только индивидуальный подход, тактика лечения подбирается каждому пациенту с учетом особенностей его организма. В распоряжении наших пациентов полноценный стационар с палатами различной категории, также возможно пребывание на дневном стационаре.
- В клинике можно пройти комплексное обследование, к услугам пациентов — весь спектр необходимых диагностических методов: все виды лабораторной диагностики (свыше 5 тыс. параметров), а также рентгеновские, ультразвуковые, эндоскопические, радиоизотопные, томографические исследования.
- При наличии у пациента сопутствующих заболеваний органов таза и брюшной полости существует возможность коррекции в ходе одной анестезии силами бригады из нескольких хирургов. Мы одними из первых в стране начали проводить симультанные (одномоментные) операции, позволяющие сократить нагрузку на организм и время госпитализации.
Часто задаваемые вопросы
Чтобы подобрать оптимальную тактику лечения, пациентам необходимо пройти обследование, куда входят, помимо традиционных методов диагностики, УЗИ и томография с контрастированием для исключения онкологии. Также обязательно исследование на эхинококк — для исключения паразитарного происхождения кисты. Кроме того, следует заранее известить врача обо всех принимаемых препаратах, возможно, от некоторых медикаментов придется временно отказаться. За 3 дня до процедуры следует исключить из меню продукты, повышающие газообразование. Накануне — очистительная клизма. Операция проводится натощак, последний прием пищи за 8 часов до операции.
Расположение кисты в зоне ворот печени, большие размеры или быстрый рост кисты, наличие множественных образований — может негативно отражаться на функции печени. При локализации образования в левой доле возможно появление грыжи пищеводного отверстия диафрагмы. Также следует учесть, что существует риск развития осложнений: нагноение, разрыв кисты, кровоизлияние в стенку кисты, сдавление желчного протока и развитие механической желтухи. Кроме того, у 2-15% пациентов при отсутствии лечения происходит озлокачествление. Также прогрессирующее увеличение кист может привести к печеночной недостаточности, что представляет угрозу жизни пациента.
В последнее время у кист размером до 5 см широко применяется методика пунктирования под контролем ультразвука или томографии. После аспирации содержимого кисты в ее просвет вводится 96° раствор спирта с целью склерозирования внутренней оболочки. При отсутствии эффекта или при большем размере кисты показана лапароскопия. Также возможно вылущивание кисты с оболочками или удаление образования вместе с пораженной частью печени при перерождении кисты.
В послеоперационный период теоретически существует риск инфицирования, подтекания желчи, что может привести к ее скоплению в подпеченочном или поддиафрагмальном пространстве или к асциту. Однако осложнения практически исключены, когда операция проводится в специализированной клинике: использование ультразвукового инструментария, аппарата электротермического лигирования тканей, гемостатических средств и др. сводит к нулю риск развития осложнений. Благодаря использованию противоспаечных барьеров можно предупредить появление спаек в дальнейшем.
Каждый пациент, поступающий на операцию, должен пройти комплексное обследование. Необходимые диагностические исследования можно сделать в нашей клинике. Если на руках есть данные предыдущих обследований, их можно захватить с собой. При собственно удалении кисты печени стоимость также зависит от ряда факторов: от используемого метода анестезии, от объема хирургического вмешательства и наличия осложнений. Поэтому стоимость лечения — понятие индивидуальное, о конкретной цифре можно узнать на врачебной консультации.
Операция проводится под общей анестезией, но пациенты уже в первый день встают с постели. На второй день прооперированный может принимать жидкую пищу. Госпитализация длится 2-3 дня, восстановление трудоспособности, как правило, происходит на 12-16 сутки. В послеоперационный период важно придерживаться щадящей диеты, исключив из рациона острые и жирные блюда, специи и копчености. Через 3,6 и 12 месяцев назначается контрольное УЗИ.
Заболевания
- − Кисты печени
У Вас во время обследования выявлена киста печени? Лечащий врач настаивает на немедленной операции, или наоборот, избыточно успокаивает Ваc, что все само пройдет? Вас жестко ограничили в еде и режиме труда и отдыха? Вы хотите знать, и быть уверены в правильности лечения? Вы обратились в клинику, где Вам помогут.
Записывайтесь на консультацию: +7 (495) 782-50-10
Альтернативные методики
Лапароскопическое удаление кист и опухолей печени — малотравматичная операция, рекомендованная при имеющихся образованиях непаразитарного происхождения, по размерам не превышающих 5-7 см. Кроме того, при опухоли или кисте…
а) Показания к операции при кисте печени:
- Плановые: дизонтогенетические кисты, сопровождающиеся симптомами смещения; диагностированные эхинококковые кисты; кисты периферических желчных протоков.
- Противопоказания: распространенный альвеолярный эхинококк.
- Альтернативные операции: лапароскопическая операция; антибиотикотерапия; формальная резекция печени.
б) Предоперационная подготовка:
- Предоперационные исследования: ультразвуковое исследование, ЭРХПГ, компьютерная томография, серологические исследования при эхинококкозе.
- Подготовка пациента: периоперационная антибиотикотерапия эхинококкоза.
в) Специфические риски, информированное согласие пациента:
- Анафилактический шок (менее 1% случаев)
- Внутрибрюшное обсеменение (менее 1% случаев)
- Повреждение желчных протоков
- Желчеистечение, желчный свищ (менее 5% случаев)
- Перитонит
- Кровотечение
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
ж) Этапы операции при кисте печени:
- Разрез кожи и локализация
- Хирургическое выделение
- Мобилизация печени
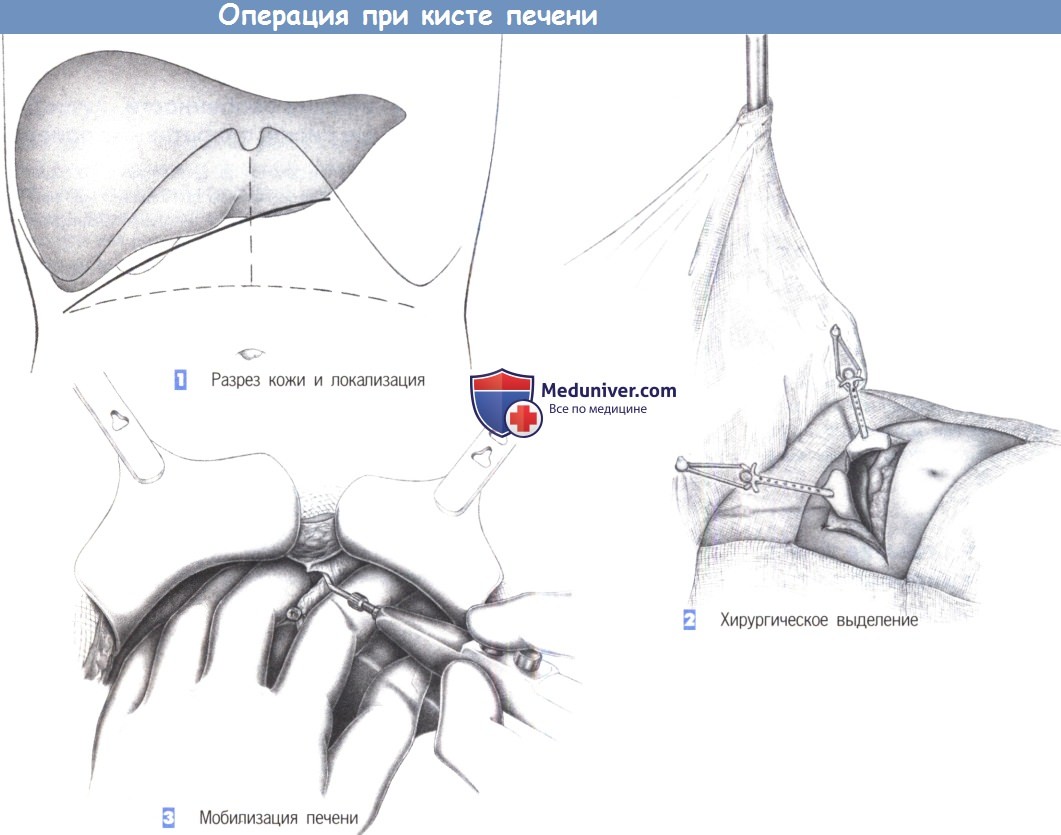
- Пункция кисты
- Удаление свода кисты
- Цистэктомия
- Гемостаз, вмешательство на желчных протоках
- Тампонада сальником
з) Анатомические особенности, серьезные риски, оперативные приемы:
- При дизонтогенетических кистах целенаправленно ищите и перевязывайте с прошиванием приводящий желчный проток. Рассмотрите возможность наложения билиодиге-стивного анастомоза.
- Рассмотрите возможность соединения полостей нескольких дизонтогенетических кист друг с другом.
- Для выявления кист, лежащих в глубине паренхимы печени, используйте интраоперационное ультразвуковое сканирование.
к) Послеоперационные мероприятия:
- Медицинский уход: удалите назогастральный зонд на 1-2 день, удалите дренажи на 2-3 день (при выделении желчи их можно оставить на более длительный срок). Проведите послеоперационное ультразвуковое и серологическое исследования.
- Возобновление питания: позвольте маленькие глотки жидкости с 1-го дня, если это хорошо переносится, быстро расширяйте диету.
- Активизация: сразу же.
- Физиотерапия: дыхательные упражнения.
- Период нетрудоспособности: 2-3 недели.
л) Этапы и техника операции при кисте печени:
1. Разрез кожи и локализация
2. Хирургическое выделение
3. Мобилизация печени
4. Пункция кисты
5. Удаление свода кисты
6. Цистэктомия
7. Гемостаз, вмешательство на желчных протоках
8. Тампонада сальником
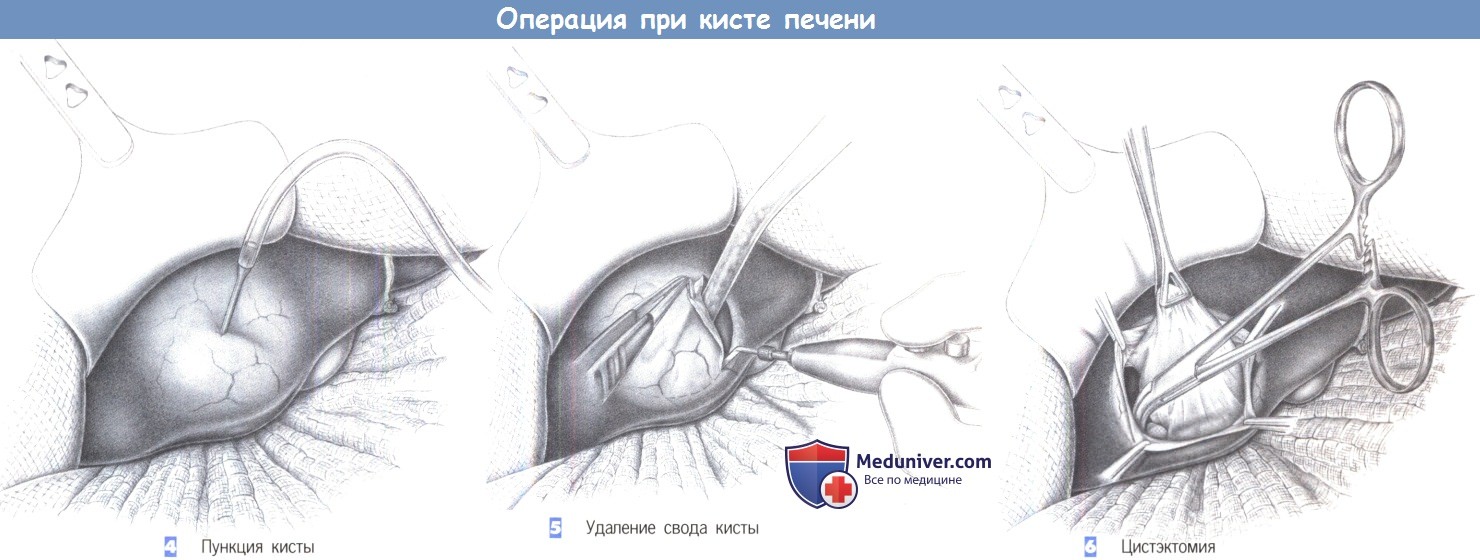
2. Хирургическое выделение. После вскрытия брюшной полости печень обнажается путем введения грудинного ретрактора Рошара. Это позволяет удерживать печень в центре операционного поля в течение всей операции.
3. Мобилизации печени. Мобилизация печени начинается с разделения серповидной связки у места ее соединения с диафрагмой. Умеренная тракция в каудальном направлении натягивает связку, обеспечивая хорошую визуализацию во время ее постепенного пересечения диатермией между указательным и средним пальцем левой руки хирурга.
Крупные сосуды следует коагулировать отдельно, может потребоваться перевязка с прошиванием. Серповидная связка рассекается до слияния печеночных вен с надлежащим вниманием к тому, чтобы предохранить их вместе со смежными правой и левой диафрагмальными венами. После полного разделения серповидной связки печень может быть смещена еще каудальнее.
Если киста все еще не визуализируется, то необходимо освободить печень от забрюшинной фиксации (то есть, пересечь треугольную связку). Это позволит мобилизовать правую долю печени до полой вены. Если киста расположена в левой доле, мобилизация может продолжиться до объема мобилизации при левой лобэктомии.
4. Пункция кисты. Печень должна быть мобилизована достаточно для выведения кисты в середину операционного поля. Это облегчается путем тампонирования поддиафрагмального пространства для оттеснения печени книзу, чтобы киста свободно разместилась в операционном поле. Затем киста пунктируется в стерильных условиях.
Содержимое кисты может быть послано для бактериологического исследования. Если дооперационные обследования и интраоперационные данные указывают на эхинококковую кисту, то полость кисты со сколексами внутри должны стерилизоваться введением гипертонического раствора (например, 20% глюкоза или 20% физиологический раствор). Если это идиопатическая или лимфатическая киста, то ее содержимое аспирируется, и киста спадается.
5. Удаление свода кисты. Иссечение передней стенки кисты производится вдоль здорового края печеночной паренхимы. Во время этого содержимое кисты аспирируется, и полость кисты осматривается после полного удаления свода. На протяжении всего процесса удаления свода кисты необходимо путем тампонирования препятствовать тому, чтобы содержимое кисты проникало в брюшную полость. Риск загрязнения никогда полностью не исключается, несмотря на предварительную дезинфекцию гипертоническим раствором.
6. Цистэктомия. После вскрытия эхинококковой кисты нужно полностью удалить зародышевый слой. Это может быть достигнуто тупым отделением кисты или перицистэктомией, которая включает отсечение всей (псевдо-) капсулы от печеночной ткани. Если полная цистэктомия невозможна, необходимо тщательно разрушить остаточный зародышевый эпителий. Для лимфатических кист, кист желчного протока или идиопатических кист, обычно достаточно удаления свода вместе со всеми, возможно кавернозными, камерами кисты.
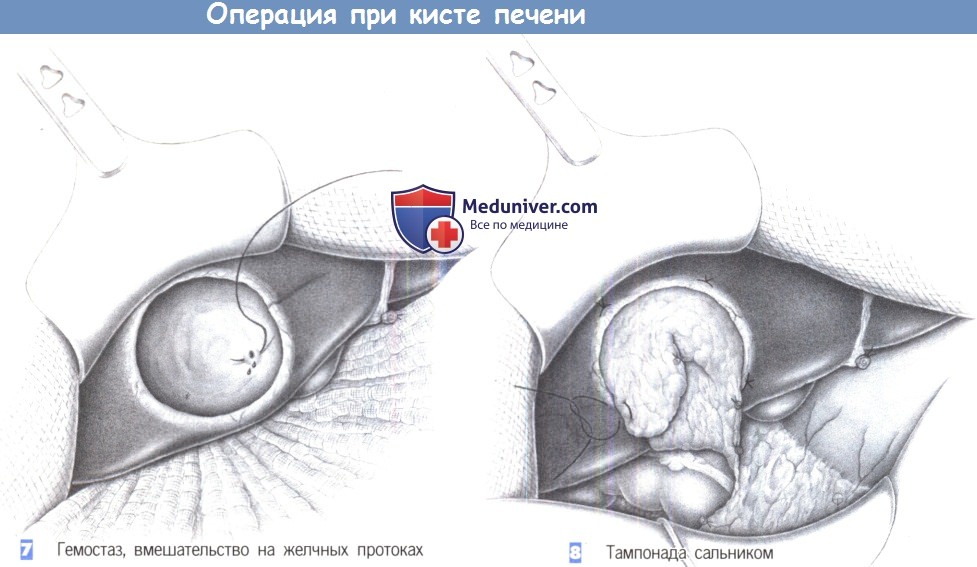
7. Гемостаз, вмешательство на желчных протоках. После удаления стенок кисты ее дно тщательно осматривается. Кровоточащие сосуды и поврежденные желчные протоки раздельно перевязываются с прошиванием. Хирург должен потратить достаточно времени, чтобы распознать и соответственно перекрыть все добавочные протоки и желчные каналы, которые, возможно, были сжаты кистой.
8. Тампонада сальником. Когда содержимое кисты полностью удалено, рекомендуется закрыть остаточную полость прядью сальника. С этой целью часть большого сальника мобилизуется настолько, насколько требуется для его сворачивания в полости кисты. Это должно быть сделано таким образом, чтобы предотвратить дальнейшее формирование кистозных камер. Сальник фиксируется к краю остаточной полости отдельными швами.
Резекция представляет собой тип хирургического вмешательства, при котором удаляется часть пораженной печени. В зависимости от тяжести болезни, врач может назначить не частичное, а полное удаление органа. Бывают случаи, когда без резекции спасает жизнь и без нее не обойтись в лечении. Процедура является сложным хирургическим вмешательством: она требует от хирурга максимальной концентрации. Стоимость резекции в России 30 000 — 75 000 руб. Цены на операцию также зависят от региона и уровня клиники, в Москве цена может достигать 120 000 руб. Стоимость операции за рубежом — от 4 000 долл.

Показания к резекции печени
Основными показаниями являются:
- Хирургическое вмешательство назначается при опухолях любого типа (доброкачественные, злокачественные). Новообразования могут располагаться вблизи печени, поражая ее определенные участки.
- Резекция показана при нарушении кровотока в околопеченочных венах. В данном случае орган плохо кровоснабжается.
- Процедура требуется при неправильном развитии печени (вследствие такой проблемы развиваются болезни).
- Операция назначается при механическом повреждении печеночных вен и тканей.
- Показанием является метастазирование, при котором поражается часть печени (или орган целиком).
- Резекция назначается в случае, если необходимо трансплантировать орган.
- Хирургическое вмешательство рекомендуется при обнаружении кисты.
Процедура назначается после комплексного обследования и постановки диагноза. Для выявления патологии пациенту нужно:
- Сдать анализ мочи и крови.
- Проведение печеночных проб обязательно.
- Если подозревается онкологическая болезнь, требуется сдать анализы на онкомаркеры.
- УЗИ позволяет оценить размеры печени, выявить аномалии развития.
- Если необходимо, врач назначает пункцию. Берется фрагмент ткани паренхиматозного органа и обследуется на наличие злокачественных клеток. Если онкология подтверждается, назначается резекция.
- атипичной;
- типичной.
В процессе операции врач удаляет печень полностью или только ее часть. Хирург рассекает орган и проводит требуемые манипуляции. Кровоснабжение близлежащих органов и тканей не нарушается. При трансплантации необходимо полное удаление. Если в печени обнаруживаются метастазы, следует удалять определенную долю этого органа.
В зависимости от характера хирургического лечения, может быть назначена:
- лапароскопия;
- лапаротомия.
Чтобы провести резекцию методом лапароскопии, нужно сделать надрезы в брюшной полости, при этом они не должны быть большими. Через надрезы вводятся инструменты с датчиками. Таким образом, осуществляется хирургическое вмешательство. Лапаротомия является полостной операцией. В процессе процедуры врач разрезает обширный участок живота. Тип хирургического вмешательства подбирается с учетом особенностей болезни, ее клинической картины. Если необходима резекция небольших участков печени, врач рекомендует лапароскопию. Если нужно удалять большой участок печени, назначается лапаротомия: при таком вмешательстве риск кровопотери незначителен.

Важно знать о последствиях резекции. В редких случаях она приводит к внутреннему кровотечению. Если в вены попадает большое количество воздуха, они могут разорваться. Некоторые больные плохо реагируют на анестезию, что грозит остановкой сердца.
Проведение резекции
Если процедура была проведена грамотно, пациент быстро возвращается к привычной жизни. В восстановительный период необходимо соблюдать правила. Если пациенту назначается частичное удаление органа, он начинает нервничать и, возможно, планирует отказаться от процедуры.
Многие люди думают, что удаление части паренхиматозного органа грозит инвалидностью. На самом деле, печень имеет особую структуру. Ее ткани могут регенерироваться. После резекции сосуды органа нормально функционируют, в лимфатической системе не происходит отклонений. Благодаря регенеративным возможностям, хирурги могут проводить разные вмешательства на перенхиматозном органе.
- Подготовка пациента
Перед тем как провести процедуру, нужно обследовать пациента. Сперва осуществляется пальпация, затем исследуется анализы. Помимо УЗИ, может потребоваться КТ. За несколько дней до операции надо отказаться от Аспирина и Алопидогрела. Прием данных лекарств может сказаться на ходе вмешательства.
- Анестезия
Резекция проводится под общим наркозом. Анестезия, используемая при проведении процедуры, позволяет заблокировать боли, предотвратить осложнение — болевой шок. Резекция не может быть выполнена без общего наркоза. Вначале пациент засыпает, через некоторое время он просыпается.
- Проведение операции
При пробуждении вводится обезболивающее. Количество надрезов зависит от типа процедуры. Врач может сделать несколько маленьких надрезов или один крупный. После удаления доли печени может потребоваться резекция мочевого пузыря. Врач должен удостовериться в том, что опухоль удалена полностью.

В процессе операции используются датчики, дренажные трубки. Последние позволяют вывести излишки крови и жидкости. После проведения оперативного вмешательства, накладываются швы. Первые 2 дня пациент находится в реанимации. К нему подключены датчики, с помощью которых контролируется АД. Врачи контролируют общее состояние больного, измеряют температуру. Операция длится от 3-х до 7-ми часов. Многое зависит от сложности патологии.
- Пребывание в клинике
С реанимационного кабинета пациент переводится в общую палату. В стационаре нужно находиться неделю. Если в период восстановления возникли осложнения, требуется дольше находиться в больнице. Вначале пациент питается через капельницу, затем он самостоятельно принимает пищу. После резекции надо поменять катетер. Узкая трубка вводится в мочевой пузырь: через нее удаляется моча. В послеоперационный период необходимо применять обезболивающие.
Уход в домашних условиях
Следует менять повязку, учитывая рекомендации врача. Душ нельзя принимать до полного заживления раны. Обезболивающие используются по назначению доктора. По истечении месяца пациент сможет вернуться к нормальной жизни. Через 2 недели после выписки нужно будет посетить клинику. Чтобы период реабилитации не затягивался, необходимо соблюдать диету. Пациент должен отказаться от вредных привычек.
Нужно питаться несколько раз в день, порции должны быть маленькими. Лечебное питание позволяет уменьшить нагрузку на ЖКТ. В период восстановления не следует употреблять соленое, острое, жирное, маринованное. Стоит отказаться от спиртного. Нельзя курить. В рацион питания нужно включить отварной картофель, тыквенные запеканки, овсяную кашу; отварная свекла разрешена в умеренном количестве. В дальнейшем врач может пересмотреть рацион питания, внести нужные коррективы.
После резекции надо воздерживаться от занятий спортом. Противопоказан бег, силовые упражнения, различного рода прыжки. Важно сказать, что тренировки способны затянуть период реабилитации. Они повышают давление в брюшной полости, провоцируют нежелательные осложнения. Физические нагрузки в период реабилитации чреваты внутренним кровоизлиянием! Пациенту надо чаще бывать на воздухе. Возможно, врач посоветует дыхательные упражнения.
После резекции нарушается работа органов и систем, защитные силы организма ослабевают. В связи с этим, нужно соблюдать правила, которые помогут организму быстрее восстановиться. Врач может назначить лекарства для укрепления иммунитета. В таких средствах имеются антиоксиданты, ресвератрол.
Седативные препараты ускоряют реабилитацию, в частности, они помогают восстановить сон. Важно соблюдать дозировку лекарственных средств. В зависимости от типа патологии, врач может назначить химиотерапию. Процедура истощает организм, поэтому врач назначает дополнительные медикаменты. Карсил и Эссенциале являются гепатопротекторами: эти средства могут быть назначены в восстановительный период.
Также вы можете посмотреть видео, где схематично подробно рассказывают как оперируют.

- Показания к проведению операции
- Виды резекции
- Подготовка к оперативному вмешательству
- Наркоз
- Что происходит в ходе операции?
- Послеоперационный период и реабилитация
- Возможные осложнения
- Видео по теме
Резекция печени — это частичное ее удаление. Операция представляет собой неполную гепатэктомию, в ходе которой орган извлекают полностью. Резекцию выполняют 55% пациентов, которым необходимо хирургическое лечение заболеваний печени. В большинстве случаев у них диагностируют доброкачественные опухоли, кисты или абсцессы разного происхождения. Печень отличается высокой способностью к регенерации, а после удаления ее участка оставшаяся паренхима продолжает выполнять свои функции в полной мере. Именно поэтому удаление части печени не ухудшает качество жизни пациента, а при соблюдении всех рекомендаций можно быстро вернуться к привычному образу жизни.
Показания к проведению операции
Некоторые патологии печени можно вылечить без операции. К ним относятся гепатиты, гепатоз и другие заболевания инфекционного и незаразного происхождения. Показанием для хирургического вмешательства становится очаговое неизлечимое поражение участка печеночной ткани, при этом присутствует четкая граница со здоровой тканью. Наличие неповрежденной паренхимы — это обязательное условие для успешной операции. Вмешательство направлено не только на удаление патологического очага, но и на предупреждение его распространения на здоровые участки.
Резекцию печени назначают в следующих случаях:
- доброкачественные новообразования (аденомы, гемангиомы и другое);
- злокачественные опухоли, которые затрагивают паренхиму печени не полностью;
- метастазы из отдаленных органов в печеночной паренхиме;
- кисты в печени различного происхождения;
- эхинококкоз — паразитарное заболевание, возбудитель которого (эхинококк) формирует специфические кисты в паренхиме;
- камни в просвете печеночных желчевыводящих путей;
- абсцессы — патологические полости, наполненные гноем;
- болезнь Кароли — заболевание, при котором происходит расширение желчных путей по типу кисты;
- травматические повреждения органа.
Другие причины (травмы, кисты, в том числе эхинококковые) менее опасны для пациента. После операции от патологического очага удается избавиться полностью. Проблема их диагностики состоит в том, что заболевания печени часто протекают бессимптомно. Поскольку ее паренхима не имеет болевых рецепторов, первые симптомы возникают только при значительном ее увеличении и давлении ткани на капсулу органа.
Виды резекции
Печень состоит из левой и правой долей, которые подразделяются на дольки. Такое строение является преимуществом при проведении операций, поскольку есть возможность удалить поврежденную дольку или долю с минимальным травмированием здоровых тканей и кровеносных сосудов. Печень связана функционально и анатомически с желчным пузырем. При некоторых патологиях может понадобиться и его полное удаление.
Операции на печени выполняются несколькими способами. Ранее удаление органа представляло собой полноценную полостную операцию с последующим наложением шва и длительным периодом реабилитации. Современная хирургия не отказывается от этого способа, но уже разработаны и другие, менее инвазивные методики.
Выделяют несколько методов резекции печени в зависимости от способа получения оперативного доступа:
- полостная операция , в ходе которой делают разрез брюшной стенки скальпелем;
- лапароскопическое вмешательство — для получения доступа достаточно нескольких небольших проколов, а участок печени отсекают радионожом;
- химиоэмболизация — способ лечения злокачественных опухолей путем введения в печеночный сосуд цитостатиков и других препаратов, которые вызывают постепенную гибель раковых клеток (метод применяется только при онкологии на ранних стадиях);
- алкоголизация — введение этанола в определенный участок печени, вследствие чего ее ткани разрушаются.
Для пациента предпочтительны малоинвазивные методики — те, которые проходят без разреза брюшной стенки. Эффективность и качество таких операций не менее высокое, а период восстановления длится гораздо меньше. Также можно существенно снизить риск развития осложнений в виде нагноения послеоперационных швов.
Печень анатомически состоит из 2-х долей: правой (большой) и левой (малой). Правая содержит две дополнительные доли: квадратную и хвостатую. Эти доли, в свою очередь, подразделяются на более мелкие составляющие и образуют 8 сегментов.
Операции по частичному удалению печени разделяют на 2 вида:
- анатомические — проводятся с сохранением сегментарного строения органа;
- атипичные — в их основе лежит не деление печени на сегменты, а особенности распространения патологического очага.
Каждая долька печени представляет собой самостоятельный участок. Они отделены друг от друга перемычками из соединительной ткани, имеют собственную систему кровообращения, оттока лимфы и желчи. Такое строение выгодно отличает печень паренхиматозных органов, поскольку позволяет удалить ее участок с минимальными потерями крови.
Анатомическая резекция печени — это предпочтительный вариант как для пациента, так и для хирурга. В ходе такой операции удаляются доли или сегменты, расположенные рядом, а остальная часть органа продолжает функционировать. В зависимости от того, какие участки необходимо удалить, выделяют несколько разновидностей анатомической резекции:
- сегментэктомия — самый простой вариант, удаление одного сегмента;
- секциоэктомия — резекция нескольких печеночных сегментов;
- гемигепатэктомия — удаление печеночной доли;
- мезогепатэктомия — операция по удалению долей или участков, которые находятся в центральной части органа;
- расширенная гемигепатэктомия — резекция доли с прилегающим сегментом.
При атипичной резекции деление органа на сегменты не учитывается. В ходе операции удаляется участок паренхимы органа, в котором находится патологический очаг. Различают несколько способов вмешательства:
- краевая резекция — удаление части органа у нижнего или верхнего края;
- клиновидная —удаление участка на передней или верхней поверхности в виде клина;
- плоскостная — извлечение части печени с ее диафрагмальной поверхности;
- поперечная — извлечение участка паренхимы с боковых поверхностей.
Такие операции характеризуются более обильным кровотечением и нарушением функции отдельных сегментов. Однако даже если часть печени удалена, она может постепенно восстановиться при условии, что сохранены участки со здоровыми тканями.
Подготовка к оперативному вмешательству
Чтобы операция прошла без осложнений, стоит правильно подготовиться к ней и сдать все необходимые анализы. Они направлены не только на обнаружение патологического очага, но и на оценку готовности пациента к наркотизации.
В период подготовки к резекции печени проводят ряд исследований:
- УЗИ брюшной полости;
- МРТ или КТ печени для более детальной визуализации патологического очага;
- ЭКГ для оценки работы сердечно-сосудистой системы;
- ангиография печени — исследование печеночного кровотока с контрастным веществом;
- при новообразованиях — биопсия с последующей микроскопией биоптата.
Также необходимо провести ряд лабораторных исследований:
- общие анализы крови и мочи;
- биохимический анализ крови с оценкой активности печеночных ферментов;
- тест на свертываемость крови;
- анализы на вирусные инфекции;
- онкологические маркеры.
За несколько дней до операции пациенту необходимо придерживаться специальной диеты. В этот период из рациона удаляются все продукты, которые оказывают нагрузку на печень и желчный пузырь, а также могут вызвать повышенное газообразование. В день, на который назначена процедура, принимать пищу запрещено.
Наркоз
Вид наркоза и средства для анестезии подбираются в зависимости от вида операции. Хирургическая резекция с рассечением брюшной стенки выполняется под общим наркозом, эндоскопическая — с эпидуральной анестезией. Малоинвазивные методики, в том числе химиоэмболизация и алкоголизация, проходят с местным обезболиванием. По желанию пациента могут быть использованы снотворные и седативные средства.
Что происходит в ходе операции?
Резекция печени может быть осуществлена несколькими способами. Метод проведения операции выбирается хирургом. Также имеет значение точный диагноз и возможности визуализировать патологический очаг в период подготовки к удалению участка печени.
Оперативный доступ получают путем рассечения брюшной стенки скальпелем. В ходе операции необходимо наложить лигатуры на сосуды и желчевыводящие протоки, то есть перевязать их и тем самым предотвратить истечение крови или желчи в брюшную полость. Сегмент или доля печени отсекается, далее проводится чистка растворами антисептиков. Брюшную стенку послойно сшивают, шов обрабатывают препаратами, которые содержат антибиотики. Их можно снимать на 10-й день после операции.
Получить доступ к печени можно разными способами, при этом не выполняя разрез брюшной стенки. Существует несколько методов:
- при эндоскопической резекции выполняют 3—4 прокола или надреза по 2—3 см, через которые вводят приборы для визуализации и освещения, а также радионож;
- при химиоэмболизации препараты вводят в сосуды, которые кровоснабжают печень — получить к ним доступ можно через катетеры, установленные на нижних или верхних конечностях;
- при алкоголизации этанол вводят в нужный участок чрескожно, процедура проходит под контролем УЗИ.
Менее инвазивные методики не требуют длительной реабилитации, не сопровождаются массивными кровопотерями и снижают риск осложнений. Однако их проведение возможно не для всех пациентов. В некоторых случаях хирург предпочитает выполнить традиционную лапароскопию.
Послеоперационный период и реабилитация
Вне зависимости от способа проведения операции пациент не может сразу возвращаться к привычному образу жизни. Кроме того, что у него болит послеоперационная рана, его организм должен приспособиться к изменениям. Период реабилитации может продолжаться от недели до полугода и более. Существует несколько основных условий успешного восстановления после резекции печени:
- щадящая диета с исключением жирных и калорийных продуктов, сладкого, газированных напитков и растворимого кофе;
- отказ от вредных привычек;
- нормированные физические нагрузки;
- прием гепатопротекторов;
- физиопроцедуры.
Больному необходимо регулярно проходить обследование в больнице. Врач должен оценить скорость регенерации органа, активность его ферментных систем и способность выполнять свои функции. Особенно в обследованиях нуждаются пациенты, которым часть печени была удалена из-за наличия новообразования.
Возможные осложнения
Все осложнения, которые могут возникнуть при резекции печени, делят на ранние и поздние. К первым относятся массивные кровепотери во время операции, нарушения сердечного ритма или другие реакции организма. В период реабилитации также могут развиваться осложнения:
- кровотечения из лигированных сосудов в брюшную полость;
- воспаление желчного пузыря или его протоков;
- абсцессы печени при попадании гнойной микрофлоры;
- гнойное воспаление при инфицирование раны;
- нарушение работы пищеварительного тракта.
Хирургическое лечение — это единственный вариант при некоторых болезнях печени. Сколько живут пациенты после операции и насколько изменится качество их жизни, зависит от диагноза. Если резекцию выполняют для удаления кисты или другого доброкачественного новообразования, орган быстро восстанавливается без последствий. Опасность представляют злокачественные опухоли с метастазами — они требуют дальнейшего наблюдения.
Читайте также:

