Сильные боли после операции по удалению опухоли
Метастазы при раке легких – довольно распространенное явление, которое становит опасность для жизни человека.
Часто после удаления злокачественного образования появляются метастазы, главной причиной патологии является природа раковой опухоли, злокачественные клетки способны распространяться по всему организму с кровью и лимфой.
Данный патологический процесс нарушает жизнедеятельность человека, удушает состояние здоровья, приводит к смерти.
Особенности и признаки патологического отклонения
Рак легких часто проходит с метастазами, когда злокачественные клетки выходят за пределы пораженного органа и начинают метастазировать.
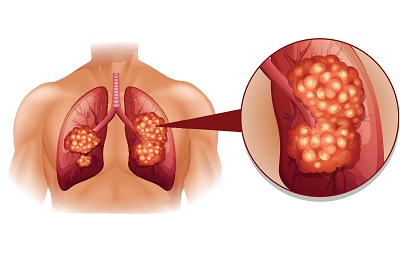
Заболевание представляет серьезную опасность для пациента, отличается характерными особенностями:
- не дает возможности специалистам контролировать рост клеток,
- метастазы поражают другие органы,
- нет возможности вылечить болезнь на поздней стадии,
- протекание заболевания приносит сильную боль, неутешительное прогнозирование.
Чаще поражается одна сторона легкого, но со временем в патологический процесс вовлекается и здоровый орган. При поражении всей дыхательной системы у врачей нет возможности спасти пациента, больной погибает.
Причин для появления онкологического заболевания дыхательных органов много:
- злоупотребление сигаретами,
- вирусные инфекции, которые длительное время не лечат,
- воздействие на организм химическими препаратами,
- работа на вредном производстве,
- генетическая наследственность,
- нарушение в функционировании эндокринной системы,
- хронические формы болезни – туберкулез, пневмония, бронхит.
Эти неблагоприятные факторы вызывают рак легких, если своевременно не диагностировать патологию, своевременно не заняться адекватным лечением, раковые клетки поражают другие органы, могут давать серьезные осложнения.
Рак легкого, метастазы которого поразили другие органы, лечат химиотерапией, схема назначается индивидуально каждому пациенту, если наблюдается чувствительность к препаратам. Такая терапия редко приносит эффективность, нет возможности излечить заболевание.
Заболевание может проходить без выраженных симптомов, человек постоянно чувствует усталость, слабость, резко меняется настроение. Но такая симптоматика не вызывает подозрения для серьезной болезни.
И только когда заболевание прогрессирует, метастазы при раке легких вызывают выраженные признаки:
- у больного держится высокая температура тела,
- постоянный кашель с выделением мокроты,
- затрудненное дыхание, одышка,
- мокрота выделяется с кровью или гноем,
- болевые ощущения в грудной клетке,
- резкая потеря веса, отсутствие аппетита.
Сразу наблюдается сухой кашель, который усиливается перед сном. Потом появляется выделение мокроты с гноем. На последних стадиях патологии, у больного начинается кровохарканье, что вызывает резкую боль в груди.

Даже без физических нагрузок, человек страдает одышкой, которая имеет разные виды:
- инспираторная, когда трудно сделать вдох,
- экспираторная, возникает трудность с выдохом, наблюдается при поражении дыхательной системы метастазами,
- смешанная одышка, когда полностью затруднено дыхание.
Больной быстро теряет вес, потому что злокачественные клетки забирают все полезные микроэлементы и отравляют токсичными веществами организм.
Все онкологические больные при раке легких страдают от болезненных ощущений в груди. Опухоль сдавливает нервную структуру, нарушает проходимость сосудов, вызывает воспалительный процесс.
Боль беспокоит человека постоянно, может усиливаться во время кашля или при вдохе. Проявление похожих симптомов требует срочного обследования, болезнь на последней стадии вылечить невозможно.
Виды операций по удалению опухоли
При раннем диагностировании злокачественного новообразования можно справиться с недугом радиологическим способом в комплексе с химиотерапией. В большинстве случаев задействуют хирургическое вмешательство.
Операция проводится разными способами:
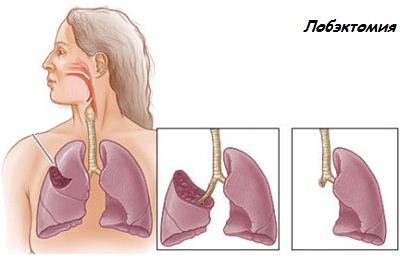
- Лобэктомию задействуют исходя от локализации и размера патологического образования, при этом удаляется доля легкого.
![]()
Для иссечения самой опухоли применяется краевая резекция. Такая методика рекомендуется пожилым пациентам, а также лицам с выраженными сопутствующими осложнениями, когда удаление огромного количества тканей вызывает опасность для жизни человека. После операции функциональность органа может восстановиться.- Пульмонэктомию задействуют на второй или третей стадиях рака, легочный орган полностью удаляется.
- На последних стадиях заболевания применяют комбинированное оперативное вмешательство, когда удаляют не только пораженные ткани дыхательной системы, но и соседние органы.
Но хирургическое вмешательство не всегда проходит без осложнений, часто у пациентов обнаруживают вторичные раковые образования, которые являются опасными для жизни человека.
Исследуя рак легкого, метастазы могут наблюдаться в почках, печени, сердце, пищеварительном тракте, костях.
В зависимости от того, куда проникаю раковые клетки, пациенту рекомендуют лечебную терапию. Но чаще прогрессирование болезни заканчивается летальным исходом. Распространенными осложнениями после удаления легкого, являются септические и гнойные образования, бронхиальные свищи, нарушается дыхание. После оперативного вмешательства наблюдается головная боль, одышка, головокружение, учащается сердцебиение.
Восстанавливается человек после операции около двух лет, ему категорически запрещены физические нагрузки, важно соблюдать все предписания докторов:
![]()
необходимо делать специальную гимнастику, которая состоит из комплекса упражнений,- важно при первой возможности начинать двигаться, если пациент долгое время находиться в лежачем положении, нарушается кровообращение,
- когда нет готовности к движению, родственникам можно проводить разминание ног, это предотвратит образование кровяных сгустков.
Лечащий физиотерапевт объяснит, как правильно проводить респираторные упражнения, что предотвратит инфекционные заболевания и другие серьезные осложнения.
Самым тяжелым последствием являются метастазы после удаления легкого, выявление которых не дает утешительных прогнозов и часто заканчивается летальным исходом для больного.
Хирургическое вмешательство противопоказано пациентам, которые не смогут перенести операцию из-за состояния здоровья. Различают ряд факторов, которые оцениваются перед оперированием:
- степень распространения и особенность злокачественной опухоли,
- пациенты после 65 лет,
- серьезные нарушения дыхания, циркуляции крови,
- неудовлетворительное состояние пациента на протяжении длительного времени.
А также противопоказанием являются сопутствующие патологические отклонения: легочная эмфизема, сердечная недостаточность, проблемы с сосудами, лишний вес больного. Перед оперированием, опытный онколог взвешивает все плюсы и негативные стороны вмешательства индивидуально у конкретного пациента.
От квалификации специалиста зависит исход операции и дальнейшая жизнь человека, поэтому перед удалением злокачественного образования проводится полное диагностическое обследование больного. Очень часто после удаления опухоли развиваются метастазы при раке легкого, когда раковое образование удаляют, но остаются его клетки, которые образуют новые очаги.
Как останавливают развитие метастазов?
Для лечения метастазов важно своевременно диагностировать онкологический процесс, определить морфологические особенности образования, его размер и агрессивность. А также необходимо установить сопутствующие патологии, поражения окружающих органов, общее состояние пациента.
Раньше если в заключение больному указывали МТС поражения легкого, терапия была направлена на облегчение состояния человека.
На сегодняшний день существует тактика лечения данной патологии, она включает:
- Химиотерапию – это распространенный способ применяется для уничтожения раковых клеток. Препараты подбирают индивидуально каждому пациенту, назначают схему и курс лечения.
![]()
Гормональную терапию – она рекомендуется при гормонозависимом новообразовании, ее часто задействуют при раке молочной железы.- Оперативное вмешательство, при разрастании метастаз, задействуют очень редко, во время операции невозможно удалить все очаги патологии, применяют при удобном расположении метастаз.
- Облучение пациенту делают для блокирования роста злокачественного образования.
- Лазерную резекцию.
Эффективности в лечении можно добиться, используя несколько методов терапии.
Редко у пациента диагностируют заболевание на ранних стадиях, часто люди обращаются к докторам уже на позднем этапе, при выраженной симптоматике болезни.
Когда метастазы поражают головной мозг, почки, кости, пищевой тракт, спасти человеку жизнь очень трудно. Чтобы успешно провести оперативное вмешательство, имеют значение следующие факторы:
- отсутствие метастазов в других органах,
- наличие в легком не более трех очагов патологии,
- прогрессирование ракового процесса,
- после удаления первичного новообразования до появления метастазов необходим период не менее года,
- удовлетворительное состояние пациента для проведения тяжелой операции.
Если существуют противопоказания к хирургическому вмешательству, проводят химиотерапию, но не всегда возможно полностью вылечить пациента.
Хирургическое вмешательство по удалению опухоли серьезно сказывается на дальнейшей жизни пациента, нарушается функциональность органов и систем. Поэтому после операции важно соблюдать все наставления лечащего доктора, употреблять назначенные медикаменты, делать дыхательные упражнения, специальную гимнастику.
Восстановление организма зависит от правильного питания, активности образа жизни. Недопустимо употреблять жирную, жареную пищу, напитки с газом, алкоголь, сигареты.
Необходимо выполнять профилактические и реабилитационные действия для скорейшего восстановления организма. Не допускать лишнего веса – это дает нагрузку на дыхательную систему. Опасными являются простудные заболевания, переохлаждения, нельзя находиться в душном, накуренном помещении. Нужно всегда иметь при себе ингалятор, использовать во время одышки, спазмах бронхов.
Специалисты не дают однозначного ответа, сколько осталось жить человеку. Все зависит от размера вторичного новообразования, стадии первичной патологии, количества и места локализации опухоли. После успешного удаления вторичной злокачественной опухоли с метастазами продолжительность жизни не превышает пятилетний рубеж.
- Хронические болевые синдромы после операции на легких
- симптомы
- Причины послеоперационной боли в легких
- Лечение
- справиться
РАК ЛЕГКОГО 1, 2, 3, 4 стадии - о заболевании. Киев, Клиника "Добрый прогноз" (Июль 2020).
Хроническая долговременная боль после операции по поводу рака легких, такой как лобэктомия, встречается слишком часто: около 50% людей испытывают симптомы боли при движении, жгучей нервной боли и одышки. Варианты лечения могут включать обезболивающие, нервные блоки, силиконовые имплантаты, стимуляцию спинного мозга или альтернативные методы лечения. Справиться с этой болью (это было придумано после болевого синдрома после торактомии или синдрома постпневмонэктомии) может быть сложной задачей, но, к счастью, это область активных исследований с несколькими клиническими испытаниями, которые в настоящее время продолжаются.
Хронические болевые синдромы после операции на легких
Люди могут иметь хроническую боль после любого типа операции на легких, но два синдрома были придуманы на основе общих симптомов.
Постпневмонэктомический синдром это осложнение, которое может возникать от нескольких месяцев до нескольких лет после пневмонэктомии по поводу рака легких или других состояний. Это чаще после левой пневмонэктомии, чем правой пневмонэктомии и чаще встречается у молодых людей.
Постторакотомический болевой синдром ( PTPS) - это еще одна фраза, используемая для описания этой сильной боли, и включает в себя боль после других операций рака легких, таких как лобэктомия. Синдром возникает, когда оставшееся легкое и структуры в средней области грудной клетки (средостение) смещаются и заполняют пустую область, которая остается после удаления легкого или части легкого.
Значение и важность
Считается, что 50 процентов людей, перенесших операцию по поводу рака легких, испытывают хроническую боль до такой степени, что она влияет на качество жизни. Это, вероятно, занижено и серьезно недооценивается среди тех, кто пережил рак легких. Синдром постпневмонэктомии может оказать существенное влияние на самочувствие выживших при раке легкого и, косвенно, на их выздоровление.
симптомы
Хроническая боль после операции по раку легкого может принимать различные формы, но для большинства людей боль и другие симптомы очень неприятны.
Боль может возникнуть в любом месте в груди, и не обязательно отражать точное место, где была выполнена операция. Некоторые люди также испытывают хроническую боль в плече. Боль может присутствовать как при активности, так и в покое, и многие люди отмечают усиление боли при движениях рук. Боль может быть болезненной или тупой, но часто описывается как жжение, покалывание и ее трудно описать. Обнаружено, что этот тип боли, называемый невропатической болью, присутствует у половины людей, страдающих хронической болью после операции на легком, и его не только трудно описать, но он может быть особенно инвалидизирующим и трудным для лечения.
У некоторых людей также нет прогрессирующей одышки, связанной с болью, но это можно упустить из виду как ожидаемый симптом после уменьшения массы легкого.
Причины послеоперационной боли в легких
Существует несколько механизмов, связанных с грудной (грудной) хирургией, которые могут быть ответственны за боль, как в одиночку, так и в комбинации, включая:
- Сжатие межреберных нервов (нервы, которые бегут между ребрами)
- Травма хирургии
- Рубцовая ткань, которая трется с каждым вдохом
- Сломанные и сжатые ребра
- Воспаление мышц грудной клетки
- Атрофия мышц грудной клетки
Лечение
Был применен ряд различных методов лечения синдрома пост-торакотомии, и вполне вероятно, что комбинация методов лечения, а не одно лечение, является лучшим вариантом.
лекарственные препараты
Иногда необходимы опиоиды, чтобы контролировать боль, но, к сожалению, грудная хирургия слишком часто приводит к длительному употреблению опиоидов. Противовоспалительные препараты могут помочь некоторым людям, но они относительно неэффективны при нервных болях. Противосудорожные препараты, такие как габапентин, могут быть полезны для некоторых людей, страдающих нейропатической болью.
Силиконовые имплантаты
Использование силиконовых имплантатов (похожих на грудные имплантаты), которые помещаются в грудную клетку, чтобы заполнить пространство, оставшееся после удаления легкого, дало некоторым людям значительное облегчение от длительной боли после операции на легком.
Нервные блоки
Ряд исследований рассматривал различные типы нервных блоков для контроля боли с некоторым успехом.
Стимуляция спинного мозга
Недавно было также обнаружено, что стимуляция спинного мозга эффективна для контроля боли у некоторых людей.
Альтернативные методы лечения
Некоторые из альтернативных методов лечения рака, такие как массаж и иглоукалывание, могут помочь в борьбе с болью и справиться с последствиями лечения рака.
справиться
Долгое время люди не ожидали, что они будут жить долгое время после операции по поводу рака легких, и решение вопросов качества жизни, таких как хроническая боль в груди, было отложено. К счастью, проблемы выживания, такие как постоянная боль и другие долгосрочные последствия лечения рака, в настоящее время решаются, и область реабилитации рака формируется, чтобы помочь людям прожить свою лучшую жизнь после лечения.
Если вы справляетесь с хронической болью после операции по поводу рака легких, поговорите со своим врачом. В некоторых онкологических центрах есть специалисты по лечению боли, которые обучены тому, как помочь людям справиться с болью невропатического типа.
Будущее
С появлением новых процедур, таких как торакоскопическая хирургия с использованием видео (VATS), заменяющих некоторые процедуры открытой торакотомии, вероятность возникновения синдрома постпневмонэктомии в будущем, вероятно, снизится. Для тех, кто живет с этим синдромом сегодня, также есть надежда, и ведутся активные исследования, направленные на то, чтобы помочь людям справиться с этим раздражающим последствием операции по поводу рака легких.

Опухоли головного мозга очень опасны для жизни человека. В большинстве случаев они требуют медицинского вмешательства и проведения операции, что позволяет избежать их разрастания и разрушения мозговых тканей. После удаления опухоли головного мозга человека могут ждать неприятные последствия. Избежать многих из них удается с помощью правильной реабилитации, уделяющей особое внимание состоянию здоровья больного.
Виды опухолей
Все новообразования головного мозга классифицируются по разным признакам. Основное деление на виды подразумевает наличие доброкачественных и злокачественных опухолей. Первые не несут в себе серьезной опасности. Как правило, они растут очень медленно, не затрагивают близлежащие ткани или органы, не дают рецидивов или метастазов. В редких случаях они способны переформироваться во второй тип, что меняет картину. Злокачественные представляют собой рак. Они максимально агрессивны, быстро распространяются по всем тканям, разрастаются с высокой скоростью и зачастую дают рецидивы или метастазы.
Выделяют два подвида опухолей с учетом повторности их возникновения. Они могут быть первичными. В таком случае новообразование возникает в первый раз, образовываясь из мозговых тканей. Обычно оно развивается медленно. Также опухоли могут быть вторичными. Тогда они называются метастазами и развиваются в результате распространения основного образования в мозге на другие структуры. Иногда они могут даже переходить на спинной мозг или ближайшие органы.

Больше всего внимания уделяется именно злокачественным опухолям. Они очень опасны, из-за чего требуют обязательного медицинского вмешательства. Некоторые из них практически не поддаются лечению, что создает серьезные трудности как для больного, так и для врачей. Такие новообразования классифицируются по своим отличительным чертам.
Наиболее распространенные злокачественные опухоли:
- глиома – ее развитие обусловлено поражением клеток нервных тканей, считается самым встречающимся типом опухолей;
- астроцитома – разрастается из вспомогательных мозговых клеток, входит в категорию глиальных опухолей;
- глиобластома – крайне агрессивная опухоль из категории глиом, быстро распространяется на ближайшие участки мозга, нарушая их функционирование;
- пинеобластома – начальным участком такой опухоли становится шишковидная железа, относится к подвиду астроцитом;
- эпендимома – происходит из мембранных тканей желудочков, часто вызывает метастазы, затрагивая спинной мозг, может врастать в основные мозговые структуры;
- менингиома – относится к категории оболочечных новообразований, локализуется в твердой оболочке мозга;
- олигодендроглиома – появляется из вспомогательных клеток нервных тканей, частично связана с астроцитомой по схожим образующим составляющим;
- гемангиома – местом образования таких опухолей становятся поврежденные сосуды, откуда они могут разрастаться на сам мозг.
Существуют и другие типы опухолей. Например, эмбриональные. Они крайне опасны и развиваются исключительно у детей в период внутриутробного развития. Удаление такой опухоли мозга может быть очень сложным, но встречаются они довольно редко.
Иногда даже злокачественные опухоли замедляются в развитии, прекращая наносить вред организму.
Также врачи выделяют глиозный тип новообразований. Они представляют собой своеобразные рубцы, образованные в результате различных патологий. Зачастую может встретиться киста, которая является полостью с различным наполнением внутри тканей. Схожее поражение мозга возникает при образовании внутримозговых и субдуральных гематом, что чаще всего связано с травмами или аневризмой сосудов.
Диагностика
Перед проведением операции больному назначают обследование, которое даст полную информацию о новообразовании. Оно крайне важно, так как от результатов будет зависеть выбор типа операции. На основании диагностики также врач сможет составить приблизительный прогноз, указав всевозможные риски. Чаще всего опухоли удается обнаруживать на стадии их значительного развития, что негативно сказывается на будущем больного.
Начинается обследование с осмотра пациента группой врачей. В нее обязательно входят: терапевт, невролог, онколог, хирург и офтальмолог. Они проводят индивидуальную беседу с больным, оценивают его состояние, а также дают общие рекомендации по дальнейшей терапии. После этого у пациента берут на общий анализ кровь и мочу, проводят исследование на онкомаркеры, делают рентген черепа, а также КТ и МРТ мозга. Чаще всего этим обследование не ограничивается.
- ПЭТ КТ – показывает наличие патологий, подразумевает введение в кровь пациенту специального радиоактивного индикатора;
- допплерометрия – отображает обследуемый участок мозга, показывает состояние сосудов и кровоток;
- УЗИ мозга – позволяет определить минимальные смещения срединных мозговых структур от своего начального положения;
- контрастная ангиография с ЭЭГ – проверяют функционирование отдельных участков мозга, а также наличие различных патологий;
- сцинтиграфия – отображает состояние мозговых структур и исследует их работоспособность;
- биопсия – подразумевает забор мозговой ткани для микроскопического исследования, осуществляется с помощью хирургии;
- вентрикулоскопия – используется для изучения состояния желудочков мозга с применением эндоскопических приборов.
После операции с удалением опухоли головного мозга некоторые методы диагностики будут применяться повторно с рекомендованной врачом периодичностью. Это требуется для отслеживания состояния больного, а также своевременного выявления возможных рецидивов или развития различных осложнений.
Хирургические операции
Самым распространенным методом удаления опухолей стало проведение хирургических операций. Такое решение подразумевает создание отверстия в черепе, через которое и будет извлечено новообразование. Обычно для этого требуется делать трепанацию довольно крупного размера, что упрощает доступ к пораженному участку, но повышает общий риск. Проведение нейрохирургических операций допускается только в тех случаях, если опухоль не успела начать распространяться на близлежащие ткани.

При таком вмешательстве удаление бывает полным или частичным. Также иногда операцию делят на два этапа, так как она может продлиться несколько часов. В редких случаях, когда смысла в хирургии нет, пациенту могут все равно назначить оперативное вмешательство с целью облегчения его состояния.
Нейрохирургические операции имеют ряд противопоказаний, которые обязательно должны быть учтены врачами. Если они не будут приняты во внимание, то итогом может стать инвалидность или летальный исход.
- яркая декомпенсация отдельных органов;
- распространение новообразования на несколько тканей;
- развивающиеся метастазы по всему мозгу;
- физическое истощение организма больного.
Проведение подобных операций сопряжено с серьезным риском. Даже при большом опыте врача и положительном результате всей процедуры остается вероятность развития осложнений. Некоторые из них могут проявляться не сразу, а спустя месяцы, что ухудшает ситуацию.
- повреждение мозговых тканей и сосудов;
- проникновение инфекций;
- отек мозга;
- метастазы или усиленные рецидивы.
Отдельно врачи выделяют эндоскопию. Ее главное отличие от стандартных хирургических вмешательств в том, что она подразумевает использование специальных приборов, для которых не требуется делать большие разрезы в черепе. Очень часто таким образом удаляют кисту или гематому. Для проведения оперативного эндоскопического вмешательства может быть использован нос, т.е. все приборы проводятся к мозгу трансназально.
Риск осложнений после эндоскопических операций значительно ниже, так как вероятность повредить важные структуры мозга минимизирована.
Лучевая терапия
Пациентам могут назначать лучевые операции на головном мозге при любых опухолях, если их устранение классическим методом невозможно по каким-либо причинам. Обычно такое происходит при наличии у больного некоторых сопутствующих патологий или необычном расположении новообразования, когда оно находится, например, слишком далеко, что затрудняет к нему доступ.

Иногда лучевая терапия назначается в качестве дополнительной меры после нейрохирургии. Это позволяет снизить риск рецидива. Также применение такого оборудования поможет уничтожить оставшиеся элементы опухоли, которые не были заметны при проведении стандартной операции.
Суть лучевой терапии в том, чтобы воздействовать на опухолевые клетки с помощью радиации. Они к ней гораздо более чувствительны, чем обычные. Поэтому для самого человека метод считается довольно безопасным. Во время процедуры больному облучают именно ту область мозга, где расположилось новообразование. Доза подбирается индивидуально, а длиться процесс может до нескольких десятков минут. Все зависит от особенностей самой опухоли. Но даже при правильном выборе условий воздействия есть риск развития осложнений.
- внутримозговое кровотечение;
- ожоги кожного покрова;
- образование язв на коже, ее покраснение или пигментация;
- беспрерывный зуд на участке облучения;
- частичное выпадение волос;
- токсическое отравление организма.
Радиохирургия – подвид лучевой терапии. Она включает два метода: гамма-нож и кибер-нож. Первый подразумевает высокочастотное облучение опухоли кобальтом с помощью одного направленного луча. Под прямым воздействием гамма излучателя вся структура новообразования быстро разрушается, а его кровоснабжение прекращается. Операция должна проходить только в один этап, на который потребуется время. Иногда длительность процедуры достигает нескольких часов. Кибернож отличается использованием специального ускорителя, который облучает опухоль сразу по нескольким направлениям. Оба варианта отличаются низким риском развития осложнений.
Химиотерапия
Лечение опухолей с помощью химиотерапии относится к системным методам. Это связано с воздействием лекарственных препаратов сразу на весь организм, что отчасти негативно сказывается на здоровье. Врачи назначают больному прием средств алкилирующей группы, антибиотиков, синтетиков, антиметаболитов и некоторых других лекарств. Обычно выписывают только один препарат либо составляют план терапии с поочередным использованием нескольких. Они могут вводиться внутривенно или приниматься в виде таблеток. Чуть реже для приема назначается ликворный шунт.

Курс лечения с помощью химиотерапии обычно состоит из нескольких циклов, между которыми оставляют длительный перерыв, чтобы организм мог восстановить силы. В это время врачи оценивают, насколько эффективным было воздействие на новообразование, и принимают решение о продолжении терапии или ее пересмотре. Удаление опухоли головного мозга с помощью химической терапии зачастую дополняется лучевым методом. Такое решение позволяет повысить результативность лечения в целом. Но, как и другие способы терапии, химическая терапия способна вызывать осложнения.
- сокращение количества здоровых кровеносных клеток;
- нанесение вреда костному мозгу;
- нарушения в работе нервной системы;
- сбои в сердечно-сосудистой системе и легких;
- дисфункция пищеварительной системы;
- бесплодие или снижение вероятности зачатия;
- повышенная уязвимость к заражению инфекциями;
- появление грибковых заболеваний;
- полное облысение;
- пигментация кожи;
- значительное похудение;
- развитие других опухолей.
Проходить новообразование будет только при условии правильного подбора лекарственного препарата. Поэтому на этапе диагностики очень важно изучить опухолевые ткани и проверить, как на них будут действовать те или иные средства.
При лечении с помощью химиотерапии больной должен находиться под наблюдением родственников, так как ему может понадобиться помощь при ухудшении состояния или некоторых неприятных осложнениях.
Реабилитация
После операции по удалению опухоли головного мозга у пациента будет болеть голова. Он может столкнуться с нарушением речи, мыслительных процессов. У некоторых происходит изменение личности, разрушается эмоциональная составляющая психики. Иногда больной не может двигаться, так как его физической активности мешают постоянные судороги, потеря координации, нестабильность походки. Они могут сопровождаться частичным парезом. Такое происходит, если поврежден мозжечок. После операции есть высокий риск внезапного развития менингита или эпилепсии, возможен инсульт. Если шансов на полное восстановление нет, то больной получает инвалидность.

Реабилитация – важнейший период в жизни человека, который пережил удаление опухоли. Главной целью на это время должно стать восстановление всех утраченных функций организма. Для этого потребуется заново обучиться основным навыкам, добиться нормализации работы всех органов и вернуть самостоятельность. Для каждого пациента врачи составляют свою программу реабилитации, включающую ряд краткосрочных и несколько долгосрочных задач. При этом он должен находиться под наблюдением целой группы специалистов. После выписки из больницы родственники могут ухаживать за больным сами, но все равно потребуется помощь врача, который поможет ему восстанавливаться. Если операцию перенес ребенок, то за ним потребуется усиленный уход.
Очень важно регулярно проходить все послеоперационные обследования. Они помогут скорректировать план реабилитации и своевременно выявить возможные метастазы или рецидивы. Обычно восстановление в домашних условиях длится около 4-х месяцев, после чего человек может вновь жить полноценной жизнью. Ему будет нужно лишь иногда проверяться у врача.
На период реабилитации важно:
- соблюдать диету — питание должно быть максимально легким и полезным;
- полностью отказаться от употребления алкоголя и курения;
- избегать авиаперелетов, чрезмерной активности, включая легкий бег;
- исключить длительное воздействие солнца и посещение бани.
Также врач может дать дополнительные рекомендации, которые потребуется обязательно выполнить. Очень часто больным назначают физиотерапию с помощью магнитного воздействия или лазера, массаж всего тела, а также лечебную физкультуру. С последней следует быть максимально осторожными, нагружая себя очень умеренно и избегая резких движений.
Последствия операции на головном мозге при удалении опухоли не так страшны. В некоторых случаях могут возникать неприятные осложнения, но при правильных действиях врачей риск сводится к минимуму. От пациента требуется лишь регулярно проверяться и полноценно заниматься своей реабилитацией.
Читайте также: