Риск рака яичников удаление
Какие операции проводят при раке яичников? Какие из них можно выполнить лапароскопически? В чем преимущества лапароскопической хирургии? Что такое транспозиция яичников, для чего её проводят? Лапароскопические операции при кистах яичников.
Согласно статистике большинства развитых стран, по распространенности рак яичников занимает восьмое место среди всех онкологических заболеваний у женщин и пятое место среди причин смертности. Пятилетняя выживаемость при данной злокачественной опухоли довольно низкая: всего 46%.
Если рак яичников диагностирован на ранней стадии, пятилетняя выживаемость превышает 90%. Однако, на ранних стадиях симптомы обычно отсутствуют, а когда они появляются, женщины часто списывают их на предменструальный синдром, проблемы с мочевым пузырем и другие заболевания.
Хирургическое лечение рака яичников
Зачастую на момент постановки диагноза оказывается, что опухоль уже успела сильно вырасти и распространиться на соседние ткани. В таких случаях показана экстирпация матки вместе с придатками и резекция большого сальника. Хирург удаляет яичники, матку вместе с шейкой и маточные трубы, часть большого сальника, который представляет собой складку брюшины, свисающую внутри живота в виде фартука.
Иногда выполняют циторедуктивные операции, во время которых удаляют только часть опухоли, пытаясь уменьшить её объем. Если опухоль, которая осталась после вмешательства, имеет размер не более 1 см, такая циторедуктивная операция называется оптимальной, в противном случае — неоптимальной.
Если во время первого хирургического вмешательства максимальный объем опухоли удалить не получилось, но в дальнейшем отмечается положительная динамика, и рост рака удалось остановить при помощи химиотерапии, проводят промежуточную циторедуктивную операцию.
Иногда рак распространяется на соседние органы, и приходится удалять селезенку, желчный пузырь, аппендикс, часть желудка, печени, кишечника, мочевой пузырь. Если близлежащие лимфатические узлы поражены опухолью, их также удаляют.
После удаления матки и яичников у женщины наступает менопауза, в будущем она не сможет иметь детей. При одностороннем поражении, если пациентка желает сохранить детородную функцию, удаляют яичник и маточную трубу только с одной стороны. Но в оставшейся части матки и втором яичнике не должны остаться раковые клетки, это обязательное условие.
В Европейской клинике проводятся хирургические вмешательства любой сложности, при любых стадиях рака яичников. У нас работают опытные онкогинекологи, функционирует превосходно оснащенная операционная.
Лапароскопическая хирургия: преимущества, показания
Основные преимущества лапароскопических операций в онкогинекологии:
- Малая травматичность тканей и минимальная кровопотеря во время вмешательства.
- Более короткий реабилитационный период, возможность быстрее восстановиться и вернуться к повседневным делам.
- Отличный косметический эффект: на теле не остается большого рубца, как после открытой лапаротомии.
Лапароскопические вмешательства широко применяют на начальных стадиях, когда опухолевая ткань находится в пределах яичника. В ряде случаев есть возможность прибегнуть к лапароскопической хирургии, если рак успел распространиться за пределы органа. Также применяют диагностическую лапароскопию, когда нужно визуализировать новообразование, провести стадирование.
Врачи Европейской клиники выполняют миниинвазивные органосохраняющие операции, резекции яичников, овариэктомии, аднексэктомии.
Транспозиция яичников
При некоторых злокачественных опухолях показан курс лучевой терапии области таза. Дозы излучения, которые при этом применяют, губительны не только для раковых клеток, но и для тканей яичника. Повреждение органа приводит к бесплодию и преждевременной менопаузе.
Для того чтобы защитить яичники (если они не поражены раком, и их планируется сохранить), их перемещают вверх, за пределы зоны облучения. Такая операция называется транспозицией. Её также можно выполнить лапароскопически.
Лапароскопические операции при кистах яичников
Хирургическому лечению подлежат кисты яичников, которые сопровождаются симптомами (тошнота, вздутие живота, болезненность во время дефекации и секса), когда есть подозрение на злокачественную опухоль.
При доброкачественных кистах проводят органосохраняющую лапароскопическую операцию. Если в ткани обнаружены раковые клетки, лечение проводят в соответствии с типом, стадией и степенью распространенности опухоли.
Врачи Европейской клиники проводят хирургическое лечение рака и кист яичников в соответствии с современными российскими и международными стандартами. Мы применяем наиболее эффективные методы лечения онкологических заболеваний, при этом всегда стараемся сохранить репродуктивную функцию женщины. Мы беремся за лечение рака на любых стадиях и знаем, как помочь, если вас отказались лечить в другой клинике. Запишитесь на консультацию к онкогинекологу.
Хирургический метод терапии является оптимальным при овариальной онкологии. Операции при раке яичника преследуют главную цель – максимально удалить опухоль. В послеоперационном периоде необходимо продолжить комплексную терапию.
Хирургическое удаление является лучшим методом борьбы с овариальной карциномой
Операции при раке яичника
Полное удаление или значительное уменьшение массы опухоли для последующего комбинированного лечения. Хирургические операции при раке яичника разделяются на 4 вида:
- Радикальные;
- Органосохраняющие;
- Циторедуктивные;
- Повторные.
Никаких универсальных правил: для каждой пациентки схема лечения овариальной онкологии подбирается индивидуально. Главная цель – избавить женщину от злокачественной опухоли, но выбор хирургического метода основывается на следующих критериях:
- Возраст пациентки;
- Желание сохранить детородную функцию;
- Стадия опухолевого роста;
- Наличие признаков метастазирования;
- Гистологический диагноз;
- Сопутствующие болезни (общие и гинекологические).
В повседневной практике врача-онколога встречаются разные ситуации. В большинстве случаев приходится выбирать – или жизнь, или сохранение способности родить малыша.
Радикальная операция
Выбор невелик – если не сделать радикальное удаление опухоли, то вероятность рецидива яичниковой карциномы резко возрастает. Стандартный объем хирургического вмешательства при овариальной онкологии включает:
- Тотальную гистерэктомию (полное удаление матки);
- Двухстороннюю сальпингооофорэктомию (удаление придатков матки с обеих сторон);
- Оментэктомию (тотальное отсечение большого сальника).
Казалось бы, небольшая по размерам опухоль в яичниковой ткани, а приходится резецировать практически все детородные органы малого таза. Необходимость такого объема операции при раке яичника объясняется просто: шансы для выздоровления резко возрастают, если убрать все места, где могут быть раковые клетки. Эта методика проверена временем и жизнями сотен и тысяч пациенток, у которых было проведено нерадикальное хирургическое вмешательство.
Органосохраняющие методы
Только при начальных стадиях онкологии можно оставить матку. При T1a можно оставить здоровый яичник (односторонняя аднексэктомия), при T1b – обязательно двухсторонняя сальпингооофорэктомия. И в обоих случаях проводится оментэктомия (значительная часть отправляющихся в дальний путь раковых клеток из первичного очага чаще всего оседают в большом сальнике, который является первым фильтром для метастазов).
При стадии T1c и выше ни о каком сохранении органов, даже нет и речи – только радикальная операция поможет предотвратить рецидив опухоли.
Циторедуктивные вмешательства
В тех случаях, когда запущенный опухолевый процесс вышел из-под контроля, и при обследовании выявлена 4 стадия онкологии, используются хирургические вмешательства паллиативного типа. Врач удалит максимально возможное из того, что увидит в области малого таза. Часть опухолевых клеток все равно останется. Выделяют 2 варианта:
- Оптимальная циторедукция (практически полное удаление карциномы);
- Субоптимальная операция (оставление очагов опухоли не более 1 см в диаметре).
Сразу после оперативного вмешательства надо проводить курсы лучевой и химиотерапии, чтобы добить карциному.
Повторные операции при раке яичника
- Оценить состояние внутренних органов и принять решение о продолжении комплексной терапии;
- Удалить остатки карциномы после проведения курсов дополнительной терапии;
- Выявить рецидив рака яичника;
- Выбрать оптимальный план дальнейшего лечения.
Важный критерий повторной операции при раке яичника – время: желательно только через 1 год лечения повторно выполнять хирургическое вмешательство. Оптимально использовать лапароскопию для оценки состояния внутренних органов.
Никаких иллюзий – даже при 1 стадии овариальной онкологии необходимо дополнять операции при раке яичника химиотерапией и лучевой терапией. Схемы курсового лечения проверены на тысячах пациенток: надо аккуратно выполнять назначения врача, чтобы победить опухоль.
Основным эффективным методом лечения рака яичников остается хирургический. Операция в большей степени влияет на конечный результат, чем последующая терапия. Именно от тщательности проведения первичной операции во многом зависит эффективность дальнейшего лечения.
Перед операцией необходимо тщательно обследовать всю брюшную полость. Особое внимание уделяют состоянию поверхности диафрагмы и пространству между ободочной кишкой и брюшиной, поскольку в них могут быть метастазы, иногда остающиеся незамеченными. Даже если в поддиафрагменной области не обнаружено видимых узелков, смывы с брюшины могут содержать опухолевые клетки.
При этом у значительной части пациенток с диагнозом локализованной опухоли иногда обнаруживают более обширный процесс, для лечения которого локальные методы не подходят.
Для больных в I стадии заболевания в большинстве случаев оказывается эффективным хирургический метод лечения. Обычно проводят абдоминальную гистерэктомию с двухсторонней сальпингэктомией и овариэктомией. Второй яичник обычно удаляется даже при односторонней начальной локализации опухоли, поскольку в 20% случаев за счет скрытых метастазов в нем в дальнейшем обычно также развивается опухоль.
У молодых пациенток, желающих сохранить яичник, можно попробовать провести более консервативную операцию. С большей уверенностью консервативную операцию можно рекомендовать для случаев опухолей с невыраженной злокачественностью, хотя большинство гинекологов, по понятным причинам, предпочитает при этом радикальный подход, если, конечно, пациентка в дальнейшем не планирует иметь детей.

В отношении случаев с более поздними стадиями заболевания (стадии II—IV) большинство онкологов придерживается мнения о максимально возможном удалении опухоли при первичной операции. Хороший паллиативный эффект достигается, даже если удается сократить размер опухоли хирургическим путем.
Впрочем, лишь немногие результаты свидетельствуют о том, что продолжительность жизни пациенток увеличивается, если не удалена вся или почти вся опухоль. Многие операбельные опухоли характеризуются низкой степенью злокачественности, что уже само по себе является основанием для благоприятного прогноза. Тем не менее максимальный размер участка опухоли, остающегося после резекции, является неплохим ориентиром для последующего назначения курса химиотерапии и дальнейшего прогноза.
При расчете выживаемости пациенток по уравнению линейной регрессии оказывается, что наибольший вклад вносят такие параметры, как гистологическая характеристика опухоли и максимальный размер ее участка, остающегося после операции. Если в результате операции размер опухоли не уменьшился до 1,6 см (или меньше) в диаметре, то такая операция оказывается неэффективной.
Если после операции у пациентки пальпируются остаточные уплотнения, то назначение курса химиотерапии или лучевой терапии вряд ли будет эффективно. Поэтому, по крайней мере для части из них, может потребоваться повторная операция, которая должна проводиться опытным хирургом. Сейчас стали чаще выполняться такие сложные операции, как удаление тазовых органов, удаление сальника, резекция толстой кишки, и полное удаление пристеночной тазовой брюшины.

- Главная
- Клиника
- Услуги
- Статьи
- Контакты
- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология

Среднестатистическая женщина имеет 1 – 2 шанса из 100 заболеть раком яичников в течение жизни. Это означает, что из 100 женщин 1 или 2 заболеют раком яичников когда-нибудь в течение жизни, и 98 или 99 не заболеют.
Но эти цифры не применимы к женщинам, у которых отягощенная семейная история рака яичников (Семейная история означает наличие родственников с таким заболеванием). Шанс таких женщин заболеть раком яичников намного выше. Некоторые из этих женщин также унаследовали определенное генетическое изменение, которое называется генетическое изменение BRCA. Их шанс заболеть раком яичников очень высок.
Операция по удалению яичников называется оофорэктомия. Женщины, риск которых заболеть раком яичников очень высок, могут принять решение сделать такую операцию, чтобы снизить риск. Принимая решение, примите во внимание следующие факторы:
Медицинская информация C чего начинать
Как узнать, высок ли ваш риск заболевания раком яичников?
Вы не можете принять решение о проведении операции до тех пор, пока не получите оценку того, насколько высок ваш риск. Если вы не знаете, подвержены ли вы высокому риску, поговорите с вашим врачом. Также вам может помочь консультант по генетическим вопросам. Ваш риск зависит от вашей истории болезней и семейной истории. Например, наличие одного родственника с раком яичников означает, что ваша вероятность заболеть им выше средней. Но если у вас более одного родственника, больного этим видом рака, ваш шанс заболеть им намного выше, и вы можете посетить консультанта по генетическим вопросам.
Чтобы понять, как семейная история рака яичников может повлиять на ваш шанс заболеть им, посмотрите на цифры, приведенные ниже. Важно помнить о том, что каждый случай индивидуален, и эти цифры могут не показывать, что произойдет в вашем случае.
Каковы преимущества удаления яичников?
Исследования показывают, что хирургическая операция может снизить ваш шанс заболеть раком яичников на 85 – 95%.
Это означает, что она может снизить ваш риск рака яичников, и у вас будет риск такой же или немного выше, чем у среднестатистической женщины. Цифры, приведенные ниже, помогут вам составить представление.
Удаление яичников может снизить ваш риск рака яичников
| Шанс заболеть раком яичников (без операции) | Шанс заболеть раком яичников после операции | |
| Среднестатистическая женщина | 1 или 2 из 100 | (У среднестатистической женщины нет оснований для проведения операции). |
| Женщина с отягощенной семейной историей | До 50 из 100 | 2 – 7 из 100 |
| Женщина с изменением в гене BRCA | До 60 из 100 | 3 – 9 из 100 |
Каковы риски удаления яичников?
Какие у меня есть другие варианты действия?
То, что у вас повышенный риск рака яичников, не означает, что вы определенно им заболеете. По этой причине некоторые женщины решают не делать операцию. Если вы решили не делать операцию, вы можете принять во внимание два других варианта:
Не существует данных, что регулярные обследования помогают женщинам жить дольше за счет раннего обнаружения рака яичников. Тем не менее, специалисты рекомендуют женщинам, которые унаследовали изменения в генах BRCA и не удаляли яичники, проходить следующие обследования, по меньшей мере, один раз в год, начиная с 35-ти лет:
Женщины, которые унаследовали изменение в гене BRCA1 (не в гене BRCA2) могут начать проходить регулярные обследования в 25 лет.
Информация для вас
Ваши варианты действия:
Удалять ли яичники?
За удаление яичников
Против удаления яичников
Вы сделали генетический анализ, который показал, что вы унаследовали изменение в гене BRCA.
У вас очень отягощенная семейная история рака яичников.
Вы бы меньше беспокоились из-за рака яичников, если бы сделали операцию.
У вас уже есть дети, или вы не хотите иметь детей.
Существуют ли другие причины, по которым вы выбрали бы операцию?
Ваш риск рака яичников недостаточно высокий, чтобы оправдать проведение операции.
У вас еще нет детей.
Вы не хотите раннего наступления менопаузы.
Вы не хотите делать операцию.
Существуют ли другие причины, по которым вы бы не хотели делать операцию?
Принятие взвешенного решения
Используйте эту анкету, чтобы помочь себе принять решение. После его заполнения у вас должно сложиться более ясное представление о том, что вы думаете об удалении яичников. Обсудите результаты со своим врачом.
Я очень беспокоюсь, что заболею раком яичников.
Я еще хочу иметь детей.
Мысль об операции пугает меня больше, чем мысль о раке.
У меня положительный анализ на изменение в гене BRCA.
*НП – Не применимо ко мне
Каково ваше общее впечатление?
Ваши ответы призваны дать вам общее представление о том, какое решение принять. У вас может быть один главный довод в пользу того, удалять или не удалять яичники.

Ответы на эти и другие вопросы вы можете получить, прочитав эту статью. Также вы прочтете здесь мнение эксперта о том, можно ли взять под контроль наследственный рак яичников. Эксперт выступила в рамках XXI Российского онкологического конгресса.

Эксперт: д.м.н., старший научный сотрудник отделения клинической фармакологии и химиотерапии РОНЦ имени Н.Н. Блохина Светлана Хохлова.
Рак яичников – злокачественная опухоль, которая находится на третьем месте среди женских раков и чаще всего встречается в среднем и пожилом возрасте. Ежегодно рак яичников диагностируется у 12 тысяч россиянок и нередко — в тяжелой степени. Примерно у 8% молодых женщин патология передается по наследству.
Почему возникает рак яичников и как снизить вероятность его наступления?
Точно на этот вопрос ответить невозможно, однако медики установили, что рак яичников — патология, характерная для развитых стран, где исключением является лишь Япония.
Такая статистика позволила исследователям предположить, что возникновение болезни связано с традициями питания и усиленным употреблением животных жиров.
Рак яичников: как он распространяется?
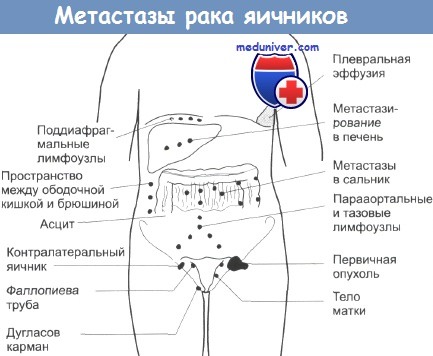
Обычно метазстазы распространяются по брюшине, но могут пробираться и в стенку мочевого пузыря, кишечника, продвигаться по лимфатическим сосудам и поражать лимфоузлы в тазовых органах и в паху. Попадая в кровь, раковые клетки поражают легкие, мозг, печень, селезенку, кожу, шею, область ключицы, пупок. Рак яичника может быть и вторичным поражением после другого женского рака — молочной железы, матки и т.д.
Врачи используют специальную классификацию Международной ассоциации акушеров и гинекологов, чтобы разделить течение рака яичников на стадии:
- рак яичников, 1 стадия (Т1) – когда опухоль существует в одном яичнике или в обоих;
- рак яичников, 2 стадия (Т2) – когда рак яичников метастазирует в матку, маточные трубы, область малого таза;
- рак яичников, 3 стадия (Т3) – когда метастазы проникают в брюшину (канцероматоз брюшины при раке яичников), что считается очень неблагоприятным признаком;
- 4 стадия (М1) – когда метастазы достигают органов, отдаленных от яичников.
Рак яичников: симптомы и признаки
Первые признаки рака яичников у женщин не отличаются от обычных недомоганий: иногда они испытывают тяжесть, распирание и боль в животе, запоры. Если капсула яичника разрывается и вокруг него возникает воспаление — женщина ощущает резкую боль.
Позднее к этим признакам присоединяются другие симптомы рака яичников:
- несмотря на уменьшенный аппетит и слабость, происходит увеличение объема живота и его вздутие (поскольку в брюшной полости накапливается жидкость и возникает асцит); при выпячивании брюшной стенки может возникать грыжа;
- если жидкость накапливается в плевральной полости — у женщины появляется одышка;
- без видимой причины возникает тошнота и рвота; при прогрессировании заболевания происходит поражение кишечника и развивается истощение, что может привести к гибели;
- частые позывы к мочеиспусканию;
- если рак распространился в матку, возникают характерные выделения из влагалища.
Быстро ли развивается рак яичников?
Бывает по-разному: иногда опухоль может развиваться долго и без всяких симптомов. Но если признаки рака яичников уже себя проявили — течение заболевания резко ускорится, и прогрессирование опухоли будет происходить в течение нескольких месяцев.
Месячные при раке яичников
Рак может поразить не оба, а один яичник: в таком случае регулярная задержка менструального цикла будет признаком патологии. На второй стадии заболевания рак может захватить оба яичника, и тогда симптомы станут более очевидны: из-за дефицита гормонов менструации станут необильными, скудными, а задержки месячных будут все более продолжительными. При менструациях будут ощущаться боли не только в нижней части живота, но и в боках — там, где расположены яичники. Влияние гормонов может проявиться полным прекращением менструаций, огрубением голоса и ростом волос на лице. Также может произойти внезапное кровотечение, похожее на менструацию, после поднятия тяжелого, в результате сексуального контакта или просто, без всякого повода. Такое кровотечение бывает обильным и длится дольше обычных месячных.
Может ли киста яичника перерасти в рак?
Такое бывает очень редко: по статистике – в 0,01% случаев. Но рак яичников может скрываться под видом кисты, имитируя ее на начальной стадии. В такой ситуации выявить рак можно лишь с помощью гистологии.
Как диагностировать рак яичников?
Если вы подозреваете у себя рак яичников — обратитесь к гинекологу: он назначит полное обследование, предварительно осмотрев ваш живот, а также область придатков. Если доктор не обнаружил признаков заболевания, он назначит дополнительные исследования:
- Рак яичников на УЗИ диагностируется с использованием трансвагинального исследования (влагалищным датчиком) или трансабдоминального (через брюшную стенку);
- Компьютерная томография покажет состояние органов брюшной полости и малого таза; если опухоль существует — на КТ будут определены ее размеры и возможные метастазы в другие органы, а также будут заметны процессы изменений в лимфоузлах;
- при необходимости проводится МРТ.
Психосоматика рака яичников
Рак яичников: лечение
Чтобы понять — насколько эффективно проходит лечение, врачи используют специальный онкомаркер рака яичников – опухоль-ассоциированный антиген СА-125: меняя свою концентрацию, он показывает, как продвигается терапия.
Лечение I стадии рака яичников. Если брюшина не задета метастазами, женщине хирургическим путем удаляют придатки, матку и сальник. В процессе операции могут обнаружиться очаги, похожие на метастазы — в таком случае их срочно отправляют на морфологический анализ; Молодые женщины часто хотят сохранить один непораженный яичник, чтобы иметь возможность выносить ребенка: в таком случае хирурги идут навстречу желанию пациентки, но при этом делают биопсию второго яичника и отправляют на исследование полученный материал. Как правило, при одностороннем раке яичника женщине после операции не назначают химиопрепараты, а используют альтернативные возможности лечения.
Если прооперировать рак яичника на первой стадии, возможность выживаемости составит 90%.
Лечение II и последующих стадий рака яичников. На этих стадиях хирурги стараются удалить как можно большую часть опухоли и метастазы, и здесь состояние пациенки во многом зависит от умения и опыта хирурга. На III – IV стадиях, перед тем, как провести операцию, женщине могут назначить химиотерапию, чтобы размер опухоли уменьшился. Рецидив после операции возможен (он определяется, если в крови нарастает уровень СА-125 и затем подтверждается на УЗИ и КТ), однако в таком случае врачи редко назначают повторную операцию, поскольку она чаще всего ухудшает их выживаемость. Исключение могут сделать для молодой пациентки, если опухоль находится у нее только в одном яичнике или если рецидив произошел через год и позже после проведения операции. В остальных случаях в при рецидиве назначают курс химиотерапии препаратами первой линии, затем — второй линии.
Если опухоль достигла IV стадии, пациентке редко проводят операцию: обычно назначается паллиативная операция или назначаются препараты для облегчения состояния больной.
Да, к счастью, не все пациентки обречены на хирургическое удаление органов и химиотерапию. Помимо этого, существуют современные методики:
Буквально в последние годы онкологи предложили взять под контроль наследственный (BRCA1 и BRCA2-ассоциированный) рак яичников с помощью препарата, содержащего вещество олапариб. Клинические данные показали, что включение этого препарата в схему лечения способно значительно увеличить выживаемость без прогрессирования у пациенток с наследственным раком яичников: при этом у них на 82% уменьшается риск прогрессирования заболевания или смерти. Кроме того, применение препарата с веществом олапариб помогает отсрочить на 9,4 месяца необходимость проведения химиотерапии у пациенток с мутацией генов BRCA1 и BRCA2. В России препарат олапариб уже прошел регистрацию в июле 2016 года. Его безопасность и переносимость позволяют оставлять на терапии 94% пациенток, получающих препарат более 5-ти лет. При этом 60% нежелательных явлений, возникающих при длительном приеме, можно отнести к слабой или умеренной степени тяжести. Для купирования редких нежелательных реакций (тошнота, рвота, диарея — 2% случаев), можно снижать дозу препарата.
Питание после химиотерапии при раке яичников
Диета после химиотерапии при раке яичников должна быть, в основном, составлена из животных белков и сложных углеводов. Блюда лучше готовить запеченными, отваренными, на пару и протертыми. Частота приема пищи — около шести раз в день.
- белки: мясо без жира (птица, телятина), рыба (лучше — морская), орехи, яйца;
- кисломолочные и молочные: сливочное масло, сыр (пониженной жирности, без специй), простокваша, творог, кефир;
- овощи и фрукты: зелень, капуста, яблоки, кабачки, цитрусовые, баклажаны, болгарский перец;
- злаковые: каши гречневая и овсяная, цельнозерновой хлеб и паста;
- углеводы: мед.
Исключить из рациона следует консервы, пряности и приправы, острые блюда, алкогольные напитки.
Сколько живут больные раком яичников после подтверждения диагноза?
По статистике пятилетняя и более выживаемость характерна для 40% всех пациенток с раком яичников. При этом диагноз, поставленный на ранней стадии, дает возможность выжить 90% женщин. К сожалению, метастазы и III стадия опухоли отдаленных органов пока дает невысокую выживаемость (около 20%). Но активные исследования ученых и внедрение иммунотерапии в лечение рака яичников позволяют женщинам бороться с заболеванием, не теряя надежды на любой стадии.
- Эксперт
- Последние статьи
- Обратная связь
Мы самый дружелюбный сайт для мам и ваших малышей. Вопросы и ответы на них, уникальные статьи от врачей и писателей - все это у нас :)
Читайте также:

