Прямая микроларингоскопия с удалением новообразований

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Что нужно обследовать?
- Как обследовать?

В настоящее время для визуального исследования гортани широко используется микроларингоскопия, метод точного распознавания и дифференциальной диагностики, а также микроларингохирургических вмешательств при различных заболеваниях гортани. Как отмечает директор оториноларингологической больницы Марбургского университета им. Филипс (Германия) проф. д-р Оскар Клейнзассер (O. Kleinsasser), этот метод зарекомендовал себя при выявлении злокачественных опухолей гортани на ранней стадии. По утверждению О. Клейнзассера, микроларингоскопия и микроларингохирургия предполагают наличие у исполнителя соответствующих знаний и умений, а также немалого практического опыта для успешного и безопасного их применения. Эти исследования и операции проводятся не так легко, как зачастую полагают врачи с недостаточным опытом и операторскими способностями. Поэтому число необратимых повреждении гортани вследствие неправильных вмешательств и сегодня еще достаточно велико.
Для проведения микроларингоскопии применяются различные ларингоскопы. Так, рутинным методом диагностики в настоящее время является так называемая луповая ларингоскопия, при которой используется телеларингоскоп с цилиндрическими линзами, обеспечивающими не только отличное освещение гортани и гортаноглотки, но и получение слегка увеличенного изображения.
Показания к микроларингоскопии
Показаниями к микроларингоскопии служат сомнительные случаи при диагностике предопухолевых состояний гортани и необходимость взятия биопсии, а также для хирургического устранения дефектов, нарушающих голосовую функцию. Микроларингоскопия и тем более прямая ларингоскопия противопоказаны у больных с тяжелыми нарушениями сердечной деятельности и кровообращения (брадиаритмия, послеинфарктное состояние), при которых каждый наркоз связан с повышенным риском. Микроларингоскопия практически невыполнима при значительных патологических изменениях в области ШОП, не позволяющих контрактуре или тризме, препятствующих открыванию рта и введению ларингоскопа в гортань.
Применение микроларингоскопии требует проведения эндотрахеального наркоза с использованием интубационного катетера малого калибра. Струйная ИВЛ показана лишь в особо стесненных анатомических условиях.
Методика проведения микроларингоскопии предусматривает ряд этапов, включающих следующие позиции.
Придание больному правильного положения
При особо трудном доступе, например, длинных зубах, выраженной верхней прогнатии, ригидности затылочных мышц, ларингоскоп вводят в гортань слегка наискось от угла рта, поворачивая наклоненную в дорсальном направлении голову пациента влево или вправо.
После фиксации ларингоскопа в желаемой позиции извлекают световод и устанавливают операционный микроскоп в рабочее положение. После отсасывания слизи осматривают полость гортани при разных увеличениях. До начала оперативного вмешательства производят фотодокументирование выявленных патологических изменений через операционный микроскоп.
Видеомикроларингоскопия
Показания к проведению
По мнению известного немецкого оториноларинголога, профессора Марбургского университета Оскара Клейнзассера, микроларингоскопия — отличный метод диагностики злокачественных опухолей гортани на ранних стадиях.
- Показания к проведению
- Подготовка к процедуре
- Методика проведения
- Восстановительный период
- Осложнения после процедуры
С ее помощью можно обнаружить атипию сосудистого рисунка, микроизъязвления слизистой оболочки, нарушения структурности эпителия дыхательных путей и многие предраковые состояния. Метод позволяет одновременно взять биоматериал для проведения гистологического и цитологического исследования.
Микроларингоскопию проводят для установления причины затруднения дыхания, несмыкания голосовых связок, стенозов, больным с сомнительными диагнозами. Диагностическую манипуляцию часто сочетают с лечебными: удалением папиллом, фибром, лейкоплакии, гранулемы, полипозного ларингита, лечением патологий голосовых связок, извлечением инородных тел.
Процедуру запрещено проводить людям с тяжелыми нарушениями ритма сердца и после перенесенного инфаркта миокарда, поскольку манипуляция раздражает блуждающий нерв и может вызвать сильную брадикардию (замедление сердцебиения). Невыполнима процедура при патологиях шейного отдела позвоночника и жевательной мускулатуры, которые затрудняют запрокидывание головы, открывание рта и введение трубки ларингоскопа.
Подготовка к процедуре
Перед процедурой больного необходимо комплексно обследовать. В перечень обязательных исследований перед микроларингоскопией входят: общий и биохимический анализы крови, определение группы крови и резус-фактора, показателей свертываемости, исследование на гепатиты В и С, сифилис, ВИЧ, общий анализ мочи, флюорография, непрямая ларингоскопия.
Учитывая, что для проведения микроларингоскопии применяют общий наркоз, перед ней необходим осмотр пациента анестезиологом для сбора анамнеза, определения анестезиологических рисков и подбора подходящих препаратов для наркоза.
Методика проведения
Микроларингоскопия выполняется под эндотрахеальным наркозом. Это необходимо для полной релаксации пациента. Больного укладывают на спину на операционный стол. При этом голову больного запрокидывают больше, чем нужно для введения ларингоскопа, потому что протекторы имеют толстые стенки.
Чтобы обеспечить такое запрокидывание головы, под плечи пациенту подкладывают высокий валик. Голова при этом свисать не должна. Для защиты зубов от повреждения эмали в рот пациенту вставляют специальные протекторы.
После введения ларингоскопа в гортань его фиксируют специальными приспособлениями, например, с помощью специальной нагрудной опоры, установленной на передней стенке грудной клетки. Для осмотра гортани из нее предварительно отсасывают слизь, а затем, вращая ларингоскоп, осматривают вестибулярный отдел, переднюю и заднюю комиссуры гортани, голосовые связки. Для оперативных вмешательств используют микроинструментарий (микроножницы, микродиссекторы, микрощипцы.
Микроларингоскопическая процедура длится от нескольких минут до часа (если проводится оперативное вмешательство). После окончания процедуры и пробуждения пациента помещают в палату, где в течение нескольких часов он находится под наблюдением.
Цена одной микроларингоскопии зависит от объема проводимых манипуляций и колеблется в Москве от 900 до 3000 рублей и выше. Если во время осмотра проводятся оперативные вмешательства, к стоимости процедуры добавляется стоимость операции.
Восстановительный период
После наркоза мышцы надгортанника еще расслаблены и при глотании он не перекрывает голосовую щель. Поэтому в течение первых двух часов пациенту нельзя пить и есть, чтобы в дыхательные пути не попали частички пищи или жидкость. Больного предупреждают, что ему в течение нескольких дней нельзя кашлять и полоскать горло.
На следующий день после микроларингоскопического вмешательства оперированные участки гортани отекают, поэтому, чтобы не травмировать отечные ткани, больным назначается голосовой покой.
В послеоперационном периоде категорически запрещено курить. Начиная со второго дня после манипуляции, больному необходимо много пить. Обильное питье, особенно воды, способствует увеличению количества продуцируемой мокроты, ее разжижению и легкому отхождению.
Болевые ощущения после манипуляций на гортани, как правило, минимальны и не требуют обезболивания. Если все же пациент жалуется на боли в горле, ему могут быть назначены нестероидные противовоспалительные препараты (Ибупрофен, Кеторолак).
Через неделю после микроларингоскопического исследования или операции пациенту необходимо прийти на повторный осмотр к оперировавшему его хирургу для контроля процесса восстановления. Врач после осмотра дает рекомендации больному по дальнейшему ведению послеоперационного периода.
Осложнения после процедуры
Осложнения после микроларингоскопии являются последствиями общего наркоза и самой процедуры. Риск общей анестезии связан с непредвиденными реакциями пациента на вводимые медикаментозные средства. Вероятность возникновения аллергических реакций на лекарственные препараты оценивается врачом-анестезиологом до манипуляции. При адекватной оценке анестезиологических рисков вероятность опасных аллергических осложнений минимальна.
Во время проведения самой диагностической (лечебно-диагностической) процедуры есть риск скалывания зубной эмали от воздействия на нее металлических частей ларингоскопа.
Клинок ларингоскопа давит на верхнюю челюсть и сила этого давления зависит от нескольких факторов:
- величины языка;
- особенностей прикуса;
- возможности запрокидывания головы;
- открытия рта.
Чтобы избежать повреждения зубов, на них надеваются специальные протекторы или разрезанная вдоль резиновая трубка. При отсутствии зубов у пациента вероятность такого осложнения исключается.
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
После манипуляции некоторое время больные отмечают снижение чувствительности языка. Это происходит вследствие длительного давления ларингоскопа на корень языка. В течение нескольких недель чувствительность восстанавливается.
Во время и после операции в результате микротравматизации тканей гортани возможны кровотечения. Случаются они редко и обычно сильными не бывают. Риск этого осложнения повышается у пациентов, принимающих антикоагулянты и/или антиагреганты.
Микроларингоскопия считается высокоинформативным методом диагностики и лечения болезней гортани. Единственным недостатком метода, по мнению оториноларингологов, является невозможность проведения функциональной диагностики гортани — исследования подвижности голосовых связок и перстнечерпаловидных суставов, а также ее фонаторной функции.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
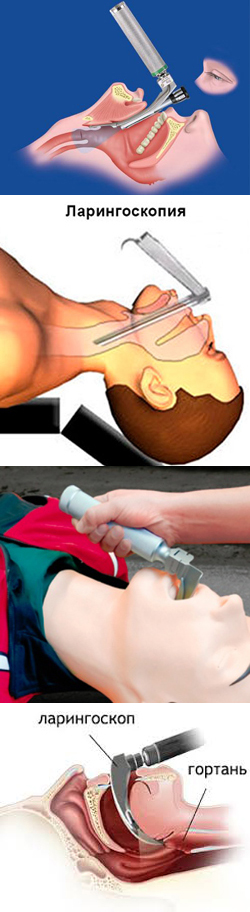
Что такое ларингоскопия?
Ларингоскопия – это процедура, во время которой врач визуально осматривает гортань пациента с помощью специальных инструментов. Ларингоскопия может проводиться как с диагностической, так и с лечебной целью (то есть, во время проведения процедуры могут быть выполнены и другие врачебные манипуляции).
Чтобы понять суть процедуры и особенности ее выполнения, необходимы определенные знания о строении и функционировании дыхательной системы и гортани в частности. Условно гортань можно представить в виде трубки, которая соединяет глотку и трахею.
Стенки гортани образованы хрящами и с внутренней стороны покрыты слизистой оболочкой. Вверху гортань открывается в глотку, а внизу переходит в трахею. В центре гортани расположены голосовые связки, которые прикреплены к хрящам. Во время вдоха данные связки расслабляются, вследствие чего воздух беспрепятственно проходит в трахею и далее по дыхательным путям. Во время выдоха человек может произвольно сужать просвет между голосовыми связками, вследствие чего возникает их колебание, образующее звуки.
Стоит отметить, что в области соединения гортани с глоткой располагается так называемый надгортанник – хрящ, обладающий специфической формой, который выполняет защитную функцию. Дело в том, что вход в гортань расположен очень близко к входу в пищевод (который также открывается в глотку). В результате этого во время еды существует определенный риск попадания пищи в дыхательные пути. Чтобы этого не произошло, во время глотания надгортанник закрывает вход в гортань, вследствие чего пищевой комок может продвинуться только в пищевод.
Из-за особого расположения гортани, а также из-за надгортанника (который закрывает ее сверху) осмотреть данный орган невооруженным глазом практически невозможно. Чтобы это сделать, применяются специальные приборы и различные техники ларингоскопии.
Как проводится ларингоскопия (виды и техники)?
На сегодняшний день в медицинской практике применяется несколько видов ларингоскопии, которые различаются по технике выполнения. Тем не менее, подготовка пациента к процедуре включает основные моменты, которые не зависят от ее вида.
Подготовка к ларингоскопии должна включать:
- Соблюдение диеты. Накануне перед планируемой процедурой следует хорошо пообедать и легко поужинать (выпить кефир, съесть несколько ложек каши и так далее, однако не позже 6 часов вечера). Утром до выполнения процедуры рекомендуется воздержаться от приема какой-либо пищи или жидкости. Дело в том, что во время проведения процедуры у пациента может начаться рвота, в результате чего находящиеся в желудке кусочки пищи или жидкость могут попасть в дыхательные пути. Это может спровоцировать сильный кашель, а при неблагоприятном развитии событий стать причиной нарушения дыхания или даже смерти (если, например, твердый кусок пищи застрянет в дыхательных путях и перекроет их).
- Чистку зубов. Перед выполнением процедуры обязательно следует почистить зубы. Во-первых, это устранит неприятный запах изо рта и облегчит работу врачу, а во-вторых, снизит риск проникновения бактерий из ротовой полости в дыхательные пути.
- Отказ от курения. Во время курения активируются железы дыхательных путей, которые начинают вырабатывать большое количество слизи. У пациента при этом может начаться кашель, сопровождающийся выделением мокроты, что может значительно затруднить проведение исследования. Вот почему утром в день выполнения ларингоскопии следует воздержаться от курения.
Перед ларингоскопией врач может спросить:
- Имеется ли у пациента аллергия на какие-либо лекарственные препараты или пищевые продукты? Дело в том, что во время процедуры в организм пациента могут вводиться определенные медикаменты. Если у больного будет аллергия на них, это может привести к развитию грозных осложнений.
- Принимал ли пациент какие-либо медикаменты в течение последних нескольких недель?
- Нет ли у пациента заболеваний, связанных с нарушением свертываемости крови? Дело в том, что при некоторых видах ларингоскопии может быть травмирована слизистая оболочка глотки или гортани. Если у пациента имеются нарушения свертывающей системы крови, это может привести к развитию массивного кровотечения. В сомнительных случаях перед выполнением процедуры врач может назначить пациенту лабораторные анализы, позволяющие оценить состояние свертывающей системы (уровень протромбина, фибриногена, время свертывания крови, длительность кровотечения).
- Не беременна ли пациентка? Выполнение процедуры сопряжено с определенными рисками, что следует учитывать при назначении ларингоскопии беременным женщинам.
- Были ли у пациента какие-либо травмы или операции в области челюсти, горла или дыхательных путей? Наличие анатомических дефектов может осложнить проведение процедуры или даже сделать ее невозможной.
При ларингоскопии может применяться:
- Местное обезболивание. В данном случае во время выполнения процедуры пациент остается в сознании. Суть метода заключается в следующем. Слизистые оболочки ротовой полости, корня языка, глотки и гортани последовательно орошают раствором местного анестетика (обычно лидокаином). Данный препарат временно блокирует чувствительность нервных окончаний, в результате чего пациент перестает ощущать прикосновения инструментов.
- Общее обезболивание. Суть метода заключается во введении пациента в глубокий медикаментозный сон с последующим расслаблением всех его мышц. При этом сознание пациента отключается, а рефлексы угнетаются. Если даже врач прикоснется инструментами к тканям глотки или гортани, пациент этого не ощутит и никак на это не отреагирует.
Непрямая ларингоскопия считается относительно безопасной процедурой, вследствие чего она может выполняться в кабинете врача в поликлинике или в больнице. Перед выполнением процедуры пациент садится в специальное кресло и слегка запрокидывает голову назад, открывая рот как можно шире. Вначале врач помещает под язык пациента марлевый тампон. Он будет впитывать выделяемую слюнными железами слюну, которая могла бы затруднить проведение исследования. После этого врач обматывает марлей шпатель и просит пациента высунуть язык. Надавив шпателем на корень языка, врач осторожно вводит в рот пациента небольшое зеркало, прикрепленное к длинной рукоятке (перед использованием зеркало следует слегка нагреть, чтобы предотвратить его запотевание). Зеркало вводится почти до задней стенки глотки и направляется вниз. Во время введения зеркала врач не должен касаться им стенок глотки, так как это может спровоцировать рвоту или кашель. При этом на зеркало направляется свет, который, отражаясь, освещает гортань. Если все сделано правильно, после полного введения зеркала врач увидит в нем отраженное изображение слизистой оболочки гортани, голосовые связки и хрящи гортани. Внимательно изучив все вышеперечисленное, врач может попросить пациента произнести какой-либо звук или сказать несколько слов. При этом голосовые связки будут напрягаться и сокращаться, что позволит специалисту оценить их функции и выявить возможные патологии.
После окончания исследования врач извлекает зеркало и тампоны из ротовой полости больного. Пациент может направляться домой сразу же.
Суть данной процедуры заключается в том, что врач с помощью специальных приспособлений отодвигает корень языка пациента, тем самым, делая гортань и голосовые связки доступными для обзора. Выполняется данная процедура только под общим наркозом, так как в противном случае у пациента будут развиваться тяжелые осложнения, связанные с раздражением слизистых оболочек глотки и гортани.
Для выполнения прямой ларингоскопии применяется специальный прибор – ларингоскоп, состоящий из двух частей (рукоятки и клинка). На клинке ларингоскопа имеется специальная лампочка, которая освещает глотку и гортань пациента, что позволяет врачу ориентироваться во время выполнения процедуры.
Прямая ларингоскопия выполняется в положении пациента лежа на спине. После введения больного в наркоз врач раскрывает его рот и слегка выдвигает нижнюю челюсть. После этого он осторожно вводит в ротовую полость пациента клинок ларингоскопа, которым затем прижимает корень языка. Достигнув гортани, краем клинка врач приподнимает надгортанник (хрящ, который в норме перекрывает вход в гортань), что позволяет увидеть голосовые связки. Дальнейшие действия зависят от цели ларингоскопии. Врач может просто осмотреть голосовые связки и дыхательные пути, выполнить какие-либо лечебные манипуляции или провести интубацию (то есть, вставить в трахею пациента специальную трубку, через которую будет осуществляться вентиляция легких на протяжении операции).
После окончания ларингоскопии врач осторожно извлекает ларингоскоп, стараясь не повредить зубы, язык или слизистые оболочки ротовой полости пациента. Так как больной продолжает находиться под действием наркоза, врач в течение нескольких минут должен следить за его дыханием и при необходимости оказать срочную помощь.
После пробуждения пациента он должен оставаться под наблюдением медицинского персонала в течение нескольких часов, так как в течение этого периода могут развиться различные осложнения, связанные с ларингоскопией, наркозом или проведенной операцией.
На сегодняшний день все чаще применяется ларингоскопия с использованием эндоскопических приборов. Суть данного метода заключается в том, что для проведения процедуры в дыхательные пути пациента вводится специальный прибор, с помощью которого можно детально рассмотреть голосовые связки, стенки гортани и другие ткани. К преимуществам такой методики можно отнести ее безопасность (снижается риск травматизации соседних тканей) и большую информативность (врач лучше видит исследуемые органы и ткани).
Ларингоскопия может быть выполнена:
- С помощью бронхоскопа. Бронхоскоп представляет собой длинную и гибкую трубку, на конце которой располагается видеокамера или другая оптическая система. Во время процедуры врач вводит конец трубки в глотку и гортань пациента, выполняя необходимые наблюдения. При необходимости под контролем бронхоскопии может быть выполнена прямая ларингоскопия.
- С помощью видеоларингоскопа. Данный аппарат схож с обычным ларингоскопом для прямой ларингоскопии, однако на конце его клинка располагается маленькая видеокамера. Во время процедуры она транслирует изображение на специальный монитор, который подключается к ларингоскопу, что позволяет врачу лучше осмотреть исследуемые области.
Показания к ларингоскопии
Заболевания голосовых связок могут быть как врожденными, так и приобретенными (развиваться после травм, хирургических вмешательств и других манипуляций). Для их диагностики может применяться как прямая, так и непрямая ларингоскопия.
Ларингоскопия может понадобиться при:
- травмах голосовых связок;
- опухолях голосовых связок;
- образовании спаек (рубцов) на голосовых связках;
- затрудненном дыхании с неустановленной причиной и так далее.
Если у пациента наблюдаются признаки заболевания глотки, гортани или голосовых связок, ларингоскопия может быть использована для уточнения диагноза.
Поводом для проведения ларингоскопии может быть:
- Хронический кашель – если в течение длительного времени причину кашля не удается установить, а он продолжает доставлять пациенту неудобства, врач может назначить ларингоскопию для уточнения диагноза.
- Боль в горле – данный симптом может наблюдаться при развитии воспалительных или опухолевых процессов в области глотки, гортани или голосовых связок.
- Кровотечение из горла – для уточнения источника кровотечения может быть назначена ларингоскопия.
- Осиплость голоса – может быть признаком поражения голосовых связок или опухоли гортани.
Противопоказания к ларингоскопии
Возможные осложнения ларингоскопии
Где сделать ларингоскопию?
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
Необходимость проведения сложных манипуляций и хирургических вмешательств в гортани привела к внедрению в практику специальных конусовидных ларингоскопов и устройств, позволяющих фиксировать их в необходимом положении, освобождая руки хирурга. Наиболее удобной, получившей распространение в последние годы, стала методика, предложенная Кляйнзассером (1979). Стандартный набор включает несколько ларингоскопов, представляющих собой полые конусовидные трубки с рукояткой, и приспособление для фиксации инструмента на груди у больного.
Прямая опорная микроларингоскопия выполняется только под наркозом при максимальной релаксации мускулатуры пациента. Наиболее удобна при этом высокочастотная искусственная вентиляция легких, осуществляемая через верхние дыхательные пути или через трахеостому. Прямая ларингоскопия выполняется по стандартной методике. Для защиты эмали зубов от повреждения при контакте с металлической поверхностью ларингоскопа применяют специальные протекторы.
Больной находится в положении лежа, под плечи ему в большинстве случаев подкладывают валик, чтобы обеспечить максимальное разгибание шеи (голова при этом не должна свисать).
Ларингоскоп вводят по средней линии. Первым ориентиром при продвижении ларингоскопа в гортань служит нёбный язычок, затем задние поверхности черпаловидных хрящей и собственно просвет гортани. После введения ларингоскопа в просвет гортани производят его фиксацию на груди больного специальным опорным устройством (рис. 2.36 а,б). Фиксация бывает ненадежной при отсутствии у больного зубов – ларингоскоп легко смещается и выходит из просвета гортани. В этом случае прибегают к помощи ассистента, который удерживает ларингоскоп рукой с опорой.
Следующий этап – приведение ларингоскопа в положение, оптимальное для манипуляций. Обычно это область локализации патологического процесса. Важно привести просвет ларингоскопа и гортани в плоскость, удобную для подведения микроскопа и занятия хирургом положения, удобного для выполнения манипуляций. При удобном расположении ларингоскопа настройка и фокусировка микроскопа не представляют больших трудностей.
Для осмотра гортани используют хирургический микроскоп с фокусным расстоянием 300-400 мм. Осмотр желательно производить при различном увеличении микроскопа – это позволяет рассмотреть все отделы гортани и отдельные детали. Изменяя угол наклона микроскопа по отношению к просвету ларингоскопа, осматривают передний и задний отделы гортани. Затем производят зондирование гортани щипцами или зондом, при этом для осмотра желудочков гортани смещают вестибулярные складки латерально, а чтобы осмотреть подголосовое пространство, смещают кнаружи голосовые складки.
Регулируя глубину введения ларингоскопа, осматривают внутреннюю поверхность гортани. Следует учитывать, что при глубоком введении ларингоскопа могут быть не замечены патологически измененные сосуды слизистой оболочки гортани, полипы или отёк Рейнке небольших размеров также могут быть не видны. Патологически измененные ткани могут оказаться прикрытыми краем ларингоскопа. При выполнении манипуляций следует помнить о необходимости бережного отношения к слизистой оболочке гортани.
Традиционную микроскопию гортани дополняют осмотром при помощи ригидной оптики, применяемой для эндоскопии полости носа. Введенный в просвет гортани тонкий эндоскоп не изменяет архитектонику гортани, а различные углы зрения позволяют детально осмотреть желудочки гортани, подголосовую полость, медиальный и нижний края голосовых складок, область передней комиссуры. Дополнительные возможности предоставляет использование видеомонитора с различными режимами освещенности и цветности. Эти приемы позволяют выявлять участки гипер- или дискератоза, дисплазии, невидимые при обычном освещении.
Ларингоскопия иногда не только обеспечивает доступ для выполнения хирургического вмешательства в полости гортани, но и позволяет добиваться гемостаза без применения электрокаутера или других гемостатических средств. Продвижение ларингоскопа вглубь гортани и механическое прижатие кровоточащего сосуда в течение нескольких минут как правило приводит к стойкому гемостазу.
Прямая микроларингоскопия считается наиболее информативным методом диагностики заболеваний гортани. Тем не менее, метод имеет некоторые недостатки. Основной из них – невозможность оценить активную подвижность голосовых складок и перстнечерпаловидных суставов. В этих случаях решающее значение имеет дооперационная диагностика, особенно фиброоптическая. Также невозможна оценка состояния фонаторной функции во время операции, выполненной с применением микроларингоскопической методики. Поэтому от хирурга требуется максимально бережное отношение к функционально значимым структурам гортани.
При проведении прямой опорной микроларингоскопии специалисты сталкиваются с некоторыми затруднениями, которые нельзя не учитывать. Так, интубация затруднена при короткой и толстой шее, плохо разгибающемся шейном отделе позвоночника. Некоторые особенности анатомического строения рта, глотки, гортаноглотки (маленький или плохо открывающийся рот, длинные зубы, массивный язык, желобовидный надгортанник и др.) также усложняют выполнение интубации. Трудности возникают при наличии послеоперационных или посттравматических изменений в гортани, а также изменений, вызванных патологическим процессом: опухолями глотки, гортани, щитовидной железы и т.д.
Самые большие трудности возникают при интубации больных с деформацией хрящей гортани, сужением или смещением дыхательного просвета. При таких изменениях зачастую невозможно адекватно проводить вентиляцию легких масочным способом, поэтому анестезиолог располагает минимальным временем после миорелдаксации. В этой ситуации может потребоваться экстренная трахеотомия, при этом малейшее замешательство может привести к гибели больного. Для предупреждения этой опасной ситуации больному до начала миорелаксации выполняют конико- или трахеопункцию, вводят в просвет трахеи пластиковый катетер, который подсоединяют к аппарату высокочастотной искусственной вентиляции легких. Таким образом обеспечивается адекватная оксигенация в процессе интубации и уменьшается риск развития опасных для жизни больного осложнений. После введения интубационной трубки катетер может быть легко удален из трахеи.
Читайте также:

